Что вызывает и как исправить деформацию стопы у ребенка?
Содержание:
- Сколько стоит хирургическое лечение продольно-поперечного плоскостопия?
- Последствия плоскостопия
- Клиническая картина
- Плоскостопие 3 степени
- Кто проводит операцию продольно-поперечного плоскостопия?
- Что такое плоскостопие
- Нужно ли лечить плоскостопие?
- Причины возникновения
- Признаки плоскостопия
- Важность остеопатической помощи для детей
- Диагностика плоскостопия
- Какой вид анестезии получает пациент во время хирургического лечения продольно-поперечного плоскостопия ?
- Лечение заболевания у взрослых и детей
- Виды плоскостопия
- Причины боли в голеностопе
- Наши врачи
- Диагностика боли в голеностопе
- Лечение боли в голеностопном суставе
Сколько стоит хирургическое лечение продольно-поперечного плоскостопия?
Кроме стоимости самого хирургического лечения лечение продольно-поперечного плоскостопия подразумевает и диагностику, приемы врачей, а также дополнительные ресурсы как например ортопедическикй сапог. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов.
Информацию касательно стоимости проживания в отеле а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самой клиники..
Последствия плоскостопия
Статистика плоскостопия показывает, что наименьшее отклонение от нормы, может вызвать косолапость, нарушение осанки и сколиоз.
Причина – вес человека распределяется неправильно, перегружая плюсневые кости. Конфигурация стопы постепенно меняется. Происходит увеличение «косточки» у основания большого пальца. Также часто наблюдается дисфункция работы системы кровообращения. Отклонение приводит к расширению поверхностных вен нижних конечностей, сопровождающееся несостоятельностью клапанов и нарушением кровотока. Часто артрит, артроз и остеохондроз является следствием заболевания.
Берут ли с плоскостопием в армию? При значительном нарушении функций стопы (3–4 степень) молодых людей признают негодными к военной службе.
Клиническая картина
Гипертоническая болезнь имеет 3 степени течения, каждая из которых отличается своими признаками. Данное заболевание поражает определенные органы-мишени. Такое название они получили за то, что наиболее чувствительны к повышению артериального давления.
При первой степени гипертензии симптомы ограничиваются только повышенными числами на табло тонометра. Вторая и третья степени гипертонии уже дают симптоматику поражения множества органов.
Таблица ― Клиника нарушения функций организма у пациентов:
| Орган-мишень | Осложнения гипертензии |
| Сердце | Хроническая сердечная недостаточность 2 и 3 степени, инфаркт миокарда |
| Головной мозг | Ишемический инсульт, острая гипертензивная энцефалопатия, сосудистая деменция |
| Сетчатка глаз | Отек диска зрительного нерва, кровоизлияния, нарушение и потеря зрения |
| Почки | Лабораторные данные говорят о повышении уровня креатинина плазмы крови и скорости клубочковой фильтрации |
| Сосуды | Поражение периферических сосудов, аневризма аорты |
Когда у человека уже есть гипертония третьей степени, он обратится к врачу с такими жалобами:
- часто возникающие ломота и тупая головная боль в затылочной области;
- головокружение;
- беспричинное учащенное сердцебиение, вызывающее дискомфорт, особенно в середине ночи;
- усиленная потливость;
- проблемы с памятью;
- необоснованная раздражительность;
- ощущение мелькания мушек перед глазами.
Поражения органов-мишеней при артериальной гипертонии третьей степени будут давать и другую, более специфическую симптоматику.
 Даже пассивное курение повышает верхнее и нижнее артериальное давление на 5 мм рт. ст.
Даже пассивное курение повышает верхнее и нижнее артериальное давление на 5 мм рт. ст.
Стоит также привести список факторов, которые увеличивают риски острых сосудистых нарушений, развивающихся при артериальной гипертонии 3 стадии, зачастую приводящих к летальному исходу:
- возраст старше 55 лет для мужчин и постменопауза у женщин;
- наличие изменений в липидном спектре крови (дислипидемия);
- повышенный показатель уровня глюкозы в крови;
- ожирение;
- курение;
- отягощенная наследственность.
Если в анамнезе у пациента есть более 3 перечисленных выше факторов, то диагноз формулируют так ― Гипертоническая болезнь 3 степени риск 4 (имеется в виду риск инфаркта миокарда и/или ишемического инсульта головного мозга, потеря зрения, хроническая почечная недостаточность терминальной стадии).
Плоскостопие 3 степени
На этой стадии болезни появляются существенные нарушения функционирования стопы, внешние изменения также выраженные. Характерны такие патологические изменения:

- угол впадины увеличивается более чем на 155 ˚;
- высота свода уменьшается до 17 мм;
- большой палец отклоняется более чем на 30–40 ˚.
Именно поэтому плоскостопие 3 степени и армия – понятия несовместимые. Если у призывника выявлены такие нарушения, то согласно статье 68 ему присваивается категория В. То есть в мирное время он не пригоден, но остается в запасе. Военный билет должен выдаваться независимо от того, есть боль в ногах или нет. Хотя отсутствие болевых ощущений зачастую является поводом к раздумью, присваивать категорию В или Б.
Кто проводит операцию продольно-поперечного плоскостопия?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в Германии является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная со дня составления анамнеза до самой операции продольно-поперечного плоскостопия. Ваш специалист в области ортопедии будет оказывать Вам надлежащую помощь и в течение послеоперационного периода. Таким образом у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. На территории Геленк Клиник (Gelenk-Klinik) в г. Гундельфинген в Германии работает Центр хирургии стопы и голрностопного сустава, который отличается своими высокими стандартами качества, а также долголетним опытом лечения продольно-поперечного плоскостопия. Экспертами в области хирургии стопы и голеностопного сустава являются Д-р Томас Шнайдер и д-р Мартин Ринио .
Что такое плоскостопие
Плоскостопие – продольная, поперечная или комплексная деформация формы свода стопы, из-за которой он становится плоским. В результате стопа теряет упругость и перестает смягчать удары, давление, нагрузки.
Плоскостопие приводит к нарушению амортизационной функции стопы, к болезненным изменениям позвоночника и скелета в целом. Оно может иметь врожденный характер (порок развития) или приобретенный в течение жизни.
Статистика плоскостопия отмечает два вида деформации – врожденную и приобретенную. Врожденное плоскостопие наблюдается лишь у 5% пациентов. В остальных случаях патология является приобретенной.
Нужно ли лечить плоскостопие?
Нет сомнений в том, что лечение необходимо. Дело не только в том, что патология доставляет человеку боль и дискомфорт, ограничивает его физическую активность. Она также повышает риск других заболеваний опорно-двигательного аппарата.
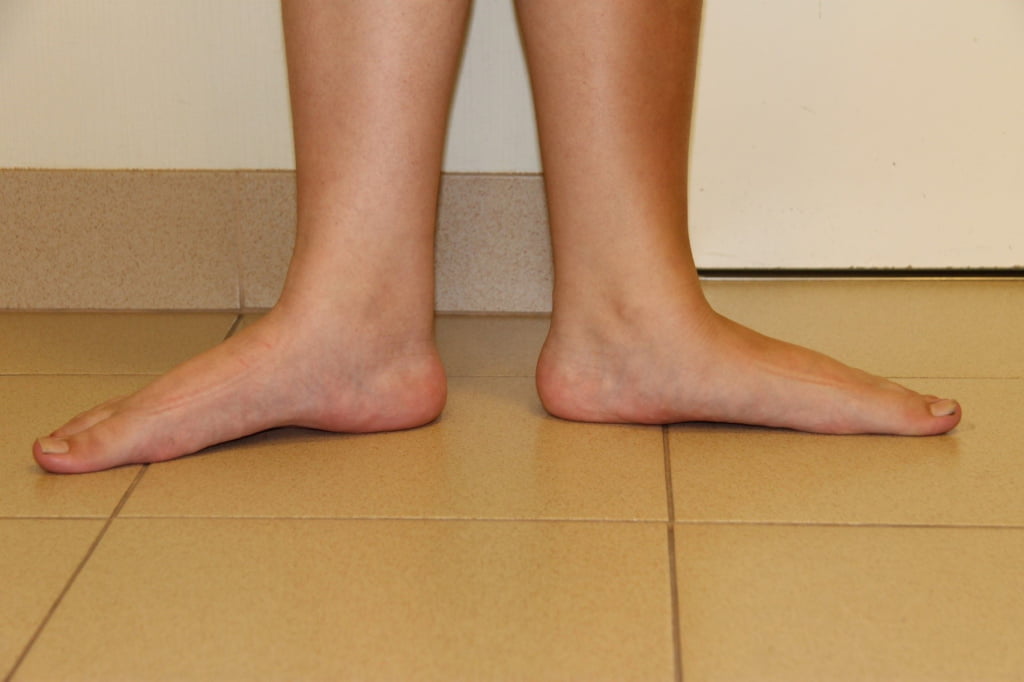
Плоскостопие уменьшает рессорную (амортизирующую) функцию стопы. В результате увеличивается вибрационная нагрузка на позвоночник, страдают суставы. У больных плоскостопием выше риск сколиоза, остеохондроза, деформирующего остеоартроза крупных суставов нижней конечности.
Таким образом, при появлении признаков деформации стопы стоит обращаться к врачу сразу, так как вылечить плоскостопие нужно как можно быстрее. Заболевание склонно к прогрессированию. К тому же, оно вызывает множество осложнений, которые с трудом поддаются лечению.
Частым осложнением поперечного плоскостопия становится Hallux valgus. Это деформация первого (большого) пальца стопы, которую в народе называют «косточкой на ноге». Болезнь в 20 раз чаще развивается у женщин, чем у мужчин. Предрасполагающим фактором считается врожденная слабость связочного аппарата стопы. Ситуацию усугубляет ношение тесной обуви на высоком каблуке. При тяжелой деформации может потребоваться хирургическое лечение.
Причины возникновения
Плоскостопие у детей – естественная физиология. В детском возрасте оно образуется из-за «подушки» на стопе. По мере формирования опорно-двигательного аппарата и роста костей, подушка уходит, ее место занимает свод. Истинно врожденное плоскостопие определяется редко, его видно на рентгене. В основе наследственности лежит особенность эластичности связочно-капсульного аппарата.
К основным причинам формирования вальгусной стопы относятся¹:
- Плоскостопие у детей, масса которых превышает норму. Лишний вес способствует неправильному распределению нагрузки;
- Нарушение обмена кальция и фосфора, рахит. При размягчении костей они не могут удерживать тело, оно «проседает», буквально падает на стопы всем весом;
- Паралитические заболевания – полиомиелит, энцефалит;
- Неврология. Например, гипоксия плода при рождении;
- Длительное ношение неудобной обуви;
- Травмы и переломы пяточных костей и голеностопа.
Признаки плоскостопия
- Быстрая утомляемость ног, впоследствии может привести к общей утомляемости и к синдрому хронической усталости
- Ноющие боли в стопах
- Боли в мышцах бедер, голени, пояснице возникающие при движении, а в дальнейшем и при стоянии, боли проходят после ночного сна
- Трудности при выборе обуви
- Напряжение в икроножных мышцах
- Отечность стоп
- Появление участков огрубевшей и утолщенной кожи доставляющих дискомфорт при ходьбе (натоптыши), возникают у основания большого пальца.
Внешние признаки плоскостопия
- Быстро снашивается внутренняя сторона каблука и подошвы на обуви
- Увеличение стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше
- Изменение походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка.
Боль главный сигнал о проблемеТест на плоскостопие
Важность остеопатической помощи для детей
Зачастую истоки плоскостопия у детей кроются в рождении. Связь самая прямая, хоть и не очевидная в медицинском обществе. Малыш, проходя родовые пути или подвергаясь резкому извлечению при кесаревом сечении, часто сталкивается со смещением затылочной пластины вперед — она находит на позвоночник. Организм не в состоянии восстановить природный баланс и начинает подстраиваться под имеющиеся обстоятельства. Лопатки выпячиваются, поясница прогибается внутрь, вес тела оседает на свод стоп, деформируя их вид, малыш косолапит. Малыш сразу привыкает ходить неправильно, нарушается походка, в результате развивается продольное плоскостопие, добавляется боль.
Если признаки продольного или поперечного плоскостопия, деформации стоп и нарушения походки отмечаются в детстве, то в течение жизни они только усугубляются. Стопа ослабевает под действием возрастающей нагрузки, практически всегда добавляются возрастные заболевания.
Врач осматривает ребенка, обязательно изучает состояние всего тела, а не только вид стоп. В первую очередь оценивает расположение участков черепа, шейных позвонков, позвоночник. Чем раньше малыш покажется врачу-остеопату, тем меньше негативных последствий проявляется у ребенка.
Процесс лечения стоп у остеопата чем-то напоминает массаж. В первые годы жизни пациента достаточно исправить форму черепа. Как результат — в большинстве случаев организм сможет отключить компенсаторные механизмы и снизить нагрузку на свод стоп. Деформация стоп не разовьется.
Остеопатия не обещает чудес. Иногда достаточно обратиться один раз, чтобы развитие стоп пошло в правильном русле, а другой ребенок потребует больше внимания. Люди зрелого возраста должны посетить несколько сеансов, ведь у них плоскостопие встречается как целый набор недугов.
Первый результат появляется сразу: легкость в ногах, своды становятся выше, косточка у большого пальца ноги чуть сглаживается, стопы лучше амортизируют, уходит боль. Меняется к лучшему манера ходить и внешний вид ног. Остеолечение не исключает ношение специальной обуви для комплексного восстановления стоп.
Диагноз устраняется и за счет воздействия остеопата на скелетно-мышечную систему. Он приводит части организма в физиологичное положение, снимает излишний тонус, выравнивает плечи, таз. Это оптимальный способ самовосстановления при болезни стоп.
Диагностика плоскостопия
Осмотр
На что следует обратить внимание: Цвет кожи стопы – в норме бледно- розовый, багрово-синюшный цвет может указывать на венозный застой, бледный цвет может указывать на недостаточность кровообращения. Наличие мозолей, утолщений, потертости кожи Встав на ноги, приставить стопы друг к другу, большие пальцы стоп должны тесно примыкать друг к другу Есть ли отклонение стопы внутрь или кнаружи, отклонен ли передний или пяточный отдел стопы, такие изменения являются противопоказаниями к назначению полустелек
Десять наиболее важных моментов, указывающих на плоскостопие:
- Обувь изношена с внутренней части
- При работе на ногах и ходьбе быстро появляется усталость
- Ноющие боли, усталость в стопе, мышцах бедра, голени, пояснице возникающие к концу дня, отечность.
- Чувство тяжести в ногах, ноги «налиты свинцом», судороги
- Хождение на каблуках доставляют сильный дискомфорт
- Стопа увеличивается в размере, необходимо покупать обувь на размер больше
- Нога не влезает в любимую обувь
- Приседая трудно держать равновесие
- Нарушается осанка, тяжелая неестественная походка
- На большом пальце растет «косточка»
Плантография Подометрия Определение степени плоскостопия по индексу Фридленда
| Степень плоскостопия | Продольный индекс стопы, в мм |
| В норме | 29-31 |
| I степень | 27-29 |
| II степень | 25-27 |
| III степень | Менее 25 |
ПодографияЭлектромиография Рентгенологическое исследование Показатели продольного свода и высоты свода стопы
| Степень плоскостопия | Угол свода (градусы) | Высота свода (мм) |
| I степень | 131-140 | 35 – 25 |
| II степень | 141-155 | 24 – 17 |
| III степень | 156 и выше | Менее 17 |
| В норме | 125-130 | 39 – 36 |
Оценка степени поперечного плоскостопия
| Степень плоскостопия | Угол между костями плюсны (1-ой и 2-ой), градусы | Угол отклонения большого пальца, градусы |
| В норме | Менее 9 | Менее 14 |
| I | 10-12 | 15-20 |
| II | 13-15 | 21-30 |
| III | 16-20 | 31-40 |
| IV | Более 20 | Менее 41 |
Современные методы диагностики плоскостопия
- Компьютерно – аппаратные комплексы: SEMJA, BIODEX, МБН – Биомеханика, НОРА и др.
- Динамометрические многокомпонентные платформы: ВИСТИ, Кистлер.
- Цифровая фотосъемка и сканирование отпечатков стоп. Полученная информация обрабатывается специальными компьютерными программами (Кастинг Созвездие и др.), используя технологию Mouse Mark получают графико – математические показатели стопы (форма, индексы стопы, ширину, длину и др.)
Какой вид анестезии получает пациент во время хирургического лечения продольно-поперечного плоскостопия ?
Как правило операция продольно-поперечного плоскостопия проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии. Во время данной процедуры анестетик вводят в позвоночный канал поясничного отдела позвоночника. Это позволяет пациенту находится при полном сознании. Хирурги ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения хирургического лечения продольно-поперечного плоскостопия как под общим так и под местным наркозом. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае определяют перед самой операцией, учитывая при этом все показатели.
Лечение заболевания у взрослых и детей
Как избавиться от плоскостопия взрослым? Лечение включает комплекс мероприятий – ортопедические стельки при плоскостопии, физиопроцедуры, массаж, акупунктурное иглоукалывание. Данные меры позволяют приостановить деформацию стопы. Лечение болезни в домашних условиях:
- Воздействие на активные точки стопы. Подобные манипуляции способствуют уменьшению болевых ощущений и носят общеукрепляющий эффект. Рекомендуется применение полусфер, ортопедических и массажных ковриков, мячиков. Также можно ходить босиком по речным камням.
- ЛФК. Комплекс упражнений подбирается в зависимости от степени заболевания. Если систематически уделять ЛФК по 20 минут в день, то можно добиться положительной динамики.
- Плавание и массаж. Подобные манипуляции способствуют разработке мышц стопы.
- Специальная обувь при плоскостопии. Она должна быть из мягкой кожи, с широким носком и супинатором, хорошо гнущейся подошвой.
Болезнь на последней стадии лечится только оперативным путем. Операция по исправлению плоскостопия предельно безопасна. Больному вживляют титановый имплантат, который позволяет правильно расположить кости стопы. Через несколько лет связки и мышцы привыкают к правильному положению. Позже имплантат удаляется.
Статистика плоскостопия констатирует высокую эффективность хирургических процедур. Стоимость операции по исправлению плоскостопия – от 30 тыс. руб.
Методы лечения плоскостопия у детей практически идентичны. Если коррекция плоскостопия проводится регулярно, то полное выздоровление гарантировано. При плоскостопии обувь обязательно должна иметь невысокий каблук, супинаторы, тонкую легко гнущуюся подошву, плотный задник.
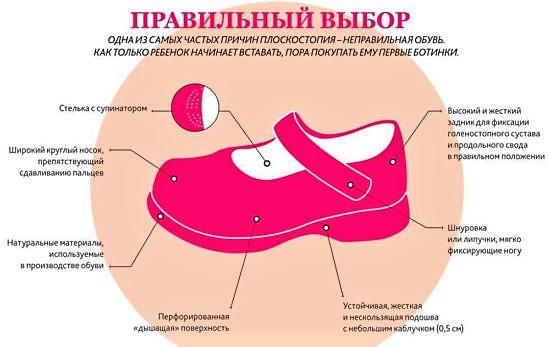 Однако одной правильной обуви для излечения болезни недостаточно. Необходимо применение специальных стелек или ортопедической обуви. Подобрать стельки при плоскостопии поможет врач ортопед.
Однако одной правильной обуви для излечения болезни недостаточно. Необходимо применение специальных стелек или ортопедической обуви. Подобрать стельки при плоскостопии поможет врач ортопед.
Специальная обувь и стельки позволяют корректировать деформацию. Одновременно ребенку назначают физиотерапию, массаж и лечебную гимнастику. Если заболевание запущено, то потребуется оперативное вмешательство.
Виды плоскостопия
Учитывая этиологию заболевания, существует общепринятая классификация плоскостопия, в которой принято выделять следующие формы заболевания:
- врожденное плоскостопие;
- приобретенная форма патологии;
- рахитическое плоскостопие;
- статические формы патологии;
- травматическое плоскостопие;
- паралитическое плоскостопие.
Кроме того, существует еще классификация, в основе которой лежит локализация патологического процесса. Согласно данной классификации принято выделять плоскостопие поперечное, продольное и продольно-поперечное. В зависимости от причины возникновения изменений клиническая картина заболевания может иметь разнообразные проявления и различное воздействие на организм пациента.
Причины боли в голеностопе
Причины боли в голеностопном суставе могут быть разными, точно так же, как и сама симптоматика может иметь разный характер. Нередко она сигнализирует о патологиях хрящей, сухожилий или костей, нередко возникает на фоне патологий позвоночника или компрессии нервных корешков.
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
- Первичная консультация — 4 000
- Первичная консультация заведующего Клиникой боли — 4 500
Записаться на прием
Травмы голеностопа и стопы
Такие происшествия, как неудачное «приземление» на пятки при падении с высоты, подвёртывание стопы могут привести к следующим травмам:
- растяжение связок голеностопа — боли имеют резкий характер, появляется отёк, пальпация под лодыжками вызывает сильную болезненность;
- переломы лодыжек с подвывихом стопы — резкое увеличение сустава в объёме, сильная болезненность при попытках пошевелить ногой, смещение стопы внутрь, наружу или назад в зависимости от вида подвывиха;
- вывихи стопы — нередко комбинируются с лодыжечными переломами и характеризуются аномальным поворотом пятки внутрь, деформированием и утолщением сустава, появлением гематомы с тыльной стороны стопы;
- переломы заднего края большеберцовой кости;
- переломы костей предплюсны, переломы фаланг пальцев стопы — появление гематомы на тыльной стороне стопы, её утолщение и наличие резкой боли при пальпации;
- переломы пяточной кости — резкое увеличение объёма пятки и её выворачивание наружу, невозможность стать на ногу из-за сильной боли в голеностопе.
Деформирующий артроз голеностопа
Деформирующий артроз голеностопного сустава — это патология хронического характера, при которой происходят дегенеративные изменения хряща, которые приводят к его деструкции. По мере того как патология развивается, она охватывает суставную капсулу, кости и связочный аппарат, вызывая боли связок в голеностопе.
Первая стадия развития заболевания характеризуется недостаточно ярко проявленными симптомами, которые становятся заметными только при оказании сильной нагрузки на сустав. Что касается второй стадии развития патологии, то для неё характерны следующие клинические проявления:
- сильные боли по утрам и при нагрузках на сустав;
- хруст и скрипы при движениях голеностопом;
- искривление оси голени;
- ослабление суставов и, как результат, частые вывихи;
- ощущение скованности;
- отёк и локальное повышение температуры при наличии воспаления.
Другие причины
Помимо вышеперечисленного, болевая симптоматика в голеностопном суставе может быть обусловлена следующим:
- плоскостопие;
- позвоночника;
- воспаление сухожилий;
- пяточная шпора.
Наши врачи
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Диагностика боли в голеностопе
Перед тем как назначить лечение боли в голеностопном суставе, специалисты Клиники боли ЦЭЛТ проводят диагностические исследования, позволяющие выявить причину, которая их вызвала. Помимо клинического осмотра и сбора анамнеза, может проводиться:
- рентген;
- ;
- общий анализ крови.
Лечение боли в голеностопном суставе
Тактика лечения боли в голеностопе напрямую зависит от причины, которая её вызвала. В случае, если она ярко выражена, специалисты ЦЭЛТ прежде всего направляют свои усилия на снижение болевых симптомов. Травмы, в частности разрыв связок голеностопа нуждается в наложении гипса и проведении реабилитационных процедур.
При артрозе задача враче заключается в облегчении болевых ощущений, улучшении двигательных функций и исключении возможности развития воспалительных процессов в хрящевой ткани. Для этого больному назначают обезболивающие и противовоспалительные средства, а также медицинские препараты, которые позволяют улучшить кровообращение. Возможно применение гелей и мазей, которые уменьшают боли в суставах.
Если причина боли — артрит, то оправданным будет прохождение физиотерапевтических процедур и применение препаратов, останавливающих воспалительные процессы.
- Боль в лопатках
- Ускоренное семяизвержение