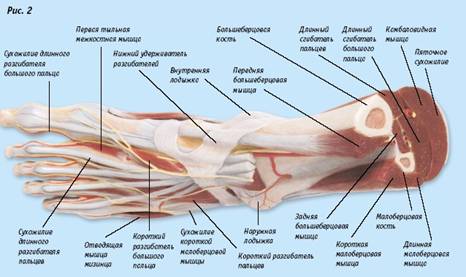
Остеоартроз стопы
Содержание:
Клинические формы плечевого артрита
В течении разных клинических форм артритов есть свои особенности.
Острый гнойный плечевой артрит
Начинается и протекает остро, с выраженной лихорадкой, нарушением общего состояния, сильными воспалительными болями, отеком, покраснением околосуставных тканей. Состояние может быть тяжелым, осложняется распространением гноя на окружающие ткани и сепсисом. При гнойном артрите больному необходима экстренная медицинская помощь.
Посттравматический
Протекать посттравматический артрит плечевого сустава может остро и хронически. Если повреждение было закрытым, воспалительный процесс имеет асептический характер и со временем может проходить самопроизвольно. Но в некоторых случаях в сустав попадает инфекция и развивается гнойный воспалительный процесс, который может принимать хроническое течение. Требуется своевременное назначение активного лечения, а затем восстановительной терапии.
Инфекционный
Некоторые инфекционные заболевания сопровождаются поражением плечевого сустава. Так, при туберкулезе плечевой артрит начинается незаметно. Появляются умеренные болевые ощущения в одном из суставов, усиливающиеся при движении. Постепенно на стороне поражения развивается атрофия мышц, и одна рука выглядит тоньше другой. Нарушается суставная функция, могут развиваться свищи с выходом на поверхность кожи воспалительного экссудата. Течение длительное, поддается только специфической противотуберкулезной терапии.
Ревматоидный
При плечевом артрите ревматоидного происхождения редко происходит единичное поражение плечевого сочленения. Обычно аутоиммунный воспалительный процесс сначала развивается в мелких суставчиках, а затем уже происходит симметричное развитие плечевого артрита. Воспалительный процесс имеет волнообразный или непрерывно рецидивирующий характер, сопровождается болями, припухлостью при обострении и постепенным снижением функции плеча за счет склероза суставной капсулы и разрушения суставного хряща.
Ревматроидный артрит плечевого сустава может привести к разрушению суставного хряща
Реактивный
Развивается после перенесенных мочеполовых, кишечных или носоглоточных инфекций. Реактивный артрит начинается через неделю после перенесенной инфекции. Плечевые суставы поражаются редко (в 6% случаев). Появляется припухлость и болезненность, которая в большинстве случаев проходит самостоятельно за 1 – 1,5 месяца. Но иногда течение начинает принимать хроническую форму с волнообразным течением и развитием суставной тугоподвижности. При болезни Рейтера воспаление в плече сочетается с уретритом и поражением глаз.
Идиопатический
Развивается в основном у детей и подростков. Диагноз идиопатического воспаления ставится только поле исключения всех остальных суставных заболеваний. Точно причины данной патологии не установлены, но имеет значение наследственная предрасположенность ребенка. Девочки болеют чаще. Протекает заболевание волнообразно, с рецидивами и ремиссиями, часто является причиной ранней инвалидности ребенка.
Псориатический
Поражение плеча при псориазе возникает редко и носит асимметричный характер. Чаще всего заболевание развивается на фоне уже имеющихся характерных поражений мелких концевых суставов пальцев, ногтей и кожных высыпаний. Появляется некоторая припухлость и болезненность плеча. Нарушение движений вначале появляется за счет болевого синдрома. Особенностью плечевого артрита при псориазе является то, что он с трудом поддается лечению.
Подагрический
Плечевой артрит при подагре развивается редко. Гораздо чаще поражаются мелкие суставчики нижних конечностей. Но иногда на этом фоне начинается подагрическое воспаление в плече. Приступ связан с отложением в суставных и околосуставных тканях солей мочевой кислоты. Начинается он внезапно, часто ночью, сопровождается покраснением, отечностью тканей и сильными болями. Продолжается приступ но нескольких часов до нескольких дней, затем самопроизвольно проходит без каких-либо последствий. При повторяющихся приступах в плече развиваются дистрофические нарушения, формируется артроз с нарушением функции.
Деформирующий артрозоартрит
Заболевание может быть исходом большинства плечевых артритов, протекающих хронически с обострениями и ремиссиями. Постепенно происходит разрастание костной ткани с деформацией сустава и нарушением его функции. Проявляется ноющими болями и ограничением движений. Во время обострений боли усиливаются, в месте поражения появляется небольшая припухлость.
Лечение
Консервативное лечение, как правило, эффективно при начальных проявлениях артроза АКС. Подобное лечение заключается в создании покоя плечевому суставу, внутрисуставных инъекциях различных местных анестетиков и стероидов в полость сустава, а также в приеме НПВС внутрь.
Если же на фоне лечения болевой и отечный синдром не купируется, имеется значительное дегенеративное перерождение акромиально-ключичного сустава (сочленения) с многочисленными костными разрастаниями (остеофитами) в его области, рассматривается вопрос о хирургическом лечении.
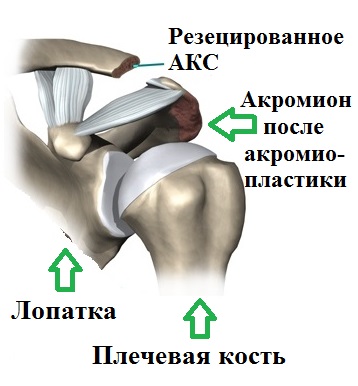
Предложены различные хирургические методы лечения патологии АКС. На современном этапе развития медицины в основном используются закрытые миниинвазивные методы с применением артроскопии.
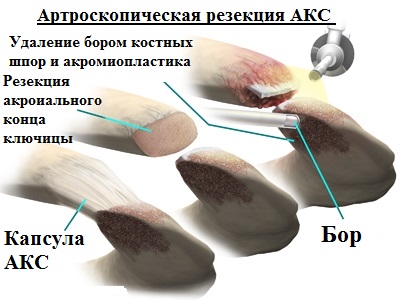
Более быстрое восстановление поле операции, низкий уровень инфекционных осложнений, отличный косметический результат — это далеко неполный список преимуществ артроскопического малоинвазивного метода лечения патологии АКС перед применяемыми ранее открытыми вмешательствами.
Доказано, что артроскопическое лечение заболеваний АКС дает хорошие результаты.
Во время оперативного вмешательства миниатюрная видеокамера вводится в пространство под акромионом. Врач на мониторе может детально изучить акромиально-ключичный сустав (сочленение) изнутри.
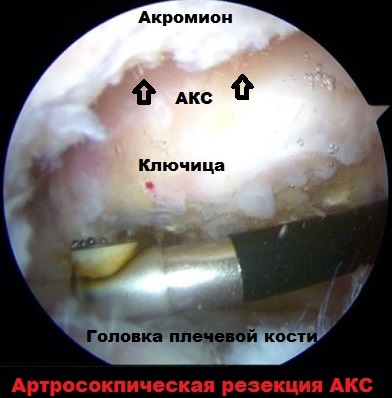
В области АКС дополнительно формируются несколько небольших проколов кожи для введения в область сустава миниинструментов, с помощью которых можно убрать излишние костные разрастания (остеофиты) в нужном месте. Также удаляются патологические измененные ткани под акромионом, которые при ущемлении вызывают болевой синдром.
Немаловажным является то, что при артроскопической операции не повреждаются связки стабилизирующие ключицу.
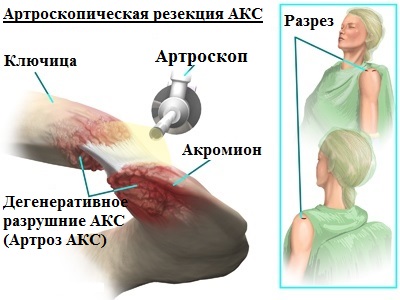
Как отмечалось ранее, операция по удалению измененных тканей АКС может производиться, как открыто, так и с помощью артроскопии. Сегодня во всем мире, хирурги-ортопеды предпочитают проводить подобные операции малоинвазивно, с помощью артроскопии. Только артроскоп позволяет хирургу работать в суставе через очень маленькие разрезы. Уменьшение повреждения нормальных здоровых мягких тканей окружающих сустав, приводит к более быстрому заживлению и восстановлению после операции.
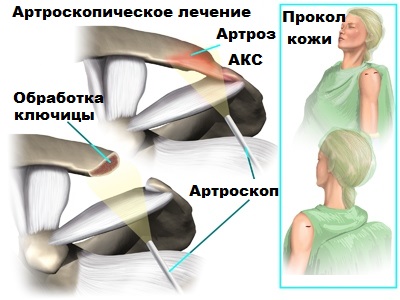
Реабилитация после операции обычно направлена на уменьшение боли и отека в области вмешательства. Для этого помогают как обезболивающие и противовоспалительные препараты, так и использование физиолечения и льда местно.
После артроскопического вмешательства реабилитация проходит быстрее, пациент постепенно начинает работать над увеличением объема движений в плечевом суставе, а в дальнейшем на укреплении мышц окружающих сустав.
Швы после операции удаляют обычно на 10-12 сутки, несколько недель после операции может потребоваться съемная ортезная повязка наподобие косынки.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии акромиально-ключичного и плечевого сустава. Операции проводятся на современном медицинском оборудовании крупных мировых производителей.
Однако стоит отметить, что результат операции зависит не только от оборудования, но и от навыка и опыта хирурга. Хирурги нашей клиники имеют большой опыт лечения заболеваний данной локализации в течение многих лет.
Почему возникает болезнь?
Деформирующий артроз подтаранного сустава характеризуется нарушением обменных процессов в подвижном соединении. Из-за этого хрящевая ткань теряет эластичность и гибкость, утрачивает амортизирующую функцию. В результате костные соединения трутся друг об друга, становятся шероховатые, искривляются. Причинами возникновения состояния служат следующие факторы:
- травмы стопы, особенно недолеченные;
- плоскостопие;
- ожирение;
- гормональный сбой;
- длительная нагрузка на ноги, связанная с профессиональной или спортивной деятельностью;
- стрессовые переломы;
- воспаление суставов (артрит);
- неправильно подобранная обувь;
- врожденные патологии скелета стопы.
Альтернативные способы лечения
В некоторых случаях довольно эффективными бывают нетрадиционные методы лечения, к которым отнесятся:
- Фитотерапия – прием препаратов, которые изготовлены на основе лекарственных растений. Однозначно состояние они не усугубят, и эффективно улучшат иммунитет.
- Гирудотерапия (лечение медицинскими пиявками) и апитерапия (лечения продуктами жизнедеятельности пчел). Эти методы способствуют улучшению процесса циркуляции крови, благодаря чему пораженные ткани получают большое количество кислорода и питательных веществ. Природные вещества и компоненты отлично влияют на общее состояние конечностей.
- Пелотерапия или терапия глиной, лечебной грязью.
- Акупунктура, применение восточных методов оздоровления и практик, рецептов народной медицины.
Некоторые специалисты считают, что нетрадиционное лечение, фитотерапия и народная медицина недостаточно эффективны, потому что многие процедуры и лекарства отнимают много времени на их изготовление и подготовку. Таким образом, больной теряет драгоценное время, заболевание прогрессирует, тогда как в случае оперативного обращения в больницу, можно на ранней стадии пресечь дальнейшее развитие патологии и избавиться от артроза полностью
Альтернативные методы лечения хороши как дополнение к терапевтическому курсу, однако важно согласовать любые нетрадиционные средства и процедуры с врачом
Другие способы лечения
Одного только массажа при артрозе голеностопного сустава недостаточно для получения выраженного и длительного клинического эффекта. Возможности консервативного лечения ограничены, так как имеют место анатомические нарушения строения сустава: повреждение суставных хрящей и субхондральной кости.
Среди консервативных мероприятий наилучший результат дают:

-
протезы синовиальной жидкости – вводятся внутрь сустава и уменьшают трение суставных поверхностей;
-
клеточная терапия – используются внутрисуставные инъекции богатой тромбоцитами плазмы, стволовых клеток для усиления регенераторных процессов в хрящевой ткани.
-
Часто приходится прибегать к хирургическим вмешательствам:
-
санационная артроскопия – врач выполняет удаление спаек в суставе, компонентов разрушенного хряща, хондромные тела (операция позволяет увеличить объем движений);
-
артродез – хирургическое обездвиживание голеностопа (хрящи удаются, в результате чего суставные поверхности сращиваются) позволяет избавиться от большинства проявлений артроза, но при этом сустав навсегда остается неподвижным, что ограничивает функциональность конечности;
-
эндопротезирование – полная замена голеностопного сустава на искусственный эндопротез (эта операция весьма травматичная и дорогостоящая, но она дает наилучшие функциональные результаты).
После оперативного лечения массаж применяется в качестве одной из процедур, обеспечивающих реабилитацию пациента. Он уменьшает боль, отек, улучшает функциональность сустава.
Первая помощь пострадавшему
Что необходимо выполнить в случае перелома костей голени, повреждения которой могут быть самыми разнообразными? Первая помощь после перелома подразумевает следующие действия:
- При закрытой форме на ногу накладывается шина, это позволит обеспечить неподвижность конечности. Для закрепления голеностопа можно использовать палку, доску, картон и прочее.
- Для улучшения положения при переломе голеностопа требуется дать пострадавшему обезболивающее средство. Это существенно уменьшит боль.
- При закрытой форме поврежденное место лучше обложить льдом. Это позволит купировать распространение гематомы и сократить отечность.
- Если речь идет об открытом переломе, требуется остановить кровотечение. Это можно сделать при помощи жгута, закрепив его выше и ниже перелома. Кроме того, лучше всего обработать края раны антисептическим средством и закрыть место повреждения чистой повязкой.
https://youtube.com/watch?v=TMBjIpuZ7WA
Все остальные действия первой помощи и лечения должны выполняться только специалистом, иначе есть риск лишь ухудшить положение. Для начала, того, что сделали, будет достаточно. В дальнейшем непрофессиональное вмешательство может стать причиной потери функциональности конечности.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
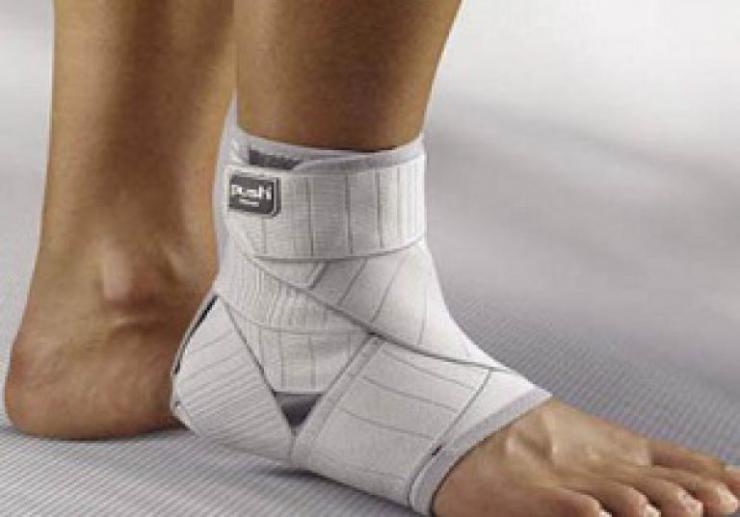
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
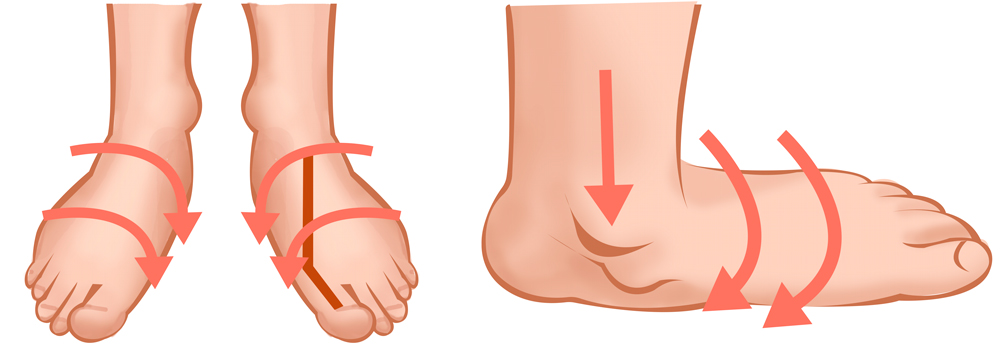
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Профилактика
Для профилактики развития и прогрессирования остеоартроза нужно следовать рекомендациям врачей
Также важно:
- Поддерживать нормальную массу тела, а при лишнем весе снижать индекс массы тела до 25 и меньше.
- Систематически заниматься физическими упражнениями без чрезмерной нагрузки на пораженные суставы – плавание, упражнения в воде, езда на велосипеде, ходьба, гимнастика в положении сидя и лежа.
- Соблюдать принципы рационального питания.
- Лечить травмы опорно-двигательного аппарата, предупреждать спортивные травмы.
Пациентам с остеоартрозом следует в повседневной жизни использовать ортопедические изделия: стельки, ортезы, наколенники при нестабильности связочного аппарата и для разгрузки пораженных суставов. Обувь нужна не сдавливающая, удобная, на широком низком каблуке.
Заместительная гормональная терапия против остеоартроза
Некоторые специалисты считают, что риск развития остеоартроза у женщин после менопаузы можно снизить с помощью заместительной гормональной терапии.
Целью такой терапии является замена утраченной гормональной функции яичников и предотвращение климактерических расстройств. В настоящее время степень влияния приема эстрогенов на развитие артроза суставов у женщин продолжают исследовать.
Профилактика
Чтобы ноги не болели, и артроз стопы не разрушил суставы, важно выполнять простые рекомендации, которые позволят оставаться здоровым на долгие годы:
- избегать малоподвижного образа жизни;
- правильно питаться, исключая жирное мясо, колбасы и копчености, кондитерские изделия;
- следить за весом;
- исключать тяжелые нагрузки;
- носить хорошую, качественную обувь;
- использовать коррекционные медицинские изделия при плоскостопии (стельки) или разной длине ног (корригирующий подпяточник);
При появлении усталости и болезненности в ногах после нагрузки, обратиться к ортопеду для диагностического обследования.
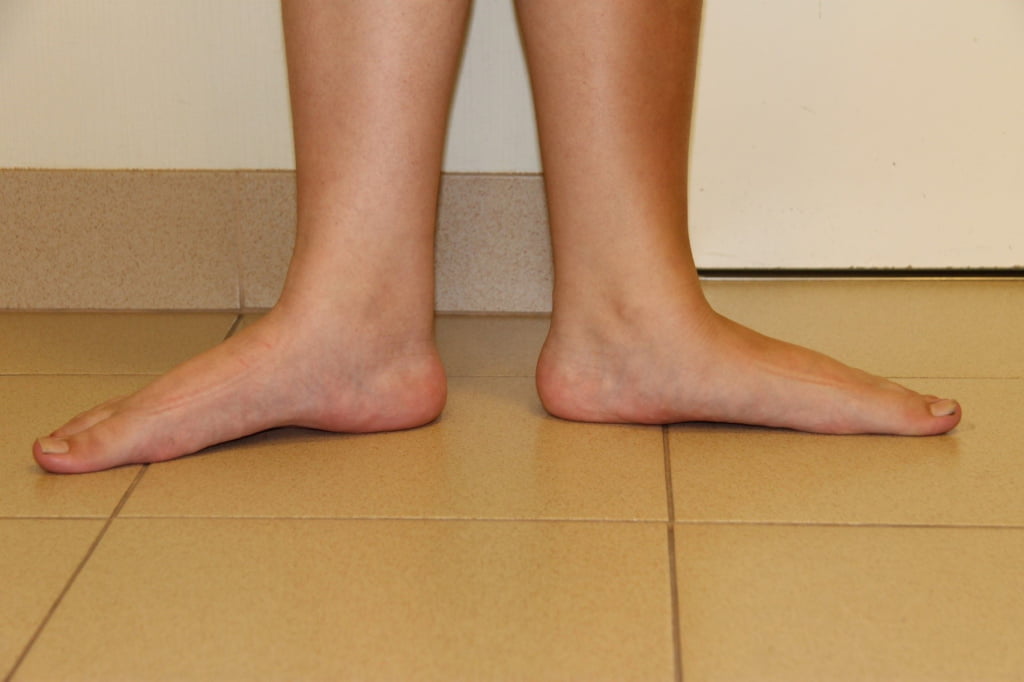
Артроз суставов стопы
Артроз суставов стопы – заболевание, от которого страдает опорно-двигательный аппарат. Причем артрит не имеет границ, и это заболевание является довольно распространенным по всему миру.
В мире медицины говорят, что артрит – это дегенеративно-дистрофический процесс, который возникает у людей в самом расцвете лет.
Обращать внимание на любые недомогания необходимо уже после 30 лет, так как именно этот порог является своего рода критическим, и 4 из 5 женщин уже имеют начальные стадии артроза. Если запустить это заболевание, то впоследствии будет довольно сложно передвигаться, так как начнутся перманентные боли, и формы стоп будут изменены
Если запустить это заболевание, то впоследствии будет довольно сложно передвигаться, так как начнутся перманентные боли, и формы стоп будут изменены.
Причины возникновения артроза стопы
Поразить стопы артроз может совсем за небольшой период времени, поэтому необходимо быть предельно внимательными, особенно это касается прекрасной половины человечества, так как если из мужчин каждый второй человек подвержен этому заболеванию, то у женщин это 4 из 5.
В основном данной болезни подвергаются люди, попадающие под следующие факторы риска:
Разные заболевания. Сюда входит не только сахарный диабет и нарушение кровообращения, но и проблемы с эндокринной системой;
Пагубное влияние могут оказать и вредные привычки;
Травмы. На изменение формы стопы могут повлиять переломы;
Избыточный вес. К этому относится и многоплодная беременность;
Обувь. Стопы не должны находиться в постоянном напряжении;
Наследственность. Влияет и патология развития ткани хрящей;
Температура. Регулярное переохлаждение может вызвать артроз;
Работа. Постоянная нагрузка на ноги вредна для стоп;
Цели массажа
Консервативное лечение артроза голеностопного сустава имеет ограниченные возможности. Оно не особенно сказывается на течении болезни. Массаж является одним из элементов консервативной терапии, причем далеко не самым основным.
Цели применения:
-
уменьшение отечности;
-
снижение болевых ощущений.
Массаж помогает уменьшить симптоматику начальных стадий артроза. Но не стоит ожидать, что даже регулярные и постоянные сеансы массажа смогут вылечить артроз, обеспечить долговременное улучшение состояния пациента или хотя бы замедлить прогрессирование болезни. На клиническое течение артроза голеностопа массаж не оказывает никакого влияния.
Помимо массажа, используются и другие консервативные мероприятия:
-
назначение препаратов: нестероидные противовоспалительные средства, хондропротекторы;
-
ортопедическая обувь, перераспределяющая нагрузку на суставы при ходьбе;
-
физиотерапия – работает за счет тех же механизмов, что и массаж;
-
лечебная физкультура, направленная на укрепление мышц конечности, разгрузку сустава и улучшение кровообращения в нём.
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
- ортопедические стельки на заказ;
- соответствующую обувь, сшитую строго по размеру и особенностям ноги при плоскостопии;
- упражнения, курсы ЛФК;
- курсы физиотерапии;
- хирургический метод – зачастую это единственное лучшее решение для предотвращения серьезных осложнений развития в будущем, ели плоскостопие тяжелое.
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
- Поддерживающие устройства для свода стопы. Врач порекомендует специально разработанные ортопедические устройства (стельки от плоскостопия), скобы или ортопедическую обувь для свода стопы, чтобы облегчить тяжесть при стоянии и ходьбе. Однако устройства поддержки свода стопы не излечивают болезнь, но помогают уменьшить симптомы.
- Физиотерапия. Физиотерапевт порекомендует определенные упражнения для облегчения боли, вызванной плоскостопием.
- Упражнения на растяжку. Врач порекомендует комплекс упражнений на растяжку, чтобы улучшить гибкость стоп при плоскостопии.

Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Симптомы артроза голеностопного сустава
Артроз голеностопного сустава имеет четыре стадии развития, каждая из которых сопровождается определёнными симптомами. Деформация стопы проходит очень медленно, поэтому на первых стадиях развития человек не чувствует прогрессирования болезни. Признаки появляются не сразу, с каждым годом они накапливаются. Когда ресурс исчерпан, артроз голеностопного сустава даёт о себе знать.
От начальной стадии до появления первых признаков может пройти несколько лет. Классификация болезни такова:
| Первая степень | Даже при рентгенологическом исследовании никакие изменения в сочленениях еще незаметны. Однако небольшая утренняя скованность все-таки присутствует, хотя и быстро проходит. Лечение нужно начинать уже сейчас. |
| Вторая степень | Тут подвижность конечности ограничивается, в суставе слышится хруст при движении, присутствует небольшая отечность. Рентген уже показывает незначительное уменьшение межсуставной щели. Блок таранной кости становится плоским. У человека может наблюдаться хромота, утренняя скованность держится дольше. |
| Третья степень | Крузартроз в этом случае проявляется очень ярко, а деформация сочленений видна отчетливо. При этом атрофия мышц сильная, присутствует существенное ограничение движений. Практически постоянно голеностопный сустав требует состояния покоя, хотя и в этом случае присутствует боль. |
| Четвертая степень | Тут уже суставной щели почти нет, а подвижность сильно нарушена. На снимке можно увидеть сильные разрастания остеофитов. Лечение в этом случае может быть только хирургическим. |