Анатомия стопы человека — информация:
Содержание:
КОСТИ СТОПЫ
Скелет стопысостоит из трех отделов: предплюсны, плюсны и пальцев.

Кости предплюсны
Задний отдел предплюсны составляют таранная и пяточная кости, передний — ладьевидная, кубовидная и три клиновидных.

Таранная костьрасполагается междудистальнымконцом костей голени и пяточной костью, являясь своего рода костным мениском между костями голени икостями стопы. Таранная кость имеет тело и головку, между которыми находится суженное место — шейка. Тело на верхней поверхности имеет суставную поверхность — блок таранной кости, который служит для сочленения с костями голени. На передней поверхности головки также имеется суставная поверхность для сочленения с ладьевидной костью. На внутренней и наружной поверхностях тела находятся суставные поверхности, сочленяющиеся с лодыжками; на нижней поверхности — глубокая борозда, разделяющая суставные поверхности, которые служат для ее сочленения с пяточной костью.
Пяточная костьсоставляет задненижнюю часть предплюсны. Она имеет удлиненную, сплюснутую с боков форму и является наиболее крупной среди всехкостей стопы. На ней различают тело и выступающий кзади хорошо прощупываемый бугор пяточной кости. Эта кость имеет суставные поверхности, которые служат для сочленения сверху с таранной костью, а спереди — с кубовидной костью. Снутри на пяточной кости есть выступ — опора таранной кости.
Ладьевидная костьнаходится у внутреннего краястопы. Она лежит спереди от таранной, сзади от клиновидных и снутри от кубовидных костей. У внутреннего края она имеет бугристость ладьевидной кости, обращенную книзу, которая хорошо прощупывается под кожей и служит опознавательной точкой для определения высоты внутренней части продольногосвода стопы. Эта кость выпуклая кпереди. Она имеет суставные поверхности, сочленяющиеся со смежными с ней костями.
Кубовидная костьрасполагается у наружного края стопыи сочленяется сзади с пяточной, снутри с ладьевидной и наружной клиновидной, а спереди — с четвертой и пятой плюсневыми костями. По ее нижней поверхности располагается борозда, в которой залегает сухожилие длинной малоберцовой мышцы.
Клиновидные кости(медиальная, промежуточная и латеральная) лежат спереди ладьевидной, снутри от кубовидной, сзади первых трех плюсневых костей и составляют передневнутренний отдел предплюсны.
Кости плюсны
Каждая из пяти плюсневых костей имеет трубчатую форму. На них различают основание, тело и головку. Телолюбой плюсневой кости по своей форме напоминает трехгранную призму. Наиболее длинной костью является вторая, наиболее короткой и толстой — первая. На основаниях костей плюсны имеются суставные поверхности, которые служат для сочленения с костями предплюсны, а также с соседними плюсневыми костями, а на головках — суставные поверхности для сочленения спроксимальными фалангами пальцев. Все кости плюсны с тыльной стороны легко прощупать, так как они покрыты сравнительно тонким слоем мягких тканей. Кости плюсны расположены в разных плоскостях и образуют в поперечном направлении свод.

Кости пальцев
Пальцы стопысостоят из фаланг. Как и на кисти, первыйпалец стопыимеет две фаланги, а остальные — по три. Нередко две фаланги пятого пальца срастаются между собой так, что его скелет может иметь две фаланги. Различаютпроксимальную, среднюю идистальнуюфаланги. Их существенным отличием от фаланг кисти является то, что они коротки, особенодистальныефаланги.
Настопе, как и на кисти, имеются сесамовидные кости. Здесь они выражены значительно лучше. Наиболее часто они встречаются в области соединения первых и пятых плюсневых костей с проксимальнымифалангами. Сесамовидные кости увеличивают поперечную сводчатость плюсны в ее переднем отделе.
Лечение
Когда речь заходит о том, как лечить шпору на пятке, важно помнить, что заниматься проблемой должен только врач. Самолечение приводит к негативным последствиям: ожогам мягких тканей, некротическим поражениям и даже сепсису
Самолечение приводит к негативным последствиям: ожогам мягких тканей, некротическим поражениям и даже сепсису.
Лечение пяточной шпоры – процесс трудоемкий и многоступенчатый, так как начинать нужно с устранения основной причины (хронического воспаления, нарушенного обмена веществ).
Аллопаты используют терапевтические и хирургические методы лечения. К терапевтическим относится прием лекарств, применение специальных пластырей и мазей. Распространено назначение лазерной терапии, с помощью которой происходит процесс восстановления поврежденных тканей.
Из хирургических вмешательств западные врачи обращаются к радиочастотной микротеномии: удаление пораженного участка вместе с фасцией (сухожилием) и прилегающими нервными окончаниями.
Тибетская медицина основана на детальном разборе проблемы пациента. Рекомендуемый курс лечения состоит из традиционных тибетских методик и индивидуальных назначений фитотерапевта. Если аллопаты прибегают к помощи лекарств и капельниц, то тибетские специалисты помогут справиться с дискомфортом без таблеток и без уколов, дающих лишь временное облегчение.
Клиника «Наран» пользуется проверенными методиками:
- Фитотерапия. Комбинация растительных препаратов уменьшает воспаление, нормализует функцию органов выделительной системы, помогает привести вес в норму. Использование медицинской желчи при пяточной шпоре отличается особой эффективностью: она способствует рассасыванию костно-солевого нароста, улучшает регенеративные процессы, обладает противоотечным действием. Применяют ее в качестве аппликаций, повязок, компрессов. Лечение желчью показано только под присмотром специалиста.
- Иглотерапия. Введение игл в пяточную надкостницу усиливает кровообращение, снимая отек и воспаление. При сопутствующих проблемах с позвоночником иглы вводятся в его шейный, грудной или поясничный отделы.
- Точечный массаж – аналог рефлексотерапии. Нажатие биоактивных точек на стопе уменьшает мышечный спазм, нормализует микроциркуляцию в области связочного аппарата.
- Моксотерапия. Полынная сигара борется с болезнями холода, прогревая биоактивные точки в зоне проблемных энергетических меридианов организма и снимая воспаление.
Цены на лечение пяточной шпоры зависят от степени выраженности и распространенности процесса.
Тибетские методики – доказательство того, как можно реально вылечить комплексное заболевание без операций и помощи хирургического скальпеля. Проведенные лечебные мероприятия не только навсегда избавят от пяточной шпоры, но и помогут по-новому взглянуть на своё здоровье.
ПЕРЕКОС ПЯТКИ

Перекос пятки нельзя считать всего лишь внешним дефектом, так как он развивается не сам по себе, а является следствием серьезных нарушений функций стоп
Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней
Полноценный процесс ходьбы человеку обеспечивает слаженная работа всех суставов, связок и мышц опорно-двигательного аппарата. При этом стопам отводится опорная, рессорная и балансировочная функции. Успешному осуществлению этих функций способствует правильное строение и расположение костей стоп, которое регулируют связки и мышцы. При помощи работы связок и мышц стопа приобретает свою форму и возможность двигаться.
Шаговый цикл осуществляется при сочетании двух противоположных по направлению естественных движений стоп: супинации и пронации. В процессе ходьбы они позволяют стопе упруго распластаться под действием массы тела с последующим возвратом в первоначальную форму. При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
В силу патологических изменений в строении стоп может развиться гиперсупинация или гиперпронация, которая особенно чревата последствиями. Гиперсупинация сопровождается излишним наклоном стоп наружу, вследствие чего точка опоры пяток смещается в ту же сторону и подымаются своды стоп. В случае гиперпронации тыльные поверхности стоп разворачиваются внутрь, а подошвы – наружу, из-за чего центр опоры пяток перемещается на их наружную часть. Такие изменения влекут за собой образование стойкой деформации костей стоп и имеют негативное влияние на функционирование всего опорно-двигательного аппарата.
При наличии таких нарушений ухудшается походка, появляется боль в стопах, пятках, лодыжках и, даже, в коленях и пояснице. Лучший способ борьбы с патологией — это ношение ортопедической обуви или стелек с целью коррекции дефекта и предупреждения его прогрессирования. Также их использование поможет уменьшить боль и исправить походку. Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
С целью профилактики развития патологии нужно тренеровать мышцы ног и исключить травмирующие факторы: избыточные нагрузки на ноги и ношение неправильной обуви.
Кости стопы —
Cтопа человека является самым нижним отделом нижней конечности. Часть стопы, непосредственно соприкасающаяся с поверхностью земли, называется ступнёй или подошвой. В стопе различают предплюсну, плюсну и кости пальцев стопы.
Какие анализы и диагностики нужно проходить для Костей стопы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Костях стопы или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Костях стопы на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «К»:
| Кисть |
| Крайняя плоть (препуций) |
| Клитор |
| Коленный сустав |
| Кровь |
| Кишечник |
| Кровеносные сосуды |
| Конечный мозг |
| Костная ткань |
| Костный лабиринт |
| Клетка |
| Кадык (адамово яблоко) |
| Кровеносные капилляры |
| Капилляры |
| Кость |
| Кости голени |
| Ключица |
| Копчиковые позвонки |
| Копчик |
| Крестец |
| Кости запястья |
| Колено |
| Кора головного мозга (плащ) |
| Кожа |
| Красный костный мозг |
| Клапан аорты |
| Кровобращение плода |
| Крестцовое сплетение |
| Копчиковое сплетение |
| Клетчатка глазницы |
| Конъюнктива глаза |
| Клиновидная кость |
| Кости лица |
| Кости предплечья |
| Кости кисти |
| Кости пальцев кисти |
| Кости пальцев стопы (фаланги) |
| Квадратная мышца поясницы |
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.
Анатомия стопы
Рассказ об анатомии стопы следует начать с голеностопного сустава. Голеностопный сустав образуют две берцовые кости голени и таранная кость стопы. Кости удерживаются вместе многочисленными прочными связками, которые обеспечивают голеностопному суставу необходимую подвижность и значительную стабильность. В голеностопном суставе осуществляются движения, без которых была бы невозможна нормальная ходьба, бег и прыжки.
Стопу можно разделить на три отдела: задний, средний и передний. Задний отдел стопы образуют пяточная и таранная кость, которые вместе образуют подтаранный сустав. Патология подтаранного сустава один из факторов развития плоскостопия.
Средний отдел стопы составляют пять костей: ладьевидная, кубовидная и три клиновидных. Уникальность костей среднего отдела стопы заключается в том, что при определенных условиях под воздействием мышц, связок голени и стопы, суставы между этими костями блокируются, в результате чего на стопе формируют достаточно жесткий продольный свод. Дисфункция некоторых мышц и сухожилий голени или изменения анатомии костей среднего отдела стопы нарушает процесс формирования продольного свода стопы при ходьбе, что является пусковым крючком развития плоскостопия.
Передний отдел стопы образован плюсневыми костями, а также фалангами пальцев.
Стопа в норме способна изменять свою жесткость в процессе ходьбы. Это возможно благодаря ее сложной арочной сводчатой конструкции.
Как отмечалось ранее, в анатомии стопы врачи выделяют продольный и поперечный своды.
Поперечный свод по форме напоминает дугу или арку, которую образуют плюсневые кости. Точки опоры при ходьбе в этом своде приходятся на головки первой и пятой плюсневой кости.
Пяточная, таранная, ладьевидная, клиновидная и первая плюсневая кость также формируют арку или свод, который называется продольным. Продольный свод, как и поперечный, по форме напоминает дугу между двумя точками опоры. Точками опоры поперечного свода стопы являются пяточный бугор, и головка первой плюсневой кости.
К наиболее крупным и важным анатомическим образования стопы также можно отнести ахиллово сухожилие. Ахиллово сухожилие соединяет икроножную мышцу голени и пяточную кость. Свое название сухожилие получило в честь древнегреческого героя Ахилла. Без этого сухожилия мы бы не могли стоять на носках или передвигаться, не хромая.
Еще одной важной анатомической структурой, без которой невозможно поддержание продольного свода стопы является сухожилие задней большеберцовой мышцы. Сухожилие задней большеберцовой мышцы прикрепляется к ладьевидной кости стопы и передает на нее усилие одноименной мышцы
Ладьевидная кость при этом занимает такое положение, при котором стопа имеет возможность формировать жесткий свод и тем самым выполнять свою рессорную функцию. Повреждение или дегенерация сухожилия задней большеберцовой мышцы это крайне серьезная проблема, которая неминуемо приводит к уплощению или коллапсу продольного свода стопы и развитию плоской, распластанной стопы.
Кроме мышц и сухожилий основополагающую роль в поддержании продольного свода стопы занимают связки вокруг таранно-ладьевидного сустава.
Таранно-пяточная связка или спринг лигамент в комплексе с сухожилием задней большеберцовой мышцы и плантарной фасцией способствуют формированию и поддержке продольного свода стопы при ходьбе. Растяжение и разрыв связочного аппарата таранно-ладьевидного сустава и ладьевидно-пяточной связки (спринг лигамент) приводит к избыточному смещению костей стопы друг относительно друга под нагрузкой, и клинически проявляются в виде уплощения свода и деформации стопы, боли в суставах стопы и голеностопа, а также в болезненном напряжении мышц голени.
Уникальность стопы заключается в том, что отдельные анатомические образования, такие как кости, связки, сухожилия и мышцы, работают совместно, как единый механизм, позволяющий нам свободного передвигаться в пространстве, не испытывая болезненные ощущения.
Как узнать о своем происхождении
Наверняка, вы уже внимательно разглядели свои ноги и определили свой тип стопы. Однако это вовсе не значит, что ваши предки были греками или египтянами. Если вы действительно хотите узнать о себе больше, то в этом поможет генетика.
Генетический тест Атлас позволит пролить свет на истоки вашего происхождения и расскажет:
- Как мигрировали ваши предки на протяжении 100 000 лет.
- К какой гаплогруппе вы принадлежите
- С каким известным человеком у вас общий предок.
- Сколько неандертальских генов в вашей ДНК.
- Какой у вас популяционный состав.
Кроме этого результаты включают информацию о рисках развития многофакторных заболеваний и статусе носительства наследственных, о спортивных травмах, особенностях метаболизма, и индивидуальных чертах, например, склонности к бессоннице.
Чтобы узнать больше о том, откуда ваши предки, закажите Генетический тест Атлас на нашем сайте.
- Aigbogun, E, O et al. Morton’s Toe: Prevalence and Inheritance Pattern among Nigerians, 2019
- Callaway, E. UK Mapped Out By Genetic Ancestry, 2015
- NHS. Ingrown Toenail, 2018
- Ogawa, R and Hyakusoku, H. Does Egyptian Foot Present an Increased Risk of Ingrown Toenail, 2006.
- Science Daily. Egyptian Toe Tests Show They’re Likely to Be the World’s Oldest Prosthetics, 2012
- Vounotrypidis, P and Noutsou, P. The Greek Foot: Is It a Myth or Reality? An Epidemiological Study in Greece and Connections to Past and Modern Global History, 2015
- Kulthanan T et al., A study of footprints in athletes and non-athletic people, 2005
- MIT Technology Review, 2019
ВАЛЬГУСНАЯ ДЕФОРМАЦИЯ СТОП
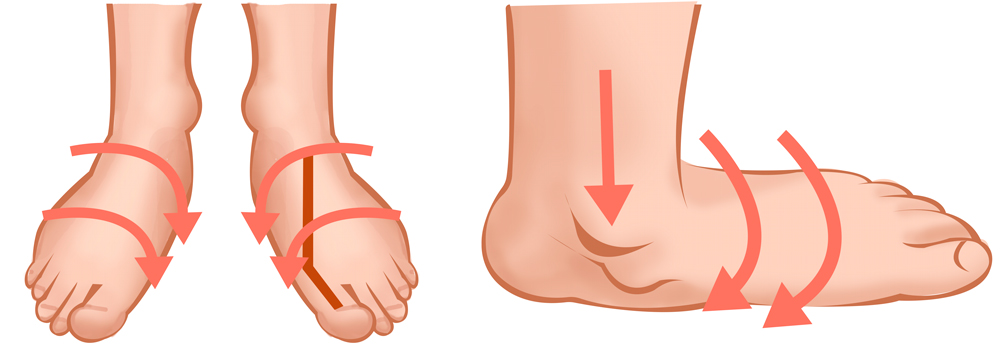
Такая проблема, как вальгусная деформация стоп является не только внешним дефектом, но и серьезной патологией, которая доставляет множество неудобств и болезненных ощущений. При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
Вальгусная деформация — это искривление оси стопы с опущением среднего отдела стопы, разворотом пятки наружу и опущеним ее края. Патология является следствием врожденного или приобретенного нарушения функций, формы или размера отдельных костей, связок или мышц, которое влияет на все остальные части стопы. Это нарушает соотношение анатомических образований, что приводит к перераспределению нагрузки. Ситуацию усугубляет развитие плоскостопия, из-за которого происходит смещение костей стопы по отношению друг к другу, формирующее вальгусную деформацию.
Обычно болезнь возникает в детском возрасте по причине врожденной дисплазии соединительной ткани. Также причиной может быть остеопороз, перенесеный рахит, полиомиелит, травма, спастика, парез, паралич, внутриутробные нарушения развития конечностей, нарушения осанки, эндокринные заболевания или избыточный вес ребенка. У взрослых развитие патологии может стать следствием травм, паралича или плоскостопия, особенно после резкого набора веса.
При вальгусной деформации появляется боль в ногах после ходьбы и статических нагрузок, особенно при ношении неудобной обуви. К этим симптомам может присоединиться напряжение или боль в мышцах голеней и нарушение походки. Борьба с болезнью на начальных стадиях включает в себя ношение ортопедической обуви, специальную гимнастику, массажи, физиотерапию, применение лечебных грязей, озокерита и парафина. При выраженной деформации выполняется хирургическая коррекция.
При подозрении на вальгусную деформацию стоп нужно как можно раньше обратиться за помощью к специалисту, чтобы избежать осложнений болезни и оперативного вмешательства.
Симптомы
Пациенты с патологией сесамовидных костей обычно чувствуют ноющую боль со стороны подошвенной поверхности плюснефалангового сустава первого пальца стопы. При прикосновении с подошвенной стороны боль усиливается. Движения в суставе большого пальца часто ограничены. Пациенты замечают, что при ходьбе боль усиливается перед тем, когда стопа отталкивается для следующего шага. Время от времени первый плюсне-фаланговый сустав может заклинивать или щёлкать, что усиливает боль. После отдыха боль уходит или ослабевает. Некоторые пациенты отмечают онемение в области первого и второго пальцев стопы.
Клинические проявления
Проявления синдрома кубовидной кости напоминают таковые при растяжении связок. Боль часто рассеяна вдоль латеральной части стопы между пяточно-кубовидным суставом и 4 и/или 5 кубовидно-плюсневыми суставами и может распространяться по всей стопе. Невыраженная борозда на тыльной стороне кубовидной кости и/или невыраженная неровность (утолщение) на подошвенной поверхности могут наблюдаться при подвывихе с покраснением кожи, отеком и/или кровоподтеком. Болезненность может проявиться вдоль длинной малоберцовой мышцы, борозды кубовидной кости, заднелатеральной и/или плантарной ориентации кубовидной кости или в точке начала мышцы короткого разгибателя пальцев. Активный или пассивный диапазон движений голеностопного сустава и/или стопы может снижаться при боли. Сопротивление лодыжки/стопы эверсии/инверсии может вызывать боль. При СКК наблюдается анталгическая походка с болью и/или слабостью, наиболее выраженными во время отталкивания или при перемещении из стороны в сторону. Прыжки могут вызвать симптомы, увеличивающиеся при нагрузке на ногу и снижающиеся при снятии нагрузки.
Причины развития заболевания
1. Плоскостопие у взрослых
Приобретенное плоскостопие у взрослых встречается при парезах, параличах, воспалительных поражениях костей и мышц стоп, голени, стопы, даже просто пальца ноги. Как правило, заболевание стоп у человека средних лет зачастую подразумевает поперечное плоскостопие.
Значимыми факторами являются лишний вес и ношение тесной обуви, чрезмерная нагрузка (большой вес на тренировках при том, что спортивная обувь не совсем правильно подобрана).
Женщины страдают от плоскостопия и болезней ног в четыре раза чаще мужчин: это обусловлено ношением обуви на высоких каблуках и давлением на ноги во время работы или при беременности. Недуг возможен из-за слабости мышц стоп и голеней, а также растяжения стоп. В результате у женщин чаще происходит воспалительное заболевание стоп.
Встречается и травматическое плоскостопие — как последствие переломов или вывихов кости ступни.
Комбинированное происхождение плоскостопия приводит к осложнениям болезни и препятствует лечению стоп.
2. Плоскостопие у детей, особенности и признаки.
Болезнь ног и стоп возможно обнаружить даже у самых маленьких детей. Но малыш при рождении в норме имеет плоскую стопу, а формирование кости стоп начинается ближе к году, когда возрастает нагрузка на свод стоп, и продолжается несколько лет.
После осмотра младенца врач не ставит диагноз плоских стоп, скорее всего посоветует ждать лет до 3х.
Для профилактики искривления стоп у детей рекомендован детский ортопед, который подберет обувь для формирования формы ступни правильно. Но часто родители получают противоположные назначения для стоп. Один специалист советует ортопедические сандали, другой — хождение босиком дома и по разнообразным поверхностям: по песку, камням.
Возможно, будут назначены процедуры и терапия для профилактики.
Невнятный комментарий врача может либо встревожить родителей, либо лишить их бдительности. Ведь так можно пропустить дефект развития, например, рахит.
Деформация стоп портит жизнь пациента в любом возрасте. Выделяют три степени у детей:
- Начальная степень: ребенок иногда жалуется на боль ног при движении стопы;
- Признак усиления плоскостопия — умеренный дискомфорт стоп и в покое, переходящий на икры ног;
- Интенсивная боль в ногах, косолапость. Быстрая усталость в районе сводов стоп и пальцев при ходьбе.
Плоскостопие в детстве может иметь предпосылки.
- Первый симптом развития заболевания ног: ребенок регулярно жалуется на тяжесть ног, даже сидя;
- Х-образная форма ног, неуклюжесть движения;
- От простого упражнения наблюдаются неприятные ощущения, их вызывает даже массаж на свод стоп сидя и расслабленное хождение;
- Подошва обуви стирается с внутренней стороны стопы;
- Внутренняя часть стоп и пальцы болят от нагрузки;
Уже с трех лет можно провести диагностику отпечатком стоп.
Когда есть признаки плоскостопия, важно не ждать школьного возраста. Рекомендуется осмотр, пока форма кости не сформировалась
Ребенка с дефектом стоп утомляет даже ходьба и привычная активность. Время от времени он жалуется на боль и тяжесть стоп.
Поэтому если кроху утомляет ходьба, он устает от домашних дел, не встает босиком на всю стопу на поверхность, не любит делать массаж на ноги — это повод сделать обследование конечностей.
ИСКРИВЛЕНИЯ ПАЛЬЦЕВ НОГ

Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп. Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.