Удаление полипов шейки матки
Содержание:
Что это такое?
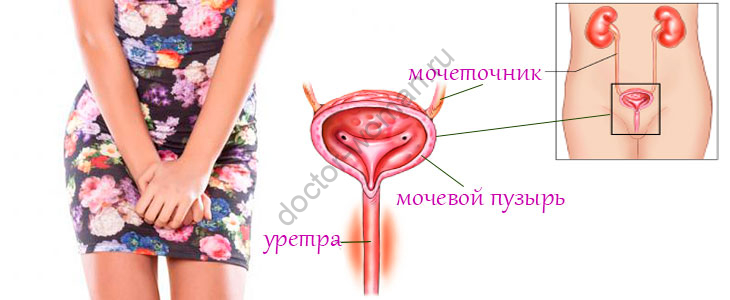
Полипы образуются в эндометрии (это слой клеток, выстилающий внутреннюю поверхность матки). Именно эндометрий меняется с течением менструального цикла и отвечает за прикрепление оплодотворенной яйцеклетки в самом начале беременности. Образующиеся полипы выглядят, как отдельные возвышенности. Они выделяются на фоне слизистой и похожи на бугорки. Их размер может варьироваться от совсем небольших до нескольких сантиметров. Они всегда связаны со стенкой матки с помощью ножки или основания. Если обнаруживается много новообразований, то заболевание называется полипоз.
В большинстве случаев полипы эндометрия не выходят за пределы матки. В некоторых случаях они обнаруживаются в цервикальном канале и во влагалище, распространяясь через шейку матки.
Полипы могут развиваться у девушек и женщин любых возрастных групп. Основная опасность заболевания в том, что полипы могут быть предраковыми новообразованиями. Поэтому, при отсутствии противопоказаний для хирургического вмешательства, показано удаление полипов.
Симптомы
Признаки, которые позволяют выявить полип, очень слабые. Кроме того, они характерны и для других гинекологических патологий. Зачастую болезнь вообще протекает бессимптомно. И даже осмотр может не выявить особо мелких, глубоко расположенных опухолей. Основными симптомами можно назвать:
- Изменения менструального цикла: кровянистые выделения в середине цикла, перед началом или сразу после окончания месячных;
- Выделения (слизистые или желтоватые);
- Кровотечения при контактах: гинекологическом осмотре, половом акте, использовании тампона;
- Болевые ощущения при половом акте, тянущие беспричинные боли внизу живота.
При подозрении на полипозное образование в первую очередь необходимо обратиться к врачу, который после осмотра назначит дополнительные анализы и проведет полное обследование пациентки. Только так можно точно диагностировать эту болезнь и выбрать адекватный метод лечения.
Классификация полипов женской репродуктивной системы
Разрастание эндометрия и эндоцервикса (шейки матки) может сопровождаться формированием различных в морфологическом отношении полипозных структур. В зависимости от гистологических особенностей тканей, составляющих основу полипа матки, выделяют следующие разновидности данных опухолеподобных наростов:
-
Железистые полипы матки – представляют собой разросшиеся эндометриоидные образования, с наличием железистых включений. Новообразования данного типа чаще всего диагностируются у молодых пациенток.
-
Железисто- фиброзные полипы – формируются в результате сопряжения грубой фиброзной ткани (стромы) с железистым эпителием. Встречаются у женщин среднего возраста;
-
Фиброзные полипы в матке – являются наростами соединительной ткани и имеют плотную консистенцию. Данные структуры могут содержать единичные железы, и распространены среди пациенток зрелой возрастной группы (старше 40 лет);
-
Аденоматозные полипы шейки матки – представлены разросшимся железистым эпителием, однако отличаются от железистых полипов структурной перестройкой отдельных клеток, пролиферацией.
Такие образования считаются наиболее опасными, ввиду возможной трансформации их в злокачественную опухоль.
Полипы цервикального канала шейки матки могут быть истинными или представлять собой псевдо образования. Появление последних, связывают обычно с беременностью. Данные состояния могут представлять существенную угрозу для здоровья женщины и жизни малыша, поскольку их наличие сопряжено с риском самопроизвольного выкидыша.
Выбор приоритетного направления лечения полипа в матке определяется в зависимости от вида опухолевидного образования, индивидуальных особенностей пациентки и размера самого нароста. При этом некоторые состояния не требуют удаления полипа в матке, а ограничиваются постоянным мониторингом диагностированного новообразования.
Как обнаружить полип в женской репродуктивной системе
Клинически выявленные полипы матки идентифицируются по следующим признакам:
- Кровотечение. Ненормальное кровотечение – наиболее частый симптом полипов матки. Выявляется у 68% пациентов. Риск кровотечения увеличивается с возрастом. Также тревожно кровотечение между менструациями. Кровотечением также считается обильные или затянувшиеся менструальные выделения. Интересная деталь: многие ученые считают, что кровотечение не имеет ничего общего с размером, количеством и анатомическим расположением полипов.
- Нерегулярный цикл – при наличии полипа в матке цикл нерегулярный, например, начинается неожиданно, а менструальные кровотечения имеют непредвиденную интенсивность и продолжительность.
- Злокачественность – примерно в одном случае из ста полип подвергается злокачественной трансформации. Чаще всего развивается аденокарцинома эндометрия или серозная. Риск злокачественного новообразования увеличивается с возрастом. Еще один фактор риска злокачественного перерождения – ожирение. Вероятность злокачественного новообразования выше, даже если размер полипа превышает 15 мм. Гипертония также считается фактором риска, хотя предполагается, что эта связь более коррелятивная, чем причинная. Некоторые ученые даже подозревают связь между гипертонией и размером полипа со злокачественными новообразованиями.
- Бесплодие – причиной первичного бесплодия в 38,5% случаев являются полипы, тогда как при вторичном бесплодии этот показатель составляет 17%. Механизм причинно-следственной связи между полипом и проблемами фертильности все еще не изучен, хотя факт остается фактом: полип вызывает бесплодие.
Бесплодие при полипах в матке
Об этом свидетельствует тот факт, что после гистероскопической полипэктомии увеличивается количество беременностей у ранее бесплодных женщин. Согласно другим исследованиям, гистероскопическая полипэктомия, выполненная до экстракорпорального оплодотворения, значительно увеличивает шансы на беременность, и часто беременность наступает самопроизвольно после удаления полипа.
Механизмы бесплодия сегодня являются предметом активных исследований. Есть несколько гипотез. Одной из основных причин считается механическая непроходимость: иногда полип закупоривает канал и блокирует прохождение сперматозоидов к яйцеклетке – иногда это препятствует имплантации эмбриона. Кроме того, полип вызывает воспаление эндометрия, что, в свою очередь, препятствует прикреплению эмбриона к стенке матки. В этом случае образование действует как своеобразная спираль. Бесплодие также может быть вызвано кровотечением, которое само по себе снижает вероятность оплодотворения.
На фертильность также могут влиять биохимические факторы. Например, эндометрий полипов содержит избыток металлопротеиназ и цитокинов (гамма-интерферон, гликоделлин) по сравнению с нормальным эндометрием. Металлопротеиназа подавляет имплантацию, гамма-интерферон оказывает токсическое действие на сперматозоиды и подавляет эмбриональное развитие, а гликоделлин подавляет прикрепление яйцеклетки к сперматозоиду.
Считается, что удаление полипов имеет положительный эффект на репродуктивную функцию. Однако восстановление репродуктивной деятельности не зависит от размера ампутированного полипа. Также следует отметить, что полипэктомия не всегда восстанавливает способность женщины к зачатию.
В чем опасность
Если не воспользоваться квалифицированной медицинской помощью, заниматься самолечением или игнорировать опасные симптомы, могут возникнуть осложнения. Самые неопасные из них – дальнейшее развитие патологического процесса и полипоз.
Осложнения без удаления следующие:
- анемия на фоне регулярных кровотечений;
- перерождение клеток в атипические (онкология);
- закупорка цервикального канала разросшейся опухолью и развитие гематометра (скопление менструальной крови в матке с последующим воспалением, сепсисом и летальным исходом);
- риск маточного кровотечения;
- некротические процессы в самой опухоли;
- при беременности – угроза выкидыша или выкидыш.
Таковы последствия, если удаление нароста не было проведено своевременно. Гистероскопия и гистологическое исследование помогут в дифференциальной диагностике. Если выяснится, что внешне похожее новообразование на самом деле является псевдополипом, саркомой, субмукозной миомой матки, то тактика лечения может быть изменена. Например, псевдополипы удалять категорически запрещено. Их клеточная структура совершенно другая, и попытка хирургического вмешательства приведет к кровотечению.
Диагностика полипов полости матки
Гинекологический осмотр на кресле информативен только когда образование имеет большие размеры и выходит из полости матки во влагалище.
Стандартом диагностики являются трансвагинальное УЗИ органов малого таза и диагностическая гистероскопия.
Ультразвуковое исследование
Трансвагинальное УЗИ органов малого таза на 6-7 день менструального цикла позволяет выявить плотные фиброзные и железисто-фиброзные полипы эндометрия.
Железистые полипы схожи по структуре с нормальным эндометрием, имеют мягкую консистенцию, сдавливаются стенками матки и при малых размерах не различимы.
При наличии симптомов и отсутствии признаков патологии эндометрия на УЗИ, рекомендуется провести повторное ультразвуковое исследование на 12-14 день менструального цикла, к этому времени железистый полип вырастет, увеличится в размерах и станет различим на УЗИ.
Более информативным ультразвуковым исследованием является эхогистеросальпингоскопия (ЭХГС) — ультразвуковое исследование с контрастированием полости матки. Полость матки наполняют физиологическим раствором, она расширяется, полип принимает свою естественную форму и контурируется на фоне контрастной жидкости.
Ультразвуковое заключение: подозрение на очаговую гиперплазию эндометрия является показанием для проведения гистероскопии.
Гистероскопия
В начале проводится диагностическая гистероскопия — эндоскопическое исследование полости матки. Диагностическая гистероскопия позволяет визуально подтвердить или исключить полип матки.
Видео-подборка гистероскопических исследований
При обнаружении полипа эндометрия на гистероскопии проводится его удаление — гистерорезектоскопия. Если на гистероскопии полип матки не подтверждается, выполняется прицельная биопсия эндометрия в месте описанном в ультразвуковом протоколе.
Ультразвуковое и гистероскопическое заключение не являются диагнозом. Заключительный диагноз ставится только после удаления образования и выяснения его гистологического строения.
Симптомы полипа в полости матки и цервикального канала
Признаки полипа в матке или в канале шейки могут длительное время не проявляться вовсе, что существенно осложняет диагностику данных состояний. При этом отсутствие контроля роста и своевременного лечения полипа в матке может привести к формированию рака, что, как уже упоминалось выше, особенно характерно для запущенных аденоматозных опухолей. Статистика говорит, что около 2% всех маточных полипов проходят процесс злокачественной трансформации. Полипы шейки матки опасны также вероятностью снижения женской ферильности, что в некоторых случаях приводит к развитию бесплодия. Кроме того, имеются подтвержденные факты, утверждающие, что полипозные образования могут провоцировать сильнейшие маточные кровотечения.
Для того чтобы избежать всех этих нежелательных явлений следует внимательно относиться к своему здоровью и обращать внимание даже на незначительные отклонения от нормы. Это особенно актуально на фоне того, что симптомы и признаки полипов матки неспецифичны и не отличаются высокой интенсивностью проявлений
Чаще всего симптомокомплекс формируется на фоне вторичных изменений полипа, таких как воспаления, травмы, перекруты, отрывы, изъязвления и т.д.
Определим основные симптомы полипов в полости матки и цервикальном канале:
-
Болевой синдром. Одним из первых признаков наличия полипа в полости матки является появление дискомфорта и тянущей боли внизу живота. При этом выраженность болевого синдрома может зависеть от размера полипа в матке. Так, крупные структуры могут вызывать интенсивные схваткообразные приступы боли, в то время как небольшие образования характеризуются умеренным, иногда фоновым дискомфортом. Также многие женщины отмечают появление дискомфорта во время полового акта;
-
Маточные кровотечения. Данный признак наблюдается чаще при внутриматочных полипах и может характеризоваться дисфункциональными кровотечениями, которые иногда имеют цикличный характер. Особенно внимательно к этому симптому следует отнестись в период постменопаузы, когда любые кровотечения считаются проявлением патологического процесса. Подобный механизм может привести к существенной кровопотере, проявляющейся общей слабостью, анемией, головокружениями;
-
Характерные выделения. Симптомом полипа в матке могут быть серозные бели, которые иногда содержат гнойные включения. Кроме того, обязательно следует обратиться к специалисту при наличии кровянистых и сукровичных выделений в промежутке между менструациями и после полового акта. Также, подобные состояния часто проявляются длительными мажущими кровянистыми выделениями до и после месячных;
-
Нарушения менструального цикла. Главным признаком полипоза считаются меноррагии, которые проявляются обильными менструальными кровотечениями. Также достаточно часто, пациентки с диагностированными полипами в полости матки и в цервикальном канале отмечают нерегулярность цикла. Это может быть связано с гормональным дисбалансом, который и выступает основным этиотропным фактором появления опухолеподобных образований.
Бесплодие также относится к патологическим состояниям, часто сопровождающим полипы канала шейки матки и эндометрия. Снижение женской фертильности отмечается как на фоне основной причины развития полипоза, так и как следствие механической невозможности прикрепления оплодотворенной яйцеклетки к слизистой оболочке, выстилающей маточную полость. Если же беременность, несмотря на наличие полипозной структуры, все же наступает, то требует особенно внимательного контроля. Это связано с тем, что полип шейки матки приводит к рефлекторному раздражению цервикального канала, что повышает риск самопроизвольного прерывания беременности.
В силу неспецифичности симптомов, наличие полипа легко спутать с эндометриозом, поликистозом, а также миомами матки. Поставить окончательный диагноз, и определит необходимость терапии, может только гинеколог, обращение к которому является обязательным при появлении любого из вышеперечисленных признаков. Здесь особенную роль играют регулярные обследования организма, во время которых и диагностируются обычно доброкачественные и злокачественные новообразования.
С какими показаниями обращаться
Показанием к полипэктомии является диагностированный полип цервикального канала при хорошей его визуализации при гинекологическом осмотре и предполагаемый полип по уз-картине и следующим симптомам::
- обильные месячные;
- дискомфорт, кровянистые выделения и боль при половом контакте;
- кровянистые выделения в межменструальный период.
Даже один из вышеперечисленных симптомов – веский повод записаться на консультацию к гинекологу. В ряде случаев полипы никак себя не проявляют и обнаруживаются непосредственно при осмотре. Именно поэтому регулярные профилактические визиты к врачу так важны.
Противопоказанием к операции является рак шейки матки, беременность, инфекционно-воспалительные процессы мочеполовых органов.
Подготовка, диагностика
Перед операцией вам надо будет пройти комплексное обследование, включающее:
- общие анализы крови и мочи;
- гемостазиограмму, анализ крови на свертываемость, резус-фактор и группу;
- анализы крови на сифилис, ВИЧ, гепатиты В и С;
- кольпоскопию;
- мазок на микрофлору, мазок на онкоцитологию;
- рентген легких или флюорографию;
- консультацию гинеколога, анестезиолога.
В клинике GMS весь комплекс исследований можно пройти за один день.
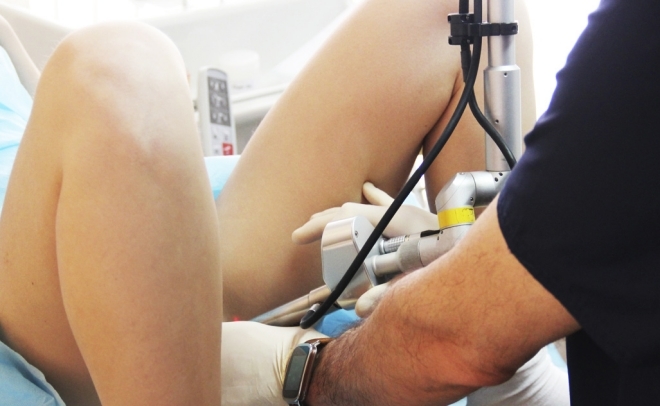
Как проводится операция
Удаление полипа цервикального канала выполняется под анестезией с минимальным дискомфортом для пациентки. Длительность операции составляет в среднем 10-15 минут. Под визуальным контролем врач подводит хирургические инструменты к ножке полипа и аккуратно его срезает, одновременно коагулирует сосуды. Прицельная точность дает возможность удалить образование, не травмируя окружающие здоровые ткани.
Иссеченный полип отправляют в лабораторию на гистологическое исследование. Если вмешательство проводится методом раздельного диагностического выскабливания на анализ отправляют весь, полученный при процедуре материал. Поскольку операция относится к «процедурам одного дня», реабилитация в стационаре не требуется. Вы сможете сразу вернуться домой.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
Период восстановления обязательно проводится под контролем врача, то есть, необходимы регулярные осмотры гинеколога. Применение малоинвазивных методик не требует наложения швов и дополнительной обработки поверхности раны после проведения вмешательства. Процесс заживления в первые два-три дня после операции, может сопровождаться небольшими болями (как при месячных) и небольшим сукровичным отделяемым – это минимальные неудобства в послеоперационном периоде
Длительность реабилитации зависит от применяемой хирургической тактики и составляет 3-7 дней. В течение этого времени рекомендуется:
соблюдать половой покой;
- не использовать тампоны;
- не спринцеваться;
- не принимать горячую ванну, исключить походы в бани, сауны;
- ограничить спортивные и физические нагрузки.
По показаниям, врач в послеоперационном периоде может назначить короткий курс антибиотиков. Удаление вагинальных полипов с помощью современных малоинвазивных методов дает возможность сократить восстановительный период всего до нескольких дней. Подробнее о режиме в период реабилитации расскажет гинеколог на консультации. Нужен хороший женский доктор – запишитесь на консультацию к нашему специалисту уже сейчас!
Показания для проведения диагностической гистероскопии
- подслизистый миоматозный узел, который вызывает деформацию полости матки;
- подозрение на внутренний эндометриоз тела матки;
- гиперплазия эндометрия (заболевание, при котором женщину беспокоят обильные, длительные менструации со сгустками);
- полип эндометрия ( вырастает вследствие воспалительного процесса , гормонального дисбаланса);
- любые виды нарушения менструального цикла;
- патологическое маточное кровотечение (при отсутствии патологии по данным УЗИ, поскольку полное представление о процессе в полости матки даст только гистероскопия с визуализацией процесса);
- остатки плодного яйца ( после неудачно проведенного медицинского аборта, без визуального контроля, в полости матки часто остаются элементы ткани, вызывающие воспаление);
- синехии (спайки) в полости матки (последствие воспалительных процессов, затрудняющих зачатие);
- бесплодие (можно оценить характер эндометрия и бережно взять биопсию для гистологического исследования состояния эндометрия, также провести осмотр полости матки на наличие спаек и проходимость устьев маточных труб);
- подготовка к ЭКО и не вынашивание беременности ( можно оценить характер эндометрия, бережно взять биопсию для гистологического исследования состояния эндометрия и исключить внутриматочную патологию);
- перфорация (прокол инструментом) стенок матки во время аборта или диагностического выскабливания без визуального контроля;
- осложненное течение послеродового периода (осмотр полости матки на наличие плацентарного полипа — остатков ткани плаценты в полости матки после самостоятельных родов, а также кесарева сечения. При наличии плацентарной ткани матка не может сократиться, и развивается воспалительный процесс;
- аномалии развития матки (диагностика внутриматочных перегородок, удвоения органов);
- наличие инородного тела в полости матки (части внутриматочной спирали, части инструментов после обычного выскабливания полости матки);
- контрольный осмотр полости матки после операций на матке ( по поводу аномалий развития матки, консервативной миомэктомии — удаления миоматозных узлов).
Гистероскоп имеет в своей конструкции петлю для прицельного удаления патологических образований (полипы, миомы, синехии и др.). Когда приходится использовать петлю для хирургии, то аппарат называют гистерорезектоскоп, а процедуру — гистерорезектоскопией.
Как удаляют полип в матке?
Лечение полипов в матке практически всегда сводится к их иссечению, что позволяет исключить риски развития осложнений и формирования злокачественных опухолей. Приоритетной в этом отношении методикой считается метод резектоскопии полипа матки (иссечение новообразования в ходе гистероскопии), который предполагает удаление нароста под эндоскопическим контролем.
Операция удаления полипов матки проходит под общей или местной анестезией (определяет врач) и предполагает «откручивание» новообразования, которое имеет ножку. Оставшееся основание обязательно прижигают лазерным лучом. Такие меры позволяют избежать рецидивов, которые не редко случаются после иссечения полипа. Обязательно проводится также диагностическое выскабливание матки, что достаточно часто дает возможность определить причину образования полипозной структуры.
После манипуляции назначается гинекологическое УЗИ, которое следует проводить спустя несколько дней после гистероскопии. Такая мера считается контрольной и позволяет оценить окончательные результаты удаления полипа матки. Несмотря на то, что описанная выше методика считается наименее травматичной, некоторые пациентки отмечают тянущие боли внизу живота и кровянистые выделения, сохраняющиеся около недели после операции.
Подобные проявления считаются нормой и не требуют медицинского вмешательства в случае самопроизвольного их устранения спустя указанный временной период. Единственным ограничением в это время, является необходимость отказа от сексуальных отношений.
Правильно организованная терапия может потребовать дополнительного медикаментозного лечения полипов матки, уже после удаления опухолевидного тела. Назначение препаратов и дополнительных инструментальных методик будет зависеть от вида полипа, возраста и состояния здоровья пациентки:
-
Железистые и железисто-фиброзные образования могут потребовать дополнительной гормонотерапии, приема оральных контрацептивов, а также установки внутриматочных гормональных средств контрацепции;
-
Аденоматозные полипы у женщин после 40 лет могут потребовать удаления матки и проведения процедуры полной надвлагалищной ампутации.
В случае, если возраст пациентки требует сохранения репродуктивных органов, специалист предварительно производит попытку вылечить полип в матке без операции, что основано на нормализации гормонального фона и устранения непосредственного этиотропного фактора, спровоцировавшего патологическое разрастание эндометрия. При этом прогноз подобной терапии напрямую зависит от размера и локализации полипа в полости матки. В связи с этим, задаваться вопросом, о том, как лечить полип матки без операции, стоит только в случае мельчайшего нароста, неаденоматозной природы. Во всех остальных случаях рекомендуется произвести удаление образования.
Опасность полипоза заключается в возможности формирования рецидива, озлокачествлении опухоли и развитии бесплодия. Профилактика полипов матки заключается в своевременном лечении воспалительных и инфекционных процессов, а также грамотной и своевременной нормализации любых гормональных расстройств.
Гинекологи клиники «НЕОМЕД» проведут полную диагностику и лечение на самом современном уровне в комфортных условиях клиники.
Возникновение полипов цервикального канала во время беременности
Важной составляющей нормального механизма родов является канал шейки матки. Возможность забеременеть, а то и весь процесс беременности напрямую зависит от расположения полипа в цервикальном канале
Непосредственно размер, тип и вид полипа имеют огромное влияние на беременность женщины.
Возникновение полипов у беременных и у здоровых женщин происходит в силу изменения состава слизи тканей шейки матки в то время, когда полип инфицируется. Во время беременности полип может привести к потере главной особенности слизи — защите микрофлоры и безопасности матки. Пытаясь зачать ребенка, сперма мужчины не может проникнуть в матку именно из-за того, что там происходит воспалительный процесс — цервицит.
Инфицирование женщины во время беременности может привести даже к выкидышу, внутриутробной смерти плода, спонтанному аборту и прочим проблемам. Если воспаление канала шейки матки значительное, то может развиваться истмико-цервикальная недостаточность. Чтобы уберечь себя от подобных неприятностей, в качестве профилактики врачи назначают беременным женщинам процедуры антибактериальной и противовоспалительной терапии.
Диагностика полипов матки и канала шейки матки
Обнаружение полипов цервикального канала и полости матки не всегда производится одними методами. Так, полипы шейки матки почти всегда можно выявить в процессе классического гинекологического осмотра, с использованием зеркал. Образование при этом будет прощупываться как методом простой пальпации, так и визуализироваться в качестве нароста на гладкой поверхности здорового эндоцервикса.
Выраженная гипертрофия шейки проявляется утолщением тканей. Форма самого полипозного образования обычно представлена округлыми и гроздевидными структурами. Если опухолевидный нарост выходит из канала шейки матки в зону влагалища, специалист получает возможность прощупать его консистенцию, которая может варьировать от мягкой, до плотной и упругой, что зависит от вида самого полипа и его гистологических особенностей.
Цветовые характеристики новообразования чаще всего представлены светло-розовыми оттенками, мало отличающимися от цвета здорового эндоцервикса. Если полипозная структура характеризуется многослойным строением, могут проявляться процессы кератинизации, что визуально определяется как белый или серый нарост. В случае, когда опухолевидное тело шейки визуализируется как темно-красное, бордовое или фиолетовое включение, можно говорить о нарушении кровоснабжения полипа.
Такие исследования как кольпоскопия и цервикоскопия направлены на обнаружение мельчайших полипов шейки, которые невозможно визуализировать по ходу стандартного гинекологического осмотра. Кроме того, методики позволяют оценить даже незначительные изменения окраски и текстуры полипозного нароста, а также определить наличие воспалительных и некротических процессов тканей полипа.
Вышеперечисленные методы не дают возможности выявить эндометриальный полип, локализованный непосредственно в маточной полости. Для этого в первую очередь назначается процедура УЗИ, которая демонстрирует видимое утолщение эндометрия и позволяет определить форму, размеры и точное расположение опухолевидного тела. При этом следует понимать, что данная методика в отношении выявления новообразований является лишь относительно информативной и не дает возможности установить вид, характер и природу образования.
Если ультразвуковое исследование подтвердило наличие наростов эндометрия, следующим этапом является гистероскопия, которая стала «золотым стандартом» как диагностики, так и удаления полипов в матке. Диагностическая гистероскопия является эндоскопическим способом исследования полости матки, которая производится путем введения тонкой трубки эндоскопа через влагалище и цервикальный канал, с микроскопической камерой и минимальным набором микрохирургических инструментов. В результате специалист получает возможность визуализировать маточные стенки и оценить состояние слизистой оболочки (эндометрия).
Полипы в ходе гистероскопии проявляются как округлые или продолговатые наросты, которые могут, как и новообразования шейки, иметь различные цветовые характеристики: от ярко-розовых до сине-фиолетовых. Уникальность данной методики заключается в том, что с ее помощью как удаляют полип в матке, так и производят диагностическое выскабливание. Полученные в результате манипуляции ткани отправляют на гистологическое исследование, после чего ставится окончательный диагноз и формируется прогноз терапии, поскольку только гистология полипов матки дает окончательную картину заболевания.
Особенностью диагностики полипов матки является необходимость предварительного выявления инфекций передающихся половым путем (гонорея, хламидиоз, микоплазмоз и т.д.). Только после устранения данных инфекционных агентов может быть проведено удаление новообразования. Также проводится онкоцитологическое и микроскопическое исследование мазков.
Рекомендации после диагностической гистероскопии
В течение 2–3 дней после процедуры могут сохраняться умеренные тянущие боли внизу живота, а также возможны небольшие кровянистые выделения, как при менструации, в течении 4–6 дней. Возможно повышение температуры тела до 37,0 — 37.2 градусов. Чтобы максимально снизить риск осложнений старайтесь выполнять рекомендации Вашего доктора. При необходимости используйте обезболивающие и спазмолитики. Кратность приема зависит от интенсивности болевых ощущений, но не должна превышать указанную в инструкции к препарату.
- Пользуйтесь только гигиеническими прокладками, тампоны препятствуют нормальному оттоку крови, что повышает риск воспалительных осложнений.
- Исключите половую жизнь и физические нагрузки на срок до 10 дней, до полного окончания кровянистых выделений. Регулярно меняйте прокладки (недопустимо использовать прокладку более 4 часов, это создает благотворную питательную среду для роста бактериальной флоры).
- Мойтесь под душем. Исключите горячие водные процедуры (баня, сауна, горячая ванна), посещение бассейна и купание в водоемах в течение 7–10 дней после вмешательства (до полного прекращения кровянистых выделений).
- Рекомендуется туалет наружных половых органов теплой водой минимум дважды в день.
- Следите за температурой тела, за характером и количеством выделений из половых путей, за работой кишечника и мочеиспусканием.
При повышении температуры тела выше 37,5°С, появлении острых болей внизу живота, не проходящих после приема анальгетиков, обильных кровянистых выделениях из половых путей либо изменении их характера (появлении неприятного запаха, необычного цвета выделений), длительности кровотечения более 7 дней или при любом другом нарушении Вашего самочувствия — немедленно свяжитесь с врачом.