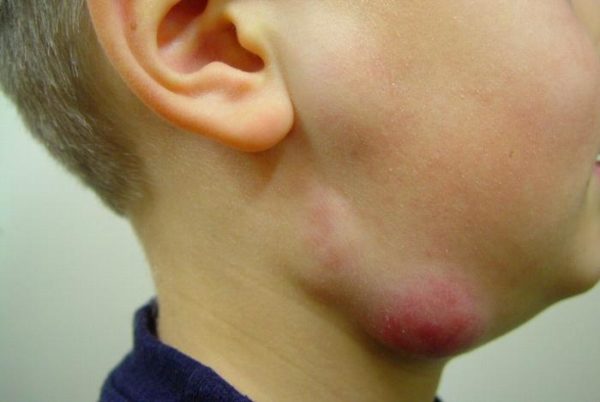
Рак костного мозга: причины, симптомы, диагностика, лечение
Содержание:
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков со стационарных телефонов по Украине)
- или +38 044 520 94 00 – ежедневно с 08:00 до 20:00.
При саркомах обычно производится хирургическое вмешательство. В прошлом это была обширная операция, в том числе ампутация пораженной конечности. В LISOD во всех случаях есть возможность удалять только пораженную часть кости с заменой ее имплантатом из качественных материалов. В тех случаях, когда имеется прорастание опухолевых клеток костей грудной клетки в один или два участка легких, эти части можно удалять хирургическим путем, если пациент достаточно компенсирован и способен перенести операцию. При раке костей лечение хирургическое является основным методом и при вторичных опухолях костей (проводится резекция метастазов), особенно если они единичные (1-2) и изолированные, например легочные метастазы саркомы (особенно остео- или хондросаркомы). При некоторых типах первичных опухолей костей в LISOD проводят неоадъювантную терапию: это лечение выполняют как дополнение к хирургической операции, например радио- или химиотерапия. При раке кости лечение в некоторых случаях (когда операция невозможна) проводится с использованием только радио- или химиотерапии, например при остеогенных саркомах. Химиотерапия проводится, как форма адъювантной терапии после хирургической операции в случае остеогенной саркомы и направлена на устранение мельчайших метастазов. Для дистанционной терапии мы применяем линейные ускорители Varian. Индивидуальное планирование, наличие коллиматоров, позволяющих создавать поля облучения по форме опухоли, значительно снижает риск возникновения побочных явлений облучения. Неоадъювантная терапия чаще всего применяется с целью уменьшения размеров опухоли до такой степени, чтобы можно было провести щадящую операцию. При саркоме Юинга обычный подход предусматривает несколько циклов химиотерапии перед операцией для уменьшения размера опухоли и последующие хирургическую операцию или радиотерапию, либо и то, и другое. Большинство опухолей костей, особенно вторичные, активируют находящиеся в них клетки (остеокласты), которые приводят к разрушению кости. Препараты, известные как бифосфонаты, обычно дают очень хороший эффект, снижая активность остеокластов и, таким образом, замедляя или ослабляя разрушение костей.
Группа риска, провоцирующие факторы
У женщин рак кости встречается нечасто, в основном поражает мужчин 17-30 лет. У лиц старшего возраста проявляется реже.
Главные факторы, увеличивающие риск онкозаболевания:

- Генетические заболевания, повышающие шанс проявления рака костей – ретинобластома, синдром Ли-Фраумени, болезни Ротмунда-Томсона.
- Синдром Педжета – предраковое состояние, вызывающее аномальный рост костной ткани у пациентов старше 50 лет.
- Ионизирующее облучение в большой дозе – при терапии других злокачественных процессов.
- Трансплантация костного мозга.
- Механическое повреждение костей – после перелома риск заполучить рак костей возрастает: у 40% пациентов опухоль образовалась на месте травмы.
Провоцирующими факторами возникновения недуга часто становятся не мутации ДНК, а возникающие в течение жизни и из-за перечисленных выше.
В группу риска входят злостные курильщики и имеющие хронические заболевания костей.
ЛЕЧЕНИЕ РАКА КРОВИ.
Лечение рака крови — это комплекс мероприятий, направленных на избавление от болезни, улучшение самочувствия пациента и возвращение его к полноценной жизни.
Существуют протокольные методики лечения рака крови, такие как, химиотерапия, гормональная терапия, хирургическое лечение, лучевая терапия и другие.
Наихудший прогноз рака крови отмечается при отсутствии лечения или самолечении, почти 98% пациентов погибают в течении 2-х лет после постановки диагноза.
Пациенты обратившиеся на I стадии.
На протяжении года после обнаружения рака крови после проведенного реабилитационного лечения из 100% обратившихся выживает и живет полноценной жизнью более 20 лет — почти 98 % пациентов.
Пациенты обратившиеся на II стадии.
На протяжении года после обнаружения рака крови после проведенного реабилитационного лечения из 100% обратившихся выживает и живет полноценной жизнью более 15 лет — почти 82 % пациентов..
Пациенты обратившиеся на III стадии.
На протяжении года после обнаружения рака крови после проведенного реабилитационного лечения из 100% обратившихся выживает и живет полноценной жизнью более 10 лет — почти 65 % пациентов.
Пациенты обратившиеся на IV стадии.
На протяжении года после обнаружения рака крови после проведенного реабилитационного лечения из 100% обратившихся выживает и живет полноценной жизнью более 4 лет — почти 21 % пациентов.
Пациент должен помнить, что рак крови является довольно агрессивным видом рака. Возможны рецидивы, поэтому мы в обязательном порядке проводим наблюдение наших пациентов не реже 2-х раз в год и повторяем поддерживающий комплекс реабилитационных мероприятий через полтора — два года.
Наш опыт показывает, что лечение рака крови всегда возможно!
Разработанные и апробированные методики нашего Онкоцентра направляется на излечение от этого недуга, уменьшение его симптоматики , предупреждение прогрессирования заболевания и улучшения качества жизни!
Опухоли кожи
Это довольно разнообразная в морфологическом отношении группа,составляющая значительную часть новообразований у животных, к которой относят опухоли эпителиального происхождения, нейроэктодермального (невусы, меланомы) и мезенхимального происхождения (см. опухоли мягких тканей).
Доброкачественные опухоли кожи
Самыми распространенными доброкачественными опухолями кожи являются:
- папилломы;
- невусы;
- эпидермальные кисты;
- аденомы придатков кожи;
- аденома гепатоидных желез;
- гемангиомы;
- гистиоцитома.
Злокачественные опухоли кожи
- плоскоклеточный рак;
- базалиома;
- рак придатков кожи;
- кератоакантома;
- меланома;
- гепатоидная аденокарцинома.
Выделяют следующие клинические стадии рака кожи (ВОЗ, 1980г.):
- Т-преивазивная карцинома;
- Т-0 первичная опухоль не определяется;
- Т-1 опухоль менее 2 см в максимальном диаметре, поверхностно расположенная, эндофитная или экзофитная;
- Т-2 опухоль от 2 до 5 см в максимальном диаметре или с минимальной инфильтрацией дермы, независимо от размера;
- Т-3 опухоль больше 5 см в максимальном диаметре или с инфильтрацией подкожной клетчатке независимо от размеров;
- Т-4 опухоль, инфильтрирующая в другие структуры (фасции, мышцы, кость или хрящ).
- N-0 лимфатические узлы не пальпируются.
- N-1 подвижные лимфатические узлы на стороне поражения ( 1а — лимфатические узлы не увеличены, 1б — лимфатические узлы увеличены).
- N-2 подвижные лимфатические узлы на противоположной стороне или с двух сторон (2а — лимфатические узлы не увеличены, 2б — лимфатические узлы увеличены).
- N-3 неподвижные лимфатические узлы с любой стороны или с обеих сторон.
- М-0 нет выявленных метастазов.
- М-1 отдаленные метастазы.
Плоскоклеточный рак
По гистологическому строению может быть с ороговением и без ороговения. Ороговевающий рак более дифференцированный. Опухолевый процесс может протекать в виде язвенной или узловатой формы и локализоваться на любом участке тела. К характерным признакам относят образование язвы с приподнятыми валикообразными краями инфильтрата или массивного узла. Более злокачественное течение с тенденцией к прорастанию в подлежащие ткани и метастазированию в региональные лимфатические узлы свойственно раку с локализацией на кожно-слизистых стыках, лапах, предплечье и голени.
Базалиома
Опухоль в основном локализуется на коже головы, шеи, конечностей, реже туловище. Базалиома может быть в виде уплотненной плоской бляшки, бородавчатого разрастания, почти все формы склонны изъязвляться. После радикального удаления склонны рецидивировать. Метастазирует поздно при значительных размерах.
Кератоакантома
Условно-доброкачественная опухоль, обладает местно-деструктивным ростом, может врастать в кость и надкостницу. Не метастазирует.
Меланома
Кожные меланомы встречаются реже, чем меланомы полости рта. В основном они расположены на дистальной части конечности или кожно-слизистых соединениях (губы, веки), где они имеют очень злокачественную природу. Чисто кожные меланомы — условно-доброкачественны. Характерными чертами являются изъязвление и вторичные инфекции. Уже на ранних стадиях наблюдаются региональные и отдаленные метастазы.
Диагноз
Диагностика злокачественных опухолей кожи основана на клинических данных и подтверждается гистологическими и цитологическими исследованиями.
Лечение
Для лечения опухолей кожи необходимо радикальное удаление с захватом не менее 1 см окружающих тканей. При мастоцитомах не менее 3х см. При локализованных процессах возможно применение криодеструкции и цитостатические мази (проспидиновая, колхаминовая и др.). При удалении злокачественных меланом захват здоровых тканей должен быть не менее 3 см от края опухоли. Для лечения местно-распространенных и метастазирующих опухолей возможно применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Цисплатин 40 мг на метр квадратный в первый день
Каждые 3 -4 недели. На курс — 6 циклов.
После удаления злокачественных меланом необходимо применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Дакарбазин 150 мг на метр квадратный с 1-го по 5-й день.
Каждые 3 -4 недели. На курс — 6 циклов
Диагностика Опухолей костей:
Диагностика опухолей костей помимо осмотра, сбора анамнеза и стандартных исследований крови предполагает:
• Клиническое обследование
• Использование методов медицинской визуализации:
o магниторезонансную томографию,
o рентгеновскую компьютерную томографию,
o ультразвуковое исследование,
o рентгенографические методы,
o радиоизотопные методы,
o позитронно-эмиссионная томография)
• морфологическую диагностику опухоли с установлением типа опухоли
• цитологическое исследование мазков и мазков-отпечатков
Рентгенография во взаимноперпендикулярных проекциях помогает определить, доброкачественна или злокачественна опухоль.
Рентгенологические признаки злокачественности:
• Опухоль больших размеров
• Деструкция кости
• Прорастание опухоли в мягкие ткани.
Рентгенологические признаки доброкачественности:
• Хорошо очерченное образование небольших размеров
• Толстый ободок склероза вокруг опухоли
• Отсутствие прорастания опухоли в мягкие ткани.
Вспомогательные исследования — КТ, МРТ и сканирование с «Тс поражённой кости помогают определить стадию, распространённость опухоли и её анатомические взаимоотношения с прилежащими тканями.
При подозрении на злокачественную опухоль проводят КТ грудной клетки для исключения метастазов в лёгкие (наиболее частая локализация метастазов при саркомах).
Биопсия. Целесообразно при необходимости сразу произвести радикальную резекцию или ампутацию конечности.
Как лечат костные боли?
Целью лечения болей, вызванных костными метастазами, является уменьшение болей, лечение переломов, уменьшение риска переломов, или замедление возникновения других осложнений. Методы лечения костных метастазов включают обезболивающие лекарства, бисфосфонаты, лучевую терапию и/или хирургическое лечение.
Обезболивающие медикаменты
Костные боли, вызванные костными метастазами, можно лечить различными лекарствами. Несмотря на то, что у 90% онкологических пациентов боли удаётся уменьшить, неконтролируемые, с опухолью связанные боли по-прежнему являются проблемой.
Рекомендации Всемирной Организации Здоровья (ВОЗ) по уменьшению болей, вызванных опухолью, указывают, что интенсивность болей у пациента, которая оценивается по шкале от 1 до 10 пунктов, определяет, какой вид обезболивающего препарата выбрать:
- Лёгкие или средней тяжести боли (1-3 пункта): неопиоиды являются препаратами первого выбора в случае лёгких или средней тяжести болей. К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен.
- Средней тяжести или сильные боли (4-6 пунктов): пациентам с болями средней тяжести или сильными, которым не помогло лечение первого уровня, нужно принимать обезболивающие средства, принадлежащие к классу опиоидов, т.е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС.
- Сильные боли (7-10 пунктов): пациентам с сильными болями, а также пациентам, которым предыдущее лечение боль не уменьшило, нужно назначать более сильное опиоидное средство (для его приобретения необходим рецепт особой учётности). В некоторых случаях может быть необходимо добавить медикаменты неопиоидного класса, например, аспирин, парацетамол, ибупрофен и другие средства, усиливающие обезболивание.
У обезболивающих лекарств могут быть побочные эффекты — сонливость, запоры, головокружение, тошнота и рвота. Облегчение от применения обезболивающих лекарств является кратковременным, и боли через короткое время могут возобновляться, поэтому их лучше всего принимать, когда боли только начинаются, или регулярно.
Бисфосфонаты
Группа медикаментов – бисфосфонаты – может эффективно уменьшать потерю костной ткани, которая возникает от метастатических поражений, уменьшать риск переломов и уменьшать боль. Бифосфонаты действуют, подавляя резорбцию или разрушение кости. На костную ткань непрерывно воздействуют два типа клеток: остеокласты, разрушающие старые клетки кости и остеобласты, которые её восстанавливают. В свою очередь, раковые клетки выделяют различные факторы, которые стимулируют активность остеокластов. Хотя точный механизм действия бифосфонатов до конца не ясен, считают, что они подавляют и уничтожают разрушающие клетки остеокласты, таким образом уменьшая распад костной ткани. Данные более 30 клинических исследований свидетельствуют, что у пациентов с костными метастазами, которые получали лечение бифосфонатами, меньше вероятность переломов, меньше потребность в лучевой терапии, меньше вероятность гиперкальцемии (повышенный уровень кальция в крови). В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
- Рак груди
- Рак простаты
- Рак лёгких
- Миелома
- Карцинома почки
Лучевая терапия
Лучевая терапия эффективно уменьшает костные боли и распространение рака в кости Лучевая терапия особенно эффективна, когда метастатические поражения локализованы только в какой-то одной области.
Один из видов лучевой терапии называется радио –медикаментозной терапией. Она включает инъекцию радиоактивного вещества, например стронция – 89, в вену. Это вещество прикрепляется к тем областям кости, где есть рак. Таким образом, направляя облучение непосредственно на поражённые участки кости, происходит уничтожение активных раковых клеток в кости и уменьшаются симптомы (боли). Возможными побочными эффектами радио-медикаментозной терапии являются уменьшение количества клеток крови (увеличенный риск кровотечения) и, в редких случаях, риск лейкоза.
Хирургическое лечение
Хирургическая операция необходима для стабилизации ослабленной кости, если существует риск перелома. Поражённуюметастазами кость можно укрепить металлическим стержнем, пластинами или шурупами.
Симптомы лимфосаркомы
Заболевание всегда начинается с образования одиночной опухоли, которая активно метастазирует лимфо- и гематогенным путем. Такой очаг может располагаться в лимфатическом узле (такое поражение называют нодальным) либо в другом органе или ткани (экстранодально). Симптоматика лимфосарком обусловлена расположением первичной опухоли:
- Поражение лимфоузлов шеи и средостения может вызвать сдавление пищевода и трахеи, что проявляется дискомфортом при глотании и кашлем.
- При локализации в грудной клетке (в частности, в лимфоузлах задней части средостения) лимфосаркома может давить на крупные сосуды. При этом появляются такие симптомы, как цианоз, отечность верхней половины тела и лица, нарушение дыхания, тахикардия.
- В брюшной полости и забрюшинном пространстве увеличенные лимфатические узлы при достижении значительного размера или расположении в функционально значимых зонах могут привести к кишечной непроходимости, желтухе, нарушению оттока лимфы из нижней половины тела (появляются отеки ног, половых органов, асцит).
- Неходжкинские лимфомы желудочно-кишечного тракта — один из наиболее распространенных экстранодальных вариантов. Симптомы заболевания обусловлены расположением лимфосаркомы и сходны с клиническими проявлениями других опухолей данной локализации.
- Лимфосаркома носоглотки склонна к быстрому росту и поражению рядом расположенных структур — верхнечелюстной пазухи, решетчатого лабиринта, глазницы. Поэтому среди симптомов данной формы опухоли может отмечаться снижение слуха, затруднение носового дыхания, экзофтальм.
- Поражение кожи проявляется по-разному. Опухоль может иметь вид медленно растущего одиночного узла, вокруг которого с течением времени образуется множество вторичных очагов. Высыпания, как правило, плотные и безболезненные, могут сливаться в единое образование с бугристой поверхностью. В редких случаях лимфосаркомы кожи протекают по типу того или иного дерматита.
Также первичные опухоли могут располагаться в костной ткани, ЦНС, яичке, молочной железе. Все эти формы заболевания отличаются злокачественным течением.
Типы рака кости
Под раком костей подразумевают провокационные изменения, метастатические виды рака, когда новообразование способно поражать другой орган, к примеру, лёгкие. В запущенных случаях даёт метастазы в костную систему.
Раковые метастазы на рентгеновском снимке
Множественная миелома, лейкемия – также называются раком костей, поскольку развиваются из кроветворных частиц костного мозга.
Саркома, либо истинный рак костей, формируется в костях, развивается из костной, жировой, мышечной ткани, кровеносной системы. В зависимости от локализации злокачественного процесса, видов раковых клеток рак кости делят на указанные виды:
- Остеобластокластома – гигантоклеточная опухоль, бывает злокачественной, доброкачественной. Как правило, поражает костную ткань на руке, ногах (в основном колени). Диагностируется в большинстве случаев у юных и людей среднего возраста. Не метастазирует, но случаются рецидивы в постоянном месте, возможно вылечить.
- Хондросаркома – развивается у зрелых людей 40-60 лет, формируется в любом месте, где присутствует хрящ либо надкостница. Локализуется на костях малого таза, тазобедренных суставов, плечевого пояса. Онкообразование пускает метастазы в лимфатические узлы, лёгкие.
- Фибросаркома – образуется в костях конечности (стопы либо бедра, тазобедренной кости), челюстной, лицевой костях.
Раковые клетки могут распространяться за границы костей. По-научному называются:
- Лимфома.
- Ангиома.
- Карцинома.
- Диффузная эндотелиома (саркома Юинга) –злокачественный процесс может начаться в случайном органе, но часто развивается в костях кисти руки либо ноги, лобковых костях, тазовых, рёберных тканях, позвоночника и т.д. Указанный вид рака часто обнаруживается у молодых, выявляется порой у ребёнка за счёт незрелостей тканей.
- Остеосаркома – распространяется из клеток кости и являет самый распространённый вид опухоли. Диагностируется чаще у подростков. Формируясь в растущих костных тканях, развивается на большой берцовой либо бедренной кости, голени, рядом с суставами.
- Фиброзная гистиоцитома – онкологический процесс, поражает преимущественно мягкие ткани (молочной железы, к примеру), иногда кости конечностей.
- Хордома – редкий вид рака кости. Обнаруживается чаще после 30 лет и локализуется в верхнем либо нижнем отделе позвоночника.
 Череп, поражённый хордомой
Череп, поражённый хордомой
Что провоцирует / Причины Саркомы Юинга:
Для костных сарком характерен быстрый рост и раннее метастазирование. Саркома Юинга является второй по частоте среди злокачественных опухолей костей у детей — составляет 10-15 %. Эта опухоль редко встречается у детей моложе 5 лет и у взрослых старше 30 лет. Пик заболеваемости приходится на 10−15 лет.
Причина появления злокачественных опухолей костей пока не известна, однако доказано, что в 40 % возникновение костной саркомы провоцирует травма.
Существует некоторая связь между возникновением саркомы Юинга и наличием скелетных аномалий (энхондрома, аневризмальная костная киста и т.д.) и аномалиями мочеполовой системы (гипоспадии, редупликация почечной системы). В отличие от остеосаркомы, ионизирующая иррадиация не ассоциируется с возникновением саркомы Юинга.
Цитогенетический анализ показывает в 85% случаев хромосомную транслокацию t(11,22) (q24, q12) в большинстве клеток, выделенных из этой опухоли. Аналогичные изменения выявляются в другой мелкоклеточной опухоли — PNET (примитивной нейроэктодермальной опухоли). И хотя саркома Юинга не имеет анатомической связи со структурами ЦНС или автономной симпатической нервной системы, эти цитогенетические изменения доказывают нейроэктодермальную природу опухоли. Кроме того, в большинстве случаев в клетках опухоли выявляется экспрессия РАХ3 протеина, который в норме определяется в период эмбрионального развития нейроэктодермальной ткани. При саркоме Юинга часто можно определить и другой опухолевый маркер — NSE (сывороточная нейрон-специфичная энолаза).
Саркома Юинга состоит из мелких круглых клеток со скудной цитоплазмой, круглым ядром, содержащим нежный хроматин и слабо просматривающиеся базофильные нуклеолы. В отличие от остеосаркомы, она не продуцирует остеоид.
Идея эндотелиальной природы опухоли Юинга превалировала до 1980 года. Исследования, проведенные в последние годы, показали нейрогенную природу опухоли Юинга. Хотя чаще саркома Юинга является недифференцированной опухолью костей, имеются данные о поражении мягких тканей (экстраоссальная саркома Юинга). В специальной литературе появился термин «семейство опухолей типа саркомы Юинга».
Факторы риска развития саркомы Юинга
В настоящее время известно несколько факторов риска, связанных с возникновением саркомы Юинга.
Пол. Саркома Юинга несколько чаще встречается среди мальчиков по сравнению с девочками.
Возраст. В 64% случаев саркома Юинга встречается в возрасте от 10 до 20 лет.
Раса. Наиболее часто саркома Юинга наблюдается у белого населения.
Лечение
Применяют оперативное лечение, лучевую терапию, назначают противоопухолевые средства. Выбор метода лечения зависит от общего состояния больного, локализации и распространенности опухолевого процесса. Ведущим методом является оперативное удаление первичного опухолевого очага путем ампутации в пределах здоровых тканей или экзартикуляции конечности.
По поводу О. с. дистального отдела бедренной кости в ряде случаев возможна подвертельная ампутация бедра. При поражении проксимального отдела плечевой кости производят межлопаточно-грудную ампутацию. После удаления первичного очага рекомендуют начинать профилактическую химиотерапию, направленную на подавление клинически не определяемых метастазов. Выявленная чувствительность метастазов О. с. к адриамицину и высоким дозам метотрексата послужила основанием для применения их в профилактических целях. H. Н. Трапезников (1977), Теффт (М. Tefft) с соавт. (1977), Увос (A. G. Huvos) с соавт. (1977) рекомендуют проводить прерывистые курсы химиотерапии на протяжении одного-двух лет. Противоопухолевые средства используют также при генерализованных формах опухоли. Активно разрабатываются вопросы лечения ее метастазов в легкие. По данным Кортеса (Е. P. Cortes) с соавт. (1972, 1975), наметились благоприятные перспективы при применении противоопухолевого антибиотика адриамицина. Розен (G. Rosen) с соавт. (1974) отметили регрессию выявленных с помощью рентгенол. исследования метастазов опухоли при применении комбинации винкристина, адриамицина, метотрексата; опубликованы положительные результаты при использовании высоких доз метотрексата.
Применение лучевой терапии как самостоятельного метода лечения ограничено из-за низкой радиочувствительности О. с. Проводят лучевую терапию как составную часть комбинированного лечения, а также с паллиативной целью, напр, в случае отказа от оперативного лечения. При этом уменьшаются боли и сокращается мягкотканная часть опухоли. Гамма-терапия (см.) в суммарной дозе 7000—9000 рад (70— 90 Гр) за 7—8 нед. приводит к наиболее благоприятным результатам. Сразу же после завершения курса лучевой терапии или через 4—6 мес. производят операцию.
Прогноз неблагоприятный, особенно у детей в возрасте до 10 лет. По данным Потдара (G. G. Potdar, 1970), Макоув (R. С. Marco ve) с соавт. (1970), более 5 лет живут от 10 до 22% больных. По данным Сатоу (W. W. Sutow, 1975), Яффе (N. Jaffe) с соавт. (1976), использование профилактической химиотерапии после радикальной операции отдаляет время появления метастазов при О. с. у 50—65% больных на 18 мес., в то время как после оперативного лечения без профилактической химиотерапии к этому времени у 95% больных выявляются метастазы.
См. также Кость, патология; Саркома.
Библиография: Виноградова Т. П. Опухоли костей, с. 150, М., 1973; Волков М. В. Болезни костей у детей, с. 152, М., 1974; Габуния Р. И. и др. Сравнительные данные радиоизотопного и рентгенологических методов исследования при некоторых опухолях остеогенной группы, Вопр, онкол., т. 23, № 2, с. 25, 1977, библиогр.; Лагунова И. Г. Опухоли скелета, М., 1962; Маннаков И. С. и Цыб А. Ф. Ангиография в дифференциальной диагностике опухолей костей, Вестн, рентгенол. и радиол., № 3, с. 3, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1 — 2, М., 1964; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 380, М., 1976; Трапезников H. Н. и Ерёмина Л. А. Роль химиотерапии в комплексном лечении злокачественных опухолей костей, Тер. арх., т. 49, № 8, с. 15, 1977; Cope land М. М. Primary malignant tumors of bone, Cancer, v. 20, p. 738, 1967; Cortes E. P. a.o. Adriamycin (NSC-123127) in 87 patients with osteosarcoma, Cancer Chemother. Rep., v. 6, pt 3, p. 305, 1975; Dahl in D. C. a. Coventry М. B. Osteogenic sarcoma, J. Bone Jt Surg., v. 49-A, p. 101, 1967; G e s c h i c-terC. F. a. Copeland M. M. Tumors of bone, Philadelphia, 1949; J af-f e N. a. F r e i E. Osteogenic sarc@ma, CA (N. Y.), v. 6, p. 351, 1976; Lichtenstein L. Bone tumors, p. 220, St Louis, 1977; M a r c o v e R. C. a. o. Osteogenic sarcoma under the age of twenty-one, J. Bone Jt Surg., v. 52-A, p. 411, 1970; Pratt C. a.o. Adjuvant multiple drug chemotherapy for osteosarcoma of the extremity, Cancer, v. 39, p. 51, 1977; R o-s e n G. a. o. High-dose methotrexate with citrovorum factor rescue and adriamycin in childhood osteogenic sarcoma, ibid., v. 33, p. 1151,1974; Tef f t IVI., C h a-b o r a Б.М. a. Rosen G. Radiation in bone sarcomas, ibid., v. 39, suppl., p. 806, 1977.
Виды рака костей
- Остеосаркома. Это наиболее часто встречаемая форма рака костей, которая характерна по большей части для молодых пациентов в возрасте от 10 до 30 лет. Остеосаркома берет свое начало непосредственно из костных клеток;
- Хондросаркома. Это рак хряща, второй по частоте встречаемости среди всех видов рака костей. Может развиваться везде, где есть хрящевая ткань;
- Диффузная эндотелиома или саркома Юинга. Может развиваться в любом месте, причем не только в костях. Чаще всего местом ее дислокации является таз, ребра, лопатки и кости конечностей;
- Злокачественная фиброзная гистиоцитома. Чаще развивается в мягких тканях (мышцы, жировая клетчатка, связки, сухожилия), нежели в костях. Если же данная опухоль поражает кости, то чаще всего это кости конечностей;
- Фибросаркома. Тоже более характерна для мягких тканей, но встречается и в костях конечностей и челюстях;
- Гигантоклеточная опухоль. Имеет доброкачественную и злокачественную формы. Чаще всего поражает кости ног (в особенности — колени) и рук. Встречается у молодых и лиц среднего возраста. Не имеет тенденции к метастазированию, однако нередко рецидивирует, появляясь в том же самом месте.
Часто задаваемые вопросы
Как я могу попасть на консультацию к онкологу?В какое время принимают онкологи?В какие часы проводится обследование и лечение?На каком языке проходит консультация?В LISOD лечат детей?Можно, я буду не один/одна на консультации?Как подготовиться к первой консультации?Что нужно знать при обращении в LISOD?Существует ли возможность консультации без пациента, только по документам?Сколько врачей будут наблюдать меня?Как подготовиться к проведению исследований?Существуют ли программы для профилактики возникновения рака?Оформляете ли вы приглашение на консультацию для граждан других стран?В LISOD проводят все виды лечения?
Симптомы костных метастазов
Болевой синдром
Одним из первых симптомов костного метастазирования зачастую является боль в кости. Также может присутствовать отек. Например, люди могут испытывать боль, которая:
- приходит и уходит
- присутствует ощущение резкой или тупой боли
- боль усиливается ночью
- боль уменьшается при движении, но позже ухудшается при физической нагрузке
- становится постоянной с течением времени
Пациент также может отмечать:
- непреднамеренную потерю веса
- усталость
- затрудненное дыхание или одышку
Перелом кости
Костные метастазы ослабляют прочность костной ткани, что увеличивает риск переломов — это явление называется патологическим переломом. Переломы могут возникать при падении или травме, но также могут появиться при обычной повседневной деятельности. При переломе пациент отмечает внезапную и сильную боль. Распространенными местами переломов могут быть длинные кости рук и ног, а также позвоночный столб.
Гиперкальциемия
Метастазы костей также могут сопровождаться гиперкальциемией. Причиной является выделение костями кальция в кровоток, вызывая повышения уровня кальция в крови. Некоторые симптомы гиперкальциемии включают:
- запор
- частую потребность в мочеиспускании
- чувство сонливости и вялости
- постоянное чувство жажды, несмотря на употребление большого количества жидкости
- мышечные боли и слабость
- боль в суставах
- спутанность сознания
- почечную недостаточность
Компрессия спинного мозга
Костные метастазы в позвоночном столбе могут вызывать сдавление спинного мозга. Чтобы предотвратить паралич, пациенту потребуется немедленное лечение, если происходит сдавление спинного мозга. Симптомы сдавления спинного мозга могут включать:
- боль в спине, которая может перейти в одну или обе ноги
- боль в шее
- онемение в животе
- онемение или слабость в ногах
- потеря контроля над мочевым пузырем или кишечником
Врачи могут использовать лучевую терапию наряду со стероидными или кортикостероидными препаратами для лечения компрессии спинного мозга. Начинают лечение в течение 12-24 часов после постановки диагноза.
Бисфосфонаты
Группа медикаментов – бисфосфонаты – может эффективно уменьшать потерю костной ткани, которая возникает от метастатических поражений, уменьшать риск переломов и уменьшать боль. Бифосфонаты действуют, подавляя резорбцию или разрушение кости. На костную ткань непрерывно воздействуют два типа клеток: остеокласты, разрушающие старые клетки кости и остеобласты, которые её восстанавливают. В свою очередь, раковые клетки выделяют различные факторы, которые стимулируют активность остеокластов. Хотя точный механизм действия бифосфонатов до конца не ясен, считают, что они подавляют и уничтожают разрушающие клетки остеокласты, таким образом уменьшая распад костной ткани. Данные более 30 клинических исследований свидетельствуют, что у пациентов с костными метастазами, которые получали лечение бифосфонатами, меньше вероятность переломов, меньше потребность в лучевой терапии, меньше вероятность гиперкальцемии (повышенный уровень кальция в крови). В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
- Рак груди
- Рак простаты
- Рак лёгких
- Миелома
- Карцинома почки