Рак предстательной железы
Содержание:
- Филиалы и отделения, в которых лечат рак предстательной железы
- У кого чаще развивается рак простаты?
- Диагностика рака простаты
- Анализ ПСА — скрининг на рак простаты
- Отдалённые метастазы: куда метастазирует рак простаты
- Лучевая терапия
- Методы лечения различных стадий рака предстательной железы
- Меры профилактики
- Рак предстательной железы
- 1 стадия
- Причины рака простаты
- Кто в группе риска?
Филиалы и отделения, в которых лечат рак предстательной железы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
1.Урологическое отделение МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением — к.м.н. ВОРОБЬЁВ Николай Владимирович
тел.: +7(495) 150-11-22
2.Отделение лучевого и хирургического лечения урологических заболеваний с группой брахитерапии рака предстательной железы МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской областиЗаведующий отделением — д.м.н., профессор КАРЯКИН Олег Борисович
тел.: +7 (484) 399-31-30
3. Онкологическое-урологическое отделение НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением — к.м.н. КАЧМАЗОВ Александр Александрович
тел.: +7(499) 110 40 67
Загрузить брошюру в PDF
У кого чаще развивается рак простаты?
Далеко не всегда удается ответить на вопрос – почему один человек заболевает раком предстательной железы, а другой нет, тем не менее, известно, что у людей с определенными факторами риска РПЖ встречается чаще.
Исследования выявили следующие факторы риска для рака предстательной железы:
- возраст старше 65 лет. Возраст является основным фактором риска для рака предстательной железы. Большинство больных РПЖ старше 65 лет. Это заболевание редко встречается у мужчин моложе 45 лет;
- наследственность. Если кто-либо из ближайших родственников (отец, брат) болен раком предстательной железы, то риск заболевания возрастает в два раза. Если РПЖ выявлен у двух родственников, то риск возрастает более, чем в 5 раз;
- этническая принадлежность. Доказано, что рак предстательной железы чаще встречается среди представителей негроидной расы;
- некоторые морфологические изменения предстательной железы. Эти изменения на клеточном уровне выявляются только при биопсии предстательной железы): у мужчин с простатической интраэпителиальной неоплазией (ПИН) может быть повышен риск развития рака;
- генетическая предрасположенность. Выявлены определенные участки ДНК с генами, нарушения в которых повышают риск развития рака предстательной железы. Если у человека имеются генетические изменения в одном или более из этих участков, то вероятность развития РПЖ возрастает. Кроме того, другие исследования показали повышенный риск развития рака у мужчин с изменениями в конкретных генах, таких как BRCA1 и BRCA2.
Диагностика рака простаты
При подозрении на рак простаты обратитесь к врачу. Одного универсального анализа на рак предстательной железы нет, поэтому ваш лечащий врач обсудит с вами преимущества и недостатки различных методов диагностики, чтобы не тревожить вас без необходимости.
Возможный перечень обследований:
- анализ мочи на предмет инфекционных заболеваний;
- ПСА анализ крови на содержание простатического специфического антигена;
- осмотр простаты (пальцевое ректальное исследование).
Анализ ПСА
ПСА — это белок, который вырабатывается простатой. У всех мужчин в крови содержится небольшое количество ПСА, которое с возрастом увеличивается.
При раке простаты (даже на ранней стадии) уровень ПСА в крови может значительно повышаться, что позволяет использовать этот показатель в диагностике.
Вместе с тем анализ ПСА не всегда достоверен. У большинства мужчин с раком простаты уровень ПСА не повышен. У более чем 65% мужчин с повышенным ПСА рака простаты нет, так как существуют другие причины для повышения уровня этого маркера. Например, количество ПСА может увеличиваться с возрастом.
Пальцевое ректальное исследование
Следующее обследование, которое может провести ваш лечащий врач, называется пальцевое ректальное исследование.
В ходе процедуры врач вводит смазанный смазкой палец в перчатке в прямую кишку. Так как она располагается рядом с простатой, врач сможет понять, произошли ли какие-либо изменения в её структуре. Эта процедура может быть немного неприятной, но обычно не причиняет боли.
Из-за рака простата может стать твердой и неровной. Однако в большинстве случаев злокачественное новообразование не вызывает изменений в простате, и наверняка диагностировать рак с помощью ректального исследования невозможно. Ректальное исследование позволяет обнаружить увеличение простаты, которое может быть связано и с другими причинами. Например, при доброкачественной гиперплазии железа становится твердой и гладкой на ощупь.
Биопсия простаты
При подозрении на злокачественное новообразование в предстательной железе врач может назначить вам биопсию под контролем трансректального ультразвукового исследования (ТРУЗИ). Биопсия может также проводиться во время цистоскопии (осмотра мочевого пузыря с помощью эндоскопа) или через разрез кожи в промежности.
В ходе биопсии под контролем ТРУЗИ в прямую кишку вводится ультразвуковой зонд (устройство, издающее звуковые волны, которые позволяют получить изображение внутренних структур тела). Таким образом врач точно знает, в какое именно место в стенке прямой кишки нужно вводить иглу, чтобы взять небольшой образец ткани предстательной железы.
Процедура может быть неприятной и иногда болезненной, поэтому она иногда проводится после местной анестезии, чтобы вы не испытывали никакого дискомфорта. Как и при любом другом вмешательстве возможны осложнения, включая кровотечение и заражение инфекцией.
Образец ткани, взятый при биопсии, изучают в лаборатории. Если в нем обнаруживаются раковые клетки, их могут исследовать дополнительно, чтобы определить, как быстро опухоль способна расти и распространяться по организму. Этот процесс называется определением стадии и степени дифференциации рака. Такое исследование позволяет правильно выбрать тактику лечения опухоли.
Биопсия — это более точный метод исследования, чем анализ ПСА, однако у нее есть и недостатки. Примерно в одном случае из пяти биопсия дает ложноотрицательный результат. То есть рак не находят, хотя он есть. Такое возможно, если для исследования взяли образец клеток из здоровой части простаты, а рак остался незамеченным на УЗИ. Тогда, если симптомы не проходят или уровень ПСА продолжает расти, вам могут сделать биопсию повторно. Перед этим ваш лечащий врач может направить вас на магнитно-резонансную томографию (МРТ) простаты.
Другой проблемой является, напротив, избыточная диагностика. Биопсия под контролем ТРУЗИ позволяет порой обнаружить неагрессивные формы рака, которые не требуют лечения. Однако подобные результаты исследования заставляют человека волноваться. Обнаружив у себя рак, многие мужчины неоправданно решаются на операцию или лучевую терапию, которые в данном случае не дают желаемого эффекта, но сопровождаются осложнениями, такими как недержание мочи и эректильная дисфункция.
Дополнительные обследования при подозрении на рак простаты
Если есть существенная вероятность того, что рак распространился за пределы простаты в другие части тела, могут потребоваться дополнительные обследования, например:
Анализ ПСА — скрининг на рак простаты
Регулярный скрининг всех мужчин на рак простаты с помощью определения уровня ПСА в крови — это вопрос, который вызывает множество споров в международном медицинском сообществе. В некоторых странах, в том числе и в России, всем мужчинам старше 50 лет рекомендуется делать анализ ПСА.
Однако в некоторых государствах от подобной тактики отказались по следующим причинам:
- Анализы ПСА ненадежны и могут указывать на рак простаты в тех случаях, когда рака нет (ложноположительный результат). Это означает, что многим мужчинам без необходимости будет проводиться биопсия, которая является травматичным исследованием и иногда причиняет боль. Также до 20% мужчин с раком простаты имеют нормальный уровень ПСА, проведение теста на этот маркер у них бесполезно.
- Анализ ПСА выявляет и малые бессимптомные формы рака, которые растут так медленно, что возможно никогда не причинят вред здоровью. Однако положительный результат анализа заставляет людей решаться на операцию или другие методы лечения, побочные эффекты которых потенциально могут быть опаснее, чем сам рак.
- Требуются дополнительные исследования, чтобы определить, помогают ли программы скрининга снижать смертность от рака простаты. Согласно одному европейскому исследованию, скрининг помогает снизить смертность на 20%, но при этом неоправданное лечение будут проходить многие здоровые мужчины. Чтобы спасти жизнь одного человека, необходимо провести диагностику и лечение 33–48 человек в течение десяти лет.
А в недавнем масштабном исследовании, проведенном в Америке, снижение смертности вообще установлено не было.
Есть разные причины повышения уровня ПСА, поэтому исследователи стараются повысить точность анализа. Для этого анализируют динамику результатов анализа во времени, а также соотносят размер предстательной железы с количеством ПСА. Исследователи также рассматривают возможность применения новых методов визуальной диагностики (например, МРТ), а также других анализов крови и мочи для определения того, нужно ли проводить биопсию человеку с повышенным уровнем ПСА.
Нужно ли мне делать анализ на ПСА?
Результаты анализа на ПСА не такие точные, как хотелось бы врачам, поэтому для диагностики рака простаты потребуются и другие методы. С помощью одного теста ПСА нельзя определить наличие рака простаты, и изменения в содержании ПСА сами по себе не являются причиной для начала лечения.
Если вы намереваетесь сделать анализ на ПСА, необходимо сначала обсудить это со своим лечащим врачом, чтобы вы понимали, что могут означать результаты анализа.
Отдалённые метастазы: куда метастазирует рак простаты
Кости осевого скелетаОсобенности строения венозно-вертебрального сплетения, в которое поступает кровь из полости таза, делают костную систему человека наиболее уязвимой при миграции злокачественных клеток из первичного очага опухоли в простате. С током крови атипичные клетки беспрепятственно достигают сосудов костного мозга и костей осевого скелета. Метастазы РПЖ часто выявляются в позвоночнике, костях таза, рёбрах и др. Типичные симптомы метастазов в костях при раке простаты – боль, которую не удается снять анальгетиками, аномально долго заживающие переломы, деформация пораженной кости.
ПеченьЗлокачественные клетки попадают в печень преимущественно по кровеносным сосудам. Вторичные очаги опухоли могут долго развиваться без симптомов. При значительном поражении наблюдаются слабость, снижение аппетита, тупая боль в правом боку, давящая боль в области желудка.
ЛёгкиеЛёгкие – один из самых уязвимых органов для гематогенного метастазирования. Как и при поражении других органов, метастазы развиваются без явной симптоматики. На поздних стадиях возможно появление хронического кашля, одышки, ощущение «тяжести» в груди.
Органы ЦНС Злокачественные клетки могут достигать органов ЦНС как с кровью, так и с лимфой. Наиболее ранним из симптомов метастатического процесса обычно становятся интенсивные головные боли, иногда они могут сопровождаться тошнотой и головокружением.
Лечение рака простаты с метастазами часто осложняется тем, что злокачественные клетки образуют вторичные очаги опухоли сразу в нескольких органах. До 95 % пациентов, у которых диагностируются метастазы в мозге, имеют метастатические поражения костей. Мозг, кости и лёгкие затрагиваются в 31 % случаев; мозг, кости лёгкие и печень – в 19 % случаев.
Лучевая терапия
Во время лучевой терапии происходит разрушение раковых клеток за счет их облучения. Методами лучевой терапии являются брахитерапия и дистанционная лучевая терапия. Особенностью брахитерапии является введение радиоактивных зерен непосредственно в участки измененной ткани, в результате чего снижается общая лучевая нагрузка на соседние органы и ткани, и происходит избирательное разрушение опухоли. В настоящее время доступна современная модификация брахитерапии – высокодозная брахитерапия, при которой зерна не оставляются в ткани простаты. Лучевая терапия зарекомендовала себя как высокоэффективный метод в лечении локализованного рака простаты.
Обсудите с вашим лечащим врачом все преимущества и недостатки лучевой терапии и определите, подходит ли данный вариант лечения для вас.
Методы лечения различных стадий рака предстательной железы
1 степень (стадия)
Если рак простаты был диагностирован на 1 стадии, больному может быть предложено:
Динамическое наблюдение
Этот вариант нередко рассматривается в качестве приоритетного при обнаружении заболевания у мужчин престарелого возраста, когда проведение радикальной терапии ограничено или невозможно. Иногда тактика динамического наблюдения выбирается при диагностике низкозлокачественных форм опухолей у мужчин моложе 60 лет (возможные причины: наличие тяжелых сопутствующих заболеваний, высокий риск развития осложнений, отказ пациента от радикального терапии).
Радикальное лечение
 Лечение на Кибер-ноже
Лечение на Кибер-ноже
Раньше использовался только хирургический способ: тотальное удаление простаты обычным способом или с помощью эндоскопа. Сегодня появились альтернативные варианты лечения рака предстательной железы без операции. Разрушение опухоли выполняется с помощью системы стереотаксической радиохирургии Кибернож. Среди других альтернативных методов – брахитерапия (контактное облучение), локальное разрушение опухоли ультразвуком или жидким азотом. В качестве сопутствующего метода может быть назначена гормонотерапия. Прогноз по удалению опухоли с низкой степенью злокачественности благоприятный.
2 степень (стадия)
Лечение включать все перечисленные выше методы, однако хирургическое вмешательство проводят помимо стандартного способа, также с помощью робота Да Винчи. В некоторых случаях больному может быть предложен курс конформной лучевой терапии (ЛТ) или ее усовершенствованной разновидности – IMRT. В качестве способа терапии гормонозависимых опухолей также могут приниматься меры по снижению мужского гормонального фона: медикаментозно (назначение препаратов, угнетающих выработку мужского гормона тестостерона) или механически (удаление семенников).
3 степень (стадия)
При лечении рака предстательной железы 3 стадии хирургическим способом удаляют не только саму простату, но и часть прилегающих к ней тканей. Хирургическое вмешательство обеспечивает относительно благоприятный прогноз по ремиссии – 56% в пятилетнем периоде. В дополнении к хирургическому лечению назначается курс ЛТ: наружной, внутриполостной или комплексной лучевой терапии различными способами. Использование Киберножа показано при размере опухоли не более 6 см. При высоком риске осложнений после радикального лечения и/или медленном развитии процесса больному может быть назначено моно-лечение препаратами, угнетающими выработку гормонов либо комплексное лечение, включающее гормональную и лучевую терапию. Также в качестве вспомогательных, в комплексе могут применяться различные схемы химиотерапии.
 Прохождение курса химиотерапии
Прохождение курса химиотерапии
Рак предстательной железы 4 стадии, как правило, лечится с помощью лучевой и гормональной терапии. Даже для этой стадии относительно других видов онкологических заболеваний прогноз выживаемости высокий. Хирургическое вмешательство может проводиться в рамках паллиативной помощи для остановки внутренних кровотечений, устранения закупорки мочеточников опухолью или продуктами ее распада и т.д..
Меры профилактики
С учетом возможных причин рака простаты, полезно и правильно:
- следить за весом и уровнем сахара в крови, при необходимости регулируя питание и повышая физические нагрузки;
- при работе на вредных производствах проходить регулярное профилактическое обследование и употреблять в пищу продукты, богатые антагонистами кадмия – селеном и железом;
- бросить курить и избегать нахождения в одном помещении с курящими людьми;
- вести регулярную половую жизнь, остерегаясь случайных контактов;
- включить или добавить в рацион богатые клетчаткой продукты, морепродукты, рыбу, кисломолочные продукты, одновременно снизив употребление говядины, свинины, баранины, молока, сливочного масла;
 Мужчинам пожилого возраста полезно включить в рацион морепродукты
Мужчинам пожилого возраста полезно включить в рацион морепродукты
после 45 лет периодически посещать уролога и сдавать кровь для анализа уровня ПСА.
Необходимо понимать, что соблюдение этих рекомендаций не позволяет полностью исключить возможность заболевания. Особенно в том случае, если мужчина находится в группе повышенного риска. Чтобы обнаружить проблему на самой ранней стадии, таким пациентам врачи нередко рекомендуют пройти , включающую МР-томографию, как самый информативный из ныне существующих методов профилактического обследования простаты.
 Сканирование на современном высокопольном МРТ-томографе входит в комплекс скрининговых исследований
Сканирование на современном высокопольном МРТ-томографе входит в комплекс скрининговых исследований
Рак предстательной железы
Злокачественный процесс длительное время протекает бессимптомно. На поздней стадии клетки распространяются по кровеносным и лимфатическим путям, ткани разрастаются в окружающие органы: прямую кишку, мочевой пузырь, брюшную полость, – и дают метастазы. Характерные боли появляются на третьей-четвертой стадиях.
Причина возникновения заболевания остается неизвестной.
К факторам риска развития заболевания относят:
- неустойчивый гормональный фон;
- расовую принадлежность (чаще болеют африканцы и афроамериканцы);
- недостаточное употребление в пищу клетчатки;
- влияние на организм канцерогенов, например, в условиях вредного производства;
- обнаружение рака простаты у родственников.
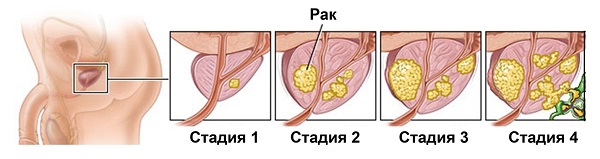
Симптоматика рака на разных стадиях
- 1 стадия – протекает бессимптомно. Выявление болезни происходит случайно или во время планового обследования.
- 2 стадия – мочеиспускание по-прежнему в норме, болевого синдрома нет. Заподозрить заболевание возможно во время ректального исследования. Увеличивающиеся образования заметны и на УЗИ.
- 3 стадия – опухоль разрастается за границы простаты на основание мочевого пузыря, стенки таза. Появляются дискомфорт, учащенное мочеиспускание, гематурия (частицы крови в моче), иногда метастазы в районе тазовых лимфоузлов.
- 4 стадия – опухоль достигает больших размеров. Пациент страдает от дизурических расстройств. Метастазы поражают кости, лимфатические узлы и внутренние органы. Ухудшается самочувствие, снижается вес.
Особенности диагностики рака простаты
Во время осмотра и сбора анамнеза урологи обращают внимание на массу тела и состояние кожных покровов, состояние лимфатических узлов и печени. При пальпации можно определить объем, асимметрию простаты, локальное или диффузное уплотнение, неподвижность, оценить семенные пузырьки
Чтобы поставить итоговый диагноз, выполняют биопсию. Через промежность или прямую кишку с помощью специфической иглы для исследования берут незначительную часть железы.
Увеличение концентрации ПСА в крови сверх физиологической нормы – это серьезный сигнал. В зависимости от возраста этот показатель составляет от 2,5 нг/мл в 40–49 лет до 6,5 – в 70–79.

Можно ли предотвратить заболевание?
Нет 100 % профилактических способов, которые бы предотвратили развитие онкопроцесса. Однако каждому мужчине по силам регулярно проходить профилактические осмотры и следовать рекомендациям. Не стоит отказываться от ультразвукового или ректального исследования простаты, а анализ крови на ПСА – сдавать по назначению уролога, даже если состояние здоровья не вызывает опасений.

1 стадия
Первая стадия – это:
- опухоль, которая занимает от 5% удаленной при биопсии ткани до половины одной доли простаты;
- отсутствие метастазов в лимфоузлы, кости и внутренние органы;
- ПСА менее 10 нг/мл;
- 6 или менее баллов по Глисону.
Если прибегнуть к современному лечению, то 90 % пациентов живут более 15 лет.
На этой стадии применяются:
Радикальная простатэктомия. Ее в Европейском Центре Простаты выполняют робот-ассистированным методом, позволяющим сохранить все остальные ткани, нервы и мышечные волокна, находящиеся вокруг предстательной железы;
Брахитерапия – введение в ткань простаты радиоактивных частиц, которые будут облучать только опухоль;
Дистанционная лучевая терапия – только при противопоказаниях к оперативному лечению, когда отмечается рост опухоли.
Причины рака простаты
Ученые все еще ищут ответ на вопрос, из-за чего появляется рак простаты.Некоторые врачи утверждают, что злокачественная опухоль развивается только на пораженной железе. Хронические болезни и другие изменения подрывают работу органа и вызывают нарушения в строении клеток.Чаще всего появлению опухоли предшествуют:
- Гормональный сбой. Причиной появления раковой опухоли может стать увеличение концентрации мужских половых гормонов: тестостерона, дигидротестостерона и андростендиона. Они вызывают рост железы и размножение клеток опухоли. В связи с такой особенностью рак простаты называют гормонозависимой опухолью.
- Аденома простаты и другие доброкачественные изменения вызывают рост клеток, которых не должно быть в железе. Они мутируют чаще здоровых клеток железистого эпителия.
- Простатит. Хроническое воспаление в простате вызывает нарушение кровообращения и нехватку кислорода.
Кроме того, клетки простаты атакуют бактерии и иммунные тела. Под их натиском меняется генетический аппарат в ядре, который отвечает за размножение клетки. Такие условия способствуют появлению опухоли.
Предраковые состояния Существуют и предраковые состояния. Они чаще других приводят к появлению раковой опухоли. Эти изменения могут быть врожденные или возникшие во взрослом возрасте. К ним относятся:
- Атипичный аденоз (атипическая гиперплазия предстательной железы). В центральной части железы появляются узелки, в которых клетки растут и размножаются активнее, чем окружающие. Кроме того, они меняют свое строение. Их крупные ядра говорят о том, что клетки находятся в пограничном состоянии между нормой и опухолью. Считается факультативным предраковым состоянием – это значит, что на его месте может возникнуть рак, если на организм будут действовать мутагенные факторы.
- Гиперплазия с малигнизацией (интраэпителиальная неоплазия предстательной, железы). Клетки в отдельных очагах простаты начинают активно размножаться. Постепенно, они становятся менее похожими на типичные клетки простатических желез, и приобретают свойства и признаки злокачественной опухоли. Считается облигатным предраком – это означает, что вероятность появления злокачественной опухоли очень высокая.
Но все, же не у каждого мужчины изменения в простате переходят в рак. Это происходит, если на организм действуют факторы, которые повышают риск развития злокачественной опухоли.
- Неправильное питание: преобладание жирной пищи и красного мяса.
- Вредные привычки: алкоголизм и курение.
- Воздействие кадмия: на производствах резины, текстиля, в типографиях и сварочных цехах.
- Возраст старше 50 лет.
- Инфекции, передающиеся половым путем.
- Застойные явления в простате при нерегулярной половой жизни.
- Падение защитных сил организма, вызванное длительными стрессами, хроническими болезнями.
- Наследственность: выявлены особые гены BRCA 1 и BRCA2, которые вызывают развитие опухоли. Рак у отца увеличивает риск появления болезни у сына в 2-3 раза.
- Заражение вирусами: XMRV (ретровирус), герпис тип 2, цитомегаловирус.
Кто в группе риска?
Прежде всего, это мужчины старше 45 лет с генетической предрасположенностью к заболеванию. Подтверждено, что наследственные факторы играют ключевую роль в развитии клинически значимых форм рака простаты. Если у отца был диагностирован рак простаты, риск для сына увеличивается как минимум в 2 раза. Выявление заболевания у двух и более близких родственников (например, у отца и брата) повышает риск уже в 5 – 11 раз.
Случаи рака груди или яичников у матери и/или сестры – еще один повод внимательнее следить за своим здоровьем. Мутации в генах BRCA1/2 многократно повышают риск агрессивного, рано проявляющегося рака молочной железы и предстательной железы. Для мужчин в возрасте 50 – 70 лет без неблагоприятного семейного анамнеза статистически значимое влияние на рост риска РПЖ оказывают артериальная гипертензия и окружность талии >102 см. Индекс массы тела (ИМТ) от 32,5 ухудшает прогноз результативности лечения на 30 %.