Что вызывает рак? 11 неожиданных факторов
Содержание:
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В клиниках «Евроонко» существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.
Что такое психосоматическая медицина?
На самом деле такого отдельного направления в медицине не существует, и нет «специалистов», которые бы занимались только им. Это междисциплинарная наука, и в ней должен ориентироваться любой врач – будь то хирург, невролог или онколог.
У большинства болезней есть вполне осязаемые соматические причины. Они возникают при воздействии на организм того или иного патогена. Например, перелом кости происходит при сильном ударе обо что-то твердое, а ОРВИ развивается, когда в организм человека попадают вирусы.
Но практически всегда невозможно исключить и психический компонент. Он есть даже в случаях, когда, казалось бы, всё сходится и без него. Травмы чаще получают люди, склонные совершать рискованные действия, занимаются профессиональным спортом, физическим трудом. Другой пример: в разгар сезонного гриппа подросток поссорился с родителями, назло им оделся легко и отправился на метро к друзьям. Переохлаждение и большое скопление людей – в итоге через три дня высокая температура и кашель. Вирус, конечно, виноват, но человек усилил риск заражения своим поведением, в основе которого лежат определенные психические процессы. Эти рассуждения могут показаться притянутыми за уши, но они справедливы.
Так же, косвенным образом, психоэмоциональное состояние может влиять и на риск развития рака.
Раннее выявление
Смертность от онкологических заболеваний можно снизить, если выявлять и лечить их на ранних стадиях. Раннее выявление рака включает два компонента – раннюю диагностику и скрининг.
Ранняя диагностика
В случае раннего выявления рака больше шансов на то, что удастся добиться положительных результатов лечения, и при этом повышается вероятность выживания пациентов, снижения заболеваемости и затрат на лечение. Раннее выявление рака и отсутствие задержек в оказании помощи могут способствовать значительным улучшениям в жизни больных.
Ранняя диагностика базируется на трех составляющих:
осведомленность в отношении симптомов различных видов рака и осознание важности обращения за медицинской консультацией, если человек чем-то обеспокоен;
доступность клинической оценки и диагностических услуг;
своевременное направление к специалистам для получения лечения.
Ранняя диагностика симптоматических случаев рака актуальна в любых обстоятельствах и в отношении большинства видов рака. Необходимо разрабатывать программы, направленные на уменьшение задержек в диагностике, лечении и уходе, а также барьеров для их осуществления.
Скрининг
Цель скрининга состоит в том, чтобы выявить у людей признаки, позволяющие предположить наличие у них определенных видов рака или предрака еще до того, как у них появляются симптомы. После обнаружение патологий в процессе скрининга следует провести дальнейшие тесты, чтобы подтвердить (или опровергнуть) диагноз, а также, в случае необходимости, направить пациента к специалистам для прохождения курса лечения. Программы скрининга эффективны в отношении некоторых, но не всех видов рака, и, как правило, эти программы значительно сложнее и требуют больших ресурсов, чем программы ранней диагностики, поскольку для них необходимо специальное оборудование и специально обученный персонал.
Отбор пациентов для программ скрининга проводится с учетом возраста и факторов риска, чтобы избежать переизбытка ложноположительных результатов скрининга.
Примеры методов скрининга:
- тестирование на ВПЧ для выявления рака шейки матки;
- ПАП-тест – цитологическое исследование на рак шейки матки;
- визуальный осмотр с использованием теста с уксусной кислотой (VIA) с целью выявления рака шейки матки;
- маммография для выявления рака молочной железы в странах с высокоразвитыми или относительно высокоразвитыми системами здравоохранения.
Контроль качества требуется как для программ скрининга, так и для программ ранней диагностики.
РАК КРОВИ. ДИАГНОСТИКА.
Если у Вас появились подозрительные признаки, то необходимо пройти обследование у врача специалиста. Как правило врач проводит комплексные диагностические обследования, это могут быть:
- анализы крови
- КТ головы и брюшной полости
- рентген грудной клетки
- биопсия
- NLS графия крови
- гемосканирование крови
- молекулярная диагностика
Обследования необходимы для правильного диагноза, определения вида заболевания, степени поражения костного мозга, насколько агрессивен процесс протекания болезни.
Классифицируются 4 основные типа лейкоза.
Острый лейкоз длится дольше, чем хронический, но это во многом зависит от лечения. Некоторые лейкозы подразделяются на подтипы в соответствии с клеточной зрелостью.
Острый миелоидный лейкоз.
Заболевание поражает преимущественно старшую возрастную группу!
Из миелоидной сети восходит несколько типов клеток, поэтому есть несколько подтипов рака крови, соответствующим стадиям развития пораженных клеток.
Уровень лейкоцитов в крови различается индивидуально. У одних больных показатель может быть повышенным в десятки раз, у других – нормальным или несколько сниженным. Лейкоциты важны для предотвращения развития инфекций, но когда они болеют, то фактически не функционируют, человеку угрожает опасность заражения.
Хронический миелоидный лейкоз.
Этот лейкоз характерен для взрослых людей! Чаще всего болезнь развивается в возрасте 50-55 лет. У мужчин регистрируется более высокая заболеваемость.
Для этого заболевания характерно присутствие филадельфийской хромосомы , компонента клеточного ядра, в котором хранятся гены ДНК .В клетке есть несколько хромосом, и при раке крови именно 2 хромосома сокращена, на ней соединены 2 гена, при нормальных обстоятельствах относящиеся к другим хромосомам.
Больные обычно имеют значительно большее количество лейкоцитов. Когда кровь становится более вязкой, кровоток замедляется, возникает повышенный риск тромбозов.
Острый лимфатический лейкоз
Это – самая распространенная детская лейкемия и даже самый распространенный детский рак, затрагивающий возрастную популяцию около 4 лет. Рак этого типа реже встречается у взрослых, хотя он характерен для людей старше 50 лет.
Хронический лимфатический лейкоз.
Это самый распространенный тип лейкемии в целом, но имеющий лучший прогноз. В основном, рак этого типа затрагивает мужчин старше 50 лет.
Миф №6: Мобильные телефоны вызывают рак
За последние годы использование смартфонов стало частью повседневной жизни большинства людей. Они являются маломощными радиоустройствами, которые принимают и передают микроволновое излучение. Существовала гипотеза, что телефон вызывает рак, особенно опухоли головного мозга, так как при использовании их держат близко к голове.
Согласно статье, опубликованной ВОЗ, никакой связи между использованием мобильных телефонов и увеличением частоты онкозаболеваний выявлено не было. Среди краткосрочных эффектов взаимодействия выделяют только нагрев тканей от электромагнитных полей. Поскольку часть энергии от использования телефонов поглощается кожей и другими поверхностными тканями, это приводит к незначительному повышению температуры в мозге и в других органах тела. Исследования по изучению связи между опухолями головного мозга и использованием смартфонов продолжаются и сейчас, так как некоторые виды рака могут возникнуть лишь спустя несколько десятилетий после события, которое послужило триггером. Телефоны стали широко использоваться только с 1990-х годов, и сейчас возможно исследование лишь тех видов рака, который дают о себе знать в более короткий период времени. Взаимосвязь таких опухолей и радиочастотного излучения на сегодняшний день не установлена.
Раньше в чистую экологию рака не было?
Заболеваемость злокачественными опухолями растёт, потому что люди живут дольше, не погибая от инфекций, рак — «болезнь старения» организма. Рак всегда был, свидетельство этому множество полотен художников, в разные века запечатлевшие деформированную опухолью женскую грудь. И археологи находят скелеты первобытных людей с метастазами. Полтора века назад в России отмечались единичные случаи карциномы лёгкого, но тогда было мало курящих.
В свободную от промышленных и транспортных загрязнений эру люди тоже болели, а диагнозы ставились на глазок, внутрь организма и после смерти старались не влезать. Диагностика становилась лучше и злокачественные процессы выявлялись чаще, актуальна другая проблема — гипердиагностика, когда обнаруживают микроскопические опухоли, ничем не угрожающие здоровью и жизни их обладателя.
О неблагоприятном экологическом влиянии свидетельствует возрастание заболеваемости карциномой щитовидной железы после аварии Чернобыльской АЭС. Но подобные трагедии, слава Богу, большая редкость.
Можно ли считать, что экологическая обстановка повсеместно ухудшилась? Обязательный для всех крупных городов мониторинг показателей загрязнения воздуха однозначно на этот вопрос не отвечает, ведь отслеживаются мизерные концентрации, в тысячи раз ниже токсичной для человека дозы.
За экологией следит специальная государственная служба, мы же формируем среду своего обитания, обеспечивая бесперебойную «поставку» онкологических больных. Курящая мама и папа с младенческого возраста «задымляют» ребёнка канцерогенами, кормят его сосисками и фаст фудом, провоцируя мутации в слизистой оболочке желудочно-кишечного тракта — вот где источник онкологических проблем.
Паллиативная помощь
Паллиативная помощь – это подход, направленный не на излечение, а на облегчение вызываемых раком симптомов и на улучшение качества жизни пациентов и их семей. Благодаря паллиативной помощи люди могут жить более комфортно. Эта помощь особенно необходима там, где высока доля пациентов, страдающих онкологическими заболеваниями на поздних стадиях, когда шансов на излечение мало.
Паллиативная помощь может облегчить страдания любого рода – физические, психологические, социальные и духовные для более чем 90% людей, больных раком в поздней стадии.
Эффективные стратегии в области общественного здравоохранения, включающие оказание помощи на уровне общин и на дому, имеют важнейшее значение для облегчения боли и оказания паллиативной помощи пациентам и их семьям.
Улучшенный доступ к пероральному морфину настоятельно рекомендуется для облегчения умеренной и сильной боли, от которой страдают более 80% онкологических пациентов, находящихся в терминальной стадии болезни.
Причины: от чего бывает рак языка?
Как и всякая злокачественная опухоль, рак языка возникает, когда в одной из клеток происходят генетические мутации. Из-за этих мутаций клетка не реагирует на молекулярные сигналы и начинает бесконтрольно размножаться. Со временем таких «неправильных» клеток становится настолько много, что они образуют злокачественную опухоль.
Точные причины рака языка неизвестны. Нельзя однозначно сказать, почему в той или иной клетке произошли генетические изменения, и она стала вести себя так агрессивно. Есть некоторые факторы риска:
- Курение сигарет, трубок и сигар. Риск рака языка и полости рта у курильщиков в несколько раз выше, чем у некурящих, и он напрямую зависит от стажа курильщика и ежедневного количества выкуриваемых сигарет. В табачном дыме содержатся тысячи разных веществ, многие являются канцерогенами.
- Употребление алкоголя. 70% людей, у которых диагностированы злокачественные опухоли языка, регулярно употребляли спиртное. Если человек курит и часто принимает алкоголь, его риски повышаются еще сильнее: по некоторым данным, в 100 раз по сравнению с непьющими и некурящими.
- Пол. Согласно статистике, мужчины страдают раком языка чаще, чем женщины. Вероятно, это связано с тем, что они чаще имеют вредные привычки.
- Вирус папилломы человека (ВПЧ) передается во время половых контактов, в том числе оральных. Известно более 150 типов возбудителя. 13 из них могут вызывать рак.
- Со злокачественными опухолями рта ассоциирован ВПЧ 16 типа. В последнее время растет распространенность случаев рака полости рта и горла у непьющих и некурящих людей, и у них часто обнаруживается папилломавирусная инфекция.
- Возраст. Чаще всего раком языка заболевают люди после 55–60 лет. Но опухоли, связанные с ВПЧ, обычно выявляют у молодых людей.
- Особенности питания. Некоторые исследования показали, что чаще болеют люди, в рационе которых мало овощей и фруктов.
- Ослабленный иммунитет. В группе повышенного риска находятся люди, страдающие СПИДом и иммунодефицитными состояниями, вызванными другими причинами.
Ни один из этих факторов не приводит к злокачественным опухолям языка со стопроцентной вероятностью. Их наличие означает лишь то, что у человека повышены риски.
Не доказана роль таких факторов, как полоскание рта жидкостями с высоким содержанием определенных веществ, раздражение слизистой оболочки зубными протезами, хроническое воспаление в ротовой полости. Для того чтобы оценить, есть ли в этих случаях какие-либо риски, нужно провести дополнительные исследования.
Миф №2: Раньше рака не было
Все чаще можно встретить мнение, что рак — современное заболевание. Но на самом деле, он существует так же долго, как и люди. Различные проявления онкологических заболеваний описаны в работах египетских и греческих врачей. При археологических раскопках современные ученые находят признаки рака на древних человеческих костях. В 1970 году итальянский хирург Т
Греко привлек внимание медиков к картине Рембрандта «Полуобнаженная у печки». Во время выставки картин знаменитого художника врач заметил деформацию левой груди и подмышечной области у женщины, которая изображена на картине
Многие коллеги с ним согласились. Они убеждены, что Рембрандт нарисовал женщину со злокачественной опухолью левой молочной железы.
Однозначно, сейчас в мире стало больше людей с установленным онкологическим диагнозом. Согласно ряду исследований, опубликованных на Our World in Data, в 1990 году в мире было 45 млн онкологических больных, а в 2017 — уже 100 млн. Обусловлено это прежде всего тем, что современные технологии позволяют лучше диагностировать онкологические заболевания. Врачам прошедших эпох была недоступна такая роскошь. Также играют роль неблагоприятные факторы, которые сопровождают жизнь современного человека. Неправильное питание, вредные привычки, плохая экология — все это в совокупности может спровоцировать появление рака.
Ключевым фактором риска развития онкопатологии считается возраст. В процессе старения организма в клетках происходят повреждения ДНК. Они могут привести к развитию опухолей. В современном мире, по данным Национального института рака, четверть новых диагнозов этого заболевания приходится на людей в возрасте от 65 до 74 лет. Пять тысяч лет назад продолжительность жизни составляла около 35 лет, то есть, подавляющее большинство людей просто не доживали до возраста, когда характерно возникновение злокачественных опухолей.
Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.

Продолжительность жизни при раке
Продолжительность жизни определяется для отдельного пациента или группы пациентов, это либо точный, либо средний срок, который удалось прожить пациенту от начальной точки отсчёта — постановки диагноза или завершения какого-то специального лечения. На показатель продолжительности жизни, кроме непосредственно онкологического процесса, влияет возраст, пол, физическое состояние и сопутствующие заболевания, а также генетика и предшествующий образ жизни, противораковая терапия, то есть индивидуальные переменные величины. Транспонировать стандартный показатель продолжительности жизни на конкретного человека можно с очень большими оговорками.
Можно ли ориентироваться на сроки жизни, указанные в результатах клинических испытаний методов и лекарств? Обязательно необходимо учитывать, что по окончании клинических испытаний нередко завершается и процесс наблюдения за пациентами, финансирование закончилось и участники «уходят по своим делам», а для оценки результата эксперимента прибегают к математическому расчету ожидаемой выживаемости. Понятно, что выведенная статистиками предположительная продолжительность жизни пациентов не всегда будет отражением реальности.
Первые признаки, клинические симптомы
Для многих видов онкологии желудочно-кишечного тракта имеется рад специфичных признаков, отражающий нарушение функции. Общими характеристиками всех видов рака пищеварительных органов является их длительное, бессимптомное течение, на ранних стадиях пациенты не имеют жалоб, или жалобы носят общий характер. Серьезные проявления возникают, когда опухоли достигают больших размеров, разрушают стенку кишки, прорастают в соседние ткани, сдавливают протоки желез. Среди общих признаков выделяют:
- ощущение давления в области грудной клетки, брюшной полости, боль в спине;
- нарушение прохождения пищи по пищеводу, расстройство желчеотделения или выведения панкреатических ферментов;
- нарушения пищеварения с вздутием живота, спазмами, частицами непереваренной пищи в стуле;
- появление крови в стуле или изменения его окраски.
Обычно симптомы онкологических заболеваний ЖКТ возникают при наличии раковых опухолей большого размера, если они давят на кишку, печень или соседние органы брюшной полости. Возникает:
При поражении желудка типична кровавая рвота, анемия, черный стул. При поражении печени – желтуха, кожный зуд, обесцвечивание кала, чередование поносов и запоров, метеоризм.
Канцерогены химического характера
Рак из-за чего появляется – это вопрос, ответив на который можно уберечь себя от столь опасного недуга. Химические канцерогены – это вещества, которые при попадании в организм могут вызвать рак.
Вот перечень самых опасных из них:
— мышьяк;
— разнообразные красители;
— нитраты, кадмий и бензол;
— афлатоксин, асбест и формальдегид;
— также не стоит забывать и о различных пищевых добавках.
Большое количество канцерогенов попадает в воздух при сжигании мусора, а также при горении пластмассы и нефти. В промышленных городах воздух содержит огромное количество вредных веществ. И чем город больше, тем больше в нем и канцерогенов.
Если рассматривать, рак из-за чего появляется, то не стоит забывать и о продуктах питания. Ни в коем случае не употребляйте чрезмерно большое количество очень жирной пищи
Покупая продукты в магазинах, обязательно обращайте внимание на их состав, ведь практически в каждом из них вы сможете найти канцерогены, которые принято обозначать буквой Е. Причем Е123 и Е121 считаются максимально опасными для человеческого здоровья
Миф №3: Рак заразен
Рак не является инфекционным заболеванием. Он не передается воздушно-капельным путем или от соприкосновения. Если в вашей семье несколько человек болели раком, это свидетельствует лишь о наличии генетической предрасположенности к тому или иному виду онкологических заболеваний. Но и это не гарантирует, что вы точно заболеете.
Спровоцировать перерождение клетки из доброкачественной в злокачественную могут некоторые вирусы и бактерии. Опухоли, которые возникли в результате такого воздействия, называют вирус-ассоциированными. Например, наличие в организме бактерии Helicobacter Pylori может провоцировать рак желудка, но в реальности, согласно статье, опубликованной в Cancer Research, опухоль возникает у одного-трех человек из 100.
Заразиться раком можно только при прямой передаче злокачественных клеток. Например, при пересадке органов. При этом, даже если клетки передаются от онкологического больного к здоровому человеку, согласно ряду исследований, в 2/3 случаев инородные клетки уничтожает иммунная система человека.
Люди заболевают раком, потому что теряют интерес к жизни
У каждого человека, считает Ле Шан, есть на Земле своё дело. Когда он выполняет его, то его способности используются максимально, и человек получает огромное удовлетворение от жизни. Если же он находится не на своём месте, жизнь не приносит ему радости. В этом случае, даже если жизнь внешне благополучна, психологические проблемы могут стать причиной рака.
Многочисленные примеры, которые приводил Ле Шан в своей книге, доказывают справедливость старой истины: никогда не поздно начинать всё сначала. Но в некоторых ситуациях заставить вспомнить об этом может только рак. Рак — это последнее предупреждение, которое побуждает человека вспомнить о своём предназначении, раскрепостить свои желания, и тогда организм сам находит силы для борьбы, мобилизует все свои защитные механизмы. Радость и свобода в собственной реализации — самое сильное лекарство.
Когда обнаружена злокачественная опухоль, больному становится не важно, что стало причиной заболевания раком. Единственно значимым в этот момент становится возможность выжить
Но рак, по мнению Ле Шана, ставит условие: жить дальше можно только счастливо.
Фото Depositphotos.com
Поделиться
Поделиться
Post Views:
740
Продолжительность жизни при раке крови
При лейкозе на выздоровление влияют следующие факторы:
- Болезнь по-разному относится к возрастным категориям. К примеру, у детей «белый» рак вылечивается в 90% случаев: детский иммунитет активней справляется с патологическими процессами. У людей до 45 лет шансы составляют 70%. У пожилых пациентов продолжительность жизни снижается до 20%.
- Острая форма лейкоза прогрессирует несколько месяцев и заканчивается смертью больного при отсутствии интенсивной химиотерапии. Индивидуальные особенности онкобольного играют важную роль. Современное лечение позволяет добиться стойкой ремиссии у 80% пациентов. Взрослые пациенты до 45 лет и дети получают большой шанс на выздоровление.
- Хронический злокачественный процесс даёт меньше шансов на жизнь. При хронической форме лейкоцит способен дозревать. В крови присутствует здоровая клетка вместе с недоразвитой. Человек годами не ощущает значительных изменений на фоне болезни. Симптомы проявляются спонтанно на последней стадии развития, которую нет смысла лечить. Пациенту назначается симптоматическая терапия для устранения признаков интоксикации и продления жизни.
Статистические данные среди разнополых и разновозрастных пациентов:
- От острого лейкоза умирают 30% мужчин в течение года после обнаружения заболевания. В течение следующих 5 лет выживают 50% представителей сильного пола.
- Среди женщин смертность от лейкемии составляет 35% за первый год и 50% в течение 5 лет.
- Десятилетняя выживаемость для мужчин составляет 48%, для женщин – 44%.
- Пожилые люди при подтверждении диагноза умирают от лейкоза в 2 раза быстрей молодых.
- После десятилетнего лечения 40% людей сохраняют жизнь.
- Больной ребёнок легче переносит лечение и восстановление. Анализ крови может стать нормальным уже после первого курса химиотерапии. В детском возрасте лейкоз излечим.
Люди живут с хронической формой болезни и не подозревают о собственном состоянии, в то время как острая форма выражается яркими симптомами. Это позволяет провести раннюю диагностику и начать интенсивное лечение, увеличивающее продолжительность жизни. Заболевание лечится, но всегда остаётся риск развития рецидива.
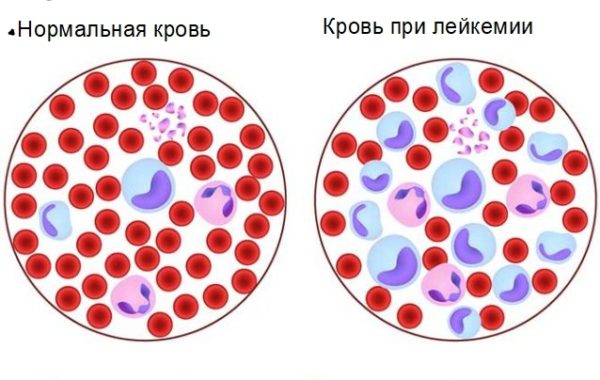
Если с лейкозом не обратиться за медицинской помощью, смерть наступит в течение месяца. Симптомы будут нарастать, а жизненно-важные органы работать на пределе. Вначале возникнут признаки острой интоксикации:
- Боль во всём теле;
- Тошнота;
- Асцит;
- Кожные покровы станут сине-чёрными;
- Высокая температура;
- Расстройство зрения;
- Селезёнка сильно увеличится, выпирая в левом подреберье.
В последние дни перед кончиной происходит помутнение сознания, человек может потерять речь. Боль в теле не даёт возможности двигаться, ротовая полость покрывается язвами, что затрудняет приём пищи. Постепенно отключаются все органы, наступает смерть. При вскрытии обнаруживается острая сердечная и почечная недостаточность.
Цитогенетический метод исследования крови
в настоящее время входит в перечень необходимых диагностических мероприятий при большинстве онкогематологических заболеваний. Данный метод позволяет:
• Провести точную диагностику большинства опухолевых заболеваний системы крови.
• Определить прогноз заболевания.
• Использовать таргетную (точечную, прицельную терапию) при обнаружении определенных цитогенетических перестроек.
В основе развития онкогематологических заболеваний лежат перестройки (поломки) генетического материала в клетках кроветворной и лимфоидной тканей. Эти события приводят к трансформации нормальных кроветворных клеток в опухолевые. Они не затрагивают другие клетки организма (в т.ч. половые клетки). По этой причине онкогематологические заболевания, за редким исключением, не передаются по наследству. Хромосомные перестройки можно обнаружить при помощи стандартного цитогенетического исследования или более чувствительного метода – интерфазного анализа с использованием зондов (маркеров) к конкретным участкам хромосом (метод FISH). В ряде случаев цитогенетические изменения могут происходить на субмикроскопическом уровне (т.к называемые точечные мутации). Такие изменения возможно детектировать только с помощью ультратонких высокочувствительных методов молекулярного исследования (метод ПЦР- полимеразная цепная реакция).
Чем продиктована необходимость проведения молекулярно-цитогенетических исследований у онкогематологических больных? В настоящее время хорошо изучен ряд цитогенетических изменений, являющихся уникальными специфическими маркерами для различных вариантов опухолевых заболеваний системы крови. Их обнаружение является достоверным критерием диагноза. Яркими примерами могут служить транслокация t(9:22) или филадельфийская хромосома, присутствующая во всех случаях хронического миелолейкоза; транслокация t(15;17) — при остром промиелоцитарном лейкозе, транслокация t(8;14) – при лимфоме Беркитта. Кроме того, расшифровка цитогенетических событий привела к созданию таргетных препаратов, которые в отличие от химиопрепаратов обладают селективным действием на опухолевые клетки. Так, использование иматиниба при обнаружении филадельфийской хромосомы кардинально изменило прогноз хронического миелолейкоза.
В ходе больших международных исследований было обнаружено различное течение онкогематологических заболеваний в зависимости от обнаружения тех или иных хромосомных перестроек или мутаций генов. Известны изменения, ассоциированные с благоприятным, промежуточным или неблагоприятным агрессивным течением заболевания. Таким образом, молекулярно-цитогенетические характеристики являются предикторами прогноза. На этой основе при различных онкогематологических заболеваниях на ряду с другими признаками разрабатываются программы терапии разной интенсивности (риск-адаптированная терапия).
Среди опухолей кроветворной и лимфоидной тканей различают лимфомы и лейкозы. Исторически сложилось разделение лимфоидных опухолей (лимфом) на лимфому Ходжкина и неходжкинские лимфомы. Неходжкинские лимфомы в зависимости от клеточной линии подразделяются на В-клеточные, Т- и NK-клеточные опухоли. На сегодняшний день на основании морфоиммунологических и генетических характеристик выделяется несколько десятков видов неходжкинских лимфом, для многих из которых созданы обособленные терапевтические программы. Лейкозы представляют собой разнородную группу заболеваний, делятся на острые и хронические в зависимости от субстрата опухоли: при острых лейкозах основная масса клеточного субстрата представлена незрелыми клетками (бластами ), при этом блок дифференцировки происходит очень рано, на этапе клеток-родоначальниц кроветворения, в отличие от хронических лейкозов, где опухолевые клетки представлены зрелыми и созревающими элементами. Также принципиально важным является деление лейкозов на миелоидные и лимфоидные, что возможно только при проведении качественного морфо- цитохимического, иммунофенотипического и молекулярно-генетического исследований клеток крови еще до начала лечения.