4 обследования желудочно-кишечного тракта, которые нужно проходить после 30 лет
Содержание:
Методика проведения
Перед проведением ректосигмоскопии врачом выполняется пальцевое исследование для определения степени проходимости кишечника. Длительность всей манипуляции находится в пределах 5-30 минут. Время ее будет зависеть от выбранной цели, разновидности патологического процесса, а также его выраженности. Пациент принимает положение на боку с подтянутыми коленями к груди.
Далее вводится в анальный проход эндоскоп и перемещается по направлению вверх с параллельной подачей воздуха. Резкие движения запрещены, тело должно быть целиком расслаблено. Если врач сочтет нужным, перед ректосигмоскопией местно вводятся анестетики, уменьшающие ощущение дискомфорта при продвижении прибора.
Где можно сделать ЭГДС в Санкт-Петербурге?
В Клинике ЭКСПЕРТ гастроскопия проводится квалифицированными специалистами, которые стремятся обеспечить максимальный комфорт пациенту и произвести все необходимые диагностические манипуляции как можно быстрее, но без ущерба для качества и информативности исследования. Высокотехнологичное оборудование только способствует оперативному и результативному обследованию пациента методом ЭГДС.
В нашей клинике после проведения ЭГДС вам выдадут на руки заключение врача-эндоскописта, с которым вы можете обратиться за медицинской помощью к своему лечащему врачу или к участковому терапевту по месту жительства.
При желании вы можете проконсультироваться с врачом гастроэнтерологом Клиники ЭКСПЕРТ. В этом случае у вас будет возможность получить не только необходимую и важную по вашему заболеванию информацию, но и составить индивидуальную программу лечения.
Обращаем ваше внимание, что наблюдение у одного специалиста (с момента первого визита и до выздоровления) позволяет достичь видимого положительного результата в короткие сроки, повышает комфорт лечения и улучшает взаимодействие между врачом и пациентом. Перед процедурой требуется сделать ЭКГ, чтобы убедиться в безопасности проведения процедуры.
Перед процедурой требуется сделать ЭКГ, чтобы убедиться в безопасности проведения процедуры.
Как обследуют кишечник: УЗИ плюс дополнительные методики
Кишечник имеет три отдела: толстый, тонкий кишечник и прямая кишка, и исследование каждого из них имеет свои особенности и нюансы.
- УЗИ толстого кишечника помогает выявлять онкологию на самой ранней стадии. Чтобы окончательно удостовериться, пациенту назначают контрастный рентген и колоноскопию. Также весьма эффективной будет ирригоскопия — рентгенологическое исследование с использованием контрастной жидкости. Метод позволяет “увидеть” участки, невидимые для колоноскопии и трудноразличимые для УЗИ, например, области загибов или скопления слизи.
- УЗИ тонкого кишечника затрудняет извилистость и глубокое залегание, а также скопление газов, искажающих изображение на мониторе. Исследовать тонкий кишечник помогает специальный изогнутый датчик и новейшая высокоточная аппаратура. УЗИ оценивает толщину стенок, визуализацию слоёв, проходимость, расширение стенок, перистальтику.
- УЗИ двенадцатиперстной кишки проводится вместе с исследованием желудка. Позволяет на 100% диагностировать язву желудка, рак, гастродуоденит.
В зависимости от исследуемого отдела врач применяет датчик с определёнными характеристиками.
Описание процедуры, что показывает ФГДС
ФГДС проводится в специальных диагностических кабинетах планово или экстренно, строго натощак.
До процедуры пациента знакомят с техникой проведения обследования, берется письменное разрешение на ее проведение.
Процедура ФГДС
Медсестра или врач орошает глотку спреем лидокаина, если на него нет аллергии (обязательно заранее выясняется данный вопрос).
Пациента укладывают на кушетку на левый бок. Поза должна быть удобной и комфортной для пациента, в противном случае он будет напряжен, а это мешает введению зонда.
В рот вставляется загубник для удобства введения эндоскопа (иногда прибор для ФГС называют гастроскопом) и чтобы не травмировать слизистую губ и рта.
Врач начинает вводить эндоскоп, пациент по команде врача выполняет глотательное движение. В момент введения может появиться рвотный рефлекс, но, если глубоко и спокойно дышать, это состояние проходит. После введения эндоскопа глотать нельзя, слюна собирается отсосом.
Когда зонд введен, в желудок подается воздух (для расправления складок), чтобы можно было лучше рассмотреть слизистую.
Длительность процедуры 5-10 минут и, при выполнении требований врача, не доставляет большого дискомфорта пациенту.
Если проводятся какие-то лечебные мероприятия, то время ее проведения доходит до 30 минут.
В некоторых случаях исследование проводится под общим наркозом (дети, возбужденное состояние пациента, полная непереносимость боли).
При ФГДС можно увидеть:
- в каком состоянии слизистая и стенки желудка и пищевода;
- образование рубцов;
- сужение просвета пищевода;
- степень рефлюкса (рефлюкс – содержимое желудка попадает в пищевод);
- различные новообразования.
После процедуры врачом-эндоскопистом выдается заключение ФГДС — результат проведенного обследования, описание последовательно увиденной картины слизистых пищевода, желудка, привратника, луковицы ДПК (двенадцатиперстной кишки). Указывается наличие свободной проходимости, перистальтики, количества желудочного секрета/заброса желчи, варикозных вен, налета, сомкнутости/недостаточности кардиальной розетки, воспаления (гиперемия, отечность), складок, повреждений.
Довольно часто берется биопсия — микроскопический кусочек слизистой на наличие злокачественных клеток.
Что такое язва желудка
Гастродуоденальной язвой называют самостоятельно появившийся дефект на внутренней поверхности стенок желудка или двенадцатиперстной кишки. Он нередко развивается на фоне имеющихся воспалительных изменений, хотя не исключено возникновение острых язв без предшествующей патологии желудка. Это зависит от характера основного ульцерогенного (способствующему изъязвлению) фактора.
На начальных стадиях, когда дефект небольшой и не выходит за пределы слизистой оболочки, говорят о наличии эрозии. В последующем, по мере ее углубления и расширения, уже диагностируется язва. Поначалу она имеет гладкий тонкий край, ровное дно и способна зарастать без формирования грубого рубца.
Но длительно существующее изъязвение выглядит уже по-другому. Оно имеет плотные, неравномерно утолщенные и приподнятые края, кратерообразное бугристое дно с наслоениями из фибрина, следы стягивающего рубцевания по периферии. Такая хроническая язва долго заживает с образованием деформирующих рубцов и может стать местом малигнизации (озлокачествления) клеток, превращаясь в язву-рак.
Показания к проведению эндоскопии органов ЖКТ
Процедура проводится только по врачебным показаниям. Диагностика назначается пациентам, обратившимся к гастроэнтерологу с такими симптомами:
- проблемы с пищеварением, не исчезающие после нормализации питания и консервативного лечения;
- потеря веса при привычном рационе;
- проблемы со стулом: хроническая диарея или запор;
- кровянистые, гнойные, слизистые включения в кале;
- вздутие живота;
- боли в области живота;
- не проходящая изжога, отрыжка;
- синдром раздраженного кишечника.
Другие показания:
- необходимость в проведении прицельной биопсии измененных участков слизистой оболочки органов ЖКТ;
- проведение теста на активность бактерий Хеликобактер пилори, вызывающих гастрит и язву желудка;
- контроль эффективности проведенной ранее терапии заболеваний ЖКТ;
- определение уровня кислотности желудка;
- удаление полипозных новообразований.
Экстренное эндоскопическое исследование показана в таких ситуациях:
- проникновение в желудок инородного тела;
- неконтролируемые желудочно-кишечные кровотечения;
- осложнения язвенной болезни желудка и кишечника
Подготовка к процедуре
Перед проведением эзофагогастродуоденоскопии пациент должен сообщить врачу о наличии аллергических реакций на препараты, а также о существовании иных заболеваний, таких как сахарный диабет и нарушения свертываемости крови. Эзофагогастродуоденоскопия проводится натощак. Пациенту запрещается есть и пить в течение от 6 до 8 часов перед процедурой. Это, во-первых, обеспечивает максимальную визуализацию стенок органов, а во-вторых, предотвращает возникновение рвоты и сопутствующих осложнений. Не следует принимать сукральфат или антациды, так как они покрывают слизистую оболочку ЖКТ и могут ограничить видимость при эзофагогастродуоденоскопии.
Множество пациентов переносят процедуру только при условии применения местной анестезии ротоглотки (лидокаинового спрея). Некоторые тревожные пациенты могут нуждаться в седативных средствах. Общая анестезия может использоваться в отношении лиц, которые трудно поддаются седации из-за хронического потребления наркотиков.
Нестандартные методы обследования
Помимо введения эндоскопа через ротовую полость, существуют и другие методики проведения гастроскопии:
- Трансназальная. Трубка эндоскопа заводится через нос. Метод используют редко, только в случаях выраженного рвотного рефлекса у пациента. Трансназальная гастроскопия также проводится людям пожилого возраста с сопутствующими заболеваниями. Одним из преимуществ процедуры является сохранение возможности речи. Пациенты переносят обследование достаточно хорошо и реже нуждаются в седации, что позволяет им вернуться к повседневным делам сразу после извлечения эндоскопа.
- Капсульная. Современная методика проведения гастроскопии предполагает проглатывание специальной капсулы, внутрь которой помещен эндоскоп. Изделие имеет небольшие размеры и легко проходит по пищеварительному тракту. Камера по мере продвижения делает снимки, видеозаписи, которые передаются на компьютер. Капсула выводится из организма естественным путем через несколько часов после процедуры. Метод не создает дискомфорта, является безболезненным, но используется редко, так как врач не имеет возможности направлять движение камеры, приближать изображения интересующих участков и проводить необходимые манипуляции. Еще один недостаток капсульной гастроскопии – высокая цена.
Как осуществляется гастроскопия. Гастроскопия во сне
Гастроскопия может проводиться под местной анестезией, а также в состоянии медикаментозного сна. Медикаментозный сон следует отличать от общего наркоза.
В случае осуществления процедуры под местной анестезией, гастроскопия длится 5-10 минут. Пациента просят зажать нагубник, через который вводится гастроскоп.
Тем, кто данной процедуре относится настороженно, врачи «Семейного доктора» рекомендуют воспользоваться услугой «гастроскопия во сне». Данная услуга оказывается в условиях хирургического стационара. За рубежом (в Европе, Израиле, США, Японии) проведение гастроскопия во время медикаментозного сна является базовым вариантом процедуры, от которого отходят только в случае наличия противопоказаний.
Для проведения гастроскопии во сне желательно подойти за 30 минут до времени, на которое назначена процедура. При этом на руках надо иметь свежую и расшифрованную электрокардиограмму. Вас осмотрит врач-анестезиолог, который определит, есть ли противопоказания к исследованию. Для погружения в сон используется препарат «Провайв», который вводится под контролем анестезиолога. С началом введения препарата пациент засыпает, и просыпается практически сразу же после окончания введения. Через 15-20 минут происходит полное восстановление, однако врачи «Семейного доктора» рекомендуют всё же ещё час-два побыть под контролем врача, что можно сделать в нашем комфортабельном стационаре. Считается допустимым управлять автомобилем через два часа после выхода из сна, но лучше садиться за руль не ранее, чем через 6 часов.
Во время исследования может возникнуть необходимость проведения лечебно-диагностических манипуляций (биопсия – взятие элемента ткани для лабораторного анализа, удаление полипов и т.п.). Подобные манипуляции осуществляются по ходу исследования при помощи гастроскопа. Биопсийный материал направляется в собственную лабораторию «Семейного доктора», что значительно ускоряет процесс получения результатов.
УЗИ аппараты для исследования кишечника
Кишечник исследуется при помощи датчиков двух видов: трансабдоминального (через брюшную стенку) и эндоректального. Для изучения толстой кишки достаточно 2D-аппарата, на котором получается плоское двухмерное изображение. Такое обследование уже дает достоверную информацию о состоянии здоровья пациента. Эндоректальный метод более информативен, потому что датчик вводится в анальное отверстие и исследует орган изнутри.
Какой именно датчик выбрать решает врач в зависимости от жалоб пациента. В особых случаях применяется оба метода.
- Трансабдоминальный датчик в 15% случаев “не видит” прямой кишки, а также область анального канала. Эндоректальный метод невозможен при стенозе терминального отдела желудочно-кишечного тракта (аномальное сужение).
- Эндоректальным датчиком исследуют обычно дистальные отделы прямой кишки. Для ректального обследования нужно пройти подготовку.
Рекомендуемая диета и питьевой режим
Накануне исследования следует исключить из рациона алкогольные и сладкие газированные напитки. Они обостряют рвотные рефлексы. Также не рекомендуется употреблять тяжелую жирную пищу, чтобы не создавать дополнительной нагрузки на органы пищеварения.
Врачи не советуют употреблять бобовые, орехи, семечки, перловую кашу, тыкву, цельнозерновые продукты, копчености и консервированные продукты. Они нагружают ЖКТ и способны оставаться в желудке более 3 суток. Также не следует есть продукты с повышенной жирностью: сливки, майонез, сыр, свинину, жареную рыбу, сало.
За 2?3 дня до гастроскопии можно употреблять пропаренную курицу или рыбу, есть легкие супы, салаты из свежих овощей, яйца, нежирный творог. Вы можете пить натуральные овощные и фруктовые соки, а также чистую воду и травяные отвары.
Что нужно сделать перед гастроскопией?
Перед исследованием пациенту требуется пройти ряд других диагностических мероприятий и предоставить результаты их исследования:
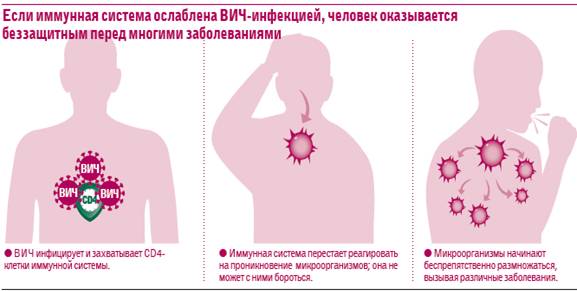
- общий анализ крови с определение времени коагуляции, резусной и групповой принадлежности, антител к вирусам сифилиса, ВИЧ, гепатита С и В;
- электрокардиограмма.
О дополнительных мероприятиях при проведении гастроскопии под наркозом вас предупредит ваш лечащий врач. Чтобы минимизировать неприятные ощущения, перед введением зонда впрыскивается анестетик. Поэтому заблаговременно предупредите врача о наличии аллергии на медикаменты.
Перед посещением медицинского центра желательно надеть свободную одежду, не стесняющую движений, не рекомендуются галстуки, модели с тугими манжетами. Непосредственно перед введением зонда следует снять очки, зубные протезы, контактные линзы. Посетите уборную перед исследованием и наденьте защитную одежду.
Если вам предстоит процедура без седации, постарайтесь подготовиться психологически ? успокоиться
Важно слушать врача, сосредоточиться на глубоком и спокойном дыхании и избегать паники
Заключение
Гастроскопия — процедура, которая позволит диагностировать массу заболеваний на начальном этапе, отследить состояние органов ЖКТ. Она отличается информативностью и точностью
При проведении исследования очень важно прислушиваться к рекомендациям врача
Пациентам с низким болевым порогом рекомендуется проводить гастроскопию с седацией. Это позволит минимизировать дискомфорт и добиться более точных результатов диагностики.
Прием слабительного препарата – Фортранс (4 литра)
- Принимать препарат по инструкции: 1 пакетик на 20 кг веса (60 кг веса — это 3 пакетика, от 100кг веса — это 5 пакетиков.)
- Раствор Фортранса готовится из расчета 1 пакетик на 1 литр воды.
- Принимать по 250 мл каждые 15 мин. или отдельными глотками. При быстром приеме может появиться тошнота. Для облегчения приема пить раствор охлажденным, через трубочку, рассасывать леденцовую карамель, можно запивать чаем с медом и лимоном, прозрачным яблочным соком, в раствор можно добавить сок лимона.
- Слабительное действие начинается в течение первого часа и прекращается через 1,5-2 часа, последний стул должен иметь вид прозрачной желтой или зеленоватой жидкости.
Схемы подготовки раствором Фортранса
Исследование завтра до 13:00 — вечерняя схема подготовки.
Полученный раствор выпить в промежуток времени с 19.00 до 24.00. Между вторым и третьим литрами препарата выпить 15 мл симетикона + 0,5 литра воды.
Исследование завтра после 13:00 — утренняя схема подготовки.
Полученный раствор начать пить с 6.00 и закончить прием за 6 часов до исследования. Между вторым и третьим литрами препарата выпить 10-15 мл симетикона + 1-1,5 литра воды.
Подготовка и выполнение УЗИ кишечника
Подготовка к процедуре начинается за 3 дня, пациент отказывается от пищи, вызывающей запор или метеоризм (бобовые культуры, сладости, мучные изделия, копчёные и острые продукты).
Накануне с 18.00 пациент вовсе отказывается от любой пищи, приняв предварительно слабительное (Гутталакс, Регулакс, Дюфалак, Бисакодил). Если имеются проблемы с перистальтикой, больному делается клизма, а в особых случаях с помощью аппарата Боброва (стеклянного сосуда для введения внутрь большого количества жидкости) проводят специальную очистительную клизму.
Утром пациент идёт на ультразвуковое исследование до 11.00 утра. Это связано с тем, что процедура проводится только на хорошо очищенный кишечник и абсолютно голодный желудок, при этом большие перерывы в приёме пищи противопоказаны.
В кабинете ультразвуковой диагностики больной ложится на кушетку на бок спиной к аппарату, сняв предварительно одежду ниже пояса и спустив нижнее бельё. Ноги поджаты коленями к груди. УЗИ начинается в направлении от нижних отделов к выше расположенным. Параллельно с этим врач водит датчик таким образом, чтобы исследовать кишечник в поперечной, продольной и косой плоскостях. Когда эхогенная картина не совсем ясна, доктор просит пациента поменять позу (опереться на колени и локти, встать).
УЗИ толстого кишечника проводится с помощью трансабдоминального датчика. Предварительно в пустой кишечник вводится контрастная жидкость (раствор сернокислого бария). Благодаря этому получается чёткая картинка на экране монитора.
Для исследования прямой кишки используются датчики 3,5-5 МГц. Ультразвук заданной длины проходит через мягкие ткани кишечника, отражаясь обратно. Встроенный приемный датчик улавливает сигнал и передаёт в обработанном виде на экран монитора. Различные уплотнения, новообразования и эрозии выражаются в виде белых, чёрных или смешанных участков различной эхогенности. Опытный врач не ставит диагноз сразу, а соотносит полученные данные с результатами анализов и других исследований.
Показания
Процедура гастроскопии назначается при наличии у пациента следующих симптомов:
- затруднение глотания;
- частая рвота без видимых причин;
- примесь в рвотных массах крови;
- постоянные боли в области желудка, по ходу пищевода;
- неопределенные боли в животе;
- необъяснимая потеря массы тела;
- внезапное ухудшение аппетита;
- не поддающаяся лечению анемия.
Новорожденному ребенку гастроскопия проводится при:
- плохом наборе массы тела;
- отказе от еды;
- постоянных коликах;
- других проблемах, связанных со здоровьем.
Так как ФГДС является не только диагностической, но и лечебной процедурой, ее назначают при следующих патологических процессах:
- попадание в желудок инородного тела;
- полипоз желудка или пищевода;
- последствия химических ожогов пищевода;
- желудочное кровотечение;
- новообразования пищевода или желудка.
При данных заболеваниях врач с помощью гастроскопа осуществляет требуемые лечебные манипуляции.
Особенности проведения эзофагогастродуоденоскопии
Непосредственно перед ЭГДС пациент ложится на левую сторону, положив голову на подушку. Его просят зажать во рту специальный загубник, через который внедряется трубка гастроскопа. Затем пациенту нужно расслабить горло, при этом эндоскоп проводится через ротоглотку в пищевод. Это самый дискомфортный момент для обследуемого. Для снижения рвотных позывов пациенту советуют глубоко и спокойно дышать. Через эндоскоп подается воздух, чтобы расправить внутренние полости верхних органов ЖКТ. Прибор быстро пропускают через желудок, параллельно осуществляя осмотр органа, и проводят через привратник (пилорус), чтобы исследовать отделы двенадцатиперстной кишки. После завершения этих действий эндоскоп выводится в желудок и врач проводит более детальное обследование, а также иные манипуляции (при необходимости). Современные эндоскопы передают детальное и четкое изображение с видео- либо фотокамеры (расположенной на конце прибора) на экран компьютера.
Во время ЭГДС могут проводиться дополнительные диагностические процедуры. К этим процедурам принадлежат биопсия (для проверки состояния слизистой, наличия H. pylori) и внутрижелудочное измерение кислотности (Ph-метрия).
Кроме того, по показаниям во время ЭГДС осуществляются различные лечебные манипуляции, такие как:
- удаление полипов;
- остановка кровотечения;
- введение медикаментозных средств;
- извлечение инородных тел и пр.
После завершения ЭГДС эндоскоп извлекается из пищевода. Простое обследование обычно занимает 1,5-2 мин. Время проведения ЭГДС увеличивается в случае проведения дополнительных процедур.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Говорят, нельзя есть семечки и поп-корн — это всё в дивертикулах застревает.
Это старая теория, которая полностью была полностью опровергнута современными исследованиями. Американские ученые наблюдали за 47 000 людей, у которых при плановом обследовании в возрасте от 40 до 75 лет не было обнаружено каких-либо заболеваний толстой кишки, а также дивертикулов. Участники на протяжении 18 лет каждые 2 года заполняли опросники о своем состоянии и рассказывали о своем питании. Оказалось, что дивертикулиты и кровотечения из дивертикулов случались с одинаковой частотой и у людей, не употребляющих орехи, попкорн и семечки, и у питающихся полноценно. Более того: те, кто принимал орехи два раза в неделю не только не чаще, а реже оказывались у врачей из-за дивертикулита, чем люди, употребляющие орехи всего лишь раз в месяц.
Осложнения
Осложнения при Г. редки. Однако описаны случаи перфорации пищевода и желудка, ретроградное проникновение дистального конца гастроскопа в пищевод и ущемление его, что потребовало экстренной лапаротомии; случаи кровотечений после гастробиопсии и др.
Библиография: Савельев В. С., Буянов В. М. и Балалыкин А. С. Диагностическое значение эндоскопии верхнего отдела пищеварительного тракта, Вестн, хир., т. 109, № 11, с. 71, 1972; Силаев Ю. С. Гастробиопсия в диагностике рака и предраковых заболеваний желудка, Киев, 1970; Соколов Л. К. Специальные методы диагностики заболеваний желудка, в кн.: Совр, методы исследования в гастроэнтерол., под ред) В. X. Василенко, с. 103, М., 1971; он же Атлас эндоскопии желудка и двенадцатиперстной кишки, М., 1975, библиогр.; Стручков В. И. ид р. Эзофагогастроскопия при желудочно-кишечных кровотечениях, Хирургия, JsTs 8, с. 78, 1968; Цепелев Ю. А. и Горохов Л. И. Эндоскопические приборы для гастроэнтерологии, М., 1976; Blackwood W. D. a. Silvis S. E. Gastroscopic electrosurgery, Gastroenterology, v. 62, p. 883, 1972; Endoskopie und Biopsie in der Gast-roenterologie, Technik und Indikation, hrsg. V. P. Fruhmorgen u. M. Classen, B., 1974; Kawai K., Murakami K. a. Misaki F. Endoscopical observation oi the gastric ulcer, Endoscopy, v. 1, p. 97, 1969; K r e n t z K. Synopsis der Magen-krankheiten, Klinik, Gastroskopie und R6n-tgenbefund, Stuttgart, 1974.
Анализы кала
Как сделать проверку другим способом – вопрос, актуальный для большинства людей старше 40 лет. Регулярное проведение этой эндоскопической процедуры связано с достаточно большими неудобствами для пациента, требует тщательной подготовки и соблюдения диеты. Альтернативой могут стать ДНК-анализы кала. Они направлены на выявление специфических молекул ДНК, принадлежащих клеткам опухолей.
Также кал можно проанализировать на наличие скрытой крови и сдать фекальный иммунохимический тест. Все эти лабораторные методики позволяют достаточно точно выявить раковые заболевания, даже на самых ранних стадиях развития.
Часто задаваемые вопросы
Как подготовиться к колоноскопии?
За 3 дня до исследования необходимо начать соблюдать бесшлаковую диету (легко усваиваемая, рафинированная пища, почти не содержащая неперевариваемых веществ): исключить из своего рациона хлеб, овощи, фрукты, зелень, овощные супы, алкогольные напитки, квас. Разрешается есть филе птицы, рыбное филе (нежирные сорта рыбы — треска, судак, щука, окунь), мясо, рис, гречку, омлеты, молочные продукты (нежирный творог, натуральный йогурт без добавок, сыры).В день накануне исследования допускается легкий завтрак и легкий обед (до 14-00). Через 2 часа после обеда нужно начать приём специального подготовительного препарата (например, Фортранс, Эндофальк, Лавакол или другие) соблюдая его инструкцию. Каждый пакет Фортранса (их четыре) растворяется в 1 литре воды, таким образом из 4 пакетов получается 4 литра раствора (нельзя уменьшать объем воды), затем полученный раствор принимается внутрь небольшими глотками по 1 литру в час (или по стакану в каждые 15 минут, но не быстрее!). Таким образом весь курс приема раствора растягивается на 4-5 часов (вне зависимости от веса и пола пациента). Параллельно с приемом раствора есть НЕЛЬЗЯ. Можно пить чай или негазированную воду.Вечер накануне колоноскопии, лучше всего провести дома, так как на фоне приема слабительного раствора будет частый безболезненный стул.В день проведения исследования с утра можно выпить чашку кофе или сладкого чая и съесть бутерброд, если это необходимо. Если исследование выполняется под наркозом, то с утра нельзя ни пить, ни есть – желудок должен быть полностью пустым!
После исследования под наркозом, садиться за руль автомобиля не разрешается в течение нескольких часов.Применение очистительных клизмы при подготовке к колоноскопии не требуется.
В некоторых случаях требуется индивидуальная подготовка к исследованию, поэтому необходимо заранее посоветоваться с лечащим врачом и выбрать оптимальный способ подготовки.
Как проводится колоноскопия под наркозом?
Мы проводим колоноскопию под медикаментозным сном: после введения снотворного препарата под постоянным наблюдением анестезиолога пациент засыпает на 15-20 минут, и во время сна проводится исследование. Современный щадящий внутривенный наркоз позволяет точно дозировать глубину медикаментозного сна и быстро вывести из него пациента сна без тошноты, и других каких-либо неприятных ощущений.
Несколько часов после наркоза вы можете провести в комфортабельной палате, пообедать и затем поехать домой. В день проведения исследования после наркоза нежелательно самостоятельно садиться за руль автомобиля.
Что включено в стоимость колоноскопии под наркозом?
В стоимость колоноскопии под наркозом входит оплата пребывания в дневном стационаре, консультаций терапевта и анестезиолога, анестезиологического пособия и самого исследования.
Можно ли вместо колоноскопии сделать кишечника?
КТ-колонография (также называемая «виртуальная колоноскопия») — рентгенологическое исследование толстой кишки, выполняемое с помощью мультиспирального томографа. Его также можно выполнить в ЦЭЛТ. К сожалению, это исследование имеет ряд недостатков — во время невозможно рассмотреть слизистую оболочку кишки так тщательно, как при колоноскопии, а также выполнить биопсию. Мелкие образования в кишке (менее 2 мм) при КТ можно не обнаружить. КТ-колонография иногда проводится как скрининговый метод, а не является полноценной альтернативой колоноскопии. В случае неоднозначных результатов необходимо все равно проводить колоноскопию.
Когда можно выполнить колоноскопию в ЦЭЛТ?
В нашем Центре колоноскопия проводится врачами-эндоскопистами в любой день недели, кроме воскресенья, с 10 до 13 часов. Для прохождения колоноскопии под наркозом («во сне») необходимо предварительно записаться, позвонив в лечебно-диагностическое отделение ЦЭЛТ через единую справочную службу ЦЭЛТ по телефону 8 (495) 788-33-88.
1.
Фиброгастродуоденоскопия (ФГДС) – диагностический метод, который по информативности превосходит любые другие исследования в гастроэнтерологии. Более того, ФГДС зачастую оказывается не только лучшим, но и единственным способом установить точный диагноз. Даже МРТ не дает врачу возможность увидеть поверхности желудочно-кишечного тракта при свете, в высоком разрешении и реальном времени, обработать язву без тяжелой полостной операции, безболезненно взять небольшой объем материала для биопсии или анализа кислотности.
Показания для проведения ФГДС
Данный метод применяется не только для диагностики, но и для лечения пищевода, желудка и двенадцатиперстной кишки, т.е. верхних отделов желудочно-кишечного тракта. Прямым показанием к фиброгастродуоденоскопии является практически любое заболевание ЖКТ, в т.ч.:
- рефлюкс (обратный выброс содержимого желудка в пищевод) и сопутствующий ему эзофагит (воспаление слизистой пищевода);
- гастрит и гастродуоденит (воспалительные процессы в желудке и двенадцатиперстной кишке);
- язвенная болезнь желудка и/или двенадцатиперстной кишки;
- подозрение на кровотечение в верхних отделах ЖКТ;
- новообразования в ЖКТ, характер которых нуждается в уточнении.
Возможности эндоскопии отнюдь не ограничены диагностикой. Помимо камеры с подсветкой, аппарат оснащен также прецизионным манипулятором, который позволяет врачу осуществлять тонкие и точные действия во внутреннем пространстве ЖКТ. В частности, при помощи эндоскопа удаляются полипы, отбирается биоматериал для анализов, уточняется локализация опухолей, эрозий, послеязвенных рубцов, инородных тел (мелкие также могут быть извлечены); производятся необходимые манипуляции по восстановлению суженных просветов при стенозе пищевода или кишечника, по прекращению желудочных кровотечений, по терапии язв и эрозий.
Методика проведения
Отдельно следует сказать о самой процедуре эндоскопии. Бытующее мнение о ее мучительности (особенно часто это можно услышать от тех, кто помнит эндоскопы первого поколения или «шланги для откачки желудочного сока») на сегодняшний день является, мягко говоря, преувеличенным и устаревшим.
Современный эндоскоп – это сопряженный с компьютером продукт высоких микро-технологий, гибкая трубка толщиной 5-10 мм (в зависимости от модели); на Западе сообщается о разработке ультратонких моделей, диаметр которых сопоставим с толщиной человеческого волоса. Иногда эндоскопы даже вводят через нос, что исключает рвотный рефлекс у людей с психологической к нему предрасположенностью. Вообще, именно психологическими факторами обусловлен преимущественный дискомфорт при ФГДС. Боли как таковой нет вообще, горло орошается анестетиком, и расхожий совет «расслабиться» в данном случае имеет буквальный смысл. Квалифицированному врачу-эндоскописту достаточно нескольких минут, чтобы завершить диагностику. Всё, что требуется от пациента – расслабить мышцы гортани и живота, лечь набок, дышать носом и следовать немногим инструкциям (напр., «вдохните»). Специальный мягкий мундштук-загубник помогает держать рот открытым. Выход воздуха (отрыжка), позывы на срыгивание, слезы и другие подобные явления, – физиологически нормальная (и уж точно не «стыдная») реакция, наблюдаемая всякий раз, поэтому ни врач, ни медсестра их попросту не замечают.
Противопоказания к проведению гастроскопии
Процедура может носить плановый и экстренный характер. Противопоказания к ее проведению будут зависеть именно от этих факторов. При втором варианте обследование проводится при острых заболевания, в том числе при остром инфаркте миокарда, т.к он исключает противопоказания. Здесь важна оперативность и направленность на избежание тяжелых последствий.
При плановой гастроскопии нужно обратить внимание на:
- Психические нарушения.
- Тяжелые заболевания сердечно-сосудистой системы.
- Нарушение дыхательного процесса.
- Недостаточность мозгового кровообращения.
- Реабилитационный период после инсульта, инфаркта миокарда.
- Гипертонический криз.
- Аневризм сердца, аорты, каротидных синусов.
Только квалифицированный специалист определяет целесообразность проведения гастроскопии и дает оценку возможным противопоказаниям. Поэтому перед ее проведением консультация с врачом является обязательным условием. Специалисту предоставляются все необходимые медицинские данные.