Опухоли слюнных желез
Содержание:
Как влияет на излечение от рака слюнных желез качество лекарственных препаратов
Если рак распространился за пределы слюнной железы, пациенту может быть назначена химиотерапия или таргетная терапия. Чтобы лечение было успешным, необходимо, чтобы высокое качество препаратов было гарантировано. Такая гарантия у вас будет в том случае, если вы приобретете лекарство в Израиле.
1. Подделка лекарств в Израиле исключена. Подлинность и высокое качество медикаментов находятся под контролем Министерства здравоохранения. С помощью контрольных закупок Минздрав контролирует аптеки и фармацевтов, продающих лекарства. За нарушение норм производства, хранения и реализации лекарств фармацевт несет личную ответственность, вплоть до уголовной.
2. Лицензирование инновационных эффективных препаратов в Израиле проходит в кратчайшие сроки. С отличие от некоторых других стран, для внедрения препарата в широкую клиническую практику здесь не требуется длительная бюрократическая процедура.
3. Израильская компания TEVA – лидер мировой фармацевтической промышленности. Препараты производства этой компании назначаются в 60 странах, их принимают более 200 млн человек.
Причины рака слюнной железы и группы риска
Нормальная клетка слюнной железы становится раковой, когда в ней происходит определенный набор мутаций. К развитию злокачественных опухолей приводят мутации в онкогенах (гены, которые активируют размножение клеток) или генах-супрессорах опухолей (подавляют размножение клеток, «чинят» поврежденную ДНК, запускают запрограммированную клеточную смерть — апоптоз). В каждом конкретном случае судить о причинах произошедших в клетках мутаций очень сложно. Нельзя сказать, почему именно они произошли.
Выделяют некоторые факторы риска, повышающие вероятность развития злокачественной опухоли:
- Чем старше человек, тем больше накапливается изменений в его генах, тем выше вероятность развития различных типов рака.
- У мужчин рак слюнной железы бывает чаще, чем у женщин.
- Облучение головы. Например, это может быть ранее перенесенный курс лучевой терапии, воздействие ионизирующих излучений на рабочем месте.
- Есть данные о том, что риск рака слюнных желез повышен у людей, которые имеют определенные профессиональные вредности: контакт с асбестом, пылью сплавов никеля, работа на предприятиях, которые занимаются производством резины, деревообработкой.
Роль наследственности на данный момент считается незначительной. Большинство больных не имеют отягощенного семейного анамнеза (близких родственников, у которых был диагностирован тот же тип рака). Не доказана роль алкоголя и табака. Известно, что эти вредные привычки в целом повышают риск развития рака головы и шеи, но связь со злокачественными опухолями слюнных желез не обнаружена.
Опасен ли мобильный телефон? Во время одного исследования ученые обнаружили, что у активных пользователей сотовых телефонов чаще встречаются опухоли околоушной слюнной железы (как правило, доброкачественные). Но другие исследования такой взаимосвязи не выявили.
Классификация: типы рака слюнной железы
Слюнные железы состоят из разных типов клеток, любые из них могут дать начало злокачественной опухоли. Поэтому тут встречаются разные типы рака:
- Мукоэпидермоидный рак слюнной железы — наиболее распространенная разновидность. Чаще всего он встречается в околоушных слюнных железах, реже — в подчелюстных и мелких. Эти опухоли редко бывают агрессивными.
- Аденоидная кистозная карцинома характеризуется очень медленным ростом и редким метастазированием. Однако, от этой злокачественной опухоли бывает очень сложно избавиться: она может рецидивировать спустя длительное время после лечения.
- Аденокарциномой называют злокачественную опухоль, которая развивается из железистых клеток. В слюнных железах могут возникать разные виды аденокарцином: ациноклеточный рак, полиморфная аденокарцинома низкой степени злокачественности, базальноклеточная аденокарцинома, светлоклеточный рак, цистаденокарцинома и др.
- К редким типам злокачественных раковых опухолей слюнных желез относят: плоскоклеточный рак, эпителиально-миоэпителиальную карциному, анапластическую мелкоклеточную карциному, недифференцированные карциномы.
Разновидности остеомиелита челюсти
(в данном разделе разместить несколько фото пациентов с остеомиелитом)
Классификация остеомиелита челюсти делится по способу проникновения инфекции, локализации и типам возбудителя. Каждая из разновидностей имеет свою специфику лечения, диагностики и прогнозирования осложнений. Неправильно поставленный диагноз приводит к затяжным последствиям, которые провоцируют развитие других серьезных недугов.
Наиболее часто встречается одонтогенный остеомиелит, причинами которого стали недолеченные воспалительные заболевания, запущенный кариес и даже стоматит. Инфицирование происходит через кариозную полость, афтозную язву или открытую пульпу, распространяясь на мягкие ткани и далее – в челюстную кость. Из-за специфики в 70% случаев это остеомиелит нижней челюсти, так как на нее приходится основная жевательная нагрузка.
Одонтогенный остеомиелит
Травматический остеомиелит верхней челюсти, как и нижней, является последствием внешнего воздействия. Особую опасность представляют закрытые переломы и трещины, образовавшиеся в результате неправильного срастания костной ткани. Попадание возбудителя инфекции не всегда фиксируется в полости рта – в ряде случаев бактерии проникают через поврежденную скулу.
Травматический остеомиелит
Частным случаем травматического типа является лучевой остеомиелит, представляющий собой поражение здоровой костной ткани злокачественной опухолью. Причиной заражения становится лучевая терапия, из-за которой раковые клетки нередко попадают в патогенную среду гнойного воспаления. На фоне ослабленного радиацией иммунитета развивается воспаление, причем темпы прогрессирования будут заметно выше, чем у других видов.
Лучевой остеомиелит
Отдельно выделяется остеомиелит после удаления зуба. Не до конца удаленная пульпа не является ошибкой стоматолога, по ряду показаний нервные окончания сохраняются, но могут беспокоить пациента в течение нескольких дней. Если боль не утихает дольше недели, то существуют риски возникновения симптомов остеомиелита, что требует повторного приема.
Остеомиелит после удаления зуба
Гематогенный остеомиелит проявляется на фоне общего заражения крови. Спровоцировать его может любой порез, царапина и любая другая ранка в области кровотока. Отличается тип обратным патогенезом – страдает сразу челюстная ткань, а зубы при этом сохраняют все признаки здорового облика. Такая хронология опасна тем, что многие игнорируют первичные симптомы и обращаются за помощью врача, когда зуб уже невозможно сохранить. Не откладывайте лечение на потом и не запускайте болезнь. Вы можете выбрать наиболее подходящую вам клинику с хорошими отзывами и доступными ценами
Гематогенный остеомиелит
Хронический остеомиелит челюсти
Переход остеомиелита в хроническую фазу трудно контролируется даже в клинических условиях. Внешние признаки выздоровления часто говорят о временной ремиссии, которая длится от нескольких месяцев до нескольких лет, после чего острая фаза возвращается с усилением симптомов и более серьезными формами заболевания, имеющими свою классификацию:
- Мультифокальная рецидивирующая форма – частотный случай остеомиелита челюсти у детей. Гнойные выделения отсутствуют, но при этом образуются множественные очаги воспаления. Точная природа до сих пор не изучена, как и периодичность обострения.
- Остеомиелит Гарре (склерозирующая форма) – вялотекущие воспаления с незначительными нагноениями в костных полостях. Боль может не ощущаться, но специфический запах изо рта сохраняется постоянно. Вид диагностируется рентгеном по уплотнениям челюстной ткани.
- Абсцесс Броди – затяжной случай остеомиелита с образованием обширных полостей, заполненных жидким гноем. Болезненность минимальная, что позволяет обойтись без хирургического вмешательства.
- Остеомиелит Оллье – самая редкая разновидность, возбудителем которой являются стафилококки, образующие в тканях челюсти белковые выделения серозной жидкости. Выявление требует точной томографии, клинические симптомы отсутствуют.
- Дезморфиновый остеомиелит – диагностируется у наркозависимых пациентов. Вызывается нарушением кровоснабжения костных тканей и множественными гнойными поражениями, приводящими к деформации овала лица.
Почему стоит лечить рак слюнных желез в Израиле, в онкоцентре Ихилов?
1. Точная постановка диагноза. Современные средства медицинской визуализации и большой опыт израильских патологов и онкологов позволяют безошибочно определять вид опухоли и стадию заболевания.
2. Высокая квалификация врачей. В онкоцентре Ихилов лечение рака слюнных желез проводят специалисты мирового уровня, в том числе заведующий ЛОР-отделением профессор Дан Флисс – хирург с 30-летним опытом, автор сотен научных публикаций.
3. Новейшее оборудование. Онкоцентр оснащен современными линейными ускорителями Synergy S и Novalis TrueBeam STХ, позволяющими безопасно проводить инновационную лучевую терапию органов головы и шеи.
Лечение перелома челюсти
Шинирование
Как только пациент попадает в больницу, его отправляют на рентген, чтобы узнать, сломана ли челюсть, и определить точное расположение и степень опасности травмы. От классификации перелома зависят этапы лечения. В большинстве случаев будет сделано шинирование, но могут назначаться и дополнительные методы терапии.
На челюсть со стороны повреждения накладывается специальное пластиковое устройство или конструкция из проволоки. При травме с обеих сторон кости используется более сложное и жесткое изделие. После установки конструкции в области улыбки формируется череда петель. Крючки на верхней и нижней челюсти соединяются резинками.
При ангулярных травмах со смещением требуется наложение костного шва. Для этого трещину обнажают от мягких тканей, во фрагментах кости делают небольшие отверстия по всей длине разлома. Затем части соединяют между собой специальной проволокой и закрывают мягкой тканью.
После основной операции начинается реабилитация. Для более быстрой регенерации тканей используются магнитная терапия, ультрафиолетовое облучение, электрофорез кальция в месте перелома или другие лечебные процедуры.
Лечение перелома челюсти в домашних условиях
Через 3–4 недели, если перелом несложный, и человеку уже ничего не угрожает, его могут выписать из стационара. Обычно к этому моменту кость зарастает не полностью, поэтому специалист дает ряд рекомендаций для продолжения лечения в домашних условиях:
- При открытом переломе челюсти прописывают антибиотики, после выписки из больницы нужно продолжить принимать их дома.
- Для ускорения заживления назначаются поливитаминные комплексы, богатые кальцием и веществами, которые улучшают его усвоение.
- Лечить трещину в челюсти можно и народными средствами, но перед их применением нужно проконсультироваться с врачом. Больше всего специалисты одобряют парафинотерапию.
- После снятия шины придется носить в течение нескольких месяцев специальную фиксирующую повязку – сначала она надевается на весь день, а потом только на ночь.
- Если шину уже сняли, челюсть нужно разрабатывать. Ежедневно по несколько минут человек должен делать несложные упражнения: двигать челюстью из стороны в сторону, широко открывать и закрывать рот.
Питание при переломе челюсти
Из-за травмы усложняется процесс принятия пищи, ведь пациенту больно даже открывать рот, не говоря уже о жевании. И все же человек должен получать достаточное количество полезных веществ. От этого зависит, сколько времени будет заживать трещина в челюсти. При дефиците полезных веществ увеличивается срок лечения, и появляется больше осложнений, поэтому кормление пациента проходит по определенным правилам:
- Прямо в горло пациента вставляется резиновая трубка, через которую будет вводиться питательный раствор или жидкая пища. Обычно трубку ставят через участок, где отсутствует один или несколько зубов, что при повреждениях костей черепа бывает довольно часто. Если просвета нет, то трубка помещается в рот через щель после зуба мудрости. Такое питание удобно тем, что оно возможно даже в домашних условиях.
- Если пациент с переломом челюсти находится в реанимации, врачи делают капельницы со специальным раствором, богатым питательными веществами, витаминами и минералами. Если и это невозможно, используется питательная клизма.
- Основу рациона составляет перетертое мясо, смешанное с молоком или бульоном, детское питание, пюреобразные супы, блюда из фруктов и овощей, жидкие каши.
- Пациенту потребуется большее количество калорий, чем ему нужно обычно. Вдобавок повышается витаминно-минеральная ценность питания.
Прогноз жизни при разных стадиях рака и профилактика
Прогноз для онкологических больных принято измерять показателем пятилетней выживаемости. Это процент пациентов, которые остались живы в течение пяти лет после того, как у них была диагностирована злокачественная опухоль.
Пятилетняя выживаемость на разных стадиях при злокачественных опухолях слюнных желез составляет:
- Локализованный рак (не распространился за пределы слюнной железы — 0, I и II стадии) — 93%.
- Рак, распространившийся в окружающие ткани и лимфатические узлы (стадии III, IVA и IVB) — 67%.
- Рак с метастазами (стадия IVC) — 34%.
Злокачественные опухоли в слюнных железах бывают разными, поэтому важно понимать, что это средние цифры, они зависят от типа рака и степени его агрессивности. Кроме того, эти цифры рассчитаны на основании данных о пациентах, у которых заболевание было диагностировано 5 лет назад и раньше
Но онкология развивается, возможности врачей постоянно растут. Поэтому больные, которые проходят лечение сейчас, могут иметь лучший прогноз.
Специальных методов профилактики не существует
Нужно в целом вести здоровый образ жизни, своевременно обращать внимание на подозрительные симптомы и обращаться к врачу
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Лечение опухолей слюнных желез
Лечение опухолей слюнных желез доброкачественного типа заключается в ее удалении. В зависимости от положения и размера новообразования определяется необходимое оперативное лечение, в том числе может быть проведено вылущивание опухоли или полное удаление пораженной слюнной железы вместе с новообразованием. Непосредственно перед удалением опухоли слюнной железы проводится обследование для оценки проходимости желез. Это необходимо для определения типа опухоли, а также возможности проведения хирургического вмешательства.
В том случае, когда опухолью поражена околоушная железа, существует риск повреждения нерва лица, именно поэтому крайне важно обеспечение внимательного визуального наблюдения в процессе проведения операции. В качестве осложнений после операции могут проявиться односторонний паралич лицевого нерва, нарушение мимики лица и мышц
Также оперативное вмешательство часто выступает причиной появления свища в месте проведения процедуры.
Опухоли слюнных желез злокачественного характера требуют более тщательного подхода к выбору способа лечения. Как правило, используются смешанные типы, предполагающие проведение лучевой терапии и последующее оперативное вмешательство, включающее удаление большей части пораженной слюнной железы или же полное ее удаление. Вне зависимости от наличия метастазов удаление злокачественной опухоли происходит при помощи лимфодиссекции с сохранением анатомических шейных образований.
Низкий уровень эффективности химиотерапии не находит широкого применения в качестве одного из способов лечения опухолей слюнных желез.
Лечение заболевания
Вылечить абсцесс слюнной железы можно только при помощи хирургического вмешательства в стационаре. Первым делом хирург вскрывает и опорожняет гнойник, а затем дренирует полость абсцесса, чтобы дать отойти слюнным камням и оттечь гною. Также в пораженную железу вводят антибактериальные препараты, чтобы воспалительный процесс не прогрессировал дальше.
Если уже начался некроз ткани, то часть или даже целую железу придется удалить. После вскрытия гнойной полости врач решает, какие части железы еще функционируют, а какие уже не могут вырабатывать слюну. Если выводной проток железы еще не отмер, то часть железы обычно сохраняют, а если он уже некротизирован, то железу придется удалить целиком.
ВАЖНО: При своевременном лечении есть шанс сохранить слюнную железу, что достаточно важно для нормальной работы организма в будущем. После операции пациенту назначают комплексное лечение: иммуностимуляторы, антибиотики и витамины
Также показаны различные физиопроцедуры, такие как магнитотерапия и лазерная терапия. Также для нормального восстановления очень важно правильно и сбалансировано питаться, соблюдая диету, назначенную врачом
После операции пациенту назначают комплексное лечение: иммуностимуляторы, антибиотики и витамины. Также показаны различные физиопроцедуры, такие как магнитотерапия и лазерная терапия
Также для нормального восстановления очень важно правильно и сбалансировано питаться, соблюдая диету, назначенную врачом
Симптомы
Образование может возникать в любых слюнных железах: околоушных, подчелюстных, подъязычных или малых – на слизистой губ, щек, неба. Плеоморфная аденома чаще поражает одну из околоушных желез. Опухоль появляется ниже виска, спереди от ушной раковины. Для аденомы характерен медленный рост и длительное существование. Патогномоничными симптомами являются наличие круглого или овального уплотнения, четкие очертания, подвижность и безболезненность при пальпации.
На начальных этапах опухоль может не беспокоить. По мере роста аденомы появляются неприятные и болезненные ощущения, припухлость, отек, снижение слюноотделения и сухость в полости рта. Большие опухоли могут вызывать асимметрию лица, сдавливать окружающие органы, провоцировать ноющие боли. Аденома околоушной железы может травмировать нервные окончания, становясь причиной парестезии кожи и паралича мимических мышц.
Большие новообразования вызывают деформацию глотки, что проявляется неприятными ощущениями во время приема пищи и глотания. Поражение подъязычных желез вызывает у пациентов ощущение инородного тела во рту и нарушения речи. Опухоль малых слюнных желез характеризуется малоподвижностью.
Лицевой нерв
Лицевой нерв — двигательный нерв — обеспечивает мимику соответствующей половины лица.
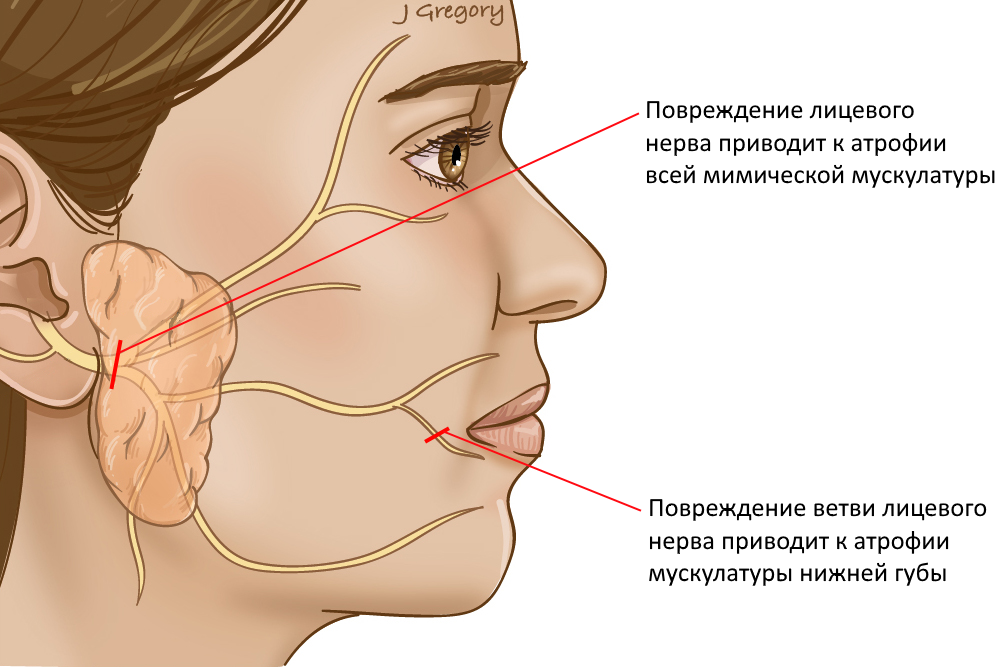
Повреждение лицевого нерва при резекции околоушной слюнной железы headandneckcancerguide.org
При повреждении лицевого нерва в области околоушной железы происходит денервация всей мимической мускулатуры соответствующей стороны лица — мышцы ослабевают, лицо превращается в неподвижную маску: обвисает бровь, веки, угол рта, развивается эктропион — выворот нижнего века, становится невозможно закрыть глаз и улыбнуться.
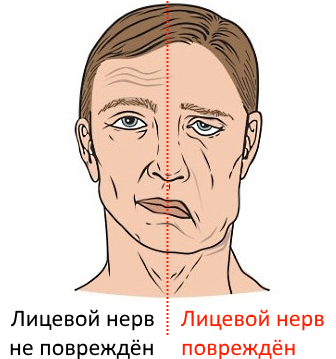
Результат повреждения лицевого нерва
Повредить лицевой нерв можно не только порвав его, но и при работе хирургическим инструментом — стоит посильнее сдавить нерв, как он перестаёт выполнять свою функцию. Поэтому в своей практике для выделения лицевого нерва я использую микрохирургический инструмент.
Задача хирурга — не только удалить поражённую опухолью область, но и улучшить качество жизни, поэтому крайне важно сохранить целостность лицевого нерва. При злокачественных опухолях околоушной железы иногда необходимо удалить сегмент лицевого нерва по показаниям
Тогда для сохранения мимики необходимо в замен удалённого сегмента вшить вставку другого нерва: большого ушного или сурального нерва, который берётся с голени
При злокачественных опухолях околоушной железы иногда необходимо удалить сегмент лицевого нерва по показаниям. Тогда для сохранения мимики необходимо в замен удалённого сегмента вшить вставку другого нерва: большого ушного или сурального нерва, который берётся с голени.
Если лицевой нерв был случайно или намеренно пресечён, а затем восстановлен, то двигательная функция будет сохранена, но не всегда в полном объёме.
Важно: убедитесь, что ваш хирург имел опыт и знает, как восстановить повреждённый нерв, включая пересадку сегмента сурального нерва с ноги
Прогноз абсцесса слюнной железы
Абсцесс слюнной железы – это чрезвычайно серьезное заболевание, способное привести к очень тяжелым последствиям, так что важно выявить его на ранней стадии и побыстрее обратиться к врачу. Если операция была проведена своевременно, то прогноз обычно благоприятен, и полное восстановление наступает через пару недель
Если же абсцесс будет запущен, то воспалительный процесс быстро распространиться на другие ткани, что может привести к остеомиелиту, флегмоне или сепсису. В таком случае прогноз уже не будет благоприятным.
Абсцесс слюнной железы
Также важно помнить, что при своевременном лечении есть шанс сохранить слюнную железу, что достаточно важно для нормальной работы организма в будущем
Диагностика слюннокаменной болезни
Самый действенный способ диагностирования слюннокаменной болезни – это рентгенограмма внеротовым методом. Иногда необходима сиалография – рентген при помощью заполнения слюнных протоков препаратом, содержащим йод. Благодаря контрастному веществу на снимке более заметны воспаленные области. Иногда для получения максимально ясного снимка в слюнные железы вводят кислород.
Для определения величины и месторасположения камня применяется метод пальпации. Также иногда проводится ультразвуковое исследование или компьютерная томография как дополнительные меры диагностики.
Анатомия слюнных желез
Всего в человеческом организме насчитывается три группы слюнных желез. Первая, и наиболее крупная – это околоушная. Эти железы располагаются под ушными раковинами и перед ними. Вторая группа – подчелюстная, находится чуть ниже боковых зубов на нижней челюсти. А третья, подъязычная, находится справа и слева от языка, под слизистой полости рта.
Если слюнные железы оказываются поражены каким-либо заболеванием, то они перестают нормально функционировать, что приводит к образованию камней. Чаще всего камни образуются во второй и третьей группе слюнных желез – в околоушных железах камни практически не встречаются.
Лечение злокачественного новообразования околоушной слюнной железы
Лечение назначается только после подтверждения диагноза врачом-специалистом. Применяются:
- Хирургическое лечение.
- Химиотерапия.
- Лучевая терапия.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Цисплатин (противоопухолевое средство). Режим дозирования: в/в инфузия со скоростью не более 1 мг/мин. в дозе 75–100 мг/м2 с пред- и постгидратацией в 1-й день.
- Флуороурацил (противоопухолевое средство). Режим дозирования: в/в 24-часовая инфузия в дозе 750–1000 мг/м2/сут. в 1–4 дни.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. Шацкая Н.Х., Отделение опухолей головы и шеи, Онкологический клинический диспансер, Москва; профессор Пачес А.И.; Ленинградский областной онкологический диспансер; НИИ онкологии имени профессора Н.Н. Петрова. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| Тель-Авивский онкологический центр им. Суросаки (Ихилов); Университет им. Л. Пастера, Страсбург (Франция). |
Общие сведения
В хирургической стоматологии описано несколько гистологических типов аденом слюнных желез. Наиболее часто в клинической практике диагностируется плеоморфная аденома. Она составляет 50-70% эпителиальных новообразований больших слюнных желез (обычно околоушных) и 20-55% – малых (преимущественно нёбных). Аденома обычно возникает у людей преклонного возраста (после 50-60 лет), чаще у женщин.
Растет в течение длительного времени ‒ 10-12 лет. Плеоморфную аденому слюнной железы также называют смешанной опухолью из-за морфологической разнородности структуры. Новообразование является доброкачественным, но может малигнизироваться. Перерождение в злокачественную форму встречается в 2-5% случаев. После нерадикального лечения опухоль нередко рецидивирует.
Аденома слюнной железы
Клиническая картина сиаладенита
Во многих случаях воспаление способно вовлекать в патологический процесс околоушные железы, что объясняется спецификой анатомического строения человека. В более редких случаях специалисты отмечают сиаладенит «малых», подчелюстных и подъязычных слюнных желез.
Симптоматика острого сиаладенита
При остром сиаладените пораженная слюнная железа может увеличиваться в размерах с заметным уплотнением собственной консистенции. Клиническая картина такова:
- Локальная припухлость окружающих железу мягких тканей;
- Заложенность ушей (может отсутствовать);
- Сниженная секреция слюны. Реже случается усиление слюноотделения;
- Среднеинтенсивные боли, которые усиливаются при глотании, жевании, повороте головы;
- Гиперемия слизистой оболочки около устья выводящего протока слюнной железы;
- Неоднородная слюна с примесью гнойного содержимого.
Болезненность нередко сопровождается «отдачей» в висок или ухо, в отдельных случаях пациент теряет способность к открытию рта. Острый сиаладенит способен дополняться лихорадочным состоянием и ухудшением общего состояния человека. Если при серозном воспалительном процессе в момент пальпации специалист выявляет инфильтрат слюнной железы, то, если гной уже начал расплавлять стенку уплотнения, отмечается движение жидкости (флюктуация).
Особым признаком поражения выводящих протоков железы – хронического сиалодохита – считается ретенция (задержка) слюноотделения в период обострения недуга. Проявляется выделением слизистого содержимого и болезненными коликами в области слюнной железы.
Сиаладенит в острой стадии
Симптоматика хронического сиаладенита
При хроническом сиаладените отмечается перемежение периодов обострения и ремиссии (улучшения самочувствия пациента). В случае обострений специалист обнаруживает припухлость в области пораженной железы. Пациенты могут жаловаться на слабовыраженную болезненность в процессе жевания или ощупывания железы, а также на неприятный привкус и сухость во рту.