Можно ли вылечить рак прямой кишки?
Содержание:
Лечение опухолей ЖКТ
Ведущий метод терапии при раке желудочно-кишечного тракта – это хирургическое удаление опухоли или ее части. Если рак выявлен в поздней стадии, определяются метастазы в отдаленные органы или прорастание в соседние ткани, опухоль неоперабельная или состояние пациента не дает возможности на радикальное вмешательство, применяют другие методики, включая паллиативную и симптоматическую терапию.
При операции хирурги удаляют все пораженные раком ткани с захватом некоторых здоровых участков, если есть метастазы, удаляют также близлежащие лимфоузлы
Это важно для предотвращения рецидивов. После операции проводится реабилитация, могут быть назначены дополнительные курсы терапии
Может применяться химиотерапия (введение препаратов, подавляющих рост рака) для уничтожения раковых клеток до и после операции, а при неоперабельном раке в качестве паллиативного лечения.
Лечение рака толстой кишки по полису ОМС
 Злокачественные опухоли развиваются из клеток стенки толстого кишечника, могут располагаться в любом из его отделов: ободочной, слепой, сигмовидной или прямой кишке. Среди всех видов онкологии рак толстой кишки находится на третьем месте по распространенности. Важным фактором возникновения заболевания является рацион, богатый мясными продуктами и животными жирами, содержащий мало продуктов, богатых клетчаткой.
Злокачественные опухоли развиваются из клеток стенки толстого кишечника, могут располагаться в любом из его отделов: ободочной, слепой, сигмовидной или прямой кишке. Среди всех видов онкологии рак толстой кишки находится на третьем месте по распространенности. Важным фактором возникновения заболевания является рацион, богатый мясными продуктами и животными жирами, содержащий мало продуктов, богатых клетчаткой.
Для лечения рака толстой кишки наши врачи применяют современные технологии: хирургические методики удаления опухоли и восстановления проходимости кишечника, химиотерапию новейшими препаратами, прицельное радиолечение. Это позволяет достичь высоких результатов и помогать пациентам справиться с заболеванием даже на поздней стадии.
Мы понимаем, как важно начать лечение в короткие сроки: прием онкологических пациентов ведется по записи без ожидания в очереди. Вы можете попасть к онкологу уже на следующий день после звонка, в течение 5-7 дней начать терапию
при наличии необходимых анализов
С каждым пациентом работает команда онкологов, радиологов, химиотерапевтов, реабилитологов.
Патогенез (что происходит?) во время Рака толстого кишечника:
Наиболее часто раковые опухоли развиваются в местах изгибов толстой кишки, т. е. в местах застоя каловых масс, что позволяет рассматривать хронические запоры как один из предрасполагающих факторов. Играют роль также хронический колит и, главное, полипоз толстой кишки. Излюбленная локализация рака — слепая кишка, печеночный изгиб, селезеночный угол и сигмовидная кишка. Примерно 40% приходится на поражение слепой кишки и 25% — сигмовидной. При раке, возникающем на фоне полипоза, нередки множественные очаги развития опухолей (двойная и тройная локализация). При раке толстой кишки различают экзофитные (растущие внутрь кишки) отграниченные формы, эндофитные инфильтрирующие и смешанные. По гистологическому строению раки, исходящие из железистого эпителия слизистой оболочки кишки, определяют как аденокарциномы, солидные и коллоидные раки, редко опухоль имеет строение перстневидно-клеточного, недифференцированного или плоскоклеточного рака. Рак толстой кишки метастазируют но лимфатическим путям, поражая лимфатические узлы брыжейки, а затем группу узлов по ходу брюшной аорты. Гематогенные метастазы чаще всего возникают в печени. При прорастании опухолью серозного покрова кишки может наступить диссеминация процесса по брюшине, сопровождающаяся асцитом.
Можно ли получить группу инвалидности при раке толстой кишки?
инвалидностимедико-социальную экспертизу (МСЭПоказания, в связи с которыми врач может направить пациента на МСЭ
- Курс лечения завершен, прогноз благоприятный, но человек не может работать по профессии на прежнем месте из-за противопоказаний.
- Диагноз неблагоприятный или сомнительный. Больной не может работать, ему постоянно требуется уход.
- После операции развились отдаленные последствия, которые делают больного нетрудоспособным.
Исследования, которые необходимо пройти перед медико-социальной экспертизой
- общий анализ крови и мочи;
- биохимический анализ крови;
- рентгенография или флюорография грудной клетки;
- ультразвуковое исследование печени;
- рентгенография кишечника;
- биопсия опухоли;
- осмотр онколога, невролога, терапевта и, по показаниям, других врачей-специалистов.
копрограммудисбактериозГруппы инвалидности при раке толстой кишки
| Группа | Пояснение | Критерии |
| I | Имеется нарушение способности к самообслуживанию, больной нуждается в постоянном уходе. |
|
| II | Выраженное ограничение жизнедеятельности. |
|
| III | Умеренное стойкое ограничение жизнедеятельности. |
|
Лечение неоперабельного рака
Чаще при раке кишечника 4 степени радикальная операция не проводится. Часто врач приходит к выводу, что шансы на успех минимальные с учетом распространенности опухолевого процесса, количества отдаленных метастазов. Иногда человек попросту не может перенести операцию, особенно это касается пожилых и ослабленных пациентов с сопутствующей соматической патологией.
Тогда лечение рака кишечника 4 стадии предполагает использование таких методов:
- химиотерапия;
- лучевая терапия;
- таргетная терапия;
- иммунотерапия.
Использование этих способов лечения может уменьшить опухоль и добиться ремиссии заболевания на некоторое время. При этом полностью заболевание не излечивается. Через некоторое время после лечения наступает рецидив. На 4 стадии возможно проведение паллиативных операций, которые позволяют убрать желтуху или кишечную непроходимость. Они устраняют основные симптомы и тяжелые осложнения рака.
2.Причины
Непосредственной причиной рака как такового является не распознанная иммунной системой и вовремя не уничтоженная клеточная мутация, вследствие чего запускается бесконечный цикл деления и, соответственно, роста опухоли – для этого достаточно единственной незрелой клетки. Поиски конкретных триггеров (обязательных условий запуска), методов профилактики и гипотетических способов прерывания онкопроцесса составляют одно из магистральных направлений современной науки и выходят за тематические рамки данной статьи. Что касается факторов риска, то с высокой достоверностью они во множестве выявлены и подтверждены широкомасштабными исследованиями на больших региональных и социокультурных выборках.
В отношении рака слепой кишки эти факторы не отличаются особой спецификой (по сравнению с раком других отделов толстого кишечника) и включают следующее:
- красное мясо, прошедшее кулинарную обработку (именно такая формулировка использована в недавнем официальном документе ВОЗ, которым мышечно-волокнистое мясо крупного сельскохозяйственного скота отнесено к канцерогенам), причем некоторые из практикуемых сегодня способов «кулинарной обработки» значительно опасней всех прочих факторов, вместе взятых;
- возрастные изменения в тканях и ослабление кишечной перистальтики (выявляемость рака слепой кишки ступенчато возрастает с 45 лет, но, поскольку в большинстве случаев диагностируется уже поздняя стадия, началом возрастной зоны риска считают 40 лет);
- наследственная предрасположенность;
- наличие хронических заболеваний и патологических состояний желудочно-кишечного тракта (воспалительные, язвенные, дискинетические, доброкачественные неопластические процессы);
- экологические факторы;
- присутствие и активность в организме онкогенных вирусов (в частности, некоторых подтипов герпесвируса и папилломавируса человека);
- курение.
Симптомы
Симптомы рака толстой кишки на ранних стадиях будут зависеть от локализации опухоли. В одних случаях они долго не будут проявляться, а в других ситуациях начнут активно обозначать себя через некоторое время после начала болезни.
А еще признаки рака толстой кишки делятся на местные и общие. К местным относят:
- дискомфорт в животе;
- повышенное образование газов;
- чередование запоров и поносов;
- кровь и слизь в каловых массах;
- боли при испражнении;
- ощущение, что после акта дефекации кишечник не полностью очистился;
- испражнения в виде лент, а не обычного калового столбика.
Общие симптомы рака толстой кишки выглядят так:
- анемия (низкий гемоглобин и/или количество эритроцитов в крови);
- повышенная слабость, быстрая утомляемость;
- головные боли;
- потеря аппетита;
- болезненный вид: слабые ногти, сухие ломкие волосы, сухая кожа;
- беспричинная потеря веса.
1.Общие сведения
В толстом кишечнике человека различают несколько основных отделов: ободочная, наиболее протяженная кишка; сигмовидная кишка как нижнее продолжение ободочной и переход в прямую; прямая кишка, заканчивающаяся анальным отверстием. Слепая кишка относится к начальному участку толстого кишечника. Она расположена справа и благодаря своему строению чаще всего сравнивается с вертикальным мешком. В нижней части слепой кишки находится червеобразный аппендикс (досл. «придаток»), который длительное время, – и, как показали более поздние исследования, ошибочно, – считался функционально бесполезным рудиментом.
Рак толстого кишечника на сегодняшний день является острой, глобально значимой проблемой, занимая лидирующие позиции в общем объеме онкопатологии и в перечнях причин летальности; более того, летальность при данной локализации опухолевого процесса обнаруживает тенденцию к нарастанию
Даже наиболее развитые страны мира, вынужденные затрачивать огромные ресурсы и усилия на осуществление национальных скрининг-программ ранней диагностики (имеющей критически важное значение в данном случае), с большим трудом и пока лишь незначительно сдерживают эту тревожную тенденцию, обусловленную рядом факторов современной цивилизации
Известно, что рост злокачественного новообразования может начаться в любом отделе ЖКТ (как, собственно, и в любой зоне организма вообще), однако в силу анатомических и функциональных особенностей такая вероятность, этиопатогенез и факторы риска для различных локализаций неодинаковы. Рак слепой кишки составляет примерно пятую часть всех онкозаболеваний толстого кишечника.
Диагностика рака брюшной полости
Злокачественную опухоль помогают выявить следующие методы диагностики:
- Ультразвуковое исследование. Зачастую его назначают в первую очередь, как простой, доступный, безопасный и в то же время информативный метод диагностики.
- Компьютерная и магнитно-резонансная томография помогают оценить состояние брюшины и внутренних органов, выявить патологические образования, оценить степень распространения рака.
- ПЭТ-сканирование в настоящее время является золотым стандартом для поиска отдаленных метастазов.
- Биопсия — самый точный метод диагностики злокачественных опухолей. Врач может получить образец опухолевой ткани во время диагностической лапароскопии — процедуры, во время которой через проколы в брюшной стенке в живот вводят миниатюрную видеокамеру и специальные инструменты. Образец отправляют в лабораторию, проводят его гистологическое, цитологическое исследование, молекулярно-генетический анализ. Это помогает не только диагностировать рак, но и установить природу опухолевых клеток, разобраться, какими препаратами с ними лучше бороться.
- Рентгеноконтрастные исследования помогают оценить состояние пищеварительного тракта, выявить опухолевые очаги и другие патологии.
- Анализ на онкомаркер CA-125 (углеводный антиген 125). Уровень этого вещества повышается в крови при раке брюшины и яичников. Но для диагностики этих заболеваний данный анализ недостаточно точен. Как правило, его применяют для контроля течения рака и эффективности лечения.
- Женщины должны пройти осмотр у гинеколога.
Обычно врачи-онкологи устанавливают диагноз на основании таких признаков, как асцит, утолщение брюшины, появление на ней узелков, смещение, сдавление петель кишки, патологические изменения со стороны печени и складок брюшины — сальников.

Прогноз при раке кишечника 4 стадии
Пятилетняя выживаемость пациентов в случае обнаружения рака кишечника 4 стадии составляет в среднем 14%. При этом стоит учитывать, что:
- это данные тех, кто начал лечение до 2008 года включительно, но с тех пор прошло больше 10 лет, появились новые методики и терапевтические подходы, поэтому сегодняшние результаты лечения, которые будут оценены через 5-10 лет, наверняка будут значительно лучше;
- это средние цифры, прогноз намного лучше у молодых пациентов, при хорошем состоянии соматического здоровья, в случае проведения радикальной хирургической операции, а кроме того, разные гистологические типы опухоли по-разному реагируют на лечение (химиотерапию, лучевую терапию).
Этиология и патогенез.
Этим суждениям близка химическая теория, которая сводит причину возникновения опухоли к мутагенному воздействию ряда экзо- и эндогенных химических веществ (канцерогенов) на клетку кишечного эпителия, среди которых наиболее активными считаются полициклические ароматические углеводороды, ароматические амины и амиды, нитросоединения, офлатоксины, а также метаболиты триптофана и тирозина. Канцерогенные вещества (бензпирен) могут образовываться и при нерациональной термической обработке пищевых продуктов, копчении мяса, рыбы. В результате их воздействия на геном клетки происходят точечные мутации, транслокации, что приводит к превращению клеточных протоонкогенов в активные онкогены. Последние, запуская синтез онкопротеинов, трансформируют клетку в опухолевую.
У больных с хроническими воспалительными заболеваниями толстой кишки, особенно с язвенным колитом, частота рака толстой кишки значительно выше, чем в общей популяции. На степень риска развития рака влияют длительность и клиническое течение заболевания. По данным литературы, риск возникновения рака толстой кишки при длительности заболевания до 5 лет составил от 0 до 5 %, до 15 лет — 1,4—12 %, до 20 лет — 5,2-30 %, особенно высок риск у страдающих язвенным колитом в течение 30 лет и более — 8,7—50 %. При болезни Крона толстой кишки также возрастает риск развития злокачественной опухоли, однако частота заболевания ниже, чем при язвенном колите, и колеблется в пределах от 0,4—2,4 до 4—26,6 %.
Колоректальные полипы достоверно увеличивают риск возникновения злокачественной опухоли. Индекс малигнизации одиночных полипов составляет 2—4 %, множественных (более 2) — 20 %, ворсинчатых образований — до 40 %. Полипы толстой кишки относительно редко встречаются в молодом возрасте, но у лиц старшего возраста наблюдаются достаточно часто. Наиболее точно о частоте полипов толстой кишки можно судить по результатам патолого-анатомических вскрытий. По данным литературы, частота выявления полипов при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК, частота обнаружения полипов толстой кишки составила в среднем 30—32 % при вскрытиях больных, умерших от причин, не связанных с заболеваниями толстой кишки.
Определенную роль в патогенезе рака толстой кишки играет наследственность. Лица первой степени родства с больными колоректальным раком имеют высокую степень риска развития злокачественной опухоли. К факторам риска следует относить как злокачественные опухоли толстой кишки, так и наличие злокачественных опухолей других органов. Такие наследственные болезни, как семейный диффузный полипоз, синдром Гарднера, синдром Тюрко, сопровождаются высоким риском развития рака толстой кишки. Если не удалять у таких больных полипы толстой кишки или саму кишку, то почти у всех из них развивается рак, иногда появляется сразу несколько злокачественных опухолей.
Семейный раковый синдром, передающийся по аутосомальному доминантному типу, проявляется множественными аденокарциномами ободочной кишки. Почти у трети таких больных в возрасте старше 50 лет развивается колоректальный рак.
Рак толстой кишки развивается в соответствии с основными законами роста и распространения злокачественных опухолей, т. е. относительная автономность и нерегулируемость роста опухоли, утрата органо- и гистотипичного строения, уменьшение дифференцировки ткани. В то же время имеются и свои особенности. Так, рост и распространение рака толстой кишки происходят относительно медленнее, чем, например, рака желудка. Более длительный период опухоль находится в пределах органа, не распространяясь в глубине стенки кишки более чем на 2—3 см от видимой границы. Медленный рост опухоли нередко сопровождается местным воспалительным процессом, переходящим на соседние органы и ткани. В пределах воспалительного инфильтрата в соседние органы постоянно прорастают раковые комплексы, что способствует появлению так называемых местнораспространенных опухолей без отдаленного метастазирования.
В свою очередь отдаленное метастазирование так же имеет свои особенности. Наиболее часто поражаются лимфатические узлы и (гематогенно) печень, хотя наблюдаются поражения и других органов, в частности легкого.
Особенностью рака толстой кишки является довольно часто встречающийся его мультицентрический рост и возникновение одновременно (синхронно) или последовательно (метахронно) нескольких опухолей как в толстой кишке, так и в других органах.
Лапароскопия в колоректальной хирургии
Определить возможность выполнения операции с помощью лапароскопической техники можно уже на первичном приёме. Современные технологии позволяют провести резекцию пораженного опухолью участка кишки через небольшие разрезы на коже (5 — 12 мм) при полном соблюдении правил абластики — проведения онкологических операций для защиты здоровых тканей от заражения раковыми клетками удаляемой опухоли.
Помимо выраженных эстетических преимуществ, лапароскопическая операция позволяет сократить послеоперационный период, ускорить заживление и уменьшить болевой синдром, количество послеоперационных, в т.ч. инфекционных осложнений, в том числе межкишечных спаек.
Восстановление нормальной деятельности кишечника происходит в сжатые сроки и позволяет пациентам не прерывать надолго свою привычную жизнь.
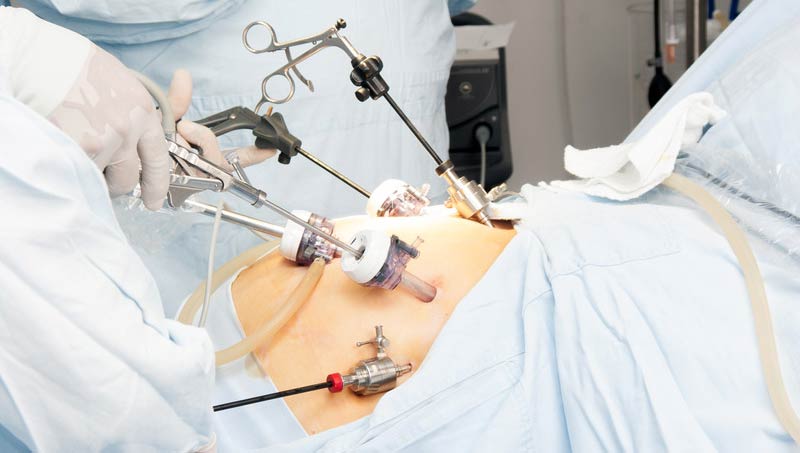
Отличительная особенность лапароскопических вмешательств при низких раках
В клинике «Евроонко» в Москве есть все возможности для проведения уникальных по своей структуре операций с помощью лапароскопических технологий. Так при низком расположении опухоли мы можем делать операции без вывода кишки на переднюю брюшную стенку. Выполняется операция низведения вышележащих отделов ободочной кишки или в анус, или в рану промежности, для защиты данного вида оперативного пособия иногда выводится как и в других случаях временно колостома.
При удалении анального канала (экстирпация прямой кишки) можно выполнить низведение сигмовидной кишки в рану промежности – по сути та же колостома, только в привычном месте, при определённом уходе возможна относительно комфортная жизнь и сохранение работоспособности. Данное оперативное вмешательство требует отдельного обсуждения и решения совместно с пациентом.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Симптомы рака кишечника на ранних стадиях
Симптомы рака кишечника на ранних стадиях обычно слабо выражены и не обращают на себя внимание пациента. Чаще всего рак на ранних стадиях диагностируется случайно, во время обследований по поводу других заболеваний
Первые симптомы рака тонкого кишечника, а также толстого кишечника могут напоминать проявления гастрита, гастродуоденита, энтероколита, или даже кишечной инфекции.
Симптомы рака кишечника на ранних стадиях могут включать следующее:
- Расстройства стула (частые поносы, или запоры) — это преимущественно ранние симптомы рака толстого кишечника. Наблюдается постоянное вздутие живота, метеоризм. Процесс образования каловых масс нарушен.
- Нарушение акта дефекации — симптом более характерен для рака толстого кишечника.
- Диспепсические проявления (горечь во рту, снижение аппетита, тошнота, изжога, отрыжка, рвота) — характерны для ранних стадий рака тонкого кишечника.
- Постоянное чувство усталости, общая слабость, субфебрильная температура тела.
Проблемы методики HIPEC в России
К сожалению, HIPEC пока применяется в считанном количестве клиник. Причин этому несколько, и они характерны для всех новых технологичных способов лечения.
- Методика все еще считается инновационной, не все врачи имеют нужный опыт работы. К тому же, для проведения процедуры нужен не 1 и не 2, а целая бригада медиков самой высокой квалификации — это длительная, сложная и напряженная операция.
- Оборудование дорогое, не все страны и не все клиники могут потратиться на перфузионную систему и расходные материалы.
- Врачи бывают довольно консервативны. Кто-то считает, что процедура требует более подробного изучения. А кто-то из них не любит участвовать в проведении гипертермической химиотерапией, потому что опасается за собственное здоровье — испарения химиопрепаратов во время HIPEC могут быть вредными для медиков, которые при этом присутствуют. Хотя, в целом, испарения из закрытого контура минимальны, негативные последствия, даже если есть — не являются необратимыми, врачу нужно лишь более внимательно следить за состоянием почек и печени.
Однако более 70 ведущих хирургов-онкологов из 55 онкоцентров в 14 странах мира, включая США (где и родилась эта процедура), Канаду, Францию и Великобританию, пришли к выводу о том, что HIPEC может существенно повысить ожидаемую продолжительность жизни у пациентов, страдающих канцероматозом, особенно при колоректальном раке.
Клинические исследования из разных стран показывали результаты, когда пациенты после лечения канцероматоза брюшины с применением HIPEC жили 7 лет при опухолях аппендикса, более 5 лет при мезотелиоме брюшины, 5 лет при колоректальном раке, 2 года при раке яичников — тогда как при стандартном лечении их выживаемость колебалась от 2 до 14 месяцев.
Мы в свою очередь убедились в эффективности HIPEC на собственном обширном клиническом опыте. Мы надеемся, что через несколько лет HIPEC будет внедряться в стандарты лечения по ОМС и станет доступна по всей стране. А пока — мы даем пациентам возможность не искать подобную помощь за рубежом, а получить ее в Москве.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
4.Лечение
Основным методом лечения рака вообще, и сигмовидной кишки в том числе, остается хирургическое вмешательство.
Такая операция в любом случае планируется в минимально-необходимых объемах, и на ранних стадиях может быть произведена малоинвазивным эндоскопическим способом, однако фактор времени является решающим: в запущенных ситуациях приходится идти на масштабное и достаточно деструктивное вмешательство с удалением части кишки и формированием альтернативного выхода для кишечного содержимого (газов и каловых масс). Химио- и лучевая терапия назначается по индивидуальным показаниям.
Болезни, из-за которых болит поясница и тянет низ живота
Характер болей может быть совершенно разным – от острых режущих до умеренных тянущих. Каждое состояние характеризует ту или иную болезнь. Медлить с посещением врача-невролога не стоит, поскольку это чревато осложнениями и развитием болезней в хронической форме, из-за чего вылечить их будет очень сложно. Помимо всего прочего, некоторые заболевания, при которых начинают болеть живот и спина, не терпят промедления, требуя срочной квалифицированной помощи.
Аппендицит
Острое воспаление аппендикса – состояние, при котором часто болит низ живота, поясница и спина, а также нередко открывается рвота. Болевой синдром иногда настолько выражен, что больной теряет сознание. Аппендицит требует срочного оперативного вмешательства.
Онкологические заболевания
Причина того, что тянет низ живота и болит поясница, может заключаться в развитии опухоли. Это связано с тем, что опухоль, разрастаясь, давит на соседние ткани, из-за чего и возникает болевой синдром.
Кишечные инфекции
Если у вас инфекция, боли в животе и спине будут сопровождаться сильным расстройством кишечника, а в кале замечается наличие слизи и следов крови. Такое состояние, кроме болевого синдрома, характеризуется интоксикацией организма, слабостью, рвотой и многими другими проявлениями.
Болезни опорно-двигательного аппарата
Болит поясница, спина и низ живота часто при заболеваниях позвоночника. Когда у человека развивается остеохондроз, появляется грыжа, сколиоз или иные болезни, иррадиация может происходить в живот и по всей спине, что объяснимо сплетением нервов, отвечающих за посылы импульсов в мышцы живота и поясницы.
Симптомы рака толстой кишки
Наиболее общими симптомами являются кровянистые выделения из прямой кишки и нарушения функции кишечника, такие как понос или запор или их сочетание. Эти симптомы встречаются при других заболеваниях, поэтому при наличие таких жалоб необходимо их тщательная оценка. Боли в животе и потеря веса – это, как правило, поздние симптомы, свидетельствующие о прогрессировании заболевания.

К сожалению, большинство полипов и ранний рак не вызывают столь ярко выраженных симптомов. Поэтому при достижении 50-летнего возраста вам необходимо включить в ваши планы обследование толстой кишки.
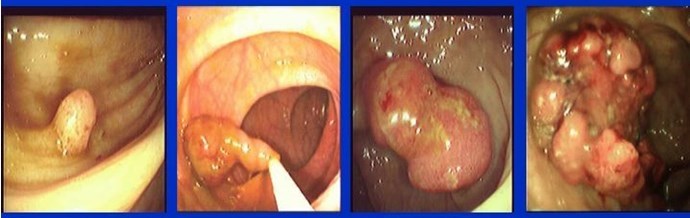
Существует несколько методов для скрининга и диагностики колоректального рака. Они включают пальцевое исследование прямой кишки, анализ кала на кровь, фибросигмоидоскопию и колоноскопию (исследования с помощью освещенных трубчатых инструментов, используемых для обследования толстой кишки), и ирригоскопию. Будьте готовы обсудить варианты диагностики рака со своим врачом, для определения, какие процедуры лучше подходят для вас. Если у вас имеются близкие родственники (родители, братья и сестры) с диагностированными полипами или раком толстой кишки, то вы должны начинать скрининговый процесс в возрасте 40 лет.
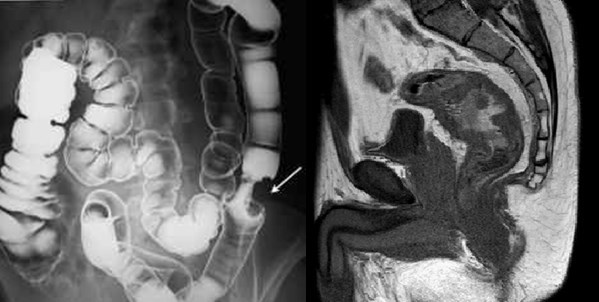
Классификация
Серозная
Серозная аденокарцинома является одним из наиболее агрессивных видов рака яичников. Опухоль представлена кистой больших (иногда даже гигантских) размеров, имеющей множество камер. Злокачественные клетки вырабатывают серозную жидкость, схожую по составу с жидкостью, располагающейся внутри маточной трубы. Как правило опухоль поражает оба яичника, быстро растет, инфильтрируя всю ткань органа и прорастает его капсулу. Склонна метастазировать по брюшине и большому сальнику, что приводит к формированию асцита и нарушению работы пищеварительной системы. Выделяют несколько подвидов серозной аденокарциномы:
- Низкодифференцированная аденокарцинома яичников. Обычно в онкологии считается, что низкая степень дифференцировки означает сильное изменение злокачественных клеток. Они утрачивают внешнюю и функциональную схожесть с нормальными клетками, их основной деятельностью является рост и размножение. Такие опухоли очень агрессивны. Особенностью низкодифференцированной аденокарциномы яичников является то, что клетки не имеют выраженных характеристик, которые должны быть у данного вида рака.
- Папиллярная аденокарцинома. Папиллярные аденокарциномы имеют выраженную капсулу, которая изнутри выстлана разросшимися в виде сосочков эпителиальными выростами. Эти образования располагаются на соединительнотканной основе, которая обильно кровоснабжается за счет развитой сети кровеносных сосудов. В ряде случаев на выростах имеются кальцификаты. Внутри опухоли имеется серозное содержимое.
Муцинозная аденокарцинома
Для муцинозной аденокарциномы характерно продуцирование слизи, поэтому она и получила такое название. Опухоль образует кисты с большим количеством камер, заполненных этой слизью. Постепенно злокачественные клетки инфильтрируют строму яичников, меняя его архитектонику, прорастают за пределы капсулы органа и выходят в брюшную полость. Что касается внешнего вида клеток, то они отличаются выраженным полиморфизмом.
Светлоклеточная аденокарцинома
Светлоклеточная аденокарцинома образована несколькими типами клеток, большая часть из которых прозрачна за счет высокого содержания гликогена. Помимо этого, встречаются гвоздиковые клетки (похожие на сапожные гвозди).
Светлоклеточный рак яичников может быть первичной опухолью, а может являться вторичным очагом метастазирования светлоклеточного рака другой локализации. Данная опухоль встречается крайне редко, менее чем в 3% случаев всех злокачественных новообразований яичников. В основном от нее страдают женщины старше 50 лет. Этот вид аденокарциномы крайне агрессивен, быстро растет и, как правило, диагностируется на 3-4 стадии.
Эндометриоидная аденокарцинома
Эндометриоидная аденокарцинома представляет опухоль плотной консистенции, в основе которой лежат железистые клетки с очагами плоского эпителия. При высокодифференцированной опухоли она морфологически напоминает эндометрий.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Методики лечения
После постановки диагноза начинается лечение рака прямой кишки. Наиболее эффективным методом считается хирургическое удаление опухоли, а также тканей с метастазами. Предпочтение в современном мире отдается эндоскопическим методикам удаления опухоли (во время колоноскопии или лапароскопии). Чем раньше выявлена болезнь, тем больше шансов на успешную операцию. Цель хирургического лечения состоит в полном удалении всех пораженных тканей.
На последних стадиях операция проводится не с целью выздоровления, а для облегчения состояния пациента. Принято формировать колостому, чтобы в какой-то мере нормализовать работу кишечника.
При раке прямой кишки операция при наличии показаний совмещают хирургию и консервативное лечение (химиотерапию, лучевую терапию), пациента наблюдает и хирург, и онколог, и химиотерапевт. Разные виды опухолей показывают разную чувствительность к химическим препаратам, поэтому средство для химиотерапии подбирается в индивидуальном порядке. Курс продолжается до улучшения состояния или до получения доказательств неэффективности.
Какие осложнения могут развиваться при раке толстой кишки?
- Осложнения, связанные непосредственно с самим заболеванием:
- непроходимость кишечника при полном перекрытии его просвета опухолью;
- перфорация – прободение стенки кишечника, в результате чего в ней появляется отверстие, опухолевые клетки и кишечное содержимое попадают в брюшную полость;
- патологические сообщения кишечных петель между собой и с другими органами;
- сдавление матки и других внутренних органов;
- нарушение мочеиспускания;
- нарушение потенции у мужчин.
- Осложнения, связанные с хирургическими вмешательствами:
- несостоятельность швов на кишечнике;
- перитонит;
- кишечная непроходимость;
- рецидив опухоли.
- Осложнения, связанные с химиотерапией и лучевой терапией:
- тошнота и рвота;
- жидкий стул;
- потеря волос;
- снижение иммунитета и изменение показателей крови.
Методы диагностики
Для выявления рака пищеварительного тракта используются лабораторные тесты и инструментальная диагностика. Во многом план обследования зависит от локализации, размеров и типа рака. У большинства опухолей ЖКТ не имеется специфических онкомаркеров, выявляющих рак на ранней стадии, поэтому врач учитывает первые признаки у взрослых, типичные жалобы и данные, полученные при визуализации.
Обычно опухоли впервые обнаруживают при эндоскопическом исследовании (фиброгастроскопия, колоноскопия, ректороманоскопия), дополняя исследование забором биопсии подозрительного участка с проведением гистологических, генетических и гистохимических тестов.
Диагностика
Врач может порекомендовать несколько тестов для точной диагностики рака толстой кишки.
Правильный диагноз рака толстой кишки может потребовать терпения, так как врачи используют множество тестов для выявления и локализации рака.
Если доктора идентифицируют рак определенного органа, они расширяют спектр тестов, чтобы увидеть, распространился ли он на другие органы.
Тесты и процессы, которые могут помочь в диагностике рака толстой кишки, включают в себя:
- физическое обследование
- анализы крови
- колоноскопию прямой кишки
- биопсию, при которой врач берет образец ткани и отправляет его в лабораторию для анализа
- молекулярное тестирование, чтобы помочь определить специфические характеристики опухоли, которые могут быть важны для лечения
- визуальные тесты, такие как КТ, ПЭТ-КТ, УЗИ и МРТ, чтобы увидеть, распространился ли рак на другие органы
- рентген грудной клетки, чтобы проверить, распространился ли рак на легкие
После выполнения всех необходимых тестов, врач обсудит диагноз с пациентом.
Нет ли риска, что вмешательство будет способствовать распространению опухоли и возникновению рецидивов?
Во-первых, при проведении экстренной операции взвешиваются все риски, и если лечащий врач идет на операцию, значит, другого выбора уже нет, и промедление приведет к смерти пациента.
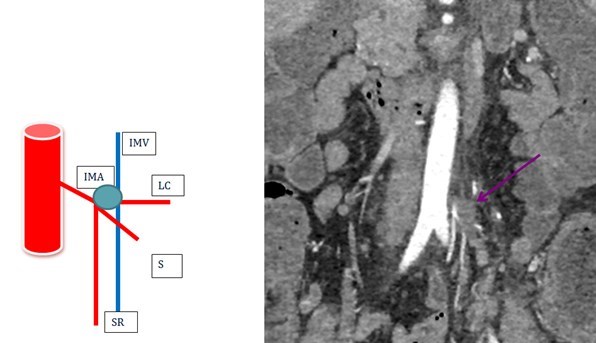
Во-вторых, операции, как экстренные, так и плановые, проводятся со строгим соблюдением правил абластики. В частности, сначала пережимаются все кровеносные сосуды, питающие опухоль и лишь потом максимально удаляется пораженный участок кишки. Вместе со значительной частью здоровых тканей с обеих сторон пораженного кишечника кровеносными и лимфатическими сосудами и лимфоузлами в области удаляемого сегмента.
Профилактика
К потенциально профилактическим решениям относительно рака толстой кишки относят:
- Пересмотр пищевого поведения. Отказ от переедания, жирного, обилия мясных продуктов и замена их на фрукты, овощи и каши будет полезным решением. Лучше есть рыбу, белое нежирное мясо. Следует придерживаться общих принципов правильного питания.
- Адекватная двигательная активность. Исключение малоподвижного образа жизни, регулярные прогулки, оптимизация режима дня с обязательным временем на отдых.
- Своевременное лечение всех болезней ЖКТ и кишечника.
- Профилактическая тотальная колоноскопия раз в 10 лет (или по совету проктолога), начиная с возраста 50 лет.
- Регулярный анализ кала на скрытую кровь. Для этих целей сейчас есть специальные тест-полоски — то есть анализ можно делать дома.
Такие нехитрые способы профилактики помогут значительно снизить риски развития рака толстой кишки и других отделов кишечника, органов ЖКТ.