Рак желудка
Содержание:
Симптомы
При раке желудка 4 стадии могут беспокоить такие неспецифические симптомы, как плохой аппетит и потеря веса, вплоть до сильного истощения (кахексии), дискомфорт, чувство тяжести, распирания и боль в животе, изжога, тошнота и рвота (иногда с кровью), запоры, примесь крови в стуле.
Специфические симптомы — это желудочное кровотечение при распаде опухоли и анемия из-за кровопотери. Поражение опухолевыми клетками брюшины приводит к асциту (скоплению жидкости в брюшной полости). Также характерны зловонный стул черного цвета и рвота массами, напоминающими кофейную гущу.
Рак желудка длительно не дает о себе знать. На ранних стадиях многие люди не испытывают симптомов и не знают, что больны. У четырех из пяти больных диагноз устанавливают, когда опухоль уже успевает распространиться на другие органы.
Люди, имеющие повышенный риск рака желудка, должны регулярно проходить скрининг — гастроскопию. Это помогает диагностировать опухоль на ранних стадиях.
Химиотерапия при раке желудка
Химиопрепараты действуют на активно делящиеся клетки, повреждая их ДНК или нарушая размножение иными путями. При раке желудка может применяться как монотерапия одним препаратом, так и комбинированное лечение с применением двух и более препаратов. Обычно лекарство вводят внутривенно, иногда принимают перорально (например, капецитабин).
Химиопрепараты атакуют не только раковые, но и здоровые клетки, поэтому они нередко вызывают побочные эффекты. Их нельзя вводить постоянно в течение длительного времени, химиотерапию рака желудка проводят циклами. После очередного введения препаратов организму дают несколько дней для «отдыха». Обычно циклы составляют 14, 21 или 28 дней.

При раке желудка чаще всего применяют такие химиопрепараты, как капецитабин, карбоплатин, цисплатин, доцетаксел, эпирубицин, 5-фторурацил, иринотекан, оксалиплатин, паклитаксел.
Лечение рака желудка
Тактика лечения рака желудка зависит от стадии процесса.
Хирургическое лечение является основным методом. Объем оперативного вмешательства зависит от распространенности карциномы.
При небольших размерах опухоли, локализующейся в слизистой оболочке желудка, возможно её эндоскопическое удаление. При таком способе лечения удаляется пораженный участок слизистой желудка, иногда вместе с подслизистым слоем.
На более поздних стадиях рака выполняется субтотальная резекция желудка (удаление его части, может быть проксимальная – удаление ближайшего к пищеводу отдела или дистальная, удаление выходного отдела.
Если возникла опухоль тела желудка (его средней части), то выполняется гастрэктомия — полное удаление желудка с регионарными лимфатическими узлами.
При врастании опухоли в соседние структуры (селезенку, кишечник, поджелудочную железу и др.) без признаков отдаленных метастазов показано их удаление или резекция единым блоком.
На 4-й стадии рака желудка возможно проведение паллиативного хирургического лечения, направленного на улучшение состояния пациента и коррекцию симптомов. К такому виду операций относят: паллиативную резекцию желудка; формирование гастроэнтероанастомоза, представляющего собой обходное соустье между петлями кишки и желудком — таким образом создается новый путь, по которому будет проходить пища; выведение гастро- или еюностомы, которые являются искусственными входами в желудок или кишку через брюшную стенку для кормления пациента; выполнение эндоскопической реканализации для восстановления проходимости пищи через желудок (эндолюминальная лазеротерапия, стентирование).
Химиотерапевтическое лечение рака желудка может назначаться после хирургического лечения, с целью уничтожения раковых клеток, которые могли остаться после операции, либо перед его началом для уменьшения размера опухоли.
Химиотерапию используют при раке желудка 2-й стадии и последующих, а иногда и на начальном этапе заболевания. Современные методы позволили химиотерапии стать более эффективной, но по-прежнему без дополнительных методов лечения рак не победить. При неоперабельном раке 4-й степени лечение методом химиотерапии позволяет приостановить процесс метастазирования и продлить жизнь пациента.
Радиотерапия, также часто применяемая процедура, которая применяется исключительно в связке с хирургическим вмешательством и химиотерапией. С ее помощью минимизируется повреждение здоровых тканей, оказывается точечное воздействие на пораженные органы, снижается интенсивность болей при метастазах. Этот метод лечения применяется обычно после операции, чтобы «убить» оставшиеся раковые клетки или уменьшить очаги метастазов.
Таргетная или молекулярно-таргетная («молекулярно-прицельная») терапия. При данной процедуре внутривенно вводятся активные молекулы, специально созданные для борьбы с раковыми клетками. Эти препараты хороши тем, что работают точечно, так их эффективность связанна с определенными молекулярно-генетическими свойствами раковых клеток, и не оказывают влияние на здоровые ткани. Таргетная терапия может применятся как самостоятельно, так и в связке с прочими способами лечения, и может применяться при любой степени рака. Препараты вводятся внутривенно.
После проведенного лечения пациенты постоянно находятся под диспансерным наблюдением. Режим наблюдения: первый год 1 раз в 3 месяца; второй год 1 раз в 6 месяцев; в дальнейшем – 1 раз в год.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
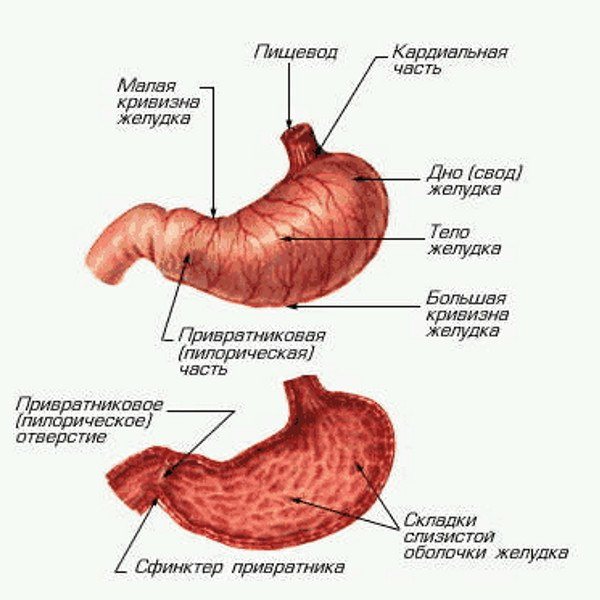
Анатомия желудка
Желудок
- Итак, началом желудка является его кардиальный отдел. Такое название берется из-за близкого расположения к сердцу (кардия).
- Дно желудка или по-другому, фундальный отдел является продолжением кардии, изгибаясь вверх, образует полуокружность, дно которой напоминает горб верблюда.
- Тело желудка и антральный отдел служат основным вместилищем для пищи.
- Пилорическая часть желудка оканчивается сфинктером, регулирующим прохождение пищи по пищеварительному тракту из желудка, дальше в двенадцатиперстную кишку.
- Большая кривизна находится с левой стороны, окружность которой выпячивается наружу.
- Малая кривизна расположена справа. В отличие от большой кривизны она вогнута внутрь.
Анализы и обследования до начала лечения
Перед началом лечения рака желудка врачу необходимо установить стадию и другие характеристики опухоли, оценить состояние здоровья пациента, так как ото этого зависит, перенесет ли организм те или иные виды лечения. Помогают в этом некоторые исследования и анализы.
В первую очередь доктору необходимо побеседовать с пациентом и получить информацию о его образе жизни, профессии, перенесенных и хронических заболеваниях. Это помогает выявить факторы риска
Важно оценить наследственность: она считается отягощенной, если рак желудка был диагностирован у близких родственников (сестры, братья, родители, бабушки, дедушки, родные дети)
Если в семье было несколько больных родственников, можно заподозрить, что рак желудка связан с генетическими нарушениями. В таком случае пациента направляют на консультацию к генетику, который назначит специальные анализы.
Далее следует осмотр: врач выслушивает сердце и легкие, ощупывает подкожные лимфатические узлы, живот, оценивает размеры внутренних органов. Выявленные при этом нарушения могут быть связаны с раком или сопутствующими заболеваниями.
Обследование перед началом лечения может включать следующие исследования и анализы:
- Общий анализ крови. Подсчитывают число лейкоцитов, эритроцитов, тромбоцитов. Их снижение может быть вызвано злокачественной опухолью или другими патологиями.
- Биохимический анализ крови. Определение содержания белков, гормонов, ферментов, липидов, глюкозы и электролитов в крови помогает оценить состояние печени, костей и других органов.
- Компьютерная томография с контрастным усилением. Делают снимки грудной клетки, живота, таза. Контрастное вещество вводят внутривенно или дают выпить. Оно «прокрашивает» нужные структуры, благодаря чему те становятся лучше видны на снимках. КТ с контрастом помогает уточнить стадию рака.
- Позитронно-эмиссионная томография (ПЭТ). Помогает выявить метастазы, которые не видны во время КТ. Суть исследования состоит в том, что в организм вводят специальный безопасный радиоактивный сахар. Он накапливается в опухолевых клетках, так как они активно потребляют энергию, и делает их заметными на снимках, выполненных при помощи специального оборудования.
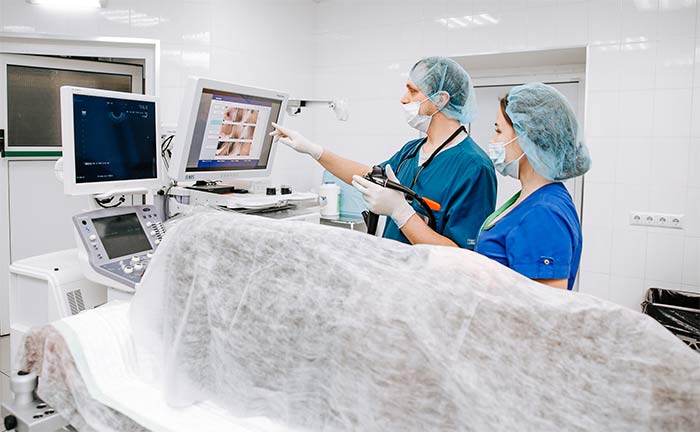
- Эзофагогастроскопия. Врач-эндоскопист вводит в пищевод и желудок эндоскоп — тонкую гибкую трубку с видеокамерой на конце — и осматривает слизистую оболочку. Во время гастроскопии можно провести биопсию — получить фрагмент подозрительной ткани и отправить в лабораторию для цитологического, гистологического исследования.
- Эндоскопическое УЗИ. Вместе с эндоскопом в желудок вводят миниатюрный ультразвуковой датчик. Это помогает обнаружить распространение опухоли в близлежащие лимфоузлы, печень, другие соседние органы. Через эндоскоп врач может ввести в лимфоузел или соседний орган тонкую иглу и получить фрагмент опухоли для исследования.
- Диагностическая лапароскопия. Процедуру проводят в операционной под общим наркозом. В брюшную полость через небольшой прокол вводят специальный инструмент — лапароскоп — который позволяет осмотреть внутренние органы и покрывающую их брюшину. Лапароскопия рекомендована в случаях, когда опухоль проросла за пределы первого слоя стенки желудка, во время других исследований не обнаружены отдаленные метастазы, и возможно лечение при помощи химиолучевой терапии и хирургии. Во время лапароскопии хирург может получить смывы с брюшины и отправить их в лабораторию.
- Биопсия метастазов. Если во время обследования обнаружены образования, напоминающие метастазы, нужно провести их биопсию, чтобы доказать или исключить наличие раковых клеток.
- Молекулярно-генетическое тестирование. На поверхности клеток содержится белок-рецептор HER2. Его структуру кодируют две копии одноименного гена. Раковые клетки могут содержать большее количество копий гена или много белка HER2 на своей поверхности — это заставляет их быстрее расти. Такие опухоли называются HER2-позитивными. Существуют таргетные препараты, которые могут блокировать этот белок. Для того чтобы понять, стоит ли их назначать, проводят специальные анализы. Их рекомендуется проводить при метастатическом раке.
Методы диагностики
При обращении пациента с характерными симптомами рака желудка, врач назначает комплексное обследование, которое поможет поставить точный диагноз и подобрать оптимальное лечение
Важное значение придается методам, которые позволяют оценить состояние желудка. Поэтому в план обследования обязательно включается гастроскопия
Данное исследование позволяет не просто визуально осмотреть стенки желудка и выявить опухоль — непосредственно во время диагностики врач может взять биопсию и отправить материал на гистологическое исследование, определив тем самым морфологический тип опухоли. Среди других методов обследования могут быть назначены:
- рентгенография желудка с контрастом;
- КТ, МРТ или ПЭТ-КТ;
- трансабдоминальное и эндоУЗИ.
Согласно клиническим рекомендациям, всем пациентам с тотальным раком желудка обязательно должна проводиться диагностическая лапароскопия. Операция позволяет визуально оценить состояние органов брюшной полости и объективно определить степень прогрессирования опухоли.
Среди других диагностических методов, которые назначаются не столько с целью выявления рака, сколько с целью определения общего состояния пациента и подготовки к лечению, назначаются остеосцинтиграфия, анализ на онкомаркеры, стернальная пункция и др.

Причины рака желудка
Как считается, раковому перерождению способствует хеликобактерное инфицирование. Точно известно, что бактерия хеликобактер пилори становится причиной язвенной болезни, при язве и злокачественной трансформации возникает один и тот же процесс — пролиферация или усиленное размножение клеток в ответ на хроническое воспаление.
В процессе усиленного воспроизводства клеток происходит сбой и в клетке возникает структурный дефект, превращающий её в прародительницу злокачественного клеточного пула.
Интересно, что у народов российского Севера обсемененность хеликобактер пилори очень высокая, а язва большая редкость, как и рак, потому что слизистая оболочка генетически приспособилась перерабатывать жёсткую пищу.
Получается, что бактерии подготавливают развитие злокачественного новообразования, что же становится главной причиной развития рака, пока не знают.
Наследственность как причина для развития рака желудка
Генетическая предрасположенность подтверждается повышением на одну пятую вероятности развития злокачественного новообразования в желудке, когда близкий родственник болеет раком желудка.
Видимо, какие-то гены ответственны за развитие заболевания, потому что им очень часто страдают целые народы: японцы, чилийцы и исландцы. Оно характерно для чернокожих индийских и испанских эмигрантов, проживающих в США, тогда как на родине в Индии и Испании заболеваемость не самая высокая.
Факторы риска рака желудка
- Определенного вредного продукта не найдено, но питание тоже отнесено к причинам, способствующим развитию опухоли. Так изменение модели питания переселившимися в Америку японцами приводит к снижению заболеваемости.
- Считается, что виноват хронический дефицит витамина В12, возникающий из-за неполноценности слизистой оболочки. Возможно, что нарушение всасывания витамина и злокачественный рост обусловлены изначальной болезненностью слизистой, и совсем не связаны друг с другом.
- Замечено, что у перенесших желудочную операцию частота злокачественной опухоли трехкратно возрастает.
- Работа с асбестом и никелем могут привести к процессу, а также высокое содержание нитратов, нитритов и консервантов в продуктах питания.
- Способствует хроническая и серьёзная недостаточность иммунитета, поэтому при иммунодефиците на фоне ВИЧ-инфекции часто развиваются злокачественные опухоли.
- Злоупотребления алкоголем и табаком повреждает слизистую оболочку, что вызывает её пролиферативные изменения, но эти факторы не увеличивают риска заболевания.
В большинстве случаев рак желудка возникает при сочетании нескольких факторов риска, но также часто у пациента не выявляется ни единой причины, которая могла бы привести к злокачественному процессу.
Роль полипов в развитии заболевания
Хорошо изучена роль полипов в формировании злокачественных новообразований желудочно-кишечного тракта. Аденоматозные полипы желудка, особенно с ворсинками и больше двух сантиметров тоже могут стать причиной рака. Все полипы удаляют при гастроскопии, потому что только исследование всего доброкачественного разрастания слизистой под микроскопом может исключить или подтвердить начало перехода в рак.
Препараты для лечения язвенной болезни из группы ингибиторов протонной помпы способствуют образованию ямчатых полипов с низкой вероятностью перерождения.
Применения для обезболивания нестероидных противовоспалительных препаратов способствует воспалению полипозных разрастаний слизистой оболочки, а воспаление — это пролиферация с возможностью трансформации клетки в рак.
Симптомы рака желудка на ранних стадиях, когда его можно вылечить, практически отсутствуют или принимаются за банальные и бесследно проходящие желудочные страдания. Явные клинические проявления заболевания часто ставят под сомнение возможность радикального лечения.
Методы лечения и прогнозы
Хирургическое вмешательство при желудочной карциноме — единственный метод радикального лечения. Сегодня предпочтение отдано операциям, позволяющим максимально сохранить органы при безоговорочном удалении всех очагов рака.
Лапароскопические вмешательства по результатам равноценны классическому подходу и позволяют сократить период восстановления.
При раннем раке проводится небольшая эндоскопическая операция, 99% пациентов живут долго и без онкологических проблем.
При первой-второй стадии выполняется резекция. Подавляющее большинство больных с маленькой опухолью проживёт 5 — 10 лет без рецидива заболевания, при второй стадии 5 лет переживает почти две трети оперированных.
При распространении рака за пределы желудка и возможности удаления всего ракового конгломерата проводятся комбинированные операции, включающие резекцию части органа или полное удаление — гастрэктомию. К сожалению, вероятность развития рецидива в этой стадии болезни достаточно высока, поэтому через месяц-полтора после операции начинается профилактическая химиотерапия, длящаяся не менее полугода.
При отсутствии отдалённых метастазов, но технически невозможном удалении опухолевого конгломерата, на первом этапе около 9 недель делают химиотерапию, что в части случаев позволяет выполнить отсроченную операцию, дополняемую в дальнейшем профилактической ХТ. При отсутствии позитивных изменений на фоне лекарственной терапии возможна локальная лучевая терапия, как правило, вместе с изменением схемы химиотерапии.
При метастазах в другие органы операция не показана, хирургическая помощь оказывается только при опасных для жизни осложнениях: кровотечении, фатальном сужении выхода из желудка или перфорации с развитием перитонита. Основной метод лечения — химиотерапия.
При карциноме желудка, как ни при каких других процессах, несомненна высока потребность в паллиативной помощи, в том числе и хирургического плана. Симптоматическая терапия повышает скорость восстановления после операции и химиотерапии, значимо улучшает самочувствие и помогает пациенту с метастазами жить дольше и активнее. В Европейской клинике каждый больной получает не просто оптимальную помощь, но лечение класса «всё самое лучшее из известного».
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы
- Бондарь Г.В., Попович А.Ю., Сидюк А.В. и соавт./ Сравнение различных методов химиотерапии при метастатическом нерезектабельном раке желудка // Новообразование, 2013, Т. 6.; № 1 (12).
- Гусейнов А.З., Истомин Д.А., Гусейнов Т.А./ Объем оперативных вмешательств при раке желудка: современные тенденции // Вестник новых медицинских технологий, 2013, № 1.
- Каприн А.Д., Соболев Д.Д., Хомяков В.М., и соавт. /Результаты комбинированного лечения больных местно-распространенным и диссеминированным раком желудка с использованием гипертермической интраоперационной внутрибрюшной химиотерапии // Онкология, 2014, Т.2; № 6.
- Indrakumar A., Mandakulutur S.G., Banavara R.K. /Role of staging laparoscopy in upstaging CT findings and influencing treatment decisions in gastric cancers // Int J Res Med Sci., 2016; 4(12).
- Koppe M.J., Boerman O.C., Oyen W.J., et al. /Peritoneal carcinomatosis of colorectal origin: incidence and current treatment strategies// Ann Surg 2006; 243.
Диагностика
Пациенты, у которых подозревают рак желудка, должны проходить комплексное обследование, которое не только позволит обнаружить опухоль, но и определить стадию заболевания. Как правило, процесс диагностики включает следующие процедуры:
- Фиброгастроскопия — позволяет осмотреть стенки желудка изнутри, обнаружить новообразование, его локализацию и размер, а также взять биопсию для дальнейшего морфологического исследования.
- Рентгенологическое исследование с контрастированием бариевой взвесью. Позволяет не только визуализировать опухоль, но и определить нарушение функции желудка.
- УЗИ и КТ. Эти методы позволяют определить степень распространенности рака. С их помощью устанавливают стадию заболевания, определяют степень поражения соседних органов, ищут регионарные и отдаленные метастазы.
- Заключительным этапом является проведение диагностической лапароскопии — малоинвазивной операции, с помощью которой проводится осмотр брюшной полости на предмет наличия метастазов и диссеминации рака по брюшине.
Причины возникновения рака желудка
Рак желудка — полифакторное заболевание. Факторы риска возникновения можно разделить на неустранимые и устранимые.
К неустранимым факторам риска относят:
- пол (чаще болеют мужчины);
- возраст (по мере увеличения возраста риск развития рака увеличивается);
- генетическую предрасположенность (случаи заболевания у родственников).
Среди устранимых причин выделяют:
- инфекцию Нelicobacter руlоri (доказано, что данные микроорганизмы причастны не только к возникновению гастрита и язвенной болезни, но и имеют прямое мутагенное воздействие, вызывая кишечную метаплазию и дисплазию эпителия желудка, атрофию слизистой оболочки);
- характер питания: продукты с большим количеством нитратов, нитритов (переработанное мясо, например, колбасные изделия, некоторые твердые сыры), копчености (содержат токсические полициклические углеводы), богатая крахмалом пища;
- курение и злоупотребление алкоголем;
- наличие предраковых заболеваний: полипы желудка, хроническая язва желудка, хронический гастрит, гипертрофический гастрит (болезнь Менетрие), пернициозная анемия.
Особое значение в возникновении рака желудка отводят N-нитрозосоединениям (образуются при взаимодействии нитритов с аминами и амидами), которые содержатся как в пищевых продуктах (солено-копченые мясные и рыбные продукты), так и образуются естественным путем в окружающей среде и организме человека.
Увеличение заболеваемости раком желудка так же связывают с особенностями почвы и воды. Установлено, что в областях с кислой, богатой органическими соединениями почвой показатели возникновения злокачественных новообразований желудка возрастают.
Предрасполагающими факторами канцерогенеза являются работа на производстве резины, минеральных масел, контакт с асбестом, хромом, винилхлоридом.
Влияние ионизирующего излучения на развитие рака желудка до конца не изучено, однако высокий радиационный фон относят к факторам риска.
Симптомы рака желудка
Специфичных клинических проявлений карциномы желудка нет, более того, длительное время опухоль может протекать бессимптомно. Первыми признаками рака желудка могут быть так называемые «малые симптомы»:
- общая слабость и вялость, быстрая утомляемость и понижение трудоспособности;
- снижение аппетита, чувство раннего насыщения, отвращение к мясной и жирной пище;
- резкое необъяснимое снижение веса;
- нарастающая анемия (снижение количества эритроцитов и уровня гемоглобина в крови);
- нарушения сна;
- повышение температуры тела;
- дискомфорт и боли (давящие, распирающие, ноющие) в области желудка;
- диспепсические явления (отрыжка, тошнота, рвота).
По мере роста опухоли нарастают и симптомы.
- Боли становятся нестерпимыми, приобретают постоянный характер. При врастании рака в поджелудочную железу или появлении метастазов (опухолевых отсевов) в лимфоузлах забрюшинного пространства боль может иррадиировать в поясницу.
- Отрыжка становится зловонной. Учащается рвота, в рвотных массах может обнаруживаться примесь крови. При упорной рвоте развиваются водно-электролитные нарушения, вплоть до тетании (судорожного синдрома).
- При врастании карциномы в пищевод нарушается глотание, возникает обильное слюноотделение.
- При метастазах опухоли в печень будет отмечаться желтуха, кожный зуд.
- Распространение опухоли по брюшине проявляется асцитом (скоплением жидкости в брюшной полости.).
Рак желудка может осложниться кровотечением из опухоли, что будет сопровождаться слабостью, сердцебиением, головокружением, рвотой кровью и дегтеобразным стулом.
Для перфорации будут характерны «кинжальные» боли, холодный пот, выраженная слабость вплоть до потери сознания.
Рак желудка часто возникает на фоне хронических заболеваний желудка (хронический гастрит, язвенная болезнь) и долго может скрываться под маской их симптомов, что затрудняет постановку диагноза на ранних стадиях. Поэтому пациентам с хроническими заболеваниями желудка рекомендовано проведение фиброгастродуоденоскопии (ФГДС) хотя бы 1 один раз в два года.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы
Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.