Почему болят локти рук: левый и правый. варианты лечения, последствия.
Содержание:
Что делать, если болит рука?
Если тревожит болевой синдром, какова бы ни была его причина, лучше не терять времени и пройти диагностику. Как правило, терапевт назначает комплекс тестов, которые выявляют причину дискомфортного состояния. Необходимо:
- сдать кровь и мочу на несколько показателей;
- пройти рентгенографию или более наглядные МРТ, КТ;
- проверить состояние сердечно-сосудистой системы.
Когда определен конкретный недуг – профильный специалист расписывает схему лечения. Если дело в суставах, скорее всего, назначат:
- противовоспалительные;
- хондропротекторы;
- обезболивающие.
При выявленной инфекции придется принять курс соответствующих антибиотиков. Подагра требует выведения излишков мочевой кислоты и корректировки режима питания. Если немеют и болят руки, то чаще всего речь идет о туннельном синдроме, который требует уменьшения нагрузки на конечность и заботу о состоянии защемленного нерва.
После того, как воспаление купировано, очень кстати приходятся физиотерапевтические процедуры, массажи, гимнастика, плавание. Возможно использование методов нетрадиционной медицины как дополнительных, но их должен одобрить врач. Здоровьем необходимо заниматься, и даже если боль в руках возникает время от времени и не вызывает особой тревоги, пройти профилактический осмотр и сдать основные анализы не повредит. Многие болезни, которые прекрасно лечатся на ранних стадиях, болевой синдром дают уже в запущенном состоянии, когда избавиться от них тяжело. Поэтому упускать время не следует.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Лучевая диагностика
УЗ-семиотика: утолщение срединного нерва проксимальнее карпального канала, уплощение или уменьшение толщины нерва в дистальном отделе карпального канала, снижение эхогенности нерва до входа в канал, утолщение и повышение эхогенности связки – удерживателя сгибателей.
Рис. 4. УЗ-картина при запястном туннельном синдроме. А – утолщенный срединный нерв (обведен зеленой линией) при поперечном сканировании, площадь окружности которого в 2 раза превышает норму. Б – срединный нерв при продольном сканировании со сниженной высотой в дистальном сегменте канала («симптом песочных часов») и отечно-воспалительными изменениями проксимальнее сдавления. Стрелками обозначены границы, зелеными маркерами – место сужения нерва.
МРТ-семиотика
1. Синдром запястного канала.
При отеке или сегментарном утолщении срединный нерв в аксиальной плоскости на уровне среза, проходящего через гороховидную кость, характеризуется изоинтенсивным МР-сигналом на Т1-ВИ, гиперинтенсивным — на Т2-ВИ, PD-ВИ, STIR (диффузно или в области отдельных пучков). Ганглиевые синовиальные кисты канала запястья вызывают компрессию окружающих структур, имеют гипоинтенсивный МР-сигнал на Т1-ВИ, гиперинтенсивный на Т2-ВИ, PD-ВИ и STIR. Теносиновит сухожилий сгибателей – компрессия окружающих структур в канале запястья: гипоинтенсивный МР-сигнал на Т1-ВИ, гиперинтенсивный на Т2-ВИ, PD-ВИ и STIR. Фиброз срединного нерва – участки гипоинтенсивного МР-сигнала в структуре нерва во всех режимах сканирования.
DТI: снижение средних значений фактора анизотропии волокон срединного нерва
2. Синдром канала Гийона
Диффузный отек локтевого нерва в аксиальной плоскости: изоинтенсивный МР-сигнал на Т1-ВИ, гиперинтенсивный на Т2-ВИ, PD-ВИ и STIR, утолщение локтевого нерва. Ганглиевые синовиальные кисты канала запястья вызывают компрессию окружающих структур, имеют гипоинтенсивный МР-сигнал на Т1-ВИ, гиперинтенсивный на Т2-ВИ, PD-ВИ и STIR. Теносиновит сухожилий сгибателей – компрессия окружающих структур в канале запястья: гипоинтенсивный МР-сигнал на Т1-ВИ, гиперинтенсивный на Т2-ВИ, PD-ВИ и STIR.
Рис. 5. МРТ запястья в аксиальной плоскости, а – Т1-ВИ, б – PD-FS-ВИ, синдром запястного канала: а – срединный нерв (головка стрелки) визуализируется между утолщенным глубоким жировым телом кисти («крыша» запястного канала) и пролабирующей поперечной связкой запястья
Рис. 6. МРТ запястья в аксиальной плоскости на уровне гороховидной кости, Т2-ВИ, синдром запястного канала: отмечается утолщение срединного нерва и повышение МР-сигнала (стрелка)
Рис. 7. МРТ кисти в аксиальной (а) и сагиттальной (б) проекции в режиме PD-FS-ВИ при остром туннельном синдроме карпального канала после ушиба кисти: а, б – повышение МР-сигнала от срединного нерва вследствие отека (стрелки)
Рис. 8. МРТ кисти на уровне запястья, аксиальная плоскость, Т1-ВИ (а), Т2-ВИ в аксиальной (б) и сагиттальной (в) плоскостях, PD-FS-ВИ в корональной плоскости (г): ганглиевая киста в области канала Гийона, сдавливающая глубокую ветвь локтевого нерва (а — желтая вертикальная стрелка), выглядит гипоинтенсивной на Т1-ВИ (короткие оранжевые стрелки), гиперинтенсивной в режимах Т2-ВИ и PD-FS-ВИ (оранжевые стрелки)
Рис. 9. МРТ запястья в аксиальной проекции, Т1-ВИ на уровне гороховидной кости (а) и дистальнее (б-д): оранжевой стрелкой отмечена фибролипома, сдавливающая локтевой нерв
Профилактика в несложных алгоритмах
Для профилактики запястных болей следует соблюдать некоторые простые рекомендации:
- умеренная нагрузка и регулярные укрепляющие упражнения для мышц;
- при первых проявлениях дискомфорта нужно снизить нагрузку на сустав;
- при захватывании предметов рекомендуется задействовать полностью кисть, а не только пальцы;
- при работе с вибрирующими инструментами необходимо использовать специальные вибропоглощающие прокладки;
- для людей, которые долго работают за ПК, необходимо делать регулярные перерывы (каждые 30 минут) для смены положения позвоночника и обеспечения отдыха кистей рук;
- во время занятий спортом необходимо фиксировать запястья рук с помощью специальных приспособлений;
- горячие ванны для нормализации кровообращения.
Любые боли в запястье левой руки требуют внимания, поскольку они могут стать своеобразным предупреждением организма о возникновении каких-либо отклонений. Только своевременное обращение к специалисту позволит избежать непредвиденных последствий.
Обзор
Боль в руке и локте встречается часто и обычно возникает в результате травмы или падения. Иногда она может быть признаком хронического заболевания.
Бывают ситуации, когда боль в руке терпеть нельзя и любое промедление с обращением за медицинской помощью может плохо закончиться. Во-первых, это случаи, когда боль, ломота и онемение в левой руке являются проявлениями стенокардии и инфаркта миокарда. Во-вторых, когда боль в руке возникла после травмы и может быть связана с переломом или вывихом.
В остальных случаях, при появлении боли в руке или локте можно приложить холод или принять обезболивающее. Однако если боль не проходит в течение нескольких дней или усиливается, причин её вы не знаете, или рука начинает краснеть и опухать, обратитесь к врачу.
Симптомы никогда не лгут
Боль в правом запястье является одной из наиболее распространенных причин обращения пациентов. Дело в том, что ведущая рука выполняет большую функциональную активность, чем может быть обусловлена острая боль в запястье правой руки при повышенной нагрузке. К категории повышенного риска относятся представители таких профессий, как массажисты, писатели, художники, архитекторы, строители и других, чья деятельность требует постоянной нагрузки на запястья.
Жгучая боль в запястной области может сопровождаться припухлостью, покраснением кожных покровов, отечностью (характерно при карпальном синдроме); болевое ощущение при поднятии кисти, нестабильность лучезапястного сустава (характерно при разрыве или растяжении связок); неестественное положение запястья с деформацией сустава (при вывихе или переломе).
В зависимости от степени и причины патологии правого запястья могут наблюдаться следующие реакции организма:
- повышенная температура тела;
- псориатические проявления на коже;
- распространение болевых ощущений на другие суставы конечностей;
- нарушенный обмен веществ.
Вышеперечисленные проявления требуют незамедлительного медицинского вмешательства. Для полного восстановления поврежденного участка может потребоваться длительное лечение. Своевременное обращение к специалисту значительно повышает шансы полного выздоровления.
Когда причина онемения рук в болезни?
Онемение рук во время сна может являться симптомом многих заболеваний, при которых в той или иной степени страдают нервы и сосуды:
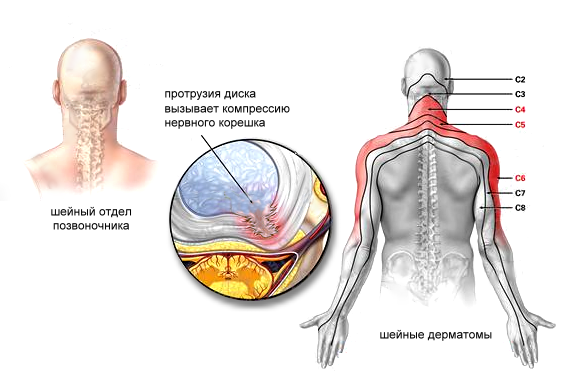
Остеохондроз шейного отдела позвоночника. При шейном остеохондрозе происходит сдавливание корешков спинномозговых нервов, иннервирующих руки. Другие симптомы: боль и хруст в шее при вращениях и наклонах головой, головная боль, головокружения, слабость в руках.
Синдром передней лестничной мышцы. В области шеи происходит сдавливание плечевого нервного сплетения и позвоночной артерии между средней и передней лестничными мышцами. Кроме онемения другими симптомами являются: ослабление пульса на пораженной руке, синюшность и похолодание кожи руки, вегетативные нарушения ниже места сдавливания, боль. Развитию синдрома способствуют: остеохондроз шейного или грудного отделов позвоночника, травмы, интенсивные занятия спортом в подростковом возрасте. Уточнить диагноз поможет проба Эдсона: больную руку отводят назад, голову запрокидывают. В результате сдавливание нервов и подключичной артерии усиливается, увеличивается интенсивность боли, онемение становится выраженным, пульс на запястье может полностью исчезнуть.
Синдром запястного канала или туннельный синдром. Гипертрофированная поперечная связка ладони сдавливает срединный нерв, находящийся в запястном канале. Проявляется онемением, ощущением «ползания мурашек», болью, в районе пальцев и ладони. Симптомы усиливаются при подъеме руки вверх. Со временем присоединяется слабость и гипотрофия мышц кисти. Заболевание развивается у людей, чья профессия предполагает постоянное напряжение мышц кистей и предплечья: у стенографистов, швей, музыкантов. В настоящее время распространенность синдрома запястного канала растет, в связи с увеличением количества персональных компьютеров, планшетов, смартфонов, при пользовании которыми мышцы кисти испытывают колоссальную нагрузку.
Опухоли и травмы. Компрессия нервов и сосудов может произойти в результате роста опухолей или отечности в местах ушибов, переломов и вывихов.
Сахарный диабет. Чаще всего люди, больные сахарным диабетом, осведомлены о своем диагнозе, однако некоторые из них не учитывают своего состояния и нарушают рекомендации врачей относительно лечения и диеты. Онемение может быть следствием осложнений этого заболевания, при которых нарушается иннервация и кровоснабжение конечностей. Это значит, что пора внести коррективы в свой образ жизни, питание и проводимое лечение.
Инсульт и преходящие нарушения мозгового кровообращения. Нарушения чувствительности – один из очаговых симптомов при сосудистых поражениях головного мозга
Очень часто такие проявления появляются именно после сна
Поскольку очень важно вовремя оказать первую помощь при инсульте, необходимо обратить внимание на другие признаки этой патологии.
| Существует простой способ диагностики инсульта в домашних условиях: тест «FAST» — Face Arm Speech Test, что дословно переводится как «Лицо-Рука-Речь-Тест» (отечественный аналог – «УЗП-тест»). |
| Face (лицо) или У – человека просят широко улыбнуться или показать зубы. В норме улыбка должна быть симметричная, при инсульте – один из уголков рта будет опущен. |
| Arm (рука) или П – просят поднять одновременно обе руки и удерживать из несколько секунд. Пациент с инсультом не сможет поднять или удерживать одну из рук. |
| Speech (говорить) или З – просят заговорить и произнести любую простую фразу. При инсульте речь человека будет затрудненной и неразборчивой |
| При наличии любого из этих симптомов следует срочно вызвать скорую помощь! |
- Инфаркт миокарда. Покалывание, онемение и боль в левой руке может быть признаком атипичной формы инфаркта миокарда. Точный диагноз можно поставить только с помощью ЭКГ, поэтому при появлении таких симптомов (особенно если уже диагностирована ишемическая болезнь сердца или гипертоническая болезнь) необходимо немедленно обратиться за медицинской помощью.
- Недостаток витаминов В1 и В6. Повреждение периферических нервов, проявляющееся онемением конечностей – одно из следствий авитаминозов В1 и В6. В настоящее время такие состояния встречаются крайне редко, однако могут развиться при грубых нарушениях питания и некоторых хронических заболеваниях. Это еще один повод обратиться к врачу, если руки немеют часто, и объяснений этому нет.
- Рассеянный склероз. Очаговая симптоматика, в том числе и парестезии, могут быть ранними проявлениями рассеянного склероза и других аутоиммунных заболеваний центральной нервной системы. Обнаружить подобную патологию можно только при проведении тщательного неврологического обследования, а также посредством МРТ и других методов диагностики.
Характер боли
Понимание характера боли и умение описать ее пригодятся каждому, поскольку от этого зависит качество и скорость постановки диагноза. Зачастую, уже по особенностям ощущений врач может предположить наличие той или иной патологии. Боль может быть:
острая: возникает резко и, зачастую, неожиданно, обычно носит простреливающий характер и обладает высокой интенсивностью; часто возникает на фоне травмы, защемления межпозвонкового нерва;
ноющая: интенсивность ощущений невелика, нередко они носят тянущий характер; симптом часто сопровождает хронические заболевания (артроз) и воспалительные процессы (артрит, бурсит, плечелопаточный периартрит и т.п.) в период восстановления;
связанная с движением: характерная для большинства патологий плечевого сустава и окружающих мышц; важно отметить, какие именно движения вызывают усиление боли, поскольку это помогает поставить правильный диагноз;
отраженная: эпицентр ощущений расположен не в области плеча, волна боли захватывает и эту область; симптом характерен для сердечно-сосудистой патологии: стенокардии, инфаркта миокарда, а также желчекаменной болезни, плеврита, панкреатита;
стреляющая, пульсирующая: резкие болевые импульсы характерны для поражения спинномозговых корешков, мышечных спазмов и т.п.;
постоянная: ощущения не проходят ни днем, ни ночью, при этом движения могут усиливать их; характерны для воспалительных процессов.
Помимо описания характера боли, важно рассказать врачу о сопутствующих ощущениях. Так, поражения нервов нередко сопровождаются жжением и покалыванием, потерей чувствительности и т.п.
Возможные причины: от распространенных до редких
Почему болит рука? Медики рассматривают несколько групп заболеваний, которые проявляются болевым синдромом:
- травмы (растяжения, разрывы связок, переломы, ушибы);
- воспаления;
- большие физические нагрузки;
- недуги сердечно-сосудистой системы;
- проблемы с нервами;
- болезни опорно-двигательного аппарата.
Известно, что если чувствуется дискомфорт в левой руке, то это грозный предвестник инфаркта, поэтому игнорировать его нельзя. Дополнительные симптомы здесь – одышка, страх смерти, холодный пот, тошнота. При болях в суставах также не следует тянуть с консультацией у специалиста, ведь многие заболевания сочленений ведут к инвалидизации.
Как понять, почему болит кисть при нагрузках
В план обследования при жалобах на боли в кистях обязательно входит рентгенограмма, которая позволит оценить состояние суставов и окружающих тканей. Может потребоваться анализ крови, чтобы исключить волчанку и ревматоидный артрит — аутоиммунные заболевания, поражающие сосуды и суставы, а также эндокринные болезни — сахарный диабет и патологии щитовидной железы. По уровню мочевой кислоты, который оценивается вместе с данными рентгена, подтверждают или опровергают подозрение на подагру.
Уникальные методики и инновационное оборудование клиник «Здравствуй!» позволяют быстро и точно поставить правильный диагноз, а главное, грамотно назначить необходимый курс эффективной терапии.
Причины боли
Боль в плечевом суставе может возникать под влиянием различных причин, среди которых наиболее распространенными являются:
- малоподвижный образ жизни;
- избыточная масса тела;
- чрезмерная нагрузка на суставной аппарат (поднятие тяжестей, вибрация, профессиональный спорт);
- неправильная осанка;
- перенесенные травмы и операции на суставе;
- возраст более 50 лет (ухудшается регенерация тканей, в особенности, хряща);
- инфекционные и аутоиммунные поражения;
- нарушения обмена веществ;
- нарушения работы желез внутренней секреции, а также резкие гормональные перестройки (беременность, климакс);
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Эти неблагоприятные факторы становятся причиной развития тех или иных патологий, которые, в свою очередь, вызывают боли в плече.
Чем опасно заболевание
Кисть – это самый активный рабочий орган человека, поэтому основной опасностью артрита кисти является нарушение функции, формирование анкилоза (неподвижности) суставов кисти. Нарушение функции формируется постепенно, по мере перехода заболевания из одной в другую стадию.
Стадии
Выделяют 4 стадии заболевания, на протяжении которых формируется функциональная недостаточность:
- Начальная. Стадия воспаления, которую не всегда можно увидеть при инструментальном обследовании. Это начало воспаления синовиальной оболочки, Она утолщается и начинает выделять повышенный объем воспалительного экссудата. Внешне это проявляется появлением преходящих болей и небольшой отечности.
- Явная. Воспалительные явления усиливаются, количество экссудата нарастает, синовиальная оболочка разрастается в виде мягких грануляций – паннуса, занимающего значительную часть полости сустава. Боли и отечность тканей нарастают, становятся постоянными.
- Формирование мягкого анкилоза. Рыхлая ткань паннуса становится плотной и соединяет поверхности костных сочленений, формируя их неподвижность. Сгибание кисти нарушается, боли продолжают беспокоить.
- Формирование костного анкилоза. Вместо соединительной ткани разрастается костная и развивается полная неподвижность сустава с утратой его функции и инвалидностью. Воспалительный процесс в суставах продолжается, поэтому боли и припухлость остаются.
Возможные осложнения
На разных стадиях болезнь может давать разные осложнения:
- гнойное воспаление с вовлечением в процесс околосуставных тканей; при отсутствии адекватного лечения может перейти в сепсис;
- подвывихи и вывихи пораженных суставов – сопровождаются болями и требуют экстренной помощи;
- укорочение верхней конечности при ювенильном хроническом артрите;
- полная утрата функции конечности, инвалидизация.
Обострение заболевания – что делать?
При некоторых клинических формах болезнь протекает волнообразно, с обострениями и ремиссиями. При выраженном обострении с сильными болями, покраснением и отечностью тканей следует:
- принять любую таблетку из группы нестероидных противовоспалительных препаратов (НПВП) – Диклофенак, Мелоксикам, Найз и др.; на кожу нанести наружное средство (гель, мазь) с этими же средствами, например, мазь Диклофенак; подойдет также Меновазин – обезболивающий раствор для наружного применения;
- лечь в постель, придать кисти возвышенное положение, подложив под нее подушку;
- вызвать врача на дом.
Причины
Почему начинается заболевание, удается выяснить не всегда. Очень часто причиной артрита кистей рук являются острые и хронические травмы кисти. Острые травмы часто осложняются острыми асептическими (без наличия инфекции) артритами, заканчивающимися полным выздоровлением. Но если присоединяется инфекция, то воспаление может иметь гнойный характер.
При постоянном мелком травмировании кисти, чаще всего профессиональном, медленно развивается хронический воспалительный процесс с последующим нарушением функции суставов.
В детском и подростковом возрасте может развиваться ювенильный хронический артрит (ЮХА), происхождение которого чаще всего установить не удается. Через несколько лет он приводит к развитию серьезных деформаций верхних конечностей. Деформация кистей является характерным симптомом ревматоидного артрита – воспалительного процесса в суставах, причиной которого является аутоиммунный процесс – аллергия к собственным тканям больного. Большое значение при этом заболевании имеет генетическая предрасположенность.
Иногда заболевание развивается на фоне реактивного артрита после перенесенных инфекций верхних дыхательных путей, мочеполовых органов, кишечных инфекций. Точные причины таких поражений не установлены, но они также часто связаны с генетическими факторами. Инфекционные артриты кистей рук развиваются при гонорее, сифилисе и некоторых других инфекциях.
Нарушения обмена веществ также могут вызывать воспаление суставов кисти. Так, при нарушениях пуринового обмена развивается подагра, при которой в суставных и околосуставных тканях откладываются кристаллы мочевой кислоты, вызывающие воспаление.
Большое значение придается предрасполагающим факторам (триггерам), увеличивающим риск развития артрита рук. Это перенесенные инфекции, переохлаждения, высокие физические нагрузки на кисти рук, постоянная напряженная мелкая работа кистью, спортивные нагрузки, стрессы, вредные привычки, неправильное питание, гормональные сдвиги. Артрит кисти часто развивается у теннисистов, пианистов, гитаристов, парикмахеров и лиц любых других профессий, работа которых связана с постоянной нагрузкой кистей рук.
Препарат Мотрин® при болях в суставах
Мотрин – лекарственный препарат, относящийся к группе НПВС и способствующий снятию болезненных ощущений в суставах. Его действие также направлено против воспаления, поэтому с его помощью можно достичь избавления от отеков. Средство разрешено к применению у взрослых и детей старше 15 лет. Перед использованием Мотрин следует ознакомиться с инструкцией к препарату и проконсультироваться с врачом.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Классификация болевых ощущений в суставе локтя и особенности их проявления
Классификация болевой симптоматики, локализующейся в локте, может осуществляться в зависимости от её особенностей и области возникновения:
- Боль в локтевом суставе при сгибании появляется при травматических разрывах сухожилий, а также при артрозах артритах и бурситах;
- Боль при разгибании локтевого сустава может появляться по вышеуказанным причинам, а также при эпикондилите, когда больной не может держать предмет на вытянутой верхней конечности или сжимать руку в кулак;
- Болевая симптоматика с внутренней стороны — может быть признаком эпикондилита или травмы.
Ещё один вид классификации основан на характере болевых ощущений. Они могут быть:
- отражёнными — с инициирующим фактором в виде заболеваний внутренних органов;
- проецируемыми — появляются из-за травм или компрессий спинномозгового канала;
- острыми — при серьёзных травмах, включая переломы и разрывы связок;
- жгучими — вызваны воспалительными процессами нервных окончаний, подагрой;
- тупыми — из-за опухолей злокачественной этиологии или деструкции хрящевых тканей.
Диагностика
В большинстве случаев диагноз может быть выставлен на основании истории заболевания и физикального обследования. Тем не менее, инструментальные методы обследования назначаются в случаях необходимости верифицировать диагноз, в зависимости от характера травмы, локализации боли и других симптомов.
Рентгенография назначается при наличии болезненности при пальпации костных тканей позвоночника или плеча, наличия травмы в анамнезе, наличия деформации или при подозрении на проблемы в легких или сердца.
ЭКГ — электрокардиография может быть назначена при болях в грудной клетке, нарушении дыхания и наличия факторов риска ИБС (высокое АД, диабет, высокий уровень холестерина, курение).
Анализы крови назначаются при наличии болей в грудной клетке укорочении дыхания и в тех случаях, когда врач подозревает наличие воспалительных заболеваний.
КТ. Компьютерная томография назначается, когда необходима большая детализация изменения в тканях или при наличии подозрений на заболевания органов грудной клетки.
МРТ. Как правило, МРТ назначается только в тех случаях, когда необходимо дифференцировать различные состояния.
Симптомы артрита кистей
Симптомы артрита кистей рук зависят от причин заболевания, его клинической формы и характера течения. Артрит может начинаться внезапно, остро с нарушением общего состояния больного, а может медленно и незаметно с постепенным разрушением суставов.
Первые признаки
Острый артрит кисти начинается внезапно с болей, покраснения и отека тканей. Может повышаться температура тела, появляться озноб, недомогание, головная боль. Такое течение обычно заставляет сразу же обращаться к врачу, поэтому острые артриты в большинстве случаев полностью излечиваются.
 Первые симптомы артрита кистей рук — боли, отек и покраснения тканей
Первые симптомы артрита кистей рук — боли, отек и покраснения тканей
При хроническом течении сначала появляются неопределенные боли в области кисти и запястья, затем появляется утренняя скованность кистей – ощущение плотных стягивающих перчаток на руках, продолжающихся вначале не более получаса после сна. Проходит скованность после начала движений. Суставные боли носят ноющий характер, вначале заболевания они то возникают, то исчезают.
Важно вовремя заметить первые симптомы и сразу же обратиться за медицинской помощью!
Явные симптомы
Постепенно болевой синдром при артрите рук нарастает, ноющие боли становятся постоянными, появляется припухлость, покраснение (не всегда). Увеличивается период скованности по утрам, движение кисти нарушаются вначале из-за боли, а через некоторое время из-за нарушения функции сустава. При сжимании кисти появляется пощелкивание, иногда сопровождающееся усилением болевых ощущений.
Со временем кисть при артрите рук деформируется и теряет свои функции. Она может приобретать внешний вид ластов (при ревматоидном артрите) или укорачиваться за счет быстрого окостенения зон роста при ювенильном хроническом артрите. Мелкие кости запястья срастаются, развивается анкилоз, кисть перестает сгибаться.
Опасные симптомы
Артрит кистей может осложняться. Поэтому при появлении следующих симптомов нужно немедленно обращаться к врачу:
- острое начало заболевания с высокой лихорадкой, продолжающейся более 5 дней;
- внезапный подъем высокой температуры на фоне уже имеющихся признаков артрита, усиление отека и покраснения кисти – признак возможного гнойного воспаления;
- резкая боль, деформация кисти и нарастающий отек тканей – признак вывиха или подвывиха кисти.
Диагностика
 При первичных травмах – переломах или ушибах, чтобы точно выявить локализацию, целостность костей и характер повреждения, назначают рентген.
При первичных травмах – переломах или ушибах, чтобы точно выявить локализацию, целостность костей и характер повреждения, назначают рентген.
Как было уже сказано, чаще всего боль в руке вторична, и причина ее связана с основным заболеванием человека. Поэтому для лечения нужен точный диагноз.
С болью в руке обращаются к терапевту
Важно не пропустить такую серьезную патологию, как развивающийся инфаркт или инсульт. Ведь часто нарушения работы сердца могут давать боли в левой руке
Для диагностики проводят следующие мероприятия:
- Назначают лабораторные анализы, позволяющие судить об общем состоянии организма пациента, воспалительных и иных процессах в органах.
- Проводят обследование узкими специалистами, включая хирурга, невролога, кардиолога и других врачей.
- При необходимости направляют человека на УЗИ, рентген, компьютерную или магнитно-резонансную томографию.
- Назначают иные методы диагностики, исходя из симптомов и жалоб больного.
Боли в руке. Лечение
Лечение боли в руке комплексное, его целью является не только снятие боли, но и возвращение подвижности суставов, улучшение кровоснабжения конечности, избавление человека от основного заболевания.
Основой в лечении являются лекарственные препараты.
Здесь и анестетики, и антибиотики, стероидные гормоны, хондропротекторы, противовоспалительные, спазмолитические, антигистаминные и другие средства. Назначают также витаминные комплексы, физиопроцедуры, различные мази, растирки.
Все индивидуально и по показаниям.
При сильных болевых ощущениях врач может назначить симптоматическое лечение .
Следует помнить, что самостоятельно принимать лекарственные препараты без назначения врача опасно для здоровья.
Боли в руке. Народные средства
Среди распространенных народных методов избавления от боли можно выделить следующие:
- Растирка суставов рук настойкой красного жгучего перца. 4-5 горьких перчин заливают 200 граммами спирта и настаивают 2 недели.
- Делается кашица из двух сырых картошек, редьки и пучка петрушки. Наносится на больное место, закрывается целофаном и укутывается шарфом. Можно делать на ночь.
- Из вареного овса лепится лепешка и прикладывается к больному месту.
- Растирка настойкой конского каштана или корня девясила. Данные средства можно купить в аптеке.
- Прикладывание к руке и обертывание ее листьями лопуха, подорожника, хрена, капусты.
- Компресс из соды, меда, горчичного порошка и растительного масла, взятых в равных количествах.
- Аппликации из сырого или печеного лука.
- Питье отваров лаврового листа, настоя корней хрена, настойки из грецких орехов.
Альтернативный взгляд на боли в руке
Есть мнение, что причина всех болезней – это психика человека. Эзотерики считают, что руки напрямую связаны с сердцем и поэтому должны выражать любовь. Чтобы избавиться от болезней, нужно обнимать друзей и родных, чаще прикасаться к ним руками.
Руки – это наше оружие, наша сила в борьбе за выживание. Открытая рука – честность и добродушие, сжатый кулак – закрытость и угроза.
Нерешительность и нежелание действовать провоцирует боль в суставах, они становятся малоподвижными.
Излишняя активность приводит к артриту, закостенелость во мнении и суждениях – к артрозу.
Негибкость и жесткость – причина подагры, мелочность и скупость дают боль в пальцах.
Гнев, агрессия и ярость ведут к переломам, страх — к судорогам.
Поэтому избавление от негативных эмоций стоит в числе главных мер профилактики любой боли, в том числе и в руке.