Аппендицит
Содержание:
- В народной медицине
- Признаки и симптомы аппендицита у взрослых мужчин и женщин
- Восстановление
- Цены
- Популярные вопросы
- Острый флегмонозный аппендицит
- Профилактика
- Лечение аппендицита
- Гангренозный аппендицит
- Общая информация
- Что можно есть после операции
- Симптоматика аппендицита
- Возможные осложнения и последствия
- Для чего нужен аппендикс?
- Чем опасен аппендицит: осложнения
- Лапароскопическое удаление аппендицита
- Лечение
- Частота и распространение острого аппендицита
- Причины
В народной медицине
Малину применяют в сушеном, свежем и замороженном виде. Полезны для организма цветы, листья, плоды, корни, свежие побеги. В медицинских целях можно задействовать все части растения. Лучшими вариантами заготовки растения на зиму являются сушка плодов или замораживание. Для сушки подходят зрелые ягоды, отделенные от цветоложа. Из сушеного, замороженного сырья готовят лечебные отвары, настои.
Листья
Малиновые листья заваривают для того, чтобы устранить кожные проблемы, избавиться от геморроя. Приготовленное средство приносит пользу при лечении стоматита, тонзиллита, фарингита. Настой листьев делается по рецепту: измельчить подсушенное сырье (10 г), залить его 2 стаканами воды. Настаивать 20 минут, процедить, отжать. Принимать внутрь надо по 100 мл трижды в день, а для наружного применения – можно ополаскивать рот. Из листьев можно приготовить целебную мазь от высыпаний, отвар для лечения почек:
- Мазь. Сушеные листья измельчить. Отжать сок, соединить с вазелином, тщательно перемешать. Смазывать средством проблемные участки кожи, хранить в прохладном месте.
- Отвар для приема внутрь. Измельчить листья лекарственных растений (зверобоя, брусники, березы, шалфея, золототысячника, малины). Заварить 2-3 ложки листьев в 1 л воды. Профильтровать, принимать три раза в течение дня по 50 мл.
Ягоды
Самым полезным для организма является употребление ягод в свежем виде, но что делать зимой, когда нет возможности приобрести чудодейственные плоды? Справиться с простудными заболеваниями, гриппом или ангиной поможет настой, приготовленный из сухих ягод дикорастущей лесной малины. Схема приготовления: 100 г сырья залить 750 мл кипятка, настоять полчаса, процедить. Полученное потогонное средство принимать по 250 мл на ночь. Для пользы можно сделать дополнительный противопростудный сбор, пить малиновый сок:
- Сбор против простуды из сухих цветков липы, сушеных ягод малины. Соединить по 1 ст. л. ингредиентов, заварить 3 стаканами кипятка. На слабом огне кипятить около пяти минут. Когда отвар остынет, процедить с помощью марли. Средство принимать по половине стакана от 3 до 4 раз в день. Перед применением отвар нужно немного подогреть.
- Малиновый сок. Собрать ягоды, промыть, очистить от цветоложа. Из плодов отжать сок через марлю. Рекомендуется пить 3 раза в день по 50-100 мл перед приемом пищи, разбавляя кипяченой водой. Помогает при колитах, гастритах, простуде.
Корень
Принимают корень малины от кашля, простудных заболеваний, астмы. Справиться с приступами поможет отвар из измельченных корней желтого сорта. Для его приготовления нужно взять 2 ст. л. корней, залить 250 мл кипятка. Поставить на огонь, прикрыть крышкой, варить в течение 15 минут. Дать остыть средству, профильтровать. Астматикам пить отвар после приема пищи по 50-70 г. Пользу при лечении гнойного отита (инфекционного воспаления в отделах среднего уха) приносит настой корневищ, а применение эликсира для повышения иммунитета дает положительные результаты:
- Настой для лечения отита. Подсушить, измельчить необходимое количество кореньев, заварить во вскипяченной воде. Дать сутки настояться. Употреблять внутрь по 100 мл 2 раза ежедневно в течение 13 дней.
- Эликсир для укрепления организма. Покрошить 500 г корней, 1 кг верхушек веточек сосны или пихты, добавить 1,5 кг меда. Влить 200 г кипятка, оставить настаиваться 24 часа. На паровой бане томить 8 часов, потом снова настаивать 2 суток. Употреблять эликсир взрослым по 1 ст. л., детям – по 1 ч. л. Применять средство 10 суток 4 раза в день за 30 мин до приема пищи.
Ветки
Пользу приносит чай, приготовленный из веточек малины. Полезный напиток применяется при гриппе, простуде, для повышения иммунитета, в качестве потогонного, обезболивающего средства. Помогают ветки от кашля. Для заварки чая необходимо подготовить сырье: обрезанные веточки (6-7 шт.) нужно промыть, посушить, измельчить. Положить на дно кастрюли, налить поллитра воды. Проварить 20 минут. Прежде чем пить чай, надо дать ему настояться 6 часов. Существуют другие рецепты, принимаемые при гриппе, простуде:
- Отвар. Надо измельчить сухие или свежие стебли растения. Насыпать 1 ст. л. сырья в емкость, залить 20 мл кипятка. Проварить 15 минут. Для лечения простудных недугов пить по 125 мл трижды в день.
- Настой. Для приготовления напитка надо взять 1 ст. л. веток, сухих листьев, залить половиной литра горячей воды. Поставить на огонь до закипания. Настаивать 3-4 часа. Пить настой можно теплым.
Признаки и симптомы аппендицита у взрослых мужчин и женщин
Симптомы аппендицита у взрослых Основными признаками аппендицита у взрослых являются:
- Болевые ощущения: поначалу боль носит тупой характер и распространяется на всю верхнюю часть живота — можно спутать с болью при гастрите; со временем болевые ощущения начинают локализироваться четко в правой подвздошной области; боль постепенно начинает усиливаться; при движении, покашливании, усилии болевые ощущения могут чувствоваться острее; на определенном этапе воспаления аппендикса боль может вообще утихнуть, что зачастую и приводит к позднему обращению к врачу
- Тошнота и рвота. Эти два симптома носят рефлекторный характер и могут лишь разово проявиться при аппендиците. При чем, опорожнение желудка через рвоту не принесет желаемого облегчения
- Отсутствие аппетита
- Повышение температуры тела до 38 градусов
- Сухость во рту
- Учащенное сердцебиение
- Слабость и недомогание
- Жидкий стул
- Частое мочеиспускание
Все перечисленные симптомы характерны для катаральной стадии аппендицита, которая длится первые двенадцать часов после начала воспаления.
Восстановление
Удаление аппендицита Экстренное и плановое хирургическое удаление аппендикса в медицинском центре «СМ-Клиника». Профессиональные врачи проведут операцию быстро и безболезненно.
После окончания операции больного переводят в стационар, где он проведёт 2-5 дней в зависимости от выбранной хирургической методики и наличия осложнений. Для купирования временных болевых ощущений и предотвращения развития послеоперационной инфекции назначаются обезболивающие препараты и антибиотики. Пациенту могут установить дренажную систему, чтобы избежать гнойного воспалительного процесса. Реабилитация продолжается вплоть до снятия швов (7-9 дней).
Цены
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Консультация хирурга по операции (АКЦИЯ) | — |
| Аппендэктомия I кат. сложности | 26000 | от 2598 |
| Аппендэктомия II кат. сложности | 36000 | от 3598 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Популярные вопросы
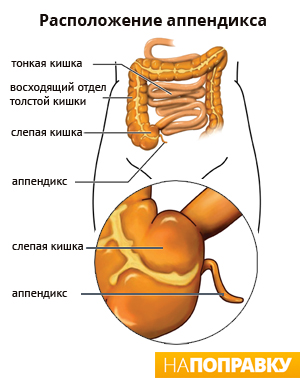
С какой стороны находится аппендикс?
Несмотря на то, что острый аппендицит у детей и взрослых развивается довольно часто, примерно половина пациентов не знают, где точно расположен аппендикс. Этот орган находится в нижней части кишечника и выглядит как маленькая трубочка длиной от 5 до 15 см. В диаметре он не превышает 1 см. Таким образом, аппендикс находится внизу живота, справа, между подвздошной костью и пупком.
Так как орган локализован ближе к паху, воспаление вызывает болевые ощущения именно в этой области. Но если червеобразный отросток поднимается к правому подреберью, острые боли могут проявляться ближе к печени.
Как определить аппендицит в домашних условиях?
Когда появляются боли в нижней правой части живота, чтобы самостоятельно выявить аппендицит дома, необходимо лечь на правый бок в позе эмбриона, перевернуться на другой бок, выпрямить ноги. Если боль усиливается, это свидетельствует о развитии воспаления. Также можно попробовать покашлять. При аппендиците это сделать практически невозможно ввиду сильной физической боли. Еще один способ определения аппендицита предполагает легкое надавливание на место боли и резкое убирание руки. Если после резкого отведения руки боли усилились, вероятнее всего, в этой области есть воспаление.
При этом важно помнить, что нельзя заниматься самолечением и пытаться справиться с аппендицитом дома, самостоятельно. Это заболевание приводит к опасным последствиям: перитониту, заражению крови, может стать причиной летального исхода
Поэтому при появлении любых подозрений на развитие острого воспаления, необходимо обращаться к врачу.
Сколько дней после удаления аппендицита нужно лежать в больнице и соблюдать диету?
Длительность восстановительного периода зависит от типа хирургического вмешательства. После открытой классической операции при условии отсутствия осложнений необходимо находиться в больнице около 7-10 дней. После лапароскопического иссечения аппендикса круглосуточное наблюдение врачей потребуется в течение всего 2-3 суток. При этом весь восстановительный процесс занимает около трех месяцев.
Острый флегмонозный аппендицит
Острый флегмонозный аппендицит Острый флегмонозный аппендицит — это третья стадия аппендицита. Наступает эта стадия через сутки после начала воспаления. Продлиться она может всего несколько часов. За это время просто необходимо удалить загноившийся отросток из брюшной полости.
Основные признаки флегмонозного аппендицита:
- Сильная тошнота
- Повышение температуры тела до показателей выше 38 градусов
- Сильная боль в правом боку
- Учащенное дыхание
- Слабость
- Обильное потоотделение
- Напряжение передней стенки брюшины
- Правая подвздошная область несколько отстает при дыхании
- При пальпации правой части живота боль усиливается
Флегмонозная стадия аппендицита — крайне опасна. Ее последствиями могут стать:
- Переход аппендицита в гангренозную стадию
- Разрыв аппендикса
- Перитонит
- Пелифлебит вен печени
- Кишечная непроходимость
- Аппендикулярный инфильтрат
- Заражение крови
Порой при флегмонозном аппендиците боль утихает — это самое опасное состояние, так как оно обманчиво. Такое явление может оттянуть обращение больного к врачу и привести к самым плачевным последствиям.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия — американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Лечение аппендицита
До госпитализации больного запрещается применять грелки и клизмы, вводить болеутоляющие препараты, давать слабительное. Нужно срочно обращаться к врачу.
Основной методикой лечения заболевания является аппендэктомия (удаление аппендикса). После установления диагноза «острый аппендицит», хирургическое лечение следует проводить в экстренном порядке, без задержек, так как в течение первых 36 часов с момента появления симптомов риск развития перфорации составляет от 16% до 36%. Этот показатель увеличивается на 5% за каждый последующий 12-часовой период . . До осуществления аппендэктомии могут внутривенно вводиться антибиотические средства широкого спектра действия и физраствор. Операция проводится через разрез длиной 6-8 сантиметров.
В последнее время становятся распространенными лапароскопические техники оперативного лечения аппендицита. Клинические данные говорят о том, что лапароскопия имеют некоторые преимущества, если сравнивать с открытой хирургией . Лапароскопическая аппендэктомия заключается в удалении воспаленного отростка через небольшие проколы в брюшной стенке с применением специальных инструментов. Как правило, делается три прокола.
Существует несколько исследований, показывающих, что в случае раннего неосложненного острого аппендицита, лечение антибиотическими средствами приводит к положительному результату в большинстве ситуаций. Антибиотики, как представляется, являются безопасным и эффективным методом терапии для некоторых групп пациентов, а также позволяют уменьшить количество ненужных операций и, следовательно, связанные с ними осложнения. Тем не менее, имеющиеся данные не являются достаточными, чтобы окончательно рекомендовать консервативное лечение острого аппендицита .
Гангренозный аппендицит
Гангренозный аппендицит Гангренозный аппендицит — это, пожалуй, самая опасная стадия аппендицита перед стадией разрыва отростка. Наступает она на вторые сутки после начала воспаления.
Гангренозный аппендицит характеризуется отмиранием тканей, сосудов и нервных окончаний аппендикса. Отмершие клетки отростка вместе с потоком крови начинают распространяться по всему организму больного, провоцируя тем самым сильнейшую интоксикацию.
Именно гангренозный аппендицит зачастую становится причиной сепсиса и септического тромбофлебита. Затягивание с удалением некрозного аппендикса может привести к его перфорации и попаданию гноя в брюшину.
Основными признаками гангренозного аппендицита являются:
- Повышение температуры тела до максимальных показателей — 39-40 градусов (в некоторых случаях температура остается в норме)
- Существенное понижение давления
- Учащение пульса
- Слабость
- Частая рвота, не приносящая облегчения
- Обезвоживание организма
- Бледность кожных покровов
- Сухой серый язык
- Вздутие и отвердение живота
Порой боль, тошнота и рвота могут исчезать и человек ощущает мнимое облегчение.
Общая информация
Данное заболевание классифицируется на первичную или рецидивирующую формы, в зависимости от разных механик протекания самой патологии. Первичная хроническая форма протекает без острых приступов. Рецидивирующая форма аппендицита проявляется после перенесения пациентом острых стадий заболеваний. В отростках, близлежащих тканях и брыжейках возникают спайки и рубцы после острых приступов. Данные видоизменения побуждают возникновение перегибов, а также сужение отверстий отростков. Впоследствии чего происходит увеличение восприимчивых стенок аппендикса к разным заражающим факторам и возникает новые воспалительные процессы как гангрена, омертвление и гниение тканных соединений. Заболевание хронической формы необходимо срочно лечить. При сильном иммунитете заражение организма никак не проявляет себя, однако тем не менее может проявлять себя вспышками.
Что можно есть после операции
С нормами правильного питания пациента знакомит хирург. Для успешного восстановления показана диета №5, что подразумевает употребление продуктов из следующего списка:
- Отварная постная говядина.
- Супы на основе овощного бульона.
- Мягкие сладкие фрукты.
- Нежирный творог.
- Пшеничный хлеб.
- Бобовые и каши.
Под запретом:
- Цельное молоко.
- Шоколад.
- Кофе.
- Мороженое.
- Жирные сорта рыбы и мяса.
- Сдоба.
- Сало.
- Острые соусы и специи.
В первые двое суток после операции разрешены:
- Куриный бульон.
- Вода с лимоном без газа.
- Некрепкий чай.
На третий день пациент ест уже разрешённые продукты. Нормальное питание возможно только спустя 10 дней после аппендэктомии. Поддерживающая терапия подразумевает приём препаратов железа и минерально-витаминных комплексов.
Симптоматика аппендицита
Боль в животе выступает основной жалобой лиц с острым аппендицитом. Как правило, пациенты жалуются на колющие боли в области эпигастрии и/или возле пупка. Иногда болевые ощущения имеют нелокализованный характер, т.е. ощущаются в области всего живота. Боль усиливается на протяжении первых 24 часов после возникновения начальных симптомов, становясь постоянной и острой, и перемещается в правую часть подвздошной области. Часто отмечаются потеря аппетита, запоры и тошнота. Присутствие гипертермии (до 38°C) с тахикардией является распространенным явлением. Язык сухой и обложен налетом. Употребление пищи часто вызывает усиление болей, возникновение рвоты.
У детей, беременных, лиц пожилого возраста заболевание может протекать атипично.
Возможные осложнения и последствия
Если не предпринять необходимые меры при первичной симптоматике воспаления червеобразного отростка слепой кишки, могут развиться опасные для жизни осложнения, например: пилефлебит, абсцесс, формирование гнойников и перитонит.
Выявить последствия патологии может только хирург на основании полученных результатов осмотра. Как правило, когда отросток воспаляется, во время операции удается избавиться от всех нежелательных последствий, но не стоит исключать развитие осложнений в период восстановления.
Рассмотрим наиболее распространенные послеоперационные осложнения:
- Образование послеоперационной грыжи. Образуется чаще всего из-за расхождения швов.
- Перитонит – диагностируется, как правило, у взрослых людей, которые поздно обратились в медицинское учреждение. Сопровождается высокой температурой, слабостью, болями в области брюшины.
В послеоперационный период необходимо соблюдать все необходимые правила
Во-первых, важно избегать переедания и исключить из рациона острые, жареные и жирные блюда. Противопоказаны физические активные нагрузки, в противном случае могут разойтись швы

Для чего нужен аппендикс?
Долгое время аппендикс признавался своего рода ошибкой природы или рудиментом эволюционного процесса. В течение долгого времени медики и ученые не могли определить его предназначение, поскольку он не оказывает особого влияния на систему пищеварения,- в нем собирается очень мало сока.
Однако не так давно было доказано, что аппендикс является частью иммунной системы, так как он содержит лимфоидные клетки. И знать, c какой стороны аппендицит, необходимо, ведь при появлении симптомов — и у женщин, и у мужчин — заболевание может развиться очень быстро.
Доказано, что без аппендикса люди более подвержены некоторым заболеваниям, и именно по этой причине современные медики не удаляют его без веских оснований. Операция назначается только в случае, если аппендикс грозит лопнуть в самое ближайшее время.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Лапароскопическое удаление аппендицита
Преимущества лапароскопического удаления аппендицита
- Метод не предполагает наружных разрезов, поэтому не остается неэстетичного шрама, как после классической хирургического вмешательства.
- Короткий восстановительный период.
- Низкая травматизация мягких тканей. Мышцы и сосуды не перерезаются, поэтому снижается вероятность кровотечения и других осложнений.
- Быстро восстанавливается нормальная работа кишечника.
- Накладывается всего три небольших шва размером до 1,5 см, шрамы от которых легко скрываются нижним бельем и незаметны под загаром.
- Минимум дней в стационаре.
- Быстрое заживление проколов.
Противопоказания к удалению аппендицита лапароскопией
Проведение аппендэктомии малоинвазивным способом не проводится в следующих случаях:
- симптомы длятся больше суток — высока вероятность разрыва аппендикса;
- воспаление распространилось на слепую кишку;
- III степень ожирения и выше, потому что доступ в брюшную полость ограничен толстой жировой прослойкой;
- разрыв аппендикса с забрюшинной флегмоной и гнойным поражением брюшины — в этом случае необходимы дренирование и санация брюшной полости;
- множество спаек, которые затрудняют доступ к аппендиксу;
- атипичный случай — нетипичное расположение отростка, его примыкание к тонкому кишечнику или почке, зеркальное расположение органов.
Техника лапароскопической операции по удалению аппендицита
Операция по удалению аппендикса проводится под общим наркозом, длится около 40 минут, пациент находится в клинике 2-3 дня.
В брюшную полость нагнетается специальный газ. Он улучшает обзор и доступ к месту патологии. После операции этот газ выходит самостоятельно, удалять его не нужно.
В живот пациента через прокол вводится лапароскоп. Это прибор, оснащенный камерой, которая выводит на экран многократно увеличенное изображение внутренних структур. Так врач может полностью контролировать свои действия.
В области лобка и правого подреберья делается два маленьких разреза, через которые вводятся троакары. Это трубки, необходимые для введения в живот зажима для удержания аппендикса и лапароскопического инструмента для иссечения отростка. Через одно из этих отверстий отрезанный аппендикс выводится наружу. На места введения инструментов накладываются швы.
Лечение
Лучший и наиболее эффективный метод лечения симптома — устранить причину его появления
Если неприятный привкус во рту вызван стоматологической проблемой, важно как можно раньше избавиться от кариеса или других заболеваний. . Если неприятный привкус возникает из-за патологии определенных органов и нарушения обмена веществ, врач назначает лечение основного заболевания.
Если неприятный привкус возникает из-за патологии определенных органов и нарушения обмена веществ, врач назначает лечение основного заболевания.
Консервативная терапия
В зависимости от особенностей симптома для его устранения врач может назначить препараты из таких групп:
- антисептики;
- антациды;
- желчегонные препараты;
- сахароснижающие средства;
- антидоты и препараты для дезинтоксикации.
Врач подбирает лечение индивидуально. Схема терапии зависит от причин появления привкуса, его выраженности, сопутствующих заболеваний и других особенностей клинического случая.
Иногда, чтобы избавиться от привкуса во рту, приходится прибегнуть к лекарствам. Фото автора JESHOOTS.com: Pexels
Физиотерапия
Методы физиотерапевтического лечения в случаях неприятного привкуса во рту помогают справиться с хроническими воспалительными, обменными процессами, устранить другие симптомы патологии.
Например, при заболеваниях ЛОР-органов используют промывания растворами морской соли, ультразвуковое лечение и УФ-облучение, лечебные ингаляции.
Прогревающие процедуры противопоказаны пациентам с острыми состояниями — воспалением, вероятностью кровотечений, резкими болями.
Частота и распространение острого аппендицита
Аппендицит является самой распространенной болезнью брюшной полости, которая требует проведения хирургической операции. Наиболее часто воспаление аппендикса возникает в возрасте 10-20 лет, однако ни одна возрастная категория не является исключением для этого заболевания. Распространенность аппендицита у подростков и молодых взрослых связана с патофизиологической ролью лимфоидных агрегатов, повышенное количество которых находится в аппендиксе представителей этой возрастной группы .
Согласно исследованию Addiss DG и др., у мужчин аппендицит возникает чаще, чем у женщин (соотношение 1,4:1), при этом риск возникновения заболевания в течение жизни у лиц мужского пола составляет 8,6%, а у женского – 6,7% . Начиная с 1940 года частота госпитализаций пациентов с хроническим аппендицитом постепенно снижается, однако причина этого не ясна .
Причины
Основная причина развития острого панкреатита — нарушение оттока сока поджелудочной железы по ее протоковой системе. Панкреатический сок, содержащий пищеварительные ферменты, выводится из железы по протоку, который затем впадает в желчный проток и выходит в двенадцатиперстную кишку.
К нарушению выведения секрета поджелудочной железы могут привести:
-
механические препятствия оттоку панкреатического сока:
- камни в желчных путях;
- воспаление или спазм выводного отверстия протока в двенадцатиперстной кишке;
- опухоль поджелудочной железы;
- склерозирующий холангит — заболевание, при котором сужаются желчные протоки;
- паразиты в желчевыводящих путях — описторхоз, аскаридоз;
-
нарушения моторики протоков поджелудочной железы и желчевыводящих путей:
- дискинезия желчевыводящих путей;
- алкоголизм — употребление алкоголя способствует обильной продукции и повышению вязкости панкреатического сока, что затрудняет его отток.
Острый панкреатит также может развиваться вследствие повреждения поджелудочной железы после:
- тупых травм живота;
- хирургических вмешательств в близких к железе зонах;
- эндоскопической ретроградной холангиопанкреатографии (диагностическая процедура, при которой в общий желчный и панкреатический проток из двенадцатиперстной кишки вводят тонкую трубку) и других вмешательств на желчных путях (стентирование, протезирование, разрез сфинктера);
- прободения язвы двенадцатиперстной кишки, при котором дном язвенного дефекта становится поджелудочная железа.
Очень редкие причины развития острого панкреатита:
- нарушения обменных процессов — повышение уровня кальция в крови (повышение функции паращитовидных желез, метастазы опухолей в кости), нарушения обмена жиров — сильное повышение уровня триглицеридов в крови;
- лекарственные препараты — наркотические анальгетики, фуросемид, гипотиазид, ранитидин, меркаптопурин и некоторые антибиотики (эритромицин, метронидазол, тетрациклин);
- заболевания — аутоиммунные болезни, васкулиты, инфекционные болезни (вирусный гепатит, цитомегаловирусная инфекция, вирусный паротит), гормональные нарушения при беременности и менопаузе;
- аномалии строения поджелудочной железы — циркулярно расположенная поджелудочная железа, удвоение поджелудочной железы.
В некоторых случаях причину развития заболевания определить не удается — такой острый панкреатит называется идиопатическим.