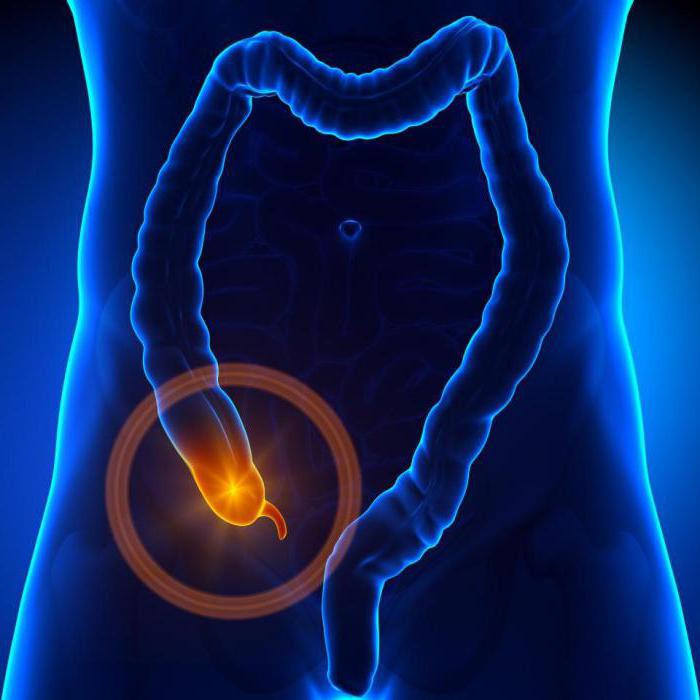
Острый аппендицит
Содержание:
Другая симптоматика
Мы разобрали ряд аппендикулярных симптомов, симптом Ситковского. Познакомимся с менее распространенными, но имеющими место в врачебной практике способами диагностики острого воспаления червевидного отростка:
- Симптом Бартомье-Михельсона. Больной лежит на левом боку, а доктор, пальпируя правую сторону брюшины, находит болезненное место.
- Симптом Варламова. При постукивании в области правого XII ребра возникает боль в характерной правой части брюшины.
- Симптом Бен-Ашера. Доктор надавливает кончиками двумя пальцев в левое подреберье пациента. Больного при этом просят глубоко дышать или покашливать. Если во время данной манипуляции возникла боль в правой подвздошной области, есть подозрение на аппендицит.
- Симптом Асатуряна. Доктор надавливает кулаком правой руки на левую подвздошную область пациента. На выпятившейся правой области свободной рукой специалист пальпирует слепую кишку на локализацию болевого ощущения.
- Симптом Басслера. Болезненность определяется нажатием между верхней передней остью подвздошной кости и пупком по направлению к ости данной кости.
- Симптом Илиеску. Болезненность в характерной зоне возникает при надавливании на шейную точку правого дифрагментального нерва.
- Симптом Брендо. Применяется при диагностировании аппендицита у беременных женщин. При надавливании на левое ребро матки возникает боль в правой области брюшины.
- Синдром Затлера. Больного в положении сидя просят выпрямить правую ногу. При воспалении аппендикса пациент почувствует при этом движении боль в правой подвздошной области.
- Симптом Коупа. При ротации правого бедра усиливается болевое ощущение в правой подвздошной зоне.
История
Попытки применять П. возникали еще в глубокой древности. Полагают, что Гиппократ путем простукивания живота определял скопление в нем жидкости или газов. П. как метод физической диагностики была разработана венским врачом Л. Ауэнбруггером, описавшим ее в 1761 г. Всеобщее распространение метод получил лишь после того, как Ж. Корвизар в 1808 г. перевел труд А. Ауэн-бруггера на франц. язык. В 20-е гг. 19 в. были предложены плессиметр и молоточек для перкуссии. Й. Шкода (1831) разработал научные основы П., объяснил происхождение и особенности перкуторного звука, исходя из законов акустики и физического состояния перкутируемых тканей. В России П. стали применять в конце 18 в., а в начале 19 в. внедрению ее в широкую практику способствовали Ф. У den (1817), П. А. Чаруковский (1825), К. К. Зейдлиц (1836) и особенно Г. И. Сокольский (1835), внесншй свой вклад в совершенствование метода, так же как впоследствии В. П. Образцов и Ф. Г. Яновский.
Правильное питание после удаления аппендицита
Нередко такое заболевание, как аппендицит, не обходится без операции
При удачном завершении оперативного вмешательства, важно ускорить процесс выздоровления. При этом огромное значение имеет правильное питание
Специалисты рекомендуют такой рацион на первые три дня послеоперационного периода:
Первый. После того, как пациент пришел в себя, ему можно дать стакан негазированной воды. Причем, пить его необходимо небольшими глоточками и неспешно. Вода поможет восстановиться организму, который и так потерял большое количество жидкости в период проведения операции. По истечению же нескольких часов больному можно предложить немного кефира пониженной жирности. Также врачи советуют пациентам в первый послеоперационный день небольшое количество куриного бульона без приправ, картошки и мяса. Непосредственно перед сном пациенту можно предложить немного теплого нежирного молока, что поможет ему крепко уснуть.
Второй
В этот период чрезвычайно важно кушать такую пищу, которая поможет больному восстановить микрофлору кишечника, например, кефир и творог. Ни в коем случае нельзя есть твердую, жирную или тяжелую пищу
Отлично, если пациент поест на второй день немного манной или геркулесовой каши, запивая еду теплым молоком.
Третий. Как правило, на третий день больному уже можно подыматься с кровати, а это потребует немалых усилий. Поэтому медики рекомендуют предложить ему питательную, но не тяжелую пищу: йогурт, кефир, молочные каши и пр.
Чтобы ускорить процесс восстановления организма после операции аппендицита, следует придерживаться таких правил:
- Придерживаться диетического питания с первого же послеоперационного дня.
- Пока пациент не отойдет от наркоза полностью, ему категорически запрещается давать, даже воду, можно только аккуратно смочить водой с лимоном его губы.
- Не рекомендуется пользоваться новомодными рецептами, а лучше воспользоваться старинным рецептом простого куриного бульона без мяса и картофеля.
- Запрещается употреблять жирную и сладкую пищу, так как она тяжело переносится и усваивается кишечником.
- Ни в коем случае нельзя есть чипсы, продукты, богатые клетчаткой, а также пить минеральную воду.
Первая неделя после операции – это ранний послеоперационный период
В это время особое внимание следует уделить пожилым людям, у которых возможно нарушение работы сердца или системы дыхания
Дыхательные упражнения после операции
Для того чтобы помочь им в этом рекомендуется каждый час делать с ними специальную дыхательную гимнастику: несколько вдохов и выдохов, максимально глубоких.
На второй день нужно помочь им переворачиваться с одного бока на другой.
Несколько первых раз делать без сторонней помощи такие переворачивания будет немного сложно, но нужно постараться не оставлять пациентов и помогать им.
На третий день уже можно будет попробовать понемножку привставать на кровати или вставать.
Медики в данном случае считают, что чем больше пациент, перенесший операцию аппендицита, будет двигаться, даже преобладая боль, тем быстрее он будет выздоравливать, наладиться работа его дыхательной и сердечной системы.
К сожалению, нередки случаи, когда в послеоперационный период у пациентов развивается вздутие. Симптом Воскресенского при остром аппендиците поможет специалистам быстро определить развитие такого состояния у пациента.
Такое состояние опасно для больного, так как провоцирует нарушение процесса вывода токсических газов из организма, которые оказывают довольно большое влияние на функционирование всех внутренних органов человека.
Чтобы избежать этого и других неприятных ситуаций, необходимо соблюдать правильную диету в послеоперационный период, а также стараться вести правильный образ жизни, не перегружаясь физическими нагрузками, но и не пренебрегать ими.
Как правильно питаться после аппендицита, представлено на видео:
Рубрика: Заболевания.
Читай для Здравия на сто процентов:
- О чем свидетельствуют боли внизу живота
- Как болит живот при аппендиците: необходимая информация
- Что такое тахикардия и чем она опасна в период беременности, лечение и профилактика заболевания
- Синдром Стилла у взрослых: особенности развития, течения и лечения болезни
- Основные признаки развития геморроя при беременности
- Выделения из ануса: главные причины и терапия
- Язва двенадцатиперстной кишки: симптомы и диагностика
- Как проявляется симптом Кохера при воспалении аппендикса
Хирургия. Шпаргалка.
13.01.2012 18087
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Острый аппендицит
*Симптом Кохера — локализация болей в первые час в эпигастрии или по всему животу, а впоследствии – в правой подвздошной области. *Симптом Ровзинга– появление болей в правой подвздошной области при нанесении толчков в зоне нисходящей кишки в левой подвздошной области. *Симптом Воскресенского – возникновение болей при скольжении руки от эпигастрия в правую подвздошную область. *Симптом Ситковского – усиление боли в положении больного на левом боку. *Симптом Бортомье-Михельсона – усиление боли при пальпации правой подвздошной области в положении больного на левом боку. *Симптом Образцова – при пальпации в правой подвздошной области в положении больного на спине боли усиливаются при поднятии больным выпрямленной правой ноги. *Симптом Коупа — усиление боли в правой подвздошной области при ротационных движениях правой ногой. *Симптом Думбадзе — усиление боли в правой подвздошной области при пальпации пупочного кольца.
Острый холецистит
*Симптом Грекова-Ортнера – болезненность при поколачивании ребром ладони по правой реберной дуге. *Симптом Захарьина – боль при поколачивании или надавливании на область проекции желчного пузыря. *Симптом Образцова – резкая боль при введении кисти руки в область правого подреберья. *Симптом Керра – болезненность при вдохе во время пальпации правого подреберья. *Симптом Мерфи – исследуется в положении больного лежа на спине. Кисть левой руки кладут так, чтобы большой палец размещался в области проекции желчного пузыря, а кисть – по краю реберной дуги. Больного просят глубоко вдохнуть, но это больной сделать не может из-за резкого усиления болей. *Симптом Мюсси – болезненность при надавливании пальцем над ключицей между передними ножками m.sternocleidomast.
Ущемленные грыжи живота
*Симптом Валя – над местом препятствия пальпаторно определяется вздутая петля кишки с высоким тимпанитом над ней. *Симптом Обуховской больницы – ампула прямой кишки пустая, анус зияет (характерен при завороте, узлообразовании сигмовидной кишки) *Симптом Цеге-Мантсифеля – при ущемлении сигмовидной кишки с клизмой удается ввести не более 0,5-1 л жидкости.
Острый панкреатит
*Симптом Холстеда — цианоз кожи живота. *Симптом Мондора – мраморно-фиолетовые пятна на коже туловища. *Симптом Грюивальла – резкий цианоз пупка. *Симптом Гобье — тимпанит в эпигастральной области по ходу поперечно-ободочной кишки. *Симптом Воскресенского – отсутствие пульсации брюшного отдела аорты в эпигастрии. *Симптом Мейо-Робсона – болезненность при надавливании в области левого реберно-позвоночного угла. *Симптом Губергрица – болезненность при надавливании на 6 см вверх и влево от пупка. *Симптом Дежардена – болезненность при надавливании на 6 см вверх и вправо от пупка.
Прободная язва
*Симптом Дьелафуа – острые, «кинжальные» боли в эпигастральной области. *Симптом Чугуева – поперечная складка кожи на уровне или выше пупка. *Симптом Грекова – брадикардия в первые часы после прободения. *Симптом Спижарского – при перкуссии – высокий тимпанит в эпигастральной области и притупление в боковых отделах живота. *Симптом Кларка – исчезновение печеночной тупости или уменьшение ее размеров как результат попадасния газа в брюшную полость. *Симптом Гюстена – прослушивание сердечных тонов до уровня пупка. *Симптом Куленкампфа – при пальцевом исследовании per rectum выявляется нависание передней стенки прямой кишки, резкая болезненность в дугласовом пространстве.
Острое желудочно-кишечное кровотечение
*Симптом Бергмана – исчезновение болей вслед за начавшимся кровотечением (при язвенной болезни). *Симптом М лори-Вейса – остро возникающие продольные разрывы слизистой гастрального отдела желудка с переходом на пищевод _с повреждением подслизистого сосудистого сплетения).
Почечная колика
*Симптом Лорин-Эпштейна – при потягивании за яичко отмечается усиление болей. *Симптом поколачивания – боль возникает или усиливается при нанесении коротких ударов по поясничной области в проекции почек. *Симптом Ллойда – при перкуссии в области проекции почки отмечается болезненность в бедре.
Аппендикулярные симптомы по авторам
Аппендицит — довольно опасное своими последствиями заболевание. Оттого главная задача специалиста — как можно быстрее и вернее его диагностировать. Помогают распознать болезнь ряд признаков, названных по имени исследователей, их впервые определивших, — симптомы Ровзинга, Ситковского, Бартомье-Михельсона, Воскресенского и проч. Давайте ознакомимся с ними подробнее.
Причины аппендицита
Причин возникновения аппендицита несколько:
- Закупорка входа в червеобразное окончание прямой кишки — самая распространенная. Это может случиться из-за попадания инородных тел, каловых масс. Закупорка может произойти и от сдавливания верхней части аппендикса образованиями спаечных процессов при энтерите и холецистите.
- Застой содержимого отростка. Это ведет к ослаблению его защитных функций, отчего в аппендиксе начинают активно размножаться болезнетворные бактерии — стафилококки, кишечная палочка, стрептококки. Они и вызывают воспаление.
- Спазм сосудов, которые снабжают кровью аппендикс.
- Травма брюшины, которая может повлечь за собой перемещение или повреждение червеобразного отростка.
- Беременность. Отросток может сместиться из-за разрастания матки.
- Склонность к запорам.
- Плохая кишечная перистальтика.
- Переедание.
- Недостаток растительных волокон, микроэлементов, витаминов в рационе.
- Болезни ЖКТ.
- Наследственные факторы.
- Инфекционные заболевания.
- Наличие паразитов.
- Вредные привычки.
- Стрессы.
О диагностике аппендицита в россии
Аппендицит — воспаление червеобразного отростка прямой кишки. Для первичной его диагностики, подтверждения или опровержения поставленного диагноза медики в России используют определенные, проверенные годами симптомы раздражения брюшины. Их немного, но именно они — надежные «старожилы» в клинической практике. Названы по фамилии своего автора:
- Симптом Ситковского.
- Симптом Кохера.
- Симптом Воскресенского.
- Симптом Образцова.
- Симптом Ровзинга.
- Симптом Щеткина-Блюмберга.
Проявление каждого из них зависит от ряда факторов: расположения аппендикса, причины развития воспаления, запущенности заболевания и проч. Разберем симптом Ситковского и другие более подробно.
Симптом Кохера
Самым верным признаком, по которому можно определить острый аппендицит, является синдром Кохера. Среди медиков даже бытует выражение: «Кохер не врет». У половины больных, страдающих от аппендицита, выявлен именно этот признак.
Проявляется он в следующем: боль из эпигастральной области постепенно мигрирует в правую повздошную. Определяется при сборе анамнеза, опроса пациента — уточнении места возникновения болевого синдрома, его характера.
Симптом Ровзинга
Довольно редко применяется на практике, что не отменяет его верности, отчего в литературе постоянно упоминаются симптомы Ровзинга и Ситковского. Определяется при появлении болевого синдрома при скоплении газов в прямой кишке.
https://youtube.com/watch?v=pMt2wQtFaIc
Причины и симптомы острого перитонита
По клиническому течению различают острый и хронический перитонит. При такой патологии, как острый перитонит, симптомы развиваются постепенно и достигают максимальной выраженности на протяжении 72 часов.
В клинике острого перитонита можно выделить несколько стадий, а именно:
- Ранний острый перитонит: симптомы включают преимущественно местные нарушения, что выражается положительными реакциями раздражения брюшины, болевым синдромом. Длится эта стадия до 12 часов
- Поздняя стадия — длится от 24 до 72 часов с момента поражения брюшины. Характеризуется усилением симптомов интоксикации и затиханием местных симптомов. Ее также называют периодом мнимого благополучия, так как боли в животе и напряжение брюшной стенки практически исчезают
- Терминальная стадия — характеризуется выраженной интоксикацией, полиорганной недостаточностью, токсическим шоком и необоротными изменениями во всем организме
При такой патологии, как острый перитонит, причины те же, что описывались выше. Наиболее часто острый перитонит возникает в результате острого аппендицита, разрыва кисты яичника, а также как осложнение операций на брюшной полости.
При лечении острого живота (острый перитонит) причины должны обязательно учитываться, так как от вида микрофлоры зависит выбор медикаментозных препаратов!
Причины
- Воспаление капилляров, вен, артерий и других сосудов.
- Инфекция: бактериальная, вирусная, паразиты.
- Закупорка просвета отростка (этиология не до конца ясна, но важная роль приписывается опухолевым процессам, каловым массам, инородным предметам, находящимся в кишечнике).
Слизистая стенки аппендикса незамедлительно реагирует на воспалительно-инфекционные факторы, поэтому важно вовремя начать лечение хронического аппендицита. Когда происходит нарушение местного иммунитета из-за размножения патогенной флоры или нарушения кровообращения, это дает начало развитию хронического процесса
Общая информация
Данное заболевание классифицируется на первичную или рецидивирующую формы, в зависимости от разных механик протекания самой патологии. Первичная хроническая форма протекает без острых приступов. Рецидивирующая форма аппендицита проявляется после перенесения пациентом острых стадий заболеваний. В отростках, близлежащих тканях и брыжейках возникают спайки и рубцы после острых приступов. Данные видоизменения побуждают возникновение перегибов, а также сужение отверстий отростков. Впоследствии чего происходит увеличение восприимчивых стенок аппендикса к разным заражающим факторам и возникает новые воспалительные процессы как гангрена, омертвление и гниение тканных соединений. Заболевание хронической формы необходимо срочно лечить. При сильном иммунитете заражение организма никак не проявляет себя, однако тем не менее может проявлять себя вспышками.
Причины аппендицита
Причин возникновения аппендицита несколько:
- Закупорка входа в червеобразное окончание прямой кишки — самая распространенная. Это может случиться из-за попадания инородных тел, каловых масс. Закупорка может произойти и от сдавливания верхней части аппендикса образованиями спаечных процессов при энтерите и холецистите.
- Застой содержимого отростка. Это ведет к ослаблению его защитных функций, отчего в аппендиксе начинают активно размножаться болезнетворные бактерии — стафилококки, кишечная палочка, стрептококки. Они и вызывают воспаление.
- Спазм сосудов, которые снабжают кровью аппендикс.
- Травма брюшины, которая может повлечь за собой перемещение или повреждение червеобразного отростка.
- Беременность. Отросток может сместиться из-за разрастания матки.
- Склонность к запорам.
- Плохая кишечная перистальтика.
- Переедание.
- Недостаток растительных волокон, микроэлементов, витаминов в рационе.
- Болезни ЖКТ.
- Наследственные факторы.
- Инфекционные заболевания.
- Наличие паразитов.
- Вредные привычки.
- Стрессы.
Значимость верного диагноза
В современной медицине при легкой форме аппендицита проводят лапароскопические операции, которые не требуют создания брюшного надреза. В этом случае эндоскопический инструмент вводится в брюшную полость через небольшой разрез в ткани. Этот метод позволяет избежать хирургического вмешательства, а также существенно сократить реабилитационный период. Риск послеоперационных осложнений после лапароскопической аппендэктомии является минимальным.
Но, к сожалению, симптомы аппендицита периодически путают с проявлениями других патологий:
- панкреатита;
- почечных колик;
- острого холецистита;
- язвенной болезни желудка;
- острого воспаления мочевого пузыря и женских органов.
Положительные симптомы Ровзинга и другие признаки играют важную роль в диагностировании названной патологии, но в случаях аномального положения отростка клиническая картина может быть смазанной
Поэтому очень важно своевременно обратить внимание на особенности возникшей боли
Для того чтобы избежать серьезных последствий, следует обратиться за специализированной медицинской помощью, иначе это может закончиться трагически
Важно понимать, что самодиагностикой в таких случаях заниматься крайне опасно
Диагностика
На первичном осмотре врачи пальпируют живот пациента, чтобы выявить хирургическую патологию органов ЖКТ. Наблюдая реакцию организма на пальпирование, врач диагностирует подозрение на болезнь.
УЗИ – популярный метод диагностики болезней живота
После осмотра пациент направляется на обследования, чтобы подтвердить или опровергнуть диагноз. Или на операционный стол, если промедление опасно для жизни.
Симптом Кохера-Волковича
Симптом блуждающих болей. Заключается в наблюдении за перемещением боли из подложечной области в нижний правый бок.
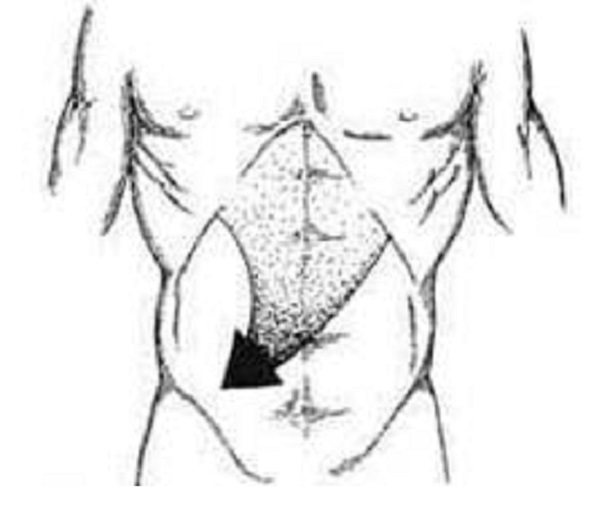
На схеме показано, как перемещается боль
Считается основным симптомом острого аппендицита.
Механизм развития аппендицита
Несмотря на большую распространенность заболевания, точные его причины до сих пор не установлены. Широкую известность получили следующие теории:
- механическая – связывает развитие воспаления червеобразного отростка с обтурацией (закупоркой) просвета кишечника;
- инфекционная – называет причиной патологических изменений активацию «плохой» микрофлоры, обитающей в пищеварительном тракте;
- нейро-рефлекторная – объясняет развитие воспаления нарушением иннервации и трофики (питания) стенки аппендикса;
- алиментарная – говорит о роли запоров и синдрома «ленивого» кишечника.
Помимо этого в научных работах встречаются упоминания о сосудистой, аллергической, эндокринной теории развития заболевания.
Симптом Образцова при аппендиците и все остальные
Пальпируя подвздошную область живота справа, больного в лежачем положении просят поднять, насколько это возможно, правую ногу. Если ногу в клене не сгибать, то происходит сокращение подвздошно-поясничной мышцы и острой болью. Такой симптом, вызываемый доктором, получил название Образцова. При выявлении симптома Образцова следует аккуратно надавливать во избежание разрыва воспаленного аппендикса под рукой врача.
Более щадящим по проявлению будет симптом Бен-Ашера. Больного просят кашлянуть или глубоко дышать. Руку удерживают под ребрами левой стороны тела. Во время кашля надавливают на указанную область и, если аппендицит подтверждается, то боль возникает в подвздошной области справа.
Аналогичные результаты получают при симптоме Яворского-Мельтцера. Лежачего пациента доктор просит постараться поднять ногу вверх. Доктор в это время удерживает коленный сустав от сгибания, надавливая на него. Положение больного может быть сидячим, а движения он повторяет такие же, как и при симптоматических проявлениях Образцова или Яворского-Мельтцера. Указанное проявление также вызывает напряжение в подвздошно-поясничной мышце и называется симптом Затлера.
При симптоме Коупа больной принимает лежачее положение, сгибает правую ногу в коленном суставе, после чего врач вращает согнутую ногу в тазобедренном суставе. При аппендиците подвздошная область реагирует болью.
Важный диагностический показатель при аппендиците – оценка состояния напряжения брюшной стенки, чаще всего локализующимся в подвздошной области справа. Этот показатель не вполне достоверен у пожилых пациентов или пациентов с дряблой стенкой. Больные, испытывающие слабость, могут не ярко отреагировать на исследование стенки.
По этой причине из нескольких десятков симптомов симптом Щеткина-Блюмберга занимает лишь третье место по достоверности, пропуская вперед боль и напряжение брюшной стенки. Выявляют симптом Щеткина-Блюмберга, надавливая на брюшную стенку (лучше справа) в течение нескольких секунд и быстро отводя руку от нее.
Больные с предварительным диагнозом «аппендицит» остро реагируют на процедуру усилением боли в месте нахождения воспаленного аппендикса. Если местонахождение аппендикса ретроцекальное (над прямой кишкой) или забрюшинное, то симптом Щеткина-Блюмберга не проявляется.
Симптом Яуре-Розанова позволяет обнаружить воспаленный аппендикс при его ретроцекальном положении. Надавливание пальцем при симптоме Яуре-Розанова происходит не на подвздошную область, а на треугольник Пти, располагающийся над гребнем подвздошной кости и ограничен широчайшей мышцей и наружной косой.
Если боли нет ни в петитовом треугольнике, ни в подвздошной области, подозрение на аппендицит сомнительно. При тесте Габая палец в правой части петитового треугольника прикладывают и быстро отводят. Проявление Габая указывает на ретроцекальный аппендицит.
Симптом Воскресенского проводится доктором поверх одетой рубашки на тело. Быстрым движением кончиков пальцев и скользя по ткани, врач начинает тест на аппендицит с правого подреберья к подвздошной области справа. Боль при болезни должна появиться в конце движения.
Если в результате раздражения брюшной стенки методом прямой перкуссии (молоточком или пальцем), в подвздошно-паховой области справа ощущается болезненность. Указанный способ диагностики именуется как симптом Раздольского. Боль возникает как результат раздражения воспаленной брюшины. При отсутствии молоточка допустимо использование тупого конца ножниц.
Больной аппендицитом старается занять удобное для него положение – лежание на правом боку при согнутой в колене и притянутой к себе правой ногой. Если больной ляжет на левую сторону, начинает прогрессировать тянущая боль в результате раздражения воспаленной брюшины. Этот признак заболевания – симптом Ситковского.
Перкуссия воспаленной брюшины может проводиться легкими постукиваниями пальцев (симптом Менделя). Как и в предыдущем случае, при симптоме Менделя усиливается болезненность в подвздошной области справа.
Профилактика
Профилактика воспаления червеобразного отростка
К сожалению, на сегодняшний день мало известно о причинах возникновения данного заболевания, но чтобы снизить риск его возникновения, необходимо придерживаться следующих простых правил:
- Реагировать на малейшие сбои в работе своего организма. Особенно это касается расстройства желудочно-кишечного тракта. Не стоит откладывать визит к терапевту и заниматься самолечением, ведь последствия могут быть очень серьезными.
- Соблюдайте режим приема пищи. Не перекусывайте на ходу и тщательно пережевывайте пищу.
- Всегда мойте руки перед едой, а также после улицы.
- Мойте все фрукты и овощи перед употреблением, а сырые продукты (мясо, рыбу) подвергайте термической обработке. Так вы сможете обезопасить себя от болезнетворных бактерий.
- Сведите к минимуму жирную и «тяжелую» пищу.
- Откажитесь от приема фастфуда и полуфабрикатов.
- Не позволяйте маленьким детям есть семечки, чипсы и сухарики. Не жарьте дважды на одном и том же масле. Повторная жарка провоцирует образование вредных веществ для вашего организма, что, в свою очередь, приводит к расстройствам пищеварительного тракта.
- Если вам назначен прием антибиотиков, то заранее позаботьтесь о приеме пробиотиков и пребиотиков. Так вы поддержите естественную бактериальную среду кишечника.
- Проветривайте свой дом. Циркуляция воздуха в значительной мере снижает риск появления вирусов в вашем жилище.
- Отдыхайте на свежем воздухе. Старайтесь ежедневно гулять на свежем воздухе в любую погоду.
- Умеренные физические нагрузки положительно скажутся на общем состоянии здоровья.
- Откажитесь от вредных привычек, если таковые имеются.
Все правила профилактики достаточно просты, но помогут снизить риск возникновения многих патологических проблем, в том числе воспаления аппендикса и проявления симптома Кохера.
В заключение хотелось бы отметить, что всегда необходимо следить за своим здоровьем и стараться не заниматься самолечением. Целесообразнее будет обратиться к терапевту с жалобой, чтобы он исключил опасные заболевания и назначил лечение или профилактические меры. Такая ситуация, как воспаление в червеобразном отростке может закончиться серьезным осложнением или даже летальным исходом.
Как определить аппендицит или нет:
https://youtube.com/watch?v=5QG_fXru0HE
Рубрика: Диагностика.
3.Симптомы и диагностика
Заболевание протекает в три основные фазы (стадии). Первая, продромальная фаза может длиться несколько лет и характеризуется клиникой аллергического ринита, поллиноза (сенной лихорадки) и бронхиальной астмы (гиперреактивности бронхов).
Диагностически значимая атипичность такого состояния заключается в том, что оно развивается обычно у взрослых лиц без известных случаев аллергии в семейном анамнезе. Астма (как новое заболевание или обострение уже имеющейся тенденции к бронхиальной обструкции) встречается более чем у 90% больных и, в среднем, развивается за 3-9 лет до появления прочих симптомов. На этом этапе отмечается насморк, затруднения носового дыхания, синуситы, образование полипов носа, требующих хирургического удаления (иногда неоднократного).
На втором этапе отмечается аномально высокий уровень одной из разновидностей белых кровяных телец, – эозинофилов, – в крови и тканях. В этой фазе симптоматика зависит от того, какие конкретно органы поражены в наибольшей степени. Чаще всего это легкие и желудочно-кишечный тракт. Как правило, наблюдается утрата массы тела, ночная потливость, абдоминальные боли, желудочные и кишечные кровотечения, лихорадка. Такие симптомы могут сохраняться в течение месяцев или лет, спонтанно редуцироваться и затем рецидивировать, иногда уже на фоне клинической картины третьей фазы.
Третья и последняя фаза характеризуется системным васкулитом – воспалением кровеносных сосудов, что приводит к нарушениям кровоснабжения различных органов и тканей. Прочие симптомы приобретают более распространенный и выраженный характер, сочетаясь с симптоматикой собственно васкулита. Образуются гранулематозные узелки с некротическим ядром, – в легких, структурах миокарда, на коже, в кишечнике и пр. Нередко на этой стадии отмечаются инфаркты кишечника, обусловленные поражением абдоминальных артерий, перитониты, изъязвления различных участков ЖКТ, а также серьезная сердечная недостаточность, которая оказывается непосредственной причиной смерти около половины больных синдромом Чарга-Страусса. Относительно реже встречаются осложнения со стороны почек.
Диагноз устанавливается в случае, если присутствует не менее четырех из следующих шести критериальных признаков:
- бронхиальная астма;
- эозинофилия;
- моно- или полинейропатия;
- узелковые инфильтраты в легких;
- патология придаточных пазух носа;
- гистологические свидетельства экстраваскулярной (внесосудистой) тканевой эозинофилии.
Следует отметить, что эозинофильный гранулематозный ангиит при неблагоприятном течении представляет реальную угрозу жизни. Так, Французской Группой по исследованию васкулитов выявлены пять факторов, наличием или отсутствием которых определяется уровень летальности:
- почечная недостаточность;
- протеинурия;
- желудочно-кишечные геморрагии, инфаркт или панкреатит;
- поражение центральной нервной системы;
- кардиомиопатия.
Согласно этим данным, при отсутствии всех перечисленных факторов смертность в течение пяти лет составляет 11,9%; при наличии одного любого фактора этот показатель возрастает до 26%, и в присутствии любых двух и более факторов достигает 46%.
Основы диагностики заболевания
Диагностика аппендицита в большей мере основана на клиническом обследовании, нежели на лабораторных и инструментальных тестах. Поэтому квалификация и опыт хирурга играет в ее успешности не последнюю роль.
Острый аппендицит всегда начинается внезапно, на фоне хорошего самочувствия. У больного резко повышается температура до 37,5-38,5 °С, появляется сухость во рту, обложенность языка, тошнота, возможно рвота, эпизод диареи. Боль, обычно начинающаяся в средних отделах живота, в течение нескольких часов распространяется в правую подвздошную область и приобретает тупой, постоянный характер.
Во время клинического обследования пациентов с указанными выше жалобами врач может подтвердить диагноз аппендицита при наличии специфических симптомов заболевания.
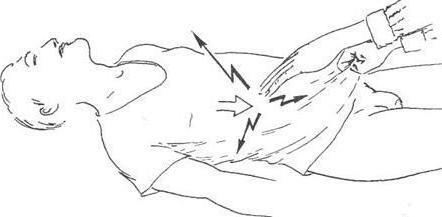
Симптом Воскресенского
Симптом Воскресенского (другие названия – симптом скольжения, симптом «рубашки») – один из признаков активного воспаления органов брюшной полости. Он заключается в следующем: врач натягивает рубашку над животом пациента и производит скользящее движение кистью сверху вниз последовательно по левой и правой половине живота. При аппендиците во время этой манипуляции наблюдается усиление болезненных ощущений.
Не следует путать описанный симптом с одноименным, развивающимся при панкреатите. Симптом Воскресенского при остром воспалении поджелудочной железы характеризуется исчезновением видимой и определяемой пальпаторно пульсации брюшной аорты. Это происходит вследствие отека жировой клетчатки брюшной полости и увеличения размеров pancreas.
Другие специфичные симптомы для аппендицита
Помимо симптома Воскресенского при подозрении на воспаление аппендикса врач определяет следующие симптомы:
- Ситковского – появление/усиление боли при нахождении пациента на правом боку;
- Бартомье-Михельсона – усиление болей в нижней правой части брюшной полости при пальпации живота во время поворота больного со спины на левый бок;
- Ровзинга – усиление болей при перемещении газов в брюшной полости. Проверяется следующим образом: врач аккуратно надавливает на живот, прижимая сигмовидную кишку к подвздошной области и полностью перекрывая ее просвет. Другой рукой он производит толчкообразные движения по брюшной стенке слева. При аппендиците это делает болезненные ощущения более интенсивными;
- Симптом Кохера-Волковича – заключается в перемещении неприятных ощущений от области выше пупка в правую подвздошную.
Следует отметить, что указанные выше проявления мышечной защиты брюшной полости носят общий характер и должны коррелировать с жалобами больного, данными лабораторных и инструментальных тестов. Даже если «аппендикулярные» симптомы окажутся отрицательными, исключить развитие воспаления червеобразного отростка нельзя. Однако в составе комплексного обследования пациента с подозрением на аппендицит они имеют высокую диагностическую ценность.
От чего воспаляется аппендикс
Причина воспаления червеобразного отростка кроется в нарушении кровообращения из-за дисфункции нервно-регулятивного аппарата. Отросток спазмируется и отекает, образуются гематомы. Отек усиливает внутреннее давление и нарушает питание мышц. Из-за этого падает сопротивляемость вредной микрофлоре, которая всегда присутствует в слизистой оболочке аппендикса.
Дисфункцию нервно-регулятивного аппарата провоцирует:
- Аллергическая реакция.
- Инфекционная (глистная инвазия).
- Болезни органов ЖКТ.
- Перегибы отростка.
- Инородные тела (каловые камни).
Врожденные аномалии аппендикса затрудняют диагностику, как и возрастные изменения в организме пациента. С возрастом риск перфорации стенок возрастает, но снижается вероятность воспаления аппендикса.
Врач-хирург о воспалении аппендицита у детей и взрослых, а также чем опасен аппендицит при беременности: