Транзиторная ишемическая атака
Содержание:
Признаки инсульта
Акцентируем Ваше внимание на том, что симптоматика острого инсульта у одних пациентов может развиваться в течение суток, тогда как у других – нескольких часов. Чаще всего приступ начинается с острой и сдавливающей головной боли, развивающейся без причин
Чаще всего приступ начинается с острой и сдавливающей головной боли, развивающейся без причин.
Появляется неожиданная слабость, при которой тяжело дается любое движение.
У пациента отмечается головокружение, которое может сопровождаться тошнотой и рвотой.
Нарушается координация движений, из-за чего пострадавший не в состоянии передвигаться и даже сидеть.
Наблюдается потеря памяти.
Ухудшаются слух и зрение.
Кроме того, выделяют нетипичные предвестники инсульта:
- Учащенное сердцебиение.
- Одышку, появляющуюся при незначительных нагрузках и даже в состоянии покоя.
- Разлитую боль в правой либо левой части тела.
- Нарушения психики: дезориентация в пространстве и расстройство сознания.
Перейдем к основным признакам инсульта, при появлении которых необходимо незамедлительно госпитализировать больного!
Улыбка при инсульте
Попросите пострадавшего улыбнуться.
При инсульте у пострадавшего будет наблюдаться асимметрия лица:
- улыбка будет кривой,
- угол рта либо верхнее веко с одной стороны будут опущены,
- одна половина лица будет обездвижена.
Мышечная слабость при инсульте
Попросите человека поднять обе руки или ноги.
При инсульте пострадавший сможет поднять лишь одну руку или ногу, тогда как во второй конечности будут наблюдаться мышечная слабость, частичный либо полный паралич.
Чаще всего мышечная слабость наблюдается в обеих конечностях, расположенных с одной стороны тела, противоположной пораженному полушарию мозга.
Речь при инсульте
Попросите пострадавшего произнести простую фразу.
При инсульте речь становится медленной, запинающейся и невнятной, причем губы и язык практически не шевелятся. Может нарушаться процесс глотания, из-за чего больной начинает заикаться.
Кроме того, пострадавший может не понимать обращенной к нему речи.
Если Вы попросите человека высунуть язык, то при инсульте его кончик будет отклоняться вправо либо влево (по направлению к пораженному очагу в головном мозге).
Такие проявления в сочетании с нарушением координации движений окружающие зачастую принимают за алкогольное опьянение, что может стоить человеку с инсультом жизни!
Зрение при инсульте
Инсульт может сопровождаться резким ухудшением зрения, затрагивающим один либо оба глаза:
- Предметы становятся расплывчатыми.
- Появляются темные пятна перед глазами.
- Взгляд фиксируется на парализованной половине тела.
- Зрачки перестают реагировать на свет, при этом наблюдается расширение того зрачка, который расположен на стороне пораженного полушария мозга.
- Глазные яблоки быстро перемещаются из стороны в сторону.
Дыхание при инсульте
В случае поражения зоны дыхательного центра при инсульте дыхание может быть как частым и поверхностным, так и хрипящим, но при этом прерывистым.
В тяжелых случаях на фоне нарушения дыхания наблюдаются и другие симптомы:
- резкое падение артериального давления,
- учащение и слабость пульса,
- непроизвольное мочеиспускание и дефекация,
- остановка дыхания.
Стремительно нарастающий отек мозга проявляется следующей симптоматикой:
- Эпилептическим припадком, сопровождающимся выделением пены изо рта, кратковременной потерей сознания и судорогами (такой вариант развития инсульта может наблюдаться даже в том случае, если в анамнезе отсутствует эпилепсия).
- Ригидностью задних мышц шеи (пациент не может наклонить голову вперед).
- Повышением температуры тела до высоких отметок.
- Комой.
При появлении данных признаков срочно вызывайте бригаду скорой помощи!
Оказание неотложной медицинской помощи в первые 3 – 4 часа с момента появления первых признаков инсульта снижает риск развития тяжелых осложнений и летального исхода пациента!
Лечение антиагрегантами
Действие антиагрегантов на течение транзиторных ишемических атак (ТИА, микроинсультов) и малых инсультов подвергается критике по тем же причинам, что и действие антикоагулянтов. Наиболее изученным препаратом, используемым с целью профилактики инсульта, является ацетилсалициловая кислота (аспирин). В ходе 8 рандомизированных исследований были испытаны один аспирин и аспирин в сочетании с другими антиагрегантами. Исследования показали, что один аспирин оказывает благоприятное действие, предотвращая развитие повторных транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных, имеющих клиническую неврологическую симптоматику.
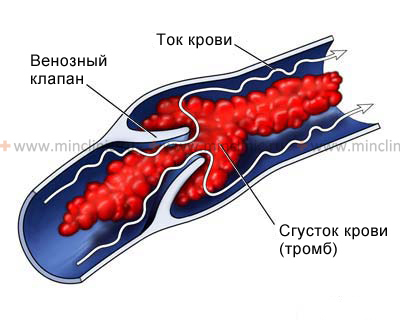
Снижая свёртываемость крови, антикоагулянты снижают риск появления тромбов, которые вызывают нарушение мозгового кровообращения.
В другой работе, в ходе которой больным проводилась рутинная ангиография артерий шеи и головного мозга, высказано предположение о том, что аспирин эффективен у тех больных, у которых транзиторная ишемическая атака (ТИА, микроинсульт) сочетаются с поражением внутренней сонной артерии, но не у пациентов, перенёсших единственную ТИА без признаков поражения сонной артерии, т. е. возможно обусловленную эмболией из сердца. Согласно данным этих исследований, наибольший эффект аспирина заключался в снижении степени риска развития инсульта за 3 года приблизительно с 19 до 12%. Последний показатель риска оказался существенно выше такового при операции эндартерэктомии.
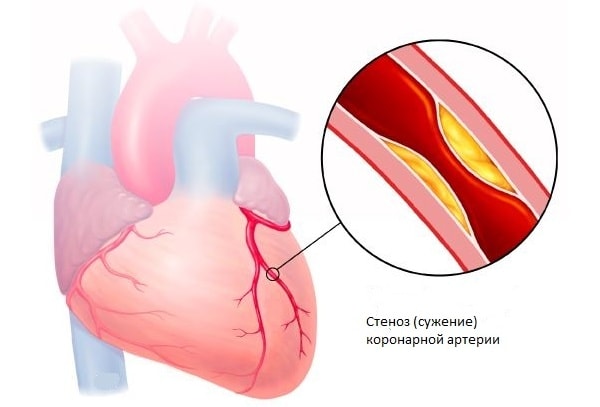
Большинство специалистов считают, что аспирин способен помочь, но он не является альтернативным средством лечения при транзиторных ишемических атак (ТИА, микроинсультах), возникающих на фоне атеросклероза с тромбозом внутренней сонной артерии. Аспирин часто применяют в тех случаях, когда преходящие симптомы ишемии мозга возникают при выраженном сужении просвета (стенозе) каротидного сифона или при небольших степенях сужения просвета (стеноза) в начальном участке внутренней сонной артерии, каротидной сифоне или стволе средней мозговой артерии.
Существуют так же и теоретические предпосылки для того, чтобы избегать чрезмерного употребления аспирина пациентом с транзиторной ишемической атакой (ТИА, микроинсультом). Парадоксальным является то, что аспирин:
- замедляет (ингибирует) образование в тромбоцитах тромбоксана Аг, индуктора объединения (агрегации) тромбоцитов
- вазоконстрикторного простагландина
- подавляет синтез простациклина и простагландина, происходящего из эндотелиальных клеток и обладающего антиагрегационным и сосудорасширяющим действием
В низких дозах аспирин преимущественно ингибирует продукцию тромбоксана Аг, поэтому многие врачи рекомендуют его в малых дозах, составляющих 300 мг или менее в день.
Препарат дипиридамол действует посредством ингибирования тромбоцитарной фосфодиэстеразы, которая ответственна за расщепление циклического аденозинмонофосфата. Результирующее увеличение уровня циклической АМФ в тромбоцитах приводит к торможению объединения (агрегации) тромбоцитов. Однако не существует неопровержимых подтверждений того, что дипиридамол предупреждает повторное развитие транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных с клинически проявляющимся атеросклерозом с тромбозом артерий шеи и головного мозга.
Препарат сульфинпиразон ингибирует реакцию активации в тромбоцитах и влияет на склеивание (адгезию) тромбоцитов к субэндотелиальной ткани артериальной стенки. Он пролонгирует выживаемость тромбоцитов у больных с протезами клапанов сердца. Нет данных, подтверждающих более высокую эффективность в профилактике транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у сульфинпиразона и других антиагрегантов, например клофибрата и ибупрофена, по сравнению с аспирином, принимаемым в отдельности.

Симптомокомплекс ТИА
Каротидный бассейн
A. Двигательное расстройство (то есть, слабость или паралич одной или обеих конечностей на одной стороне).
B. Нарушения чувствительности (то есть, потеря чувствительности или парестезия одной или обеих конечностей на одной стороне).
C. Потеря зрения одного глаза (частичная или полная).
D. Гомонимная гемианопсия.
E. Комбинация вышеперечисленного.
F. Чувствительные или двигательные симптомы обычно появляются одновременно без эффекта «распространения».
Вертебрально-базилярный бассейн
A. Двигательные расстройства (в одной или более конечностей в любых комбинациях, иногда с переходом с одной стороны на другую или с квадриплегией).
B. Чувствительные расстройства (в одной или более конечностей в любых комбинациях, часто включая одну или обе стороны лица, рта, языка).
C. Нарушение зрения (полная или частичная потеря зрения обоих гомонимных полей; может наступать билатеральная гомонимная гемианопсия).
D. Гомонимная гемианопсия.
E. Неустойчивая походка или постуральные нарушения (атаксия, потеря равновесия, неустойчивость, не связанные с головокружением).
F. Диплопия, дисфагия, дизартрия, головокружение (с тошнотой или рвотой или без них) в виде моносимптомов не соответствуют диагнозу ТИА, за исключением сочетания с любыми вышеперечисленными симптомами.
G. Симптомы могут быть односторонними.
Проявлениями ТИА нельзя считать следующие транзиторные неврологические симптомы: измененное сознание или синкопы; головокружение; расстройство зрения (»серая пелена») с нарушением сознания; амнезия или замешательство в виде моносимптомов; тоническая и/или клоническая двигательная активность; очаговые симптомы, связанные с мигренью; мерцающие скотомы; недержание мочи или кала; диплопия, дисфагия, или дизартрия, проявляющиеся в виде моносимптомов.
Клинические состояния, имитирующие ишемический инсульт (»маски» инсульта)
| Нозология | Симптомы и коморбидные состояния |
|---|---|
| Психогенные расстройства | Отсутствие симптомов объективного поражения ЦНС |
| Эпилепсия | Наличие судорожных приступов в анамнезе, эпилептическая активность по данным ЭЭГ, постиктальный парез |
| Гипогликемия | Сахарный диабет в анамнезе, низкий уровень глюкозы в плазме крови, количественные расстройства сознания |
| Мигрень с аурой (осложненная мигрень) | Наличие в анамнезе подобных событий, аура, предшествующая возникновению неврологического дефицита, головная боль |
| Гипертензивная энцефалопатия | Головная боль, делириозное расстройство сознания, значимая артериальная гипертензия, кровоизлияния в коре, отек головного мозга, судороги |
| Энцефалопатия Вернике | Злоупотребление алкоголем в анамнезе, атаксия, офтальмоплегия, дезориентация в пространстве и времени |
| Абсцесс ЦНС | Наркотическая зависимость в анамнезе, эндокардит, наличие у пациента лихорадки после проведения операции по имплантации устройств |
| Опухоль ЦНС | Постепенное прогрессирование симптомов, данные о наличии малигнизации опухолевого процесса, судорожный синдром в дебюте заболевания |
| Токсическое воздействие препаратов | Прием препаратов лития, фенитоина, карбамазепина |
| Конверсионное расстройство | Несоответствие между объективной клинической картиной и предъявляемыми жалобами |
Диагностика ТИА
Профилактика
Чтобы свести к минимуму риски развития транзиторной ишемической атаки, необходимо соблюдать следующие условия:
- Контролировать уровень артериального давления. При его повышении принимают препараты, назначенные врачом.
- Следить за показателями холестерина. Для этого необходимо регулярно сдавать кровь на анализ. При повышении значений переходят на соблюдение диеты, обогащенной клетчаткой, свежими овощами и фруктами. Возможна терапия статинами.
- Отказаться от вредных привычек. В первую очередь это касается курения и злоупотребления спиртными напитками.
- Принимать препараты, препятствующие формированию тромбов. Врачи назначают терапевтические дозы аспирина большинству пациентов старше 45 лет.
- Своевременное лечение заболеваний, которые способствуют развитию ишемической атаки. Пациенты с отягощенным анамнезом должны наблюдаться у кардиолога и невролога.
- Ведение здорового образа жизни, частые прогулки на свежем воздухе, занятия лечебной физкультурой, плавание.
Чтобы противостоять повторному возникновению приступа, больному могут быть назначены антиагреганты. Их потребуется принимать в течение года, но только под регулярным врачебным контролем.
Ишемическая атака может возникнуть в любом возрасте, как у взрослого человека, так и у ребенка. При появлении признаков нарушения церебрального кровоснабжения нужно незамедлительно обращаться к доктору.
https://youtube.com/watch?v=IqBB_owdRbg
Внутриутробная гипоксия плода
Причины внутриутробной гипоксии плода – разные патологии, протекающие в материнском организме, а также неблагоприятные факторы внешней среды. Гипоксия может возникнуть из-за заболеваний:
- гипертония
- сахарный диабет
- порок сердца
- преэклампсия и эклампсия
- хронический бронхит или бронхиальная астма
- различные заболевания почек
Внутриутробные причины возникновения гипоксии:
- повреждение целостности матки
- продолжительное передавливание головы, шеи ребёнка при родах
- усложнение прохода малыша по родовому каналу, чаще всего возникает по причине больших объёмов или неправильной позы малыша
- увеличение объёма околоплодной жидкости
- беременность двумя, тремя и более плодами
- внутриутробное заражение ребёнка
- перегораживание плацентой родового прохода из матки
- обматывание пуповины вокруг шеи ребёнка
- нарушение потока крови в плаценте
Кроме этого, весомыми причинами внутриутробной гипоксии плода могут быть внешние факторы:
- плохая экология и высокая загрязнённость воздуха в том месте, где проживает будущая мать
- приём большого количества лекарственных препаратов
- отравление химическими веществами
- злоупотребление женщиной в период беременности спиртными напитками, никотином или наркотиками
Что такое ишемическая атака головного мозга
Преходящее (кратковременное) нарушение кровообращения головного мозга называется транзиторной ишемической атакой. Как правило, при такой патологии небольшой сосуд по какой-либо причине закупоривается и перестает пропускать кровь. Транзиторная ишемия редко становится непосредственной причиной развития очага некроза и других необратимых последствий, но является тревожным сигналом наличия серьезного нарушения гемодинамики.
В большинстве случаев (более 75%), при отсутствии лечения, после ишемической атаки у пациента развивается инсульт (острое нарушение кровоснабжения головного мозга) на протяжении первого года. Согласно клиническим исследованиям, микроинсульт – своеобразная адаптация организма к сосудистым патологиям, т.к. они провоцируют формирование дополнительных артериальных веточек. По статистике, перенесенные без предварительных ТИА инсульты характеризуются более тяжелым течением и осложнениями.
Причины
В большинстве случаев микроинсульт развивается молниеносно под действием сразу нескольких факторов. Выделяют несколько основных причин ишемического поражения:
- Системный атеросклероз. Представляет собой закупорку холестериновыми бляшками артерий крупного и мелкого калибра.
- Окклюзия (нарушение проходимости) сонных артерий. Как правило, является следствием атеросклеротического поражения, спазма, аномалий анатомического строения, болезни Хортона. Выделяют травматическую окклюзию вследствие черепно-мозговой травмы.
- Кардиогенная тромбоэмболия. Возникает из-за нарушений гемодинамики в сердечной мышце и является следствием клапанных пороков, аритмий, инфарктов, ревматизма, эндокардита.
- Воспалительная ангиопатия. Развивается у лиц молодого возраста по причине наличия аутоиммунных болезней, антифосфолипидного синдрома.
- Эндокринные заболевания. Нарушения обменных процессов, сахарный диабет провоцируют образование тромбов, бляшек на стенках сосудов.
- Психоэмоциональное перенапряжение. Стрессы часто становятся причиной спазма артерий головного мозга.
Формы и стадии
Согласно международной классификации болезней (МКБ-10), ишемическое поражение классифицируется по локализации патологии. Выделяют следующие типы ТИА:
- вертебро-базилярного бассейна (ВББ);
- каротидного бассейна;
- ТИА при синдроме преходящей слепоты;
- ТИА при транзиторной глобальной амнезии.
По частоте возникновений транзиторная ишемическая атака бывает редкой (возникает не чаще 2 раз в год), средней (от 3 до 6 раз в год) и частой (раз в месяц и чаще). В зависимости от выраженности клинических симптомов и тяжести состояния пациента классифицируют ТИА на легкую (до 10 минут), средней тяжести (до 3-4 часов) и тяжелую (от 12 часов до суток).
Развитие атаки всегда протекает по одному типу, независимо от ее этиологии. Механизм патогенеза ишемического поражения церебральных тканей включает 3 этапа:
- Ауторегуляцию. На этом этапе происходит расширение церебральных артерий в ответ на резкое снижение давления мозгового кровотока. Сопровождается значительным увеличением объема крови.
- Олигемию. На этой стадии происходит дальнейшее декомпенсированное снижение перфузионного давления, которое приводит к критическому уменьшению кровоснабжения, но уровень кислородного обмена сохранен.
- Ишемическую полутень или обратимую ишемию. Развивается при продолжающемся уменьшении давления, характеризуется значительным снижением кислородного обмена, которое приводит к гипоксии и гибели нейронов.
- Ишемический инсульт. Происходит при отсутствии восстановления кровотока.
Диагностические критерии
В первую очередь нужно отличить транзиторную ишемическую атаку от ишемического инсульта, синкопальных состояний у пациентов с сосудистыми дистониями, а также от нарушений координации у людей с патологией ЛОР-органов.
Для этого нужно провести следующие исследования:
- Подтвердить наличие кардиоваскулярного заболевания (атеросклероза, гипертонической болезни, пароксизмальной аритмии, системных васкулитов, заболеваний крови и т.д.). В этом нам поможет общий анализ крови (определить количество форменных элементов), биохимический анализ (найти маркеры воспалительного процесса или специфические факторы, которые подтолкнут на мысль о васкулите, а также определить уровень липидов), ЭКГ (укажет на нарушение ритма), эхокардиография, измерение артериального давления.
- Неврологическое исследование – проверка всех рефлексов, чтобы подтвердить или опровергнуть неврологический дефицит.
- Осмотр ЛОРа.
- Компьютерная томография или магнитно-резонансная томография – при ТИА никаких очаговых изменений на снимке не будет. Если же на КТ визуализируются небольшие участки уменьшения плотности ткани, то нужно говорить о лакунарном инсульте.
Инструментальные исследования
С целью определения степени поражения сосудов головного мозга, как и его вещества, обнаружения любых других фоновых заболеваний, врачи рекомендуют пройти такие инструментальные исследования, как:
- ЭКГ;
- эхокардиографию;
- офтальмоскопию;
- УЗДГ (в первую очередь, данное исследование выполняется для магистральных артерий головы);
- спондилографию шейного отдела;
- триплексное (или дуплексное) сканирование сосудов интракраниального и экстракраниального типов;
- ангиографию сосудов (с целью обнаружения сосудистой аномалии).
Все жалобы пациента обычно присущие для хронического типа ишемии головного мозга, также могут обнаруживаться при разного рода соматических патологиях и в отдельных случаях при онкологии. Присущие хронической ишемии головного мозга симптомы могут быть и признаками различных психических расстройств и эндогенных нарушений. Поэтому необходима дифференциальная диагностика. Но она будет проблематичной потому, что хроническую ишемию головного мозга часто путают с нейродегенеративными недугами, которым присущи такие же когнитивные отклонения и проявления неврологического характера.
Заболеваниями, с которыми следует дифференцировать хроническую ишемию головного мозга, являются:
- надъядерный паралич прогрессирующего вида;
- болезнь Паркинсона;
- кортико-базальная дегенерация;
- болезнь Альцгеймера;
- мультисистемная атрофия.
Очень часто требуется проводить дифференциальную диагностику данного заболевания со злокачественными и доброкачественными опухолями головного мозга, идиопатической дисплазией, нормотензивной гидроцефалией и атаксией.
Что показывает КТ при инсульте?
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно. Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии. Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед. наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются. Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»). Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
На 18-20 сутки признаки «эффекта затуманивания» уменьшаются. Показатели плотности серого вещества уменьшаются из-за отека мозга. По истечении 1-1,5 месяцев показатели плотности серого вещества сравниваются с белым веществом. Формируется глиомезодермальный рубец с полостью или кистозное новообразование.
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Профилактика
Несмотря на отсутствие надежных исследований, демонстрирующих эффективность изменения образа жизни в предотвращении ТИА, многие медицинские работники рекомендуют их. Это включает:
- Отказ от курения
- Уменьшение количества жиров, чтобы уменьшить образование зубного налета.
- Соблюдайте здоровую диету, включая много фруктов и овощей.
- Ограничение натрия в рационе, тем самым снижая артериальное давление
- Регулярно занимайтесь спортом
- Умеренное употребление алкоголя , стимуляторов , симпатомиметиков и т. Д.
- Поддержание здорового веса
Кроме того, важно контролировать любые сопутствующие заболевания, которые могут увеличить риск инсульта или ТИА, в том числе:
- Гипертония
- Высокое содержание холестерина
- Сахарный диабет
- Мерцательная аритмия
Причины инсульта
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
Факторы риска и причины инсульта
Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
Сахарный диабет – сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.