Аневризма аорты
Содержание:
Методы лечения аневризмы аорты
Существует несколько методик лечения аневризмы аорты
Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
Наблюдение за пациентом в динамике
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
Открытое хирургическое вмешательство: резекция аневризмы и протезирование аорты
Хирургическое лечение направлено на профилактику жизнеугрожающих осложнений. Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, эмболизацию, инфекцию протеза и почечную недостаточность.
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
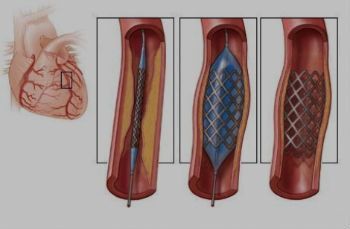
Эндоваскулярное протезирование аневризма аорты: установка стент-графта
Эндопротезирование аневризмы аорты является современной альтернативой открытому вмешательству. Операция выполняется под спинальной или местной анестезией через небольшие разрезы/проколы в паховых областях. Через вышеуказанные доступы в бедренную артерию под контролем рентгена вводятся катетеры. По которым, в дальнейшем, будет подводится эндопротез к аневризматическому расширению. Эндопротез или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом. Последним этапом операции является установка стент-графта в место аневризматического расширения аорты.
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
1.Общие сведения
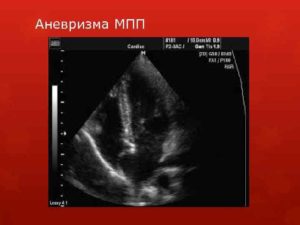
Аневризма (изредка употребляется менее корректный термин «аневризм») – локальное выбухание, выпячивание какой-либо граничной поверхности в виде растянутого мешка, либо веретенообразное расширение стенок кровеносного сосуда (мешотчатые аневризмы также встречаются на сосудах, однако значительно реже). Таким образом, аневризма межпредсердной перегородки (МПП) – это искривление мембраны, отделяющей правое предсердие от левого. В норме эта перегородка герметична, сравнительно пряма и не выгибается, – по крайней мере, существенно, – ни в одну из сторон.
Аневризма МПП многими авторами квалифицируется как патология лишь в том случае, если выпячивание в какую-либо сторону (в правое предсердие, в левое или S-образно) превышает 10 мм и сочетается с пролапсом (провисанием) митрального клапана. В пересчете к общей популяции такая аномалия встречается редко, чаще она сопутствует врожденным заболеваниям соединительной ткани. Аневризму МПП называют «малой сердечной аномалией» или «малым пороком сердца», поскольку в большинстве бессимптомных случаев она не представляет реальной опасности и не нуждается в лечении, да и обнаруживается, как правило, случайно. Однако из этого отнюдь не следует, что о данной аномалии можно забыть, не придавая ей никакого значения: ситуация может резко усугубиться с началом увеличения аневризмы, истончения МПП и ее спонтанного прорыва, после чего динамика становится уже непредсказуемой.
Лечение Артериовенозного аневризма:
Консервативное лечение.Симптоматическое лечение сводится в основном к противосудорожной терапии у больных с эпилептическим синдромом. При кровоизлияниях из АВА применяются препараты, способствующие тромбообразованию, обезболивающие, седативные средства.
Хирургическое лечение.При вентрикулярных кровоизлияниях могут возникнуть показания для дренирования желудочков мозга. Радикальным методом лечения является хирургическое вмешательство, которое может заключаться в удалении (экстирпации) АВА или ее «выключении» из кровотока с помощью эндовазальной операции.
Показания к хирургическому лечению АВА. Показания не столь четки и определенны, как при артериальных аневризмах. Часто при больших распространенных АВА, проявляющихся лишь эпилептическими припадками и медленным прогрессированием очаговой симптоматики, целесообразно вообще воздержаться от операции.
При АВА, являющихся источником многократных кровоизлияний, в большинстве случаев операция становится жизненно показанной. Тип операции (иссечение АВА или эндовазальное вмешательство) зависит от ряда причин, в том числе и от технических возможностей выполнения этих операций.
Иссечение АВА. Современная микрохирургическая техника позволяет успешно удалять даже большие, глубоко расположенные АВА и АВА, локализующиеся в функционально важных областях мозга (речевая, моторная). Удаление АВА, как правило, надо начинать с обнаружения и «выключения» приводящих артерий, а в последующем – дренажных вен. Следует отметить, что дифференцировать вены АВА от артерий иногда сложно, поскольку по ним оттекает алая артериальная кровь. Отступление от этого правила может привести к трагическим последствиям – отеку мозга, неконтролируемому кровотечению из сосудов АВА. Оперируя под микроскопом, хирург выделяет клубок сосудов АВА строго по границе с мозгом, коагулируя (или клипируя) и затем пересекая подходящие к нему артерии. Наличие гематом или кистозных полостей после перенесенных ранее кровоизлияний облегчает обнаружение и удаление АВА.
Эндовазальное «выключение» АВА. Наиболее распространенным и обоснованным является тромбирование клубка АВА (того звена, в котором имеются непосредственные коммуникации между артериями и венами) с помощью быстротвердеющих пластических масс или эмболов, подводимых к АВА специальными катетерами. Чтобы добиться тромбирования большей части АВА, иногда приходится проводить не одно, а несколько эндовазальных вмешательств. «Выключение » приво дящих артерий как метод лечения обосновано в редких случаях. Как правило, эта операция, так же как и применявшаяся раньше перевязка сонной артерии на шее, малоэффективна, поскольку АВА через некоторое время вновь начинает с той же интенсивностью заполняться из коллатеральных источников. «Выключ ение» АВА мо жет быть достигнуто комбинированным методом: сначала производится эндовазальная операция для уменьшения кровотока в АВА, затем частично тромбированный клубок сосудов АВА иссекается.
Радиохирургическое лечение. Небольшие, в первую очередь глубинные АВА, могут быть облитерированы с помощью направленного строго сфокусированного облучения пучком (или пучками) частиц высокой энергии: гамма-лучами, протонами, электронами (облучение вызывает пролиферацию интимы и приводит к запустеванию сосудов АВА).
Наилучшие результаты получены при использовании гамма-ножа с множеством кобальтовых источников излучения. Близкие результаты могут быть получены с помощью облучения пучком протонов или электронов. Надо, однако, иметь в виду, что вызвать облитерацию удается только при сравнительно небольших АВА, при этом облитерация наступает только через 1,5–2 года после облучения. В течение этого периода сохраняется опасность повторных кровоизлияний из АВА.
Прогноз для жизни
Прогноз заболевания зависит от места локализации сосудистого выпячивания и его размеров. Также огромное влияние оказывает первоначальное состояние пациента. Смертность в случае разрыва аневризмы мозга превышает 30-50%. У выживших пациентов иногда остаются последствия перенесенного состояния в виде ограничений движения, нарушения когнитивных функций и значительного снижения качества жизни. Летальность после повторного кровоизлияния превышает 70%.
Поэтому так важно во время проводить оперативное лечение, обращаясь к квалифицированному нейрохирургу. Операцию откладывают только при наличии определенных медицинских показаний
Лечение
При выявлении небольших аневризм сосудов головного мозга больному рекомендуется постоянное наблюдение у врача с проведением исследований, позволяющих контролировать рост и состояние сосудистого выпячивания. Эти клинические случаи не являются показанием для хирургического лечения, но нуждаются в постоянном мониторинге патологического процесса. Для предупреждения роста аневризмы пациенту назначаются препараты для контроля артериального давления, пульса и уровня холестерина в крови. При необходимости проводится лечение последствий черепно-мозговых травм или инфекций.
В большинстве случаев при аневризмах сосудов головного мозга больному назначается и консервативное, и хирургическое лечение.
Для предупреждения разрыва аневризмы пациенту назначаются следующие лекарственные средства:
- блокаторы кальциевых каналов – принимаются для профилактики церебрального спазма;
- антигипертензивные средства – назначаются для предупреждения скачков артериального давления, которые могут становиться причиной разрыва аневризмы;
- противосудорожные препараты – используются для профилактики судорог;
- обезболивающие и противорвотные – назначаются для облегчения состояния больного.
Хирургическое лечение аневризмы проводится для предотвращения ее разрыва или устранения проявлений, вызываемых сдавлением тканей. Для этого могут выполняться следующие виды вмешательств:
- Клипирование шейки аневризмы. Эта операция выполняется путем классического доступа с применением микрохирургического оборудования. Сосуд с аневризмой выключается из общего кровотока, и хирург выделяет шейку выпячивания. После этого на нее накладывается клипса, прекращающая поступление крови в аневризму.
- Укрепление стенок сосуда с аневризмой. Во время операции на пораженный отрезок сосуда накладывается хирургическая марля, которая вызывает нарастание соединительной ткани и формирование капсулы. Этот метод используется нечасто, так как после проведения таких операций существует высокий риск послеоперационного кровотечения.
- Стереотаксическая электрокоагуляция или искусственное тромбирование аневризмы коагулянтами. Во время операции хирург при помощи электрокоагуляции или введения коагулянтов добивается закупоривания аневризмы.
- Траснкраниальное удаление артериовенозных мальформаций. Операция проводится при помощи микрохирургического оборудования и нейронавигации. При расположении артериовенозных мальформаций в труднодоступных для хирургического иссечения местах применяются методики радиохирургии, позволяющие добиваться закрытия мальформаций на протяжении нескольких лет после вмешательства.
- Эндоваскулярная окклюзия аневризмы. При этом малоинвазивном вмешательстве проводится установка спирали, которая закрывает аневризму и обеспечивает ее тромбирование. Доступ к пораженному сосуду обеспечивается через бедренную артерию под контролем ангиографии.
При разрыве аневризм сосудов головного мозга план лечения зависит от клинического случая. Иногда предпринимается выжидательная тактика, заключающаяся в назначении больному консервативного лечения, принцип которого аналогичен терапии при геморрагическом или ишемическом инсульте. При внутримозговых гематомах могут выполняться следующие виды хирургических операций:
- Транскраниальное удаление гематомы. Операция проводится путем трепанации черепа и энцефалотомии над местом скопления крови или путем обхода особенно важных участков головного мозга. Во время вмешательства хирург удаляет скопления крови вместе с пропитанными кровью или некротизированными участками тканей мозга.
- Стереотаксическая аспирация. Удаление крови выполняется при помощи стереотаксического аппарата, который устанавливается в полость гематомы через небольшое отверстие в черепе (до 2,5 см) и разрез мозговых оболочек (до 1,5 см). В полость гематомы вводится узкий шпатель с наконечником аспиратора, который откачивает кровь. Эти операции выполняются при скоплении крови в труднодоступных местах или при тяжелом состоянии больного.
- Эндоскопическая эвакуация. Эта малоинвазивная операция выполняется при помощи нейроэндоскопа, который вводится в полость гематомы через трепанационное отверстие. Кровь отсасывается при помощи отсоса. Весь процесс вмешательства контролируется компьютерной томографией. Эти операции показаны пожилым больным и пациентам, которые находятся в тяжелом состоянии.
При кровоизлиянии в желудочки мозга выполняется наружное вентрикулярное дренирование. Во время операции хирург вводит конец дренажной системы в полость желудочка, а второй помещает в емкость для сбора цереброспинальной жидкости.
Как проявляется аневризма головного мозга?
До тех пор, пока стенка сосуда не разорвется и кровь не попадет в окружающие ткани, аневризма головного мозга часто не дает никаких симптомов. Иногда большая аневризма головного мозга может сдавливать соседние структуры и вызывать симптомы, похожие на опухоль головного мозга (например, головные боли, различные неврологические нарушения в зависимости от расположения структур, которые она сдавливает).
Риск разрыва аневризмы головного мозга, в основном, зависит от ее характеристик, а также от факторов риска, связанных с пациентом. Женщины и пожилые люди более подвержены риску разрыва аневризмы головного мозга. Семейная предрасположенность также важна. Родственники первой степени родства пациентов с субарахноидальным кровоизлиянием имеют в несколько раз больший риск развития этого же заболевания. У родственников второй степени родства этот риск уже сопоставим со средним риском в популяции.
Из поддающихся изменению факторов риска только курение табака, артериальная гипертензия и злоупотребление алкоголем связаны со статистически существенным увеличением риска субарахноидального кровоизлияния. Некоторые авторы предполагают, что использование оральных контрацептивов также связано с более высокой частотой субарахноидального кровоизлияния. Такие характеристики аневризмы, как расположение в, так называемой, вертебро-базилярной системе (позвоночные, базилярные, задние артерии головного мозга), большой диаметр (> 10 мм) или кровотечение в анамнезе также связаны с более высоким риском разрыва. На естественное течение не лопнувшей аневризмы и решение относительно терапевтической тактики влияют :
1. факторы, связанные с пациентом:
возраст пациента, случаи возникновения субарахноидального кровоизлияния в анамнезе,
сопутствующие проблемы со здоровьем, такие как хронические заболевания или специфические синдромы, связанные с повышенным риском возникновения аневризмы (поликистоз почек, синдром Марфана, синдром Элерса-Данлоса, нейрофиброматоз),
употребление психоактивных веществ (алкоголь, наркотики ),
2. характеристики аневризмы:
размер,
локализация,
морфология,
3. ятрогенные факторы:
опыт людей, принимающих участие в диагностике, и операционной бригады.
Некоторые аневризмы дают неспецифические симптомы, такие как головная боль, расширение одного зрачка, двойное зрение (диплопия), опущение век. Однако чаще всего пациенты узнают о наличии аневризмы во время ее разрыва, то есть субарахноидального кровоизлияния. В начале возникает внезапная и очень сильная головная боль, часто описываемая людьми, ощутившими ее на себе, как самая сильная в жизни. Также могут быть другие симптомы, такие как ригидность затылочных мышц, светобоязнь, тошнота и рвота. Некоторые пациенты теряют сознание, возникают парезы или афазии (нарушения речи), а при очень тяжелых состояниях — кома или даже смерть.
Часто разрыв аневризмы головного мозга случается во время тяжелых физических нагрузок, стрессовых ситуаций или сексуальной активности.
Почему возникает заболевание
Как правило, в аневризмах находят отложения кальция, поэтому первопричиной их считают атеросклеротические изменения, хотя совсем нельзя исключить, что кальцинированные отложения — следствие неадекватной гемодинамики в патологическом выпячивании сосуда. В настоящее время всё больше склоняются к генетической природе аневризм, так мутация в одном из локусов 9 хромосомы в 20% случаев ассоциируется с развитием аневризмы, локус этой хромосомы также был связан с высокой вероятностью выраженного атеросклероза коронарных артерий. Возможно, что генетическая мутация, в первую очередь, способствует атеросклерозу, а развитие аневризмы уже вторично.
Генетическая мутация вполне объясняет высокую частоту наследования аневризм родственниками первой степени по мужской линии, наличие патологии у каждого десятого с синдромом Марфана и некоторых наследственных «сосудистых» синдромах. Инфекционные или «микотические» аневризмы могут быть следствием инфицирования существующей аневризмы, они характеризуются значительным утолщением стенки сосуда, предполагают, что мощный воспалительный вал образуется в ответ на атеросклеротическое изменение.
До эры антибиотиков «главным поставщиком» аневризм был сифилис, но чаще это был сифилитический аортит с воспалением большого участка и формированием патологического расширения по всему диаметру на значительном протяжении. Сегодня нередкой причиной первичной воспалительной аневризмы становятся стафилококки и сальмонелла. Считают, что старение человека способно приводить к дегенерации и некрозу оболочки сосуда, поэтому аневризмы возникают в зрелом возрасте, а важнейшими факторами риска аневризмы являются мужской пол, возраст старше 50 лет и курение. Роль табакокурения настолько значительна, что отказ от дурной привычки — важнейшая терапевтическая стратегия.
Прогнозы
Перспективы пациента с аневризмой оцениваются по многим параметрам. Имеют значение размер, локализация и характер выпячивания, его тенденции к увеличению. Если образование небольшое, не растет и никак не проявляется, можно прожить всю жизнь без разрыва или операции. Наличие хронических заболеваний, негативно сказывающихся на состоянии сосудистой стенки, прогнозы ухудшает. В этом случае риск разрыва или формирования новой аневризмы многократно возрастает.
Согласно статистическим данным, разорвавшееся выпячивание приводит к смерти в диапазоне от 30 до 50% всех случаев. Среди выживших около трети приобретают стойкую инвалидность, а у четверти кровоизлияния происходят повторно. При этом второй разрыв приводит к летальному исходу уже гораздо чаще – в 70% случаев.
Виды аневризмы
1. Aneurysmaverum, истинная аневризма.
При данной форме расширены все три слоя сосудистой стенки. Морфология может различаться: участок расширения принимает форму мешка или «расплывчатую» форму.
Впрочем, расширение сосуда на отдельных участках может иметь и естественное происхождение. Но резких расширений естественного происхождения не бывает. О патологии и об аневризме говорят в том случае, если на участке расширения диаметр сосуда на 50 процентов и более превышает его диаметр на других участках.
Аневризмы возникают и развиваются постепенно, на протяжении нескольких лет. Процесс не отмечен особой симптоматикой, особенно вначале. Поздние симптомы могут сразу же приобрести тяжелую форму: разрыв сосуда, его расслоение, тромбоз, эмболия (закупорка), компрессия или разрушение соседствующих тканей, органов и т.д.
2. Aneurysmaspurium, ложная аневризма.
При ложной аневризме нет расширения сосуда, а есть его «видимость». Если дефекты различного рода нарушают целостность всех трех слоев сосудистой стенки, то возникает кровотечение, способное принять локальную форму. Кровь не разливается, а остается внутри капсулы из соединительной ткани. Это так называемая пульсирующая гематома, внешне похожая на аневризму.
3. Aneurysmadissecans, расслаивающаяся аневризма.
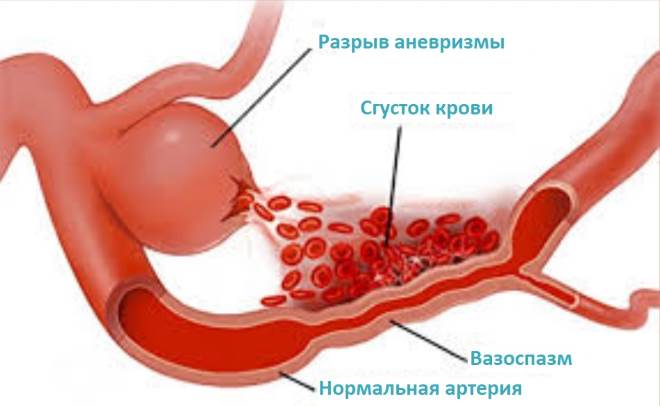
Место образования расслаивающей аневризмы – аорта. При расслаивающейся аневризме кровь затекает между внутренним и средним слоями ее стенки. Расслоение аорты может быть следствием истинной аневризмы, но может развиваться и как самостоятельный недуг. В случае прорыва внешней стенки аорты наступает резкая кровопотеря, что почти всегда приводит к смерти, даже при своевременно начатом лечении. Отслоение внутреннего слоя с затеканием крови в средний слой угрожает разрывом внешней стенки уже через несколько часов
Важно не допустить этого. В редких случаях разрыв внутреннего слоя происходит с самоизлечением
Клинические проявления аневризмы
Главные симптомы связаны с большими размерами аневризмы. Она начинает сдавливать ткани головного мозга. Поэтому если размеры маленькие, то признаков заболевания не будет. Диагностика аневризмы в этом случае носит случайный характер.
При быстром росте образования появляются симптомы:
- давящая сильная головная боль;
- нарушение функций головного мозга, речи, зрения, слуха;
- появление мушек перед глазами;
- головокружение, которое появляется в покое или при незначительных физических нагрузках;
- потеря памяти, внимания, концентрации;
- рвота, тошнота, дисфагия;
- постоянная усталость, быстрая утомляемость;
- приступы судорог.
Аневризма может разорваться. На это влияют несколько причин: быстрое повышение артериального давления, стрессовая ситуация, травма, лихорадка, злоупотребление никотином или алкоголем.
При разрыве человек чаще всего теряет сознание и наступает коматозное состояние. Тяжесть течения заболевания зависит от размеров и месторасположения образования. Если аневризма находилась в субарахноидальном пространстве, то будет субарахноидальная гематома. Клинически это проявится симптомами сдавливания. Если местоположение выпячивания сосудов находилась в веществе головного мозга, наступит геморрагический инсульт. Это более тяжелое состояние.
Симптомы разрыва аневризмы:
- сильнейшая головная боль;
- головокружение;
- тошнота, рвота;
- нарушение сознания, речи, зрения, слуха, координации;
- судороги.
При первых симптомах разрыва необходимо доставить человека в больницу или вызвать скорую. Первая доврачебная помощь заключается в том, что нужно уложить больного с возвышенным головным концом, обеспечить приток свежего воздуха, расстегнуть и снять все одежду, которая мешает человеку дышать, проверить проходимость верхних дыхательных путей.
Методы диагностики

Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
МРТ — предоставляет данные о локализации аневризмы и ее размеры.
УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
Лекарства
Фото: grud.guru
При возникновении странной и резкой головной боли человек обязан немедленно обратиться в ближайшее медицинское заведение за квалифицированной помощью. Медикаментозно болезнь не лечат, но существует профилактика и реабилитация после операции.
Хирургическое вмешательство на сегодняшний день является единственным и самым перспективным методом лечения аневризмы. Лечение специальными препаратами используется только для стабилизации пациента или в той ситуации, когда оперативная операция противопоказана или вообще невозможна.
Химические препараты не способны устранить аневризму, они лишь снижают вероятность разрыва сосуда путем устранения критических факторов. Часть лекарственных средств входит в комплекс общей терапии, который направлен в первую очередь на облегчение симптоматики первоначальной патологии у пациентов. Какие же витамины и препараты принимаются при аневризме сосудов головного мозга?
Блокаторы для кальциевых каналов
Главный представитель группы нимодипин. Химический препарат надежно блокирует кальциевые каналы в мышечных клетках сосудистых стенок. Сосуды расширяются. Кровообращение в мозговых артериях значительно улучшается. Эти препараты просто незаменимы при профилактике опасных спазмов артерий.
Антациды
В основе принципа действия лежит блокировка H2 гистаминовых рецепторов желудка. В результате снижается его кислотность и значительно снижается секреция желудочного сока. В данную группу входит Ранитидин.
Противосудорожные препараты
На сегодняшний день Фосфенитоин является основным представителем данной группы. Препараты вызывают надежную стабилизацию мембран в нервных клетках. Патологические нервные импульсы заметно замедляются и не распространяются.
Противорвотные препараты
В основном применятся прохлорперазин. Уменьшается рвотный рефлекс за счет блокировки постсинаптического дофаминовых рецепторов в мезолимбическом отделении головного мозга.
Обезболивающие средства
Для устранения боли очень эффективен морфин. Уровень болевых ощущений снижается в результате воздействия на особые опиоидные рецепторы.
Антигипертензивные препараты
В последнее время применяются три основных препарата: лабеталол, каптоприл, гидралазин. За счет воздействия на ферменты и рецепторы уменьшается общий тонус артерий, предотвращается разрыв.