Травмы ног (лодыжек, ступней, пальцев ног)
Содержание:
Как оказать первую помощь при кровотечении
Для начала визуально определите вид кровотечения: артериальное, венозное или капиллярное. Любое из них потенциально опасно для жизни.
Артериальное кровотечение возникает при повреждении артерий (крупные пульсирующие трубки различного диаметра, кровь по которым проходит от сердца к органам и тканям под высоким давлением), наиболее опасно.
- Признаки: из раны сильной пульсирующей струей бьет кровь алого цвета.
- Первая помощь: прижмите пальцами кровоточащий сосуд или наложите жгут (выше места ранения, поскольку направление тока крови — от центра к периферии; летом жгут держат до 1,5 часов, зимой — до 40 минут (ставьте секундомер на смартфоне тотчас после наложения жгута). Когда истечет это время и будете перекладывать жгут, применяйте пальцевое прижатие в ране или на протяжении (см. далее).
Придайте кровоточащей области приподнятое положение, наложите чистую давящую повязку, максимально согните конечность в суставе. Прижимайте сосуды выше раны в определенных анатомических точках — там, где менее выражена мышечная масса, сосуд проходит поверхностно и его можно прижать к подлежащей кости (прижатие на протяжении).
Прижимать лучше не одним, а несколькими пальцами одной или обеих рук, выстроенными в одну линию.
Жгут накладывают при повреждении крупных артерий конечностей выше раны, чтобы он полностью пережимал артерию.
Жгут накладывают при приподнятой конечности, подложив под него мягкую ткань (бинт, одежду и др.), делают несколько витков до полной остановки кровотечения. Витки должны ложиться вплотную один к другому, чтобы между ними не попадали складки одежды. Концы жгута надежно фиксируют (завязывают или скрепляют с помощью цепочки и крючка).
При крайней необходимости более продолжительного пребывания жгута на конечности его ослабляют на 5–10 минут (до восстановления кровоснабжения конечности):
- на это время пальцами прижмите поврежденный сосуд. Такую манипуляцию можно повторять несколько раз, но при этом каждый раз сокращая продолжительность времени между манипуляциями в 1,5–2 раза по сравнению с предыдущей.
- Жгут должен лежать так, чтобы он был виден. Пострадавшего с наложенным жгутом немедленно направьте в лечебное учреждение.
Венозное кровотечение возникает при повреждении стенок вен и отличается тем, что из раны медленной непрерывной струей вытекает темная кровь.
Первая помощь: придать приподнятое положение конечности, наложить давящую повязку, максимально согнуть конечности в суставе. При сильном венозном кровотечении прижмите поврежденный сосуд к кости на 5–8 см ниже раны. При выраженном кровотечении из вен нижних конечностей существует реальная опасность эмболии (попадания воздуха, частиц жира/ткани в вену и заноса их в легкие, головной мозг и т.п.), поэтому следует немедленно наложить на рану давящую повязку.
Капиллярное кровотечение — следствие повреждения мельчайших кровеносных сосудов (капилляров), кровоточит вся раневая поверхность.
Первая помощь: наложите давящую повязку. На кровоточащий участок наложите бинт (марлю), можно использовать чистый носовой платок.
Наиболее частыми причинами внутреннего кровотечения являются дорожно-транспортные происшествия (удар водителя грудью и животом об рулевое колесо, наезд на пешехода — в результате происходит разрыв внутренних органов, например селезенки, печени, в более редких случаях почки, поджелудочной железы). Эти состояния относятся к угрожающим жизни.
Заподозрить внутреннее кровотечение можно, если известны обстоятельства происшествия и пострадавший сначала возбужден, затем становится заторможенным, бледным. Может выделяться холодный липкий пот, дыхание может стать частым и поверхностным.
Действия при внутреннем кровотечении:
- максимально быстро вызвать скорую помощь;
- оценить ситуацию и обеспечить безопасные условия для оказания первой помощи;
- создать больному или пострадавшему полный покой;
- положить на область предполагаемого источника кровотечения холод (пузырь со льдом или снегом, холодной водой);
- возможно положить пострадавшего на спину с приподнятыми ногами для улучшения кровоснабжения головного мозга.
Причины психологических травм
Причиной психотравмы может стать любое событие. Единственным классификатором причин психологических травм можно считать возраст пациента (дети и взрослые). Во-первых, психика ребенка более уязвима и восприимчива к негативным эмоциям. Во-вторых, характер травмирующих событий в детском возрасте иной, в сравнении с ситуациями, которые происходят во взрослой жизни.
Психологические травмы детства оказывают наиболее сильное влияние не только на психологическую устойчивость, но и на формирование характера, принципов, мировоззрения ребенка. Наиболее часто психотравмирующий опыт у детей связан с такими событиями:
- деспотическое воспитание со стороны родителей;
- унижения, отсутствие веры, насмешки, от родителей;
- развод родителей;
- смерть мамы, папы, брата, сестры;
- неприятие со стороны сверстников (унижения, оскорбления, насмешки и т.д.);
- физическое и сексуальное насилие, моральное давление;
- насилие в семье (например, когда отец бьет маму);
- наличие вредных привычек у родителей (алкоголизм, наркотики, разгульный образ жизни и т.д.);
- несправедливое поведение по отношению к ребенку;
- разочарование в «авторитетном» взрослом.
Работа с психологической травмой в детском возрасте обязательно проводится профильным специалистом. Если оставить знаковое негативное событие в жизни ребенка без внимания, то психотравма становится основой жизненного сценария уже взрослого человека. Она формирует раздражительность, нервозность, угнетенные состояния, депрессии, склонность к насилию. Детская психологическая травма во взрослой жизни может стать причиной серьезных психических проблем – невроз, психоз, др.
Во взрослом, сознательном возрасте нарушение адекватности поведения может связываться не только с детскими страхами, обидами, травматическими воспоминаниями. Сильные негативные эмоции провоцируют такие ситуации:
- внезапная смерть родного человека;
- бракоразводный процесс;
- прерывание беременности (особенно в третьем триместре);
- пережитая автомобильная авария;
- диагностирование тяжелого заболевания;
- потеря возможности самостоятельно двигаться, ухаживать за собой;
- террористические акты, военные действия;
- переживания за судьбу близкого человека, который подвергся насилию, унижению;
- сексуальное и физическое насилие;
- сильные стрессы;
- и многие другие
Гематомы мягких тканей
Делятся гематомы мягких тканей на 3 типа:
- Легкие – появляются за 24 часа после повреждения и сопровождаются слабой болью. Специальное лечение не требуется.
- Средние – появляются за 5-6 часов и сопровождаются болевым синдромом и припухлостью. Двигательная функция конечности ухудшается. Требуется консультация .
- Тяжелые – образуются за 2 часа после повреждения тканей. Функция конечности нарушается, наблюдается острая боль и разлитая припухлость. Нужно немедленно обратиться к врачу для определения стратегии лечения.
Сразу после травмы появляется припухлость, а кожа приобретает багрово-синюшный оттенок. Спустя 5 дней кожа приобретает зеленый оттенок, так как распадается гемоглобин. Постепенно гематома рассасывается и «стекает» вниз.
Если нет осложнений, то гематома рассасывается самостоятельно. В худшем случае появляется твердый участок, который вызывает дискомфорт и нарушает двигательную функцию. При образовании внутримышечного уплотнения внешние симптомы наблюдаются редко, но конечность значительно опухает и внутри образуется область, прикосновение к которой вызывает сильную боль.
При образовании крупных уплотнений требуется хирургическое вмешательство. Лечение проводит травматолог. Вскрытие инфицированных уплотнений выполняет хирург после комплексной диагностики. Операция проводится в амбулаторных условиях, но при крупных гематомах нужна госпитализация. Проводится вскрытие, в ходе которого удаляются кровяные сгустки, и осуществляется промывание. Обязательно проводится дренирование и наложение швов. Не накладываются швы только при инфицированных гематомах. Нередко в комплексе назначаются антибиотики для устранения инфекции.
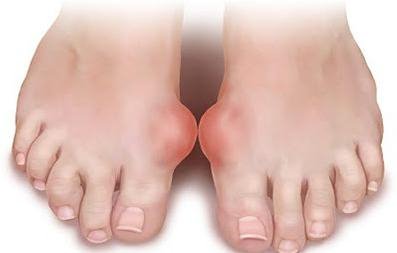
Основные признаки повреждения носа
При получении травмы носа человек испытывает сильную боль, так как нос, как и другие части лица, имеет множество нервных окончаний. Повреждение мягких тканей вызывает отек и образование гематом. На наличие серьезных повреждений структур носа указывают следующие симптомы:
- Кровотечение из носа. Сильное и длительное кровотечение из носа при травме не всегда обусловлено степенью повреждений. Его может спровоцировать гипертоническая болезнь или нарушения свертываемости крови.
- Образование гематом. При повреждении кровеносных сосудов кровь может, как вытекать из носовых ходов, так и скапливаться в мягких тканях. Чаще всего небольшие гематомы проходят самостоятельно, но при обширных кровоизлияниях может возникнуть воспаление. В некоторых случаях большие по размеру гематомы вызывают проблемы с носовым дыханием.
- Изменение формы носа. Этот симптом указывает на серьезные повреждения костных структур носа и часто требует иммобилизации или хирургического лечения. Данные повреждения часто возникают после сильных ушибов или падений, поэтому нередко сопровождаются сотрясением мозга, поэтому требуют тщательной диагностики и последующего лечения. При сотрясении пациентов беспокоит головная боль, головокружение, тошнота, слабость, потеря сознания.
Лечение
Лечение определяется тяжестью травмы. Используются такие методы:
- жесткий ортез;
- репозиция (сопоставление костей) с последующей гипсовой иммобилизацией;
- скелетное вытяжение;
- лечебная артроскопия;
- операция, в ходе которой выполняется металлоостеосинтез, когда отломки кости собираются на металлическую пластину и фиксируются болтами и шурупами.
Оперативное лечение кардинально решает проблему разрывов и переломов, полностью восстанавливает геометрию конечности, сокращает время выздоровления и позволяет после окончания реабилитации не ограничивать себя в движениях.
С первых часов используются анальгетики и противовоспалительные средства. При открытых травмах или большом объеме поврежденных тканей применяются антибиотики и другие медикаменты по показаниям.
На период восстановления используют такие приемы:
- лечебный массаж для активации мышц;
- лечебная физкультура для увеличения объема движений в пострадавшем и смежных суставах;
- физиотерапия (ультразвук, переменные токи, транскраниальная электростимуляция для купирования болевых синдромов и ускорения репарации тканей и т.д.).
Как оказать первую помощь при ожогах
Ожоги по глубине поражения подразделяют на четыре степени:
- I степень: гиперемия и отек кожи, сопровождается жгучей болью;
- II степень: образование пузырей, заполненных прозрачной жидкостью желтоватого цвета (не прокалывайте пузыри!);
- III а степень: распространение некроза на эпидермис (верхний слой кожи становится черным, отмирает);
- III б степень: некрозы всех слоев кожи (чернеет вся кожа, до мышц — они будут снаружи, потребуется хирургическая пластика);
- IV степень: омертвление не только кожи, но и глубжележащих тканей («обугливание», превращение в пепел — восстановление тканей невозможно).
Первая помощь: сбросьте загоревшуюся одежду, облейте водой, засыпьте снегом или накройте горящий участок одежды покрывалом, верхней одеждой. Снимите (срежьте) с пострадавших участков тела одежду (она может быть горячая, особенно из синтетических тканей, может тлеть на теле, усугубляя ожог и принося боль и страдание). Наложите на обожженные поверхности асептические повязки (при помощи бинта, индивидуального перевязочного пакета, чистого полотенца, простыни, носового платка и т.п.). Не используйте жгучие спиртовые растворы антисептика! Лучше просто вода, чем спирт. Допустимо использовать водные растворы хлоргексидина, мирамистина, диоксидина, слабый раствор перикиси водорода. Немедленно направьте пострадавшего в лечебное учреждение.
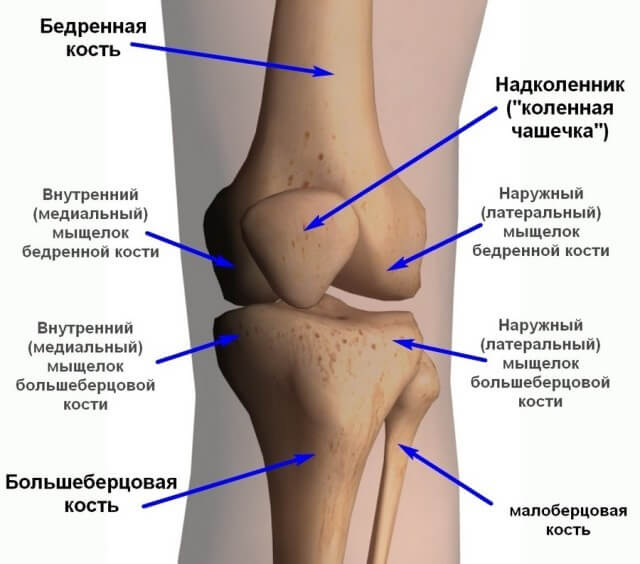
Лечение артроза коленного сустава
Лечение гонартроза в «Тибете» направлено не только на сустав и симптомы заболевания. Обычно оно включает воздействие на обмен веществ, эндокринную, лимфатическую системы, печень, почки.
Ильина Оксана Витальевна, Врач-рефлексотерапевт, гирудотерапевт. Кандидат медицинских наук, доцент кафедры нелекарственных методов лечения и клинической физиологии Первого МГМУ. Стаж работы — 25 лет
С одной стороны, гонартроз – это дегенеративно-дистрофическое заболевание коленного сустава, а с другой стороны он связан со всем организмом. Поэтому лечебное воздействие должно быть комплексным и воздействовать на все причины и факторы заболевания. Такой подход отличается от обычной практики западной медицины и дает более успешные и долговременные результаты.
1-й этап
(диагностика, облегчение симптомов)
На первичном сеансе врач подробно опрашивает пациента о симптомах, обстоятельствах начала и истории развития заболевания, образе жизни и питании. После этого он проводит внешний осмотр. Помимо коленных суставов он исследует язык, кожу, проводит пальпацию биоактивных точек, пульсовую диагностику. С помощью этих методов врач изучает картину дисбаланса системы Бад-кан в организме, который послужил причиной болезни. Пульсовая диагностика дает информацию о работе печени, почек, органов пищеварительного тракта.
Для получения дополнительных данных врач может назначить рентген или МРТ коленного сустава. Рентгеновский снимок показывает величину суставной щели, а томограмма дает более подробную информацию: о структуре суставного хряща, кровеносных сосудах, мягких тканях, капсуле сустава. Нередко гонартроз сопровождается воспалением синовиальной оболочки сустава – синовитом.
На основании данных восточной и аппаратной диагностики врач составляет лечебную программу, определяет схему применения иглоукалывания, моксотерапии, назначает тибетские фитопрепараты.
2-й этап
(восстановление гиалинового хряща)
Главная задача врача клиники «Тибет» – улучшить кровоснабжение коленного сустава, увеличить доставку коллагена для восстановления гиалинового хряща, обеспечить смазку сустава, снять напряжение, облегчить движения и увеличить их амплитуду в колене, активизировать обменные процессы, заживление и восстановление суставного хряща. Для этого он использует различные комбинации методов восточной медицины.
Иглоукалывание
Иглоукалывание при артрозе коленного сустава уменьшает отек, боль и воспаление, стимулирует кровообращение в колене. Акупунктура по меридианам тела улучшает работу печени, почек, выработку коллагена и циркуляцию крови в ногах, устраняет энергетические блоки и повышает уровень тепла в организме. Кроме того, иглотерапия помогает оттоку жидкости из полости сустава при синовите, который часто сопутствует гонартрозу.
Моксотерапия
Прогревание точек в области колена выполняется контактным или бесконтактным способом. В первом случае тлеющими конусами, во втором — полынной сигарой. Эта процедура вызывает приток крови, облегчает боль, активизирует процессы заживления, метаболизма, восстановления в суставе. Моксотерапия по меридианам тела дополняет иглоукалывание. Она повышает уровень тепла, что играет важную роль при болезнях холода, таких как гонартроз. Кроме того, она улучшает обмен веществ, мобилизует защитные силы и механизмы естественного восстановления.
Фитотерапия
Тибетские фитопрепараты при гонартрозе ускоряют обмен веществ и пищеварение, оказывают противовоспалительное и хондропротекторное действие, помогают более быстрому восстановлению гиалинового хряща в коленном суставе.
Точечный массаж
Улучшает кровообращение в колене, помогает доставке к суставу лечебных компонентов фитопрепаратов, коллагена, кислорода, снимает мышечные блоки, улучшает обмен веществ.
Мануальная терапия
Мягкое вытягивание колена разгружает больной сустав, уменьшает нагрузку на хрящевые поверхности, снимает болевые блоки и увеличивает объем движений в колене.
Дополнительные методы
В качестве дополнительного метода врач может применить стоунтерапию. В этом случае нагретые камни вкладываются в руки и подкладываются под ноги. Цель процедуры – увеличить количество тепла в организме (гонартроз – это болезнь холода).
Гирудотерапия используется для улучшения циркуляции крови и кровоснабжения коленного сустава. Ударно-волновая терапия (УВТ) усиливает кровообращение и особенно полезна при сопутствующем тендините.
Первая помощь
Благодаря правильно оказанной первой помощи можно существенно сократить в дальнейшем период реабилитации, уменьшить неприятные симптомы травмы.
Ушибы, растяжения, вывихи
Причиной ушиба является удар тупым предметом, падение. На месте повреждения быстро возникает гематома и отечность. При ушибах нарушается функция поврежденных участков, возникает боль, ограничивается движение. При такой травме необходимо обеспечить покой травмированному месту. Требуется наложить тугую повязку, приподнять поврежденный участок. Чтобы уменьшить боль и воспаление, нужно приложить холодный компресс.
Если есть царапины, их необходимо обработать йодом либо любым другим дезинфицирующим средством. Если случай тяжелый, пострадавшего необходимо как можно быстрее доставить в травмпункт.
Переломы костей
Задачей первой помощи при переломе является иммобилизация конечности, остановка кровотечения, антисептическая обработка раны. Правильно оказанная первая помощь предопределяет, каким будет исход полученной травмы, будут ли осложнения, насколько быстро заживут ткани.
При закрытом переломе необходимо:
- Сразу же вызвать неотложную помощь.
- Далее обеспечить неподвижность конечности, к примеру, подложить под нее валик или скрученное одеяло, подушку.
- Приложить холодный компресс.
- Дать пострадавшему анальгетик.
- Наложить шину.
При открытом переломе необходимо остановить кровотечение, для этого накладывают жгут. Края раны обрабатывают антисептическим препаратом. Требуется наложить шину, не затрагивая костных обломков. Ни в коем случае нельзя пытаться вправить кость самостоятельно. Требуется доставить пострадавшего в медицинское учреждение либо дождаться приезда скорой помощи.
Травмы головы
При такой травме необходимо придерживаться указанного алгоритма оказания первой помощи:
- обеспечить пострадавшему горизонтальное положение тела;
- дыхательные пути освободить от содержимого (например, слизь либо рвотные массы);
- если есть нарушение дыхания, выполнить искусственное дыхание;
- если выделяется кровь или спинномозговая жидкость, провести тампонацию;
- срочно доставить пострадавшего в медицинское учреждение.
Перелом позвоночника
Необходимо дать сильное обезболивающее средство пострадавшему. Далее следует уложить его на горизонтальную поверхность, зафиксировать голову, вызвать скорую помощь. Нельзя сажать человека, пытаться поставить его на ноги, дергать за конечности, пытаться вправлять диски.
Кровотечение
Алгоритм оказания помощи при кровотечении:
- приподнять травмированную конечность;
- наложить жгут выше раны либо давящую повязку;
- доставить пострадавшего в травмпункт.
Лечение.
После диагностики, в зависимости от состояния больного и разновидности проблемы, назначают консервативное или оперативное лечение. В случае, когда можно ограничиться консервативным (например, при вывихах и ушибах), назначается курс терапии. К методам, направленным на скорейшее восстановление, относят вправление сустава, лечебную гимнастику, использование специальных тренажёров, приём медикаментов, инъекции и прочее.
Если же назначается операция, значит, иных способов помочь пациенту нет. Иногда врач предписывает проведение открытой операции, однако чаще обходятся малоинвазивным вмешательством. При получении спортивных травм очень эффективна артроскопия – она позволяет действительно быстро и эффективно диагностировать недуг и сразу же его вылечить.
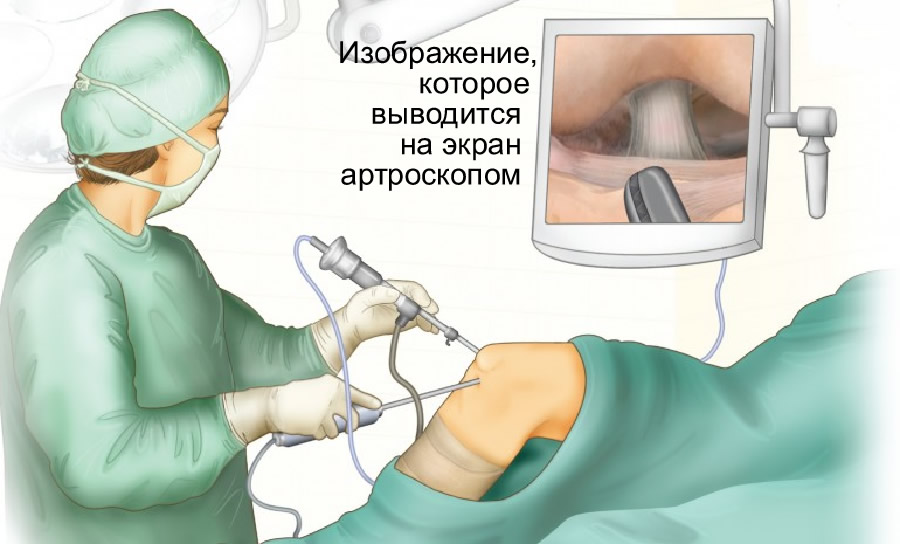
Артроскопия позволяет точно диагностировать характер повреждения. Кроме того, при таком типе операции сшивают связки, мениски и даже выполняют эндопротезирование сустава.
К преимуществам артроскопического метода относят:
- Низкую инвазивность – окружающие сустав ткани почти не повреждаются;
- Применение местной анестезии (особенно актуально для тех, кто склонен к повышенному травматизму или имеет проблемы с сердечно-сосудистой системой);
- Лёгкую реабилитацию – восстановление проходит гораздо быстрее, нежели после классического вмешательства;
- Отсутствие серьёзных дефектов в сфере косметологии – после операции почти не остаётся шрамов, лишь еле заметные следы;
- Высокую результативность, которая доказана многолетним опытом проведения.
Искусственное дыхание и непрямой массаж сердца
Искусственная вентиляция легких
Прежде всего следует убедиться в проходимости дыхательных путей и устранить механические причины, препятствующие дыханию. Для проведения искусственной вентиляции легких по способу «изо рта в рот» необходимо:
- расположиться справа от пострадавшего;
- уложить пострадавшего на спину, расстегнуть стесняющую одежду;
- под лопатки подложить валик, для лучшего запрокидывания головы;
- очистить ротовую полость и глотку от инородных тел и слизи;
- для улучшения проходимости дыхательных путей и профилактики западания языка голову запрокинуть, выдвинуть вперед нижнюю челюсть и раскрыть рот;
- накрыть рот марлей или платком;
- сдавить крылья носа пальцами;
-
сделать глубокий вдох, плотно обхватить губами рот (нос) пострадавшего и с небольшим усилием вдуть воздух в легкие.
Частота вдуваний взрослым 14-15 в минуту, детям — 20, новорожденным — 30. У взрослых воздух нужно вдувать с такой силой, чтобы расширялась грудная клетка. У детей вдувание применяется с меньшей силой. Новорожденным проводят вдувание одновременно через нос и рот. При вдувании воздуха грудная клетка пострадавшего поднимается, для создания пассивного выдоха голова его поворачивается в бок. Через каждые 5-6 вдохов необходимо проверять наличие пульса на сонной артерии. Искусственная вентиляция легких проводится до восстановления самостоятельного дыхания.
Непрямой массаж сердца
С остановкой дыхания у пострадавшего может прекратиться сердечная деятельность. Оказывающий помощь располагается слева от пострадавшего. Цель массажа — создание искусственной циркуляции крови путем ритмичного сдавливания сердца между грудиной и позвоночным столбом. При этом кровь выталкивается из сердца в артерии, после прекращения сдавливания — сердце (желудочки) расправляется, и кровь возвращается обратно по венам.
Техника непрямого массажа сердца
- оказывающий помощь располагается слева от пострадавшего
- больного укладывают на твердую поверхность на спину
- в нижний отдел грудины (чуть выше мечевидного отростка) наносится сильный удар кулаком, в некоторых случаях этого хватает для восстановления сердечного ритма
- ладони обеих рук одна поверх другой помещают на нижний отдел грудины, правая ладонь находится сверху
- производят толчкообразные надавливания на грудину (до 60 в мин.)
-
надавливания производят выпрямленными руками, наклоняя туловище вперед, чтобы обеспечить достаточную силу, при этом грудина должна смещаться по направлению к позвоночнику на 4-5 см
При проведении непрямого массажа сердца у грудных детей давление на грудину оказывают кончиком пальца или большими пальцами одной руки. У грудных детей частота надавливаний на грудину 100-120 в мин. Непрямой массаж сердца всегда проводится вместе с искусственной вентиляцией легких. Если реанимацию проводит один человек, то через каждые 15 надавливаний на грудину он должен прекратить массаж и сделать 2 сильных быстрых вдоха «изо рта в рот». Если проводят 2 человека, то следует производить 1 вдувание в легкие после каждых 5 надавливаний на грудину. Проводящий искусственное дыхание следит за реакцией зрачков и пульсом.Реанимационные мероприятия эффективны, если: появился пульс, сузились зрачки, появилась реакция на свет, уменьшилась бледности кожных покровов, синюшность, восстановилось самостоятельное дыхание.Реанимацию имеет смысл проводить 3-4 минуты, если нет реанимационной бригады и спецсредств.
Первая помощь при химических травмах
Принцип оказания доврачебной помощи при химическом ожоге:
- Вызовите бригаду скорой.
- Снимите все украшения и сдавливающую одежду.
- Удалите химическое вещество, которое спровоцировало повреждение. Для этого промойте рану под струей прохладной воды на протяжении 20 минут. Порошкообразные химические вещества (например, известь) сперва удаляют салфетками, после чего промывают рану жидкостью.
- Нейтрализуйте действие раздражителя. Если вы обожглись кислотой – обработайте рану мыльной водой или раствором питьевой соды. Соотношение ингредиентов выглядит так: 1 чайная ложка соды на 2,5 стакана питьевой жидкости. Для нейтрализации щелочи подойдет слабый раствор уксуса или лимонной кислоты, для извести – раствор сахара (2%).
- Чтобы снизить боль, приложите к ране влажное холодное полотенце/ткань.
- Наложите свободную повязку из сухого бинта, марли или чистой ткани. Главное, чтобы повязка не сдавливала кожу, что приведет к большей травматизации.
Переломы
Очень распространены травмы конечностей при ДТП. Чаще всего классический перелом сопровождается деформацией кости и сильной болью. При открытом переломе из раны могут торчать осколки костей, как правило, наблюдается кровотечение. Также место вокруг перелома значительно опухает.
Если рассчитывать на врачей в ближайшее время не приходится, то необходимо предпринимать меры самому. Это весьма частные травмы при ДТП и первая помощь при них должна быть хорошо знакома всем опытным водителям. Если у пострадавшего открытый перелом, то нужно первым делом остановить кровотечение путем наложения жгута выше места ранения. Далее на рану нужно наложить стерильную повязку, чтобы избежать дополнительного загрязнения. Характерны такие травмы при ДТП для пешеходов, которых сбивают на мостовой.
Ни в коем случае не пытайтесь вправлять пострадавшему конечности или суставы. Это должен делать только профессионал, а вы рискуете только спровоцировать сильный болевой шок. Не стоит промывать рану, это также чревато дополнительными травмами и усилением боли.
При закрытом переломе необходима иммобилизация конечности, чтобы исключить нанесение дополнительных травм. Для этого накладывают шину, которую в походных условиях может заменить палка или самый обычный кусок деревяшки. Дальнейшее лечение оставьте профессионалам, которые окажут всю необходимую помощь уже в клинике.
При ударе током
Прежде всего, пострадавшего необходимо освободить из электрического «плена». Самое безопасное — быстро отключить электросеть или хотя бы отодвинуть оголенный провод от тела при помощи подручных непроводящих материалов (палкой или доской).
Затем пострадавшего нужно уложить, тепло укрыть или растереть одеколоном, дать теплое питье. На обожженный электротоком участок тела наложить стерильную повязку (чистая ткань, смоченная водой). Если пострадавший потерял сознание, ему дают понюхать нашатырный спирт и брызгают в лицо холодной водой. Если пропало дыхание, немедленно начинайте делать искусственное — «рот в рот». Если пропало сердцебиение — делайте непрямой массаж сердца.
Виды травм
Классификация травматизма довольно разнообразна, травмы могут различаться в зависимости от фактора их спровоцировавшего и по степени повреждения различных тканей.
Для начала рассмотрим основные категории травм в зависимости от характера повреждений и фактора, который их вызвал:
- механические. Их получают при падении или от удара, при этом в разной степени могут повреждаться мягкие и твердые ткани организма;
- термические. Их получают при влиянии на организм высоких и низких температур. Это могут быть термические ожоги (если оказывается воздействие высокими температурами) или обморожения (если на тело влияют низкими температурами). Второй вариант термических повреждений более опасен, поскольку имеет скрытый период, когда организм подает слишком слабые сигналы об имеющейся проблеме;
- электрические. Такие повреждения человек может получить от удара молнии или технического электротока. Тепловая энергия способна вызвать серьезные ожоги;
- химические. Повреждение могут нанести органические кислоты, щелочные соединения, соли тяжелых металлов;
- лучевая. Организм поражается ионизирующим излучением или радиацией;
- биологические. Повреждения могут быть получены различными инфекциями, вирусами, бактериями, токсинами, аллергенами и ядами;
- психологические. Это особая травма, которую достаточно сложно классифицировать. Ее можно получить при тяжелых и продолжительных переживаниях, в результате которых наблюдается болезненная реакция со стороны вегетативной и психической сфер.
Самым обширным видом поражений являются механические, поэтому их разновидности рассмотрим более подробно.
Реабилитация после спортивных травм
Восстановление после травм происходит по-разному. Это зависит от степени тяжести повреждения. При тяжелых травмах требуется длительное лечение, период восстановления которого требует таких процедур:
- Занятий ЛФК
- Физиотерапии
- Лечебного массажа
- Постоянного соблюдения специально подобранной диеты
- Рефлексотерапии
При легких травмах срок восстановления составляет примерно 7-30 дней. В первые дни используется холод. Нагрузки в этот период исключены. Необходимо соблюдать покой. Через несколько дней можно начать заниматься ЛФК, начать ходить в бассейн, на лечебный массаж.
Помните про несколько правил эффективной реабилитации:
- Не перетруждайтесь. Тщательно рассчитывайте нагрузку, прислушивайтесь к организму.
- Ответственно подходите к разминке, хорошо разогревайте мышцы.
Предпочтительнее проводить занятия под контролем квалифицированного тренера.
Виды травм носа
Травмы носа могут быть открытыми, которые нарушают целостность кожи, а также закрытыми, расположенные внутри и не вызывающие видимых повреждений кожных покровов.
По степени тяжести травмы носа классифицируют:
- Травмы мягких тканей, к которым приводит ушиб, ссадина, колото-резаная рана
- Повреждения, затрагивающие хрящевую ткань носа с переломом носовой перегородки
- Переломы костей носа – это наиболее тяжелые повреждения структуры носа, при которых могут возникнуть смещение костных обломков, повреждение придаточных пазух носа и другие нарушения.
Переломы костей свода носа или носовой перегородки может привести к следующим нарушениям – смещению носа от срединной линии, формированию горба, изменение формы носа (расширение, приплюснутость или сплющивание носа, западение спинки вниз), а также костная опора носа может стать мягкой. К травмам носа может привести обморожение, вдыхание пара или химических (токсических) веществ.
Что такое психотравма?
Психологическая травма – это специфическое раздражение нервной системы, которое возникает в результате стрессового события. Травматический опыт развивается когда, организм человека уже не может справляться с эмоциональной нагрузкой, не способен ее принять и адаптироваться. Стрессовые события могут быть мгновенными (например, смерть родителей) и растянутыми во времени (например, унижения от мужа, буллинг). При этом не каждый человек остается травмированным после тяжелых эмоциональных переживаний. Это связано с тем, что у каждой личности индивидуальный уровень сопротивляемости и устойчивости к стрессу.
Самые опасные травмы
Специалисты центра медицины катастроф, которые в своей ежедневной практике сталкиваются с большим количеством травм после ДТП, выделяют самые распространенные причины летального исхода. В 52% случаев смерть в результате аварии наступает из-за деформации кузова автомобиля. Еще около 40% смертей наступает после удара человека о внутренние части салона. Часто к гибели приводит черепно-мозговая травма после ДТП.
На характер и тяжесть травм (кроме скорости самого транспортного средства) оказывает влияние форма столкновения. Оно может быть лобовым (пожалуй, самое опасное), боковым, по касательной. Также значение имеет масса и марка автомобиля, наличие в салоне подушек безопасности, использование ремней.
Согласно статистическим исследованиям, при использовании ремней безопасности даже в тяжелых дорожно-транспортных происшествиях при лобовых столкновениях смертельно опасных травм в три раза меньше. 46% участников ДТП, которые не пользуются ремнями безопасности, получают травмы. Из них 3% гибнут. Среди тех, кто пристегивается, всего 19% травмированных, а смертность составляет около 1%.