Пурпура тромбоцитопеническая
Содержание:
- Лечение идиопатической тромбоцитопенической пурпуры.
- Также в разделе
- Лечение Болезни Верльгофа:
- Online-консультации врачей
- Клиническая картина
- Патогенез (что происходит?) во время Болезни Верльгофа:
- Классификация ИТП
- Патофизиология
- Классификация болезни Верльгофа
- Online-консультации врачей
- 2.Причины болезни Верльгофа
- Диагностика
- Диагностика
- Классификация
- Лечение
- Клиническая картина болезни Верльгофа
- Прогноз
Лечение идиопатической тромбоцитопенической пурпуры.
Методика лечения зависит от стадии болезни. Если во время криза на первый план выступают мероприятия по борьбе с кровоточивостью, то во время ремиссии большое значение приобретает предупреждение обострения болезни и различных ее осложнений. Уход и питание — в остром периоде болезни необходим постельный режим в больничных условиях, которые способствуют прекращению кровоточивости. Необходимо обильное питье жидкости, пища должна быть охлажденной и жидкой консистенции.
- К терапии, направленной на купирование геморрагического синдрома относятся:
- • местная терапия при носовых, десневых, желудочно-кишечных, маточных и других кровотечениях;
- • внутривенные инфузии аминокапроновой кислоты при обязательном отсутствии гематурии; дицинон;
- • переливания тромбоцитарной массы;
- • внутривенные вливания иммуноглобулинов;
- • глюкокортикоидная терапия;
- • спленэктомия
Последние три метода лечения влияют на иммунопатологический процесс. Наиболее изученными активными методами лечения идиопатической тромбоцитопенической пурпуры являются терапия глюкокортикоидами и спленэктомия.
Показания для глюкокортикоидов:
• генерализованный кожный геморрагический синдром, сочетающийся с кровоточивостью слизистых оболочек при количестве тромбоцитов в периферической крови менее 10-15000;
• «влажная» пурпура, осложнившаяся постгеморрагической анемией;
• кровоизлияние в сетчатку глаза (подозрение на кровоизлияние в мозг), внутренние кровотечения.
При «сухой» форме гормоны не назначаются. Преднизолон назначают внутрь в дозе 1мг/кг в сутки. Уровень тромбоцитов начинает повышаться к 5-6 дню лечения. Дозу преднизолона начинают постепенно снижать после достижения нормальных значений показателей периферической крови. При отсутствии ожидаемого эффекта доза преднизолона может быть увеличена до 2мг/кг. При невозможности перорального приема преднизолона, его вводят внутривенно, но доза должна быть увеличена в 3 раза. У части больных один курс терапии ГКС позволяет достичь полного выздоровления. Но нередко отмена препарата или снижениеего дозы сопровождается рецидивом заболевания.
Спленэктомия — предложена в 1916 году Шлоффером и Кацнельсоном и с этого времени широко используется в лечении идиопатической тромбоцитопенической пурпуры. Показанием к спленэктомии является отсутствие стабильного положительного эффекта от преднизолона. Операцию выполняют на фоне лечения ГКС. За 2 дня до операции дозу гормонов увеличивают в 2 раза, а в день операции гормоны вводят внутривенно. У 70 % больных операция приводит к выздоровлению или стойкой ремиссии. Хороший эффект от спленэктомии связывают судалением органа, ответственного за образование антител, и уменьшение массы клеток, фагоцитирующих и разрушающих тромбоциты.
Тактика ведения больных с «сухой» формой идиопатической тромбоцитопенической пурпуры, следующая: Режим щадящий, ограничивающий возможность травматизации. Диета — стол № 5. В связи с наличием у этих больных сопутствующих заболеваний рекомендуются витаминные препараты (С, В, Е и др.). Положительный эффект дают чередующиеся курсы препаратов, стимулирующих адгезивно- агрегационную активность тромбоцитов- дицинон, адроксон, лития карбонат и др. Обязательна санация очагов хронической инфекции. При активных признаках воспаления — антибиотикотерапия. Целесообразны желчегонные средства: сочетание холеретиков с холекинетиками — Лив-52, аллохол, холензим, хологон, желчегонные сборы трав.
При лечении больных с идиопатической тромбоцитопенической пурпурой, следует воздержаться от назначения салицилатов, аминазина, УВЧ, УФО и других тромбоцитарных ингибиторов. Диспансеризация — наблюдение врача и гематолога постоянно.
Также в разделе
| Як позбутися гельмінтів? Рекомендації: | |
|
Бронхит у детей: острый бронхит, острый бронхиолит, острый обструктивный бронхит (симптомы, диагностика, лечение) Острый бронхит у детей Острый бронхит — это воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической),… |
|
|
Пограничные состояния у новорожденных Гормональный (половой) криз Гормональный криз наблюдают у 2/3 новорождённых. Эти изменения обусловлены переходом эстрогенов от беременной к плоду в последние… |
|
|
Гипервитаминоз D. Симптомы. Диагностика. Лечение. Педиатры говорят: «Лучше небольшой рахит, чем гипервитаминоз D». |
|
| Мочевая инфекция Мочевая инфекция — воспалительный процесс, вызванный микроорганизмами и локализующийся на любом участке слизистой оболочки мочевого тракта (в… | |
|
Незваные гости О. Куцевол, Луганский мед. университет
«В настоящее время на территории Украины зарегистрировано 12 нозологических форм паразитозов. Практически 98%… |
|
| Острые респираторные вирусные инфекции (ОРВИ) Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся… | |
| Муковисцидоз. Этиология. Клиника. Диагностика. Лечение. Муковисцидоз (кистозный фиброз) — заболевание, сопровождающееся генерализованным поражением экзокринных желёз. Это распространённое аутосомно-рецессивное… | |
| Лечение диатеза (атопического дерматита): оставим гормоны на крайний случай С проблемой лечения атопического дерматита (диатеза) и экземы у маленьких детей знакома «широкая аудитория» пап и мам: темпы распространения аллергических… | |
|
Врождённые энзимопатии и экссудативная энтеропатия — целиакия, дисахаридазная недостаточность. Симптомы. Диагностика. Принципы лечения. Наиболее распространённые врождённые энзимопатии ЖКТ — целиакия и недостаточность дисахаридаз. |
Лечение Болезни Верльгофа:
Терапевтические мероприятия при тромбоцитопенической пурпуре назначаются в зависимости от клинического течения. Используются кортикостероидные гормоны, удаление селезенки и иммунодепрессанты. Средняя суточная доза преднизолона вначале составляет 1 мг/кг массы тела в сутки. В тяжелых случаях эта доза может оказаться недостаточной, тогда через 5-7 дней ее повышают в 2 раза. Первоначально в течение недели купируется геморрагический синдром, а затем возрастает число тромбоцитов. Лечение продолжается до получения полного эффекта. Снижают преднизолон постепенно под «прикрытием» делагила. В том случае, если после отмены преднизолона или снижения его дозы наступает обострение, следует вернуться к исходным высоким дозам препарата.
При отсутствии полного или стойкого эффекта от гормонотерапии в течение 4 месяцев возникают показания к удалению селезенки, которое у 80% больных с аутоиммунной тромбоцитопенией приводит к практическому выздоровлению. Удаление селезенки проводят на фоне терапии гормональными препаратами, накануне операции дозу увеличивают. Однако операция при аутоиммунных формах у отдельных больных может не привести к полному выздоровлению. Кровоточивость может исчезнуть, а тромбоцитопения остается. В ряде случаев отмечается увеличение количества тромбоцитов через 5-6 месяцев после хирургического вмешательства либо наблюдается терапевтическое действие ранее неэффективных кортикостероидов.
В случае неэффективного удаления селезенки показаны иммунодепрессанты, которые целесообразно назначать на фоне глюкокортикоидов (гормонов). Применяют азатиоприн по 2-3 мг/кг в течение 2,5 месяца, циклофосфан по 200-400 мг в день (на курс — 6-8 г), винкристин по 1-2 мг/м2 один раз в неделю (продолжительность курса — 1,5–2 месяца). Весьма нежелательно назначать иммунодепрессанты детям, поскольку они обладают мутагенным действием. Применять иммунодепрессанты до удаления селезенки при аутоиммунной тромбоцитопении нерационально. Переливания крови, тромбоцитарной взвеси не показаны из-за развития тромбоцитолиза (расплавления тромбоцитов). При резко выраженной анемии можно переливать лишь отмытые эритроциты. Симптоматическое лечение геморрагического синдрома включает местные и общие гемостатические средства (гемостатическая губка, эстрогены, адроксон, дицинон). Необходимо исключить все медикаменты, нарушающие агрегацию тромбоцитов (аспирин, бутадион, бруфен, карбенициллин, барбитураты, кофеин, курантил). Следует избегать тугой тампонады и выскабливания полости матки при кровотечениях.
При тромбоцитопении у беременных применение гормональной терапии небезопасно для плода из-за возможности развития гипотрофии (истончения и снижения функции) коры надпочечников. Грудное вскармливание предпочтительно заменить искусственным, так как в молоке матери могут содержаться антитела. Удаление селезенки во время беременности проводится только по жизненным показаниям.
Прогноз различен. При иммунологической реакции мегакариоцитарного ростка, а также при неэффективности удаления селезенки прогноз ухудшается. Больные с тромбоцитопенической пурпурой находятся под диспансе–ным наблюдением. В стадии улучшения гематологический контроль проводится раз в 23 месяца с исследованием важнейших геморрагических тестов. Возникновение даже слабо выраженных кровотечений становится показанием к использованию кровоостанавливающих средств, глюкокортикоидных гормонов, следованию режиму питания с исключением острых блюд, уксуса, консервированных овощей, алкоголя. Следует также назначать продолжительное время настои шиповника, крапивы кунжутное масло, орехи арахиса.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация дерматолога |
| Консультация гинеколога |
| Консультация нарколога |
| Консультация психолога |
| Консультация гастроэнтеролога детского |
| Консультация сосудистого хирурга |
| Консультация семейного доктора |
| Консультация ортопеда-травматолога |
| Консультация вертебролога |
| Консультация онколога-маммолога |
| Консультация эндоскописта |
| Консультация пластического хирурга |
| Консультация пульмонолога |
| Консультация общих вопросов |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Клиническая картина
Заболевают в основном лица молодого возраста, болезнь характеризуется острым началом с фульминантным течением, зачастую с фатальным исходом. Выделяют эту форму тромбоцитопений среди редких клинических синдромов.
Необходимо выделять пурпуру тромботическую тромбоцитопеническую как клинический синдромокомплекс, в современном варианте характеризующийся пятью признаками:
– незначительным количеством тромбоцитов;
– микроангиопатической гемолитической анемией;
– неврологическими изменениями;
– нарушением функции почек;
– лихорадкой.
В преобладающем числе случаев выявляются не все пять симптомов.
Патогенез (что происходит?) во время Болезни Верльгофа:
Основным патологическим признаком болезни является снижение количества тромбоцитов в периферической крови, вследствие чего развивается выраженный геморрагический синдром гематомно-петехиального типа. Тромбоцитопения (снижение количества тромбоцитов) приводит к уменьшению тромбоцитарных компонентов свертывающей системы и развитию коагулопатического синдрома (нарушению свертываемости крови).
При идиопатической тромбоцитопении, когда не удается выявить причинный фактор, в костном мозге отмечается гиперпродукция мегакариоцитов и тромбоцитов. При иммунных формах тромбоцитопении разрушение пластинок тромбоцитов происходит под влиянием антител, при наследственных укорочение жизни тромбоцитов обусловлено нарушением активности ферментов гликолиза, дефектом структуры их мембраны, снижением уровня тромбопоэтинов. Посредством метода радиоактивной индикации выявляется резкое укорочение жизни тромбоцитов до 8-24 ч вместо 7-10 дней, в некоторых случаях их исчезновение.
У детей появлению тромбоцитопенической пурпуры нередко предшествуют острые респираторные вирусные инфекции, вакцинация (противодифтерийная, коклюшная, оспенная, коревая, полиомиелитная, гриппозная). У новорожденных тромбоцитопеническая пурпура является врожденной, но не генетически обусловленной, поскольку связана с трансплацентарной передачей детям антитромбоцитарных изо- (мать здорова) и аутоантител (матери страдают болезнью Верльгофа). В генезе кровоточивости при тромбоцитопенической пурпуре, кроме пластиночного фактора, играет роль и состояние сосудистой стенки.
Классификация ИТП
Формы:
— гетероиммунная. Эта форма возникает при изменении антигенной структуры кровяных пластинок под влиянием различных воздействий (вирусов, новых антигенов, гаптенов). Имеет благоприятный прогноз: по окончании действия причинного фактора тромбоциты восстанавливают свои антигенные свойства и выработка антител прекращается. Имеет острое течение. У детей чаще развивается именно эта форма тромбоцитопенической пурпуры;
— аутоиммунная. Эта форма развивается в результате действия на тромбоциты аутоантител, вырабатывающихся против собственных неизмененных кровяных пластинок, мегакариоцитов, а также антигена общего предшественника тромбоцитов, эритроцитов, лейкоцитов — стволовой клетки. Имеет хроническое, рецидивирующее течение. Начальные пусковые звенья выработки аутоантител остаются неясными.
По течению:
- 1. острое (до 6 мес.);
- 2. хроническое (более 6 мес.):
- — с рецидивами (редкими, частыми);
- — непрерывно рецидивирующее.
По периодам:
- 1. обострения (криз);
- 2. ремиссии:
- — клинические (отсутствие геморрагий при наличии лабораторной тромбоцитопении);
- — клинико-гематологические (отсутствие клинических и лабораторных проявлений тромбоцитопении).
По тяжести:
1. легкая (кожный синдром);
2. средней тяжести (умеренно выраженный геморрагический синдром в виде кожных проявлений и кровотечений, количество тромбоцитов 50–100 х 109/л);
3. тяжелая (длительные и обильные кровотечения, кожные проявления, количество тромбоцитов менее 30–50 х 109/л, постгеморрагическая анемия).
Выделение таких форм несколько условно, так как степень тромбоцитопении не всегда соответствует степени кровоточивости. Клинический интерес представляет классификация, предложенная W. Grosby (1975), подразделяющая пурпуру в зависимости от отсутствия или наличия кровотечения на «сухую» и «влажную», что соответствует легкой и среднетяжелой либо тяжелой формам ИТП.
Патофизиология
Основной механизм обычно включает опосредованное аутоантителами ингибирование фермента ADAMTS13 , металлопротеиназы, ответственной за расщепление больших мультимеров фактора фон Виллебранда (vWF) на более мелкие единицы. Увеличение циркулирующих мультимеров vWF увеличивает адгезию тромбоцитов к участкам эндотелиального повреждения, особенно там, где встречаются артериолы и капилляры , что, в свою очередь, приводит к образованию небольших сгустков тромбоцитов, называемых тромбами. Поскольку тромбоциты расходуются на образование тромбов, это приводит к снижению общего количества циркулирующих тромбоцитов, что может вызвать опасные для жизни кровотечения. Красные кровяные тельца, проходящие через микроскопические сгустки, подвергаются сдвиговому напряжению , которое повреждает их мембраны, что приводит к разрыву красных кровяных телец внутри кровеносных сосудов, что, в свою очередь, приводит к анемии и образованию шистоцитов . Наличие этих тромбов в мелких кровеносных сосудах снижает приток крови к органам, что приводит к повреждению клеток и конечных органов .
Классификация болезни Верльгофа
Недуг различают по самым разным характеристикам.
Класифицируется тромбоцитопеническая пурпура по таким принцыпам:
- гетероиммунная форма развивается при воздействии вирусов, инфекций, имеет острое течение, исход благоприятен;
- аутоиммунная тромбоцитопеническая пурпура возникает в результате продуцирования иммунных клеток организма против своих же.
Встречается острая тромбоцитопеническая пурпура, подострая и хроническая. Первая длится примерно 6 месяцев, вторая до 4-х месяцев, и хроническое течение отличается затяжным периодом, больше полугода.
Различают легкую, среднюю и тяжелую степень тяжести недуга.
Виды по клинике:
- сухой тип: кровоизлияния под кожные покровы;
- влажный тип: выражен обильными кровотечениями.
Разбор по уровню тяжести может несколько условен. Далеко не всегда интенсивность кровоточивости совпадает с уровнем тромбоцитопении.
Online-консультации врачей
| Консультация гомеопата |
| Консультация онколога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация сексолога |
| Консультация нефролога |
| Консультация педиатра |
| Консультация сурдолога (аудиолога) |
| Консультация хирурга |
| Консультация стоматолога |
| Консультация эндоскописта |
| Консультация гастроэнтеролога детского |
| Консультация ортопеда-травматолога |
| Консультация косметолога |
| Консультация массажиста |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
2.Причины болезни Верльгофа
Причины возникновения ИТП однозначно не установлены. Треть больных перед началом заболевания не получает никаких воздействий, которые могли бы повлиять на здоровье. У остальных выявляется ряд факторов, которые теоретически могут считаться этиологическими, но реальная причинно-следственная связь с заболеванием для них до сих пор не доказана:
- вирусные и бактериальные заболевания;
- приём лекарственных препаратов;
- избыточная инсоляция;
- переохлаждение;
- операции;
- травмы;
- прививки.
Нормальное содержание тромбоцитов в составе крови обеспечивается сбалансированностью двух постоянно протекающих процессов: образование новых тромбоцитов и разрушение их в периферическом русле. У больных идиопатической тромбоцитопенической пурпурой повышена скорость разрушения тромбоцитов.
Хотя причины такого нарушения остаются не вполне ясными, в настоящее время определённо можно сказать, что механизм, который провоцирует хроническое интенсивное разрушение тромбоцитов, носит иммунологический характер. Продолжительность жизни тромбоцитов сокращается от нескольких дней до нескольких часов. Выработка их в костном мозге остаётся на прежнем уровне. Иногда воспроизводство усиливается (как реакция на дисбаланс), однако это не компенсирует в достаточной мере тромбоцитарный дефицит. Дальнейшее течение сложных физиологических компенсаторно-иммунных процессов нередко только усиливает тромбоцитопению, поскольку к дефициту тромбоцитов добавляется их неполноценность, – что, в свою очередь, ведёт к неспособности даже существующих клеток выполнять функции свёртывания крови. Хроническая идиопатическая тромбоцитопеническая пурпура носит аутоиммунный характер. В этом случае прогнозируется пожизненное нарушение состава крови с периодами ремиссий и обострений.
Если снижение содержания тромбоцитов в крови вызвано действием какого-либо известного фактора, то при его устранении тромбоцитопения прекращается и свертываемость крови восстанавливается. Такая форма заболевания считается острой и имеет благоприятный прогноз.
Первичная манифестация заболевания в виде кожных кровоизлияний происходит при снижении содержания тромбоцитов до 30–50 х 109/л. Кровотечения из носа и слизистых начинаются при 20–30 х 109/л. Если показатели тромбоцитов снижаются до 10 х 109/л и меньше, возникает серьёзная опасность геморрагического инсульта и спонтанных желудочных кровотечений.
Диагностика
Для постановки диагноза болезнь Верльгофа проводится опрос и осмотр пациента. Для подтверждения наличия заболевания применяются лабораторные методы исследования крови, мочи и спинного мозга. При хроническом течении гематологические показатели могут быть в пределах нормы.
В ходе опроса гематолог (врач, специализирующийся на болезнях крови) выясняет наличие в анамнезе факторов, способствующих развитию тромбоцитопенической пурпуры: инфицирование вирусами, прием медицинских препаратов, вакцинация, воздействие радиации и т.д.
Осмотр пациента выявляет характерный признак этого заболевания – геморрагическую сыпь на коже и слизистых оболочках. Также врач может провести ряд проб, дающих возможность выявить кровоизлияния в кожу:
- Манжеточная проба применяется у взрослых и детей от 3 лет. Пациенту надевают на руку манжету для измерения давления, если спустя 10 минут обнаруживаются точечные кровоизлияния, проба считается положительной.
- Проба жгута используется только у взрослых людей. При наложении медицинского жгута появляются кровоизлияния в месте давления.
- «Метод щипка» — после небольшого щипка образуется кровоподтек.
Общий анализ крови выявляет отклонения в уровне гемоглобина (анемия отмечается при значительной кровопотере), тромбоцитов. Коагулограмма крови показывает скорость свертывания крови, присутствие антитромбоцитарных антител, сниженную ретракцию сгустка или ее отсутствие. В общем анализе мочи обнаруживаются эритроциты.
В тяжелых случаях проводится биопсия красного костного мозга. При исследовании биоптата выявляется нормальное или повышенное содержание мегакариоцитов, наличие их незрелых форм.
В случае характерной клинической симптоматики, лечение можно начинать немедленно, не дожидаясь результатов лабораторных анализов.
Диагностика
Диагноз пурпура тромботическая тромбоцитопеническая необходимо заподозрить у больных с гемолитической анемией при отрицательной пробе Кумбса, выявлении шизоцитов (фрагментов эритроцитов), недостаточном количестве тромбоцитов в периферической крови и повышенной концентрации креатинина.
Критериями для постановки диагноза пурпура тромботическая тромбоцитопеническая можно считать:
– отсутствие других заболеваний с похожей картиной (ДВС-синдром, тяжелые заболевания печени);
– тромбоцитопения, иногда лёгкой степени, но чаще выраженная (менее 30,0–40,0×109/л);
– незначительное нарастание концентрации креатинина;
– неврологические изменения – от снижения интеллекта, головных болей до судорожных проявлений, инсульта и комы;
– макроцитарная анемия, шизоциты в мазке периферической крови, повышение количества ретикулоцитов, непрямого билирубина.
Классификация
Основные формы болезни Верльгофа:
- впервые выявленная (срок давности – не более 3 месяцев от момента постановки диагноза);
- затяжная или персистирующая (срок от установления диагноза – от 3 месяцев до года, при отсутствии спонтанной или стабильной медикаментозной ремиссии);
- хроническая (стаж заболевания – более 1 года), встречается в 10-15% случаев.
По характеру и выраженности геморрагического синдрома (классификация Всемирной организации здравоохранения):
- градация 0 – отсутствие кровоточивости;
- градация 1 – единичные петехии и единичные экхимозы;
- градация 2 – умеренная кровоточивость (диффузные петехии + >2 экхимозов в одном регионе – туловище, голова и шея, верхние или нижние конечности);
- градация 3 – выраженная кровоточивость (кровоточивость слизистых оболочек и другие виды);
- градация 4 – изнуряющая кровопотеря.
По тяжести течения при первичном обращении пациента выделяют 3 степени тяжести болезни:
- Легкая форма – без тромбоцитопенических геморрагических проявлений или с ними, но не чаще 1 раза в год (градация 0 или 1 по ВОЗ).
- Средней тяжести – выраженный геморрагический синдром 1-2 раза в год, быстро купирующийся терапией (градация 2 по ВОЗ).
- Тяжелая форма – 3 и более обострения в год, приводящие к инвалидности пациента (градации 3–4 по ВОЗ).
Отдельно выделяют рефрактерную тромбоцитопению – в случае отсутствия эффекта и рецидивирования заболевания даже после применения хирургических методов лечения.
Лечение
Основной упор при лечении болезни Верльгофа будет направлен на локализацию геморрагических синдромов, предупреждение анемии и рецидивов. Наиболее эффективным антигеморрагическим средством будет переливание крови или эритроцитов с небольшими интервалами до 5 дней.
В комплексе также применяются сосудоуплотняющие препараты. При местных кровотечениях рекомендуются примочки с тромбином или гемофобином. В случаях течения болезни с ярко выраженной анемией общая терапия пополнится еще и препаратами железа.
Одним из самых действенных методов лечения болезни Верльгофа является удаление селезенки (спленэктомия). Такое хирургическое вмешательство показано при обострениях кровотечений, развитии анемии и в случаях, когда консервативная терапия не дает положительного эффекта.
При лечении болезни Верльгофа у детей следует соблюдать постельный режим во время обострения всех симптомов, в последующем следует переходить на полупостельный. Во время терапии ребенок должен получать полноценное сбалансированное питание, оно должно быть высококалорийным и легкоусвояемым. При кровоточивости слизистых ротовой полости, пища должна быть обязательно охлажденной.
Допускается применение глюкокортикоидов, а в случае отсутствия эффекта от них иммунодепрессантов. У детей наряду со взрослыми применяется метод спленэктомии, если консервативная терапия не дает положительных результатов.
Болезнь Верльгофа во время беременности еще в начале XVIII в. приводила почти к стопроцентной смертности матерей и пятидесятипроцентной — у детей. Сейчас, когда медицина шагнула далеко вперед, при своевременной и качественно оказанной помощи матери, исход абсолютно благоприятен и это заболевание не может являться противопоказанием к беременности и родам.
Важно, чтобы женщина находилась под постоянным пристальным наблюдением докторов, которые скорректируют применяемы препараты и их дозировки, во избежание влияния побочных эффектов на плод. Хирургическое вмешательство по удалению селезенки будет показано только в случаях борьбы за жизнь матери
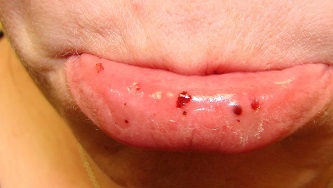
Клиническая картина болезни Верльгофа
Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» — у больного возникает только кожный геморрагический синдром; «влажный» — кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры — кровоизлияния в кожу, слизистые оболочки и кровотечения. Отсутствие этих признаков вызывает сомнение в правильности диагноза.
-
Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при тромбоцитопенической пурпуре следующие.
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением гемоглобина через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
- Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно.
- Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры — кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
- Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца — систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз тромбоцитопенической пурпуры.
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клинико-гематологическая ремиссия.
- Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
- Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
- Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Прогноз
Прогноз различен. При иммунологической реакции мегакариоцитарного ростка, а также при неэффективности удаления селезенки прогноз ухудшается. Больные с тромбоцитопенической пурпурой находятся под диспансе–ным наблюдением. В стадии улучшения гематологический контроль проводится раз в 23 месяца с исследованием важнейших геморрагических тестов.
Возникновение даже слабо выраженных кровотечений становится показанием к использованию кровоостанавливающих средств, глюкокортикоидных гормонов, следованию режиму питания с исключением острых блюд, уксуса, консервированных овощей, алкоголя. Следует также назначать продолжительное время настои шиповника, крапивы кунжутное масло, орехи арахиса.








