Варикоцеле
Содержание:
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Какие анализы необходимо сдать при варикоцеле
При определении варикозного расширения семенного канатика, потребуется пройти определенный ряд диагностических мероприятий для лабораторных исследований, с целью определения стадии развития патологии и необходимости хирургического вмешательства.
Вот перечень основных анализов:
- заборы для выявления гепатитов разных групп, сифилиса и других венерических инфекций;
- общий анализ мочи;
- сдача крови для исследования ее биохимического состава и свертываемости.
Так же может потребоваться спермограмма в лабораторных условиях. В таком случае пациент сдает необходимый материал при помощи мастурбации в специальный контейнер. Зачастую объем эякулята не изменен и пребывает в рамках нормы, но его консистенция может кардинально измениться на поздних стадиях течения болезни, что и выявляется в ходе исследования.
На основании результатов анализов формируется дальнейший терапевтический курс. Возможны дополнительные аппаратные обследования мошонки по назначению врача.
Симптомы варикоцеле
Выраженность симптомов варикоцеле сильно зависит от того, насколько расширены вены.
Впервые симптомы дают о себе знать обычно на второй стадии расширения, когда появляются боли в мошонке. Выраженность болевых ощущений варьируется. Кто-то будет ощущать только неудобства при ходьбе, а кого-то будут беспокоить резкие болевые ощущения по типу невралгических.
Нередко пациенты жалуются на нарушение половой функции по причине неправильного кровотока в половых органах. Также могут появляться жалобы на жжение в области мошонки, локальное или тотальное усиление потоотделения.
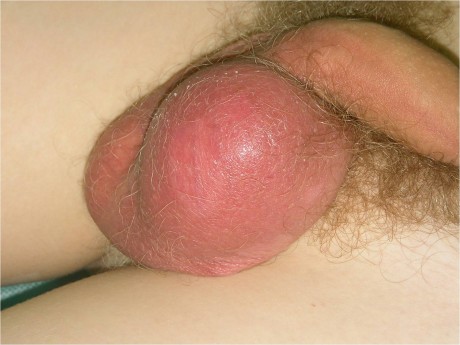
Детальная диагностика при варикоцеле позволяет заметить ярко выраженные вены, выступающие над поверхностью кожи
Также доктор обратит внимание на асимметрию мошонки. У детей асимметрия обычно заметная ярче, чем у взрослых
По мере прогрессирования варикоцеле симптоматика будет усиливаться.
Чем срашно варикоцеле
По статистическим данным у 40% бесплодных мужчин в анамнезе отмечалось это заболевание. При обследовании мужчин с вторичным бесплодием (мужчины, от которых у женщин была беременность) варикоцеле отмечается в значительно большем проценте.
Длительный застой венозной крови ведет к ишемии, повышению температуры в мошонке, развитию склеротических изменений в яичке и нарушению дифференцировки сперматогенного эпителия. При этом может нарушаться гематотестикулярных барьер и возникает аутоиммунная агрессия — образование антисперамальных антител, которые еще больше повреждают яичко. В дальнейшем это может проявиться снижением сперматогенеза и развитием бесплодия.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме – МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Симптомы, сопровождающие частое мочеиспускание
Каждое заболевание имеет свои особенности. Это позволяет дифференцировать разные патологии на основании их проявлений:
- Гиперактивный мочевой пузырь проявляет себя частыми дневными и ночными позывами, доходящими до недержания мочи. Эта крайне неприятная патология развивается при нарушениях в нервной системе, когда рецепторами в слизистой оболочке слишком часто генерируются нервные импульсы, сигнализирующие о мнимом переполнении мочевого пузыря.
- Воспалительные заболевания почек (пиелонефрит и гломерулонефрит) в меньшей мере отвечают за то, что мужчина обнаруживает частое обильное мочеиспускание. Для болезней почек характерны боли в области поясницы и другие проявления.
- Мочекаменная болезнь (уролитиаз) возникает при нарушении обмена веществ, в результате чего из мочи уже в почках начинают выпадать соли в виде кристаллов с острыми краями. Мелкие крупинки (песок) проходят мочевыводящие пути свободно, но, задевая слизистые оболочки органов острыми углами, раздражают их. При этом запускается рефлекторная реакция на опорожнение пузыря для избавления от кристаллов.
- Предстательная железа (простата) обхватывает, как манжета, мочеиспускательный канал. При разрастании её железистой ткани (аденоме) уретра оказывается сдавленной и деформированной. Это затрудняет процесс мочеиспускания, моча проходит маленькими порциями, скапливаясь в пузыре. Такая ситуация заставляет мочевой пузырь посылать в нервные центры новые сигналы о необходимости опорожнения. Возникают безболезненные позывы к мочеиспусканию.
- В ткани простаты может развиваться злокачественный процесс. Сначала патология бессимптомна, но спустя какое-то время, появляются сильные боли, кровотечение из уретры. Присутствуют и другие признаки злокачественного новообразования – упадок сил, потеря веса, отсутствие аппетита, невозможность осуществить акт мочеиспускания.
- Эндокринные заболевания, влияющие на частоту опорожнений мочевого пузыря и объём выделенной жидкости — это несахарный и сахарный диабет, признаком которых является чрезмерно выраженное чувство жажды. Несахарный диабет развивается в результате поражения гипофиза и гипоталамуса. Сахарный диабет встречается чаще несахарного. Заболевание связано с повышенным уровнем глюкозы в крови и моче, что и увеличивает диурез. При несахарном диабете снижена продукция антидиуретического гормона, поэтому увеличивается количество выделяемой мочи.
- Простатит возникает при воспаление предстательной железы. При хроническом простатите возможно сдавливание уретры увеличенной в объеме простатой. Возникает чувство не опорожненного мочевого пузыря и частые позывы на мочеиспускание.
Какие существуют осложнения после лечения варикоцеле?
Различные методы имеют специфические осложнения и, кроме того, результаты варьируют в зависимости от квалификации хирурга. Среди типичных осложнений встречающихся после операций Иванисевича, Паломо, лапароскопического клипирования вен, эндоваскулярного склерозирования и их модификаций выделяются гидроцеле (лимфоцеле), рецидивы варикоцеле.
Гидроцеле (лимфоцеле). Среди проблем лечения на первом месте стоят развитие отека яичка и водянки оболочек яичка (лимфостаз яичка и оболочек, лимфоцеле, гидроцеле). Это связано либо с глубоким проникновением склерозирующих препаратов, либо с пересечением или перевязкой лимфатических путей яичка, проходящих рядом с веной.
Наименее травматичны для лимфатической системы яичка операции с использованием оптического увеличения и микрохирургической техники, а также те склерозирующие процедуры, при которых склерозирующее вещество водится открытым способом под контролем зрения.
Типы и причины заболевания
Различают два типа варикоцеле:
- Первичное (идиопатическое). Причиной становится неполное развитие вены семенного канатика, генетическая предрасположенность, повышенные физические нагрузки. Также патология возникает при венозной гипертензии в системе вены почек. Высокое давление, вызванное продолжительным напряженным состоянием передней брюшной стенки, становится причиной недостаточности клапанов яичковой вены.
- Вторичное (симптоматическое). Является признаком обструкции яичковой вены. Причина – проблемы с естественным оттоком крови из вен.
В 80% и более случаев встречается левостороннее первичное варикоцеле. Правостороннее и двухстороннее чаще бывает вторичным.
Классификация:
1 степень – варикозное расширение вен определяется в вертикальном положении при напряжении мышц брюшного пресса.
2 степень – при осмотре визуально определяется расширение вен гроздевидного сплетения, в горизонтальном положении вены спадаются. Размеры и консистенция яичка не изменены.
3 степень – визуально отмечается выраженное расширение вен гроздевидного сплетения, пальпаторно выявляется тестоватость и уменьшение яичка.
В связи с широким распространением флебографии для диагностики варикоцеле, в градации B.L. Coolsaet введены гемодинамические критерии варикозного расширения вен семенного канатика:
1 тип – рефлюкс из почечной вены в яичковую;
2 тип – рефлюкс из подвздошной вены в яичковую;
3 тип – комбинация первых двух типов.

Где проводят лечение варикоцеле
Варикоцеле – достаточно распространенное заболевание, поэтому многие клиники Москвы имеют опыт в его диагностике и терапии. И проще всего подобрать подходящее лечебное учреждение, используя сервис «Ваш доктор».
На сайте вы сможете узнать, в каких клиниках работают урологи и на чем они специализируются, а также записаться к ним на прием или вызвать для первичной консультации на дом.
Полезная информация по теме:
- Консультация уролога
- Диагностика урологических заболеваний
- Осмотр уролога
- Лечение урологических заболеваний
- Прием уролога
- Урология — как наука о мужском здоровье
- Детский уролог
- Мужской доктор
- Платный уролог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Операция варикоцеле
- Причины варикоцеле
- Диагностика варикоцеле
- Лечение варикоцеле
- Симптомы варикоцеле
- Варикоцеле у подростков
Причины варикоцеле
Одностороннее и двустороннее варикоцеле особенно часто встречается у профессиональных спортсменов и у мужчин, занятых тяжелым физическим трудом, т. к. основной провоцирующий фактор — это повышение внутрибрюшного давления. Однако заболевание развивается только при наличии отягощенной наследственности, затрагивающей анатомию сосудов. Это могут быть следующие особенности:
- отсутствие эндотелиальных клапанов в вене яичка;
- дисплазия соединительной ткани, приводящая к венозной недостаточности;
- сужение почечной вены или ее сдавление при позадиаортальном расположении;
- сообщение между артерией и веной почки.
Врачам чаще всего приходится иметь дело с левосторонним варикоцеле (до 80–85% случаев), т. к. левая яичковая вена впадает не в нижнюю полую, а в почечную вену, имеющую меньший диаметр и, следовательно, более высокое давление. В 15% случаев диагностируется правостороннее варикоцеле. У 5% мужчин с данной патологией расширены вены правого и левого семенного канатика.
Лечение варикоцеле народными методами
Эффективность народных средств в лечении варикоцеле не доказана, однако их использование весьма популярно хотя бы потому, что согласиться на операцию в короткие сроки после постановки диагноза не всегда просто. Наряду с узким количеством медикаментозных препаратов в рамках лечения варикоцеле применяются следующие рецепты, которые скорее не устраняют, а облегчают состояние:
- три средних яблока сорта антоновка отварить в эмалированной посуде до абсолютной мягкости, оставить на три часа, плотно укутав емкость в полотенце, затем растолочь яблоки и перетереть массу через сито; принимать отвар по 50 мл ежедневно утром и вечером до ощутимого улучшения состояния;
- соединить по 1 ст.л. веток дуба, каштана, ивы, залить литром воды, проварить полчаса; добавить к отвару по 1 ч.л. череды, ромашки, сушеницы топяной, зверобоя, перемешать, настаивать 12 часов; перед потреблением подсластить напиток несколькими ложками меда; принимать трижды в день — первые два дня по 50 мл, затем два дня по 100 мл и следующие дни до окончания курса по 150 мл, спустя 20 дней сделать перерыв курса на 10 дней;
- соединить в равных количествах сушеную ромашку, цвет каштана, лекарственной руты, коры дуба, корень малины; 1 ст.л. смеси заварить в ½ л кипятка, настоять в течение суток, процедить; принимать по 150 мл ежедневно утром и вечером до ощутимого улучшения состояния;
- 1 ст.л. свежих листочков и бутонов серебристой полыни соединить с 1 ст.л. молока (а лучше сметаны), нанести консистенцию на марлю и приложить к пораженным варикоцеле участкам; компресс необходимо накладывать ежедневно в течение пяти дней, затем сделать перерыв в три дня и повторить курс;
- соединить по 500 грамм веток дуба, ивы и каштана, залить водой, прокипятить полчаса, добавить по 200 грамм ромашки, сушеницы топяной, череды и настоять отвар в течение ночи; отдельно распарить 3 буханки ржаного хлеба; залить травяной концентрат и «хлебную воду» в теплую ванну (около 40°), принимать перед сном в течение получаса.
Что такое варикоцеле?
Варикоцеле представляет собой совокупность расширенных вен семенного канатика яичка, похожая картина может наблюдаться при варикозной болезни нижних конечностей, когда расширенные вены хорошо видно через кожу. Варикоцеле является распространенной причиной образования «комка» в мошонке, поражающей около 15 процентов мужчин и мальчиков-подростков. В большинстве случаев они возникают в периоды быстрого роста, например, в период полового созревания, и со временем только увеличивается в размерах.
Варикоцеле поражает в основном левое яичко (в 90% случаев). В 10% случаев поражены оба яичка. Гораздо реже встречается варикоцеле только на правом яичке.
Хотя многие случаи легко поддаются лечению, варикоцеле может вызвать бесплодие из-за уменьшения количества и снижения качества сперматозоидов. Также возможно уменьшение яичка в размерах
Геморрой — как лечить?
Геморрой считается заболеванием, от которого можно избавиться полностью. Современная медицина применяет целый ряд технологий, позволяющих излечить геморрой безболезненно и эффективно. Выбор метода лечения зависит от стадии заболевания и выраженности симптомов Пациентам с первой стадией можно проводить консервативное лечение флеботропными препаратами (например, детралексом) в сочетании со свечами и мазями. Эти препараты помогают бороться с такими симптомами геморроя как боль и зуд, снимают отеки и воспаления, улучшают кровоснабжение, что, в свою очередь, сопутствует общему улучшению состояния больного. Однако полного излечения от геморроя медикаментозными методами достигнуть не удается. Более действенными являются малоинвазивные процедуры: инфракрасная фотокоагуляция и склеротерапия.
Методом выбора лечения больных второй стадией являются малоинвазивные процедуры. Прежде всего, это лигирование геморроидальных узлов латексными кольцами. В некоторых случаях можно проводить инфракрасную фотокоагуляцию и склеротерапию. Лечение перечисленными способами характеризуется небольшой травматичностью и малой болезненностью для пациента, что делает их весьма привлекательными.
Лечение на ранних стадиях требует меньше времени и средств.
Узнайте, в какое время врач сможет принять вас.
Для этого нажмите «запись online» и выберите клинику.
Запись online
На сегодняшний день лигирование латексными кольцами получает все большую популярность, являясь одним из самых эффективных методов лечения геморроя. Принцип действия метода заключается в том, что колопроктолог с помощью аноскопа получает доступ к геморроидальному узлу, после чего специальным инструментом – лигатором набрасывает на узел латексное кольцо. Латексное кольцо, напоминающее по своим свойствам резиновое, сдавливает ножку узла, нарушая этим его кровоснабжение, из-за чего узел отмирает и через 6 дней отпадает при дефекации.
Лигирование латексными кольцами не производится, если между внутренними и наружными геморроидальными узлами невозможно обозначить четкую границу, что встречается при комбинированном геморрое.
При третьей, если наблюдаются боли при геморрое, лучше проводить лечение, сочетающее несколько малоинвазивных процедур. Иногда приходится прибегать к хирургическому лечению — геморроидэктомии.
В четвертой стадии методом выбора является хирургическое лечение. При противопоказаниях к геморроидэктомии следует проводить склеротерапию в сочетании с лигированием геморроидальных узлов латексными кольцами и консервативную терапию, как поддерживающее лечение.
Любой геморрой лечит врач-проктолог, который при осмотре определяет, какой формы и размеров ваш геморрой, какую он имеет стадию, назначая по результатам анализов метод терапии.
Профилактика геморроя
Профилактика геморроя заключается главным образом в исключении факторов, способствующих его развитию, и включает:
- рациональный режим питания (избегать возникновения поносов и запоров, не увлекаться вредной – жирной, острой, пряной – пищей);
- привитие, начиная с детского возраста, определенных гигиенических навыков (тщательный туалет области заднего прохода после дефекации);
- спортивные нагрузки и гимнастика, что способствует нормализации моторно-эвакуаторной функции толстой кишки и предупреждению застоя крови в органах малого таза.
Специальные условия до 30 апреля
Прием проктолога + аноскопия + ректороманоскопия
со скидкой от 1000 руб.
Чтобы узнать цену, выберите клинику
Запись online
Гистологические изменения
Гистологическими исследованиями резецированных участков варикозных вен выявлены склеротические изменения интимы, атрофия эластических, нервных и мышечных волокон среднего слоя, а в наружном слое обнаружены гиперплазированные гладкомышечные волокна.
У больных варикоцеле обнаружены изменения в яичке. Сосудистое русло внутри яичка значительно расширено и переполнено кровью с участками варикоза. По ходу капилляров и мелких венул имеются выросты в виде слепых сосудистых вздутий. Изредка встречается расширение артерий. Магистральные ветви семенной артерии, как правило, интактны.
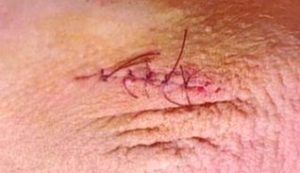
Особенности метода Мармара
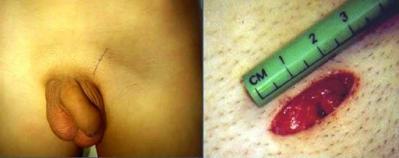
Микрохирургическая операция варикоцеле проводится под паховым кольцом. Операция проводится под местной анестезией. Врач пальпирует будущее место разреза, после чего рассекает ткани. Мини-разрез не превышает 3 см, выполняется доступ к семенному канатику.
С помощью специальных инструментов для разведения кожи, хирург раздвигает ткани, делает укол обезболивающего под мышцу, которая поднимает яичко. После этого последовательно выделяется семенной канатик и расширенные вены с помощью увеличительной оптики на глазах и ультразвукового датчика.
Врач перевязывает проблемные вены крупнее 2 мм в диаметре, не затрагивая семявыносящий проток и артерии, кровоснабжающие яичко. Пациента просят выполнить действия, как при пробе Вальсальвы – задержать дыхание на выдохе, чтобы можно было увидеть незаметные увеличивающиеся сосуды. После перевязывания, вены семенного канатика погружают в рану и ее зашивают «косметическим» швом, который со временем становится незаметен на теле.
Часто задаваемые вопросы
Бывают ли осложнения после эмболизации варикоцеле?
Осложнения возникают крайне редко. Возможные последствия операции – гематома в месте прокола сосуда, небольшая тошнота (так проявляется индивидуальная реакция на рентгеноконтрастное вещество, которое используют при ангиографии), а также боли в пояснице. Все эти осложнения не опасны для здоровья и проходят за 2-3 дня.
Эмболизация – это больно?
Внутри сосудов нет нервных окончаний, поэтому движения катетера совершенно безболезненны. В месте прокола кожу обрабатывают анестетиком. Поэтому операция по эмболизации – это не больно.
Можно ли провести эмболизацию при рецидиве?
Да, это эффективное лечение, показанное при рецидиве после полостной операции. В ходе вмешательства можно установить причину повторного развития болезни и устранить ее.
Какова вероятность, что после эмболизации наступит рецидив?
Не более 2%. Это обусловлено тем, что во время операции хирург сразу же проводит диагностику и контролирует состояние сосудов в режиме реального времени. В случае проведения обычной полостной операции вероятность рецидива повышается в несколько раз.
Как быстро нужно делать операцию после постановки диагноза?
Варикоцеле – это прогрессирующее заболевание. Даже при отсутствии симптомов оно вызывает ухудшении функции яичка. Развитие патологии легко отследить по спермограмме. Со временем может развиться атрофия – это уже необратимое состояние. Поэтому желательно не затягивать с операцией.
После успешной операции, когда пройдет бесплодие?
Для контроля репродуктивной функции необходимо наблюдаться у или андролога и регулярно делать спермограмму. Как правило, улучшение появляется на третий месяц.
Почему не все клиники предлагают этот метод лечения?
Эмболизация изобретена в мире давно – более 25 лет назад. Однако применение этого метода требует тесного взаимодействия опытных эндоваскулярных хирургов и урологов, специализированного оборудования. Метод является высокотехнологичным, и его могут предлжить своим пациентам только специализированые клиники. В то же время такая операция – это очень эффективный и безопасный способ избавиться от варикоцеле.