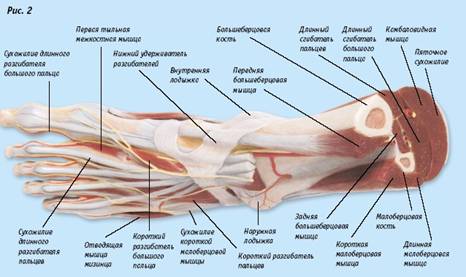
Вальгусная и варусная деформации стоп
Содержание:
Лечение
Лечение варусной деформации стопы зависит от того, насколько рано была выявлена патология. На ранних стадиях заболевания у маленьких детей коррекция стопы возможна консервативными методами. У детей старшего возраста и взрослых требуется хирургическое лечение.
У детей
При ранней диагностике варусной деформации коррекция стопы возможна консервативными методами. Прежде всего малышу подбирают специальную ортопедическую обувь. Она сконструирована таким образом, чтобы стопа постоянно принимала физиологичное положение. Такую обувь необходимо изготавливать индивидуально, по форме ножки ребенка. Ботинки должны иметь жёсткий задник, чтобы прочно фиксировать пятку.
Лечебный массаж позволяет устранить мышечный спазм, повысить эластичность связок. Благодаря пластичности детских костей с помощью массажа можно добиться полного устранения деформации.
Приемам лечебного массажа родителей обучает врач. Его требуется делать ежедневно, уделяя процедуре около получаса. В массажный комплекс входят следующие приёмы:
- Поглаживание стопы с обеих сторон;
- Сначала медленное, затем более энергичное растирание подошвы и тыла стопы;
- Разминание подошвы, направленное от внутренней стороны к наружной;
- Снова поглаживание.
На каждый этап приходится по 5-6 минут. Если ребёнок не выдерживает получасовой сеанс, можно проводить процедуру три раза в день по 10 минут.
Гимнастика – один из важнейших этапов лечения варусной деформации. Физические упражнения способствуют улучшению кровообращения в стопе, тренировке мышечно-связочного аппарата. Лечебную гимнастику рекомендуется проводить ежедневно, время занятия составляет 20-30 минут. Перед выполнением упражнений проводят лёгкий разминочный массаж. Сами гимнастические приёмы выполняются из положения сидя, затем стоя.
Гимнастический комплекс определяет врач-ортопед в зависимости от выраженности деформации. Основные упражнения, используемые для коррекции варусной деформации:
- Сидя на стуле и упираясь ногами в пол, перекатывать стопы с внутренней стороны к наружной;
- Сидя на стуле, выполнять червеобразные движения стопами;
- Перекатывать ступнями по полу мячик или гимнастическую палку;
- Поднимать пальцами ног с пола мелкие предметы;
- Стоя на полу, поочередно подниматься на пяточках и носочках;
- Приседать, расставив ноги на ширину плеч;
- Ходить на внутренней и внешней стороне стоп поочередно.
 Гимнастика при варусной деформации стопы
Гимнастика при варусной деформации стопы
Заканчивать занятие рекомендуется массажем и тёплой ванночкой для ног.
При неэффективности консервативного лечения детям проводят операцию по исправлению варусной стопы. Заключается она в подрезании сухожилий с одной стороны голеностопного сустава, после чего нога устанавливается в правильное положение и фиксируется гипсовой повязкой. Через несколько месяцев происходит восстановление формы ноги. В течение полугода после операции потребуется ношение ортопедической обуви, занятия лечебной гимнастикой.
У взрослых
Для лечения варусной патологии у взрослых применяется операция остеотомии. Рассекаются искривлённые кости и на них накладывают аппарат Илизарова. В течение нескольких месяцев кости выпрямляются и ноги приобретают правильную форму.
В восстановительном периоде рекомендуется использовать ортопедическую обувь, заниматься лечебной гимнастикой и массажем.
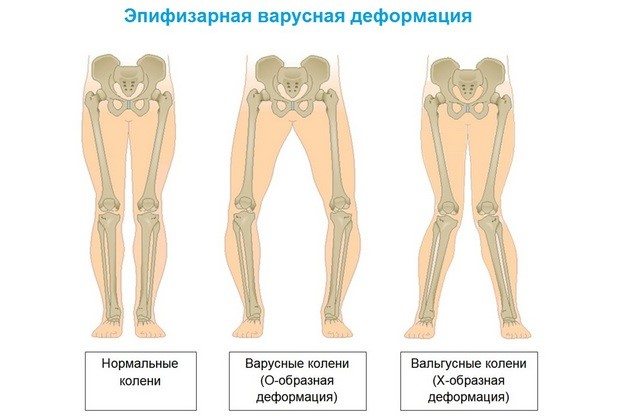
Варусная деформация стоп – патология, формирующаяся в детском возрасте и приводящая к О-образному искривлению конечностей. У взрослых это заболевание проявляется артрозами коленных и тазобедренных суставов. Лечение осуществляется консервативными и хирургическими методами.
Варусные колени – корректирующие упражнения
Перед тем, как приступить к корректирующим упражнениям, обязательно обратитесь к физиотерапевту для индивидуального подбора упражнений.
Не продолжайте тренировку, если вам больно.
Примеры корректирующих упражнений, которые физиотерапевты и врачи рекомендуют выполнять дома ребенку с варусным коленом:
- Сядьте согнувшись, опираясь на резиновый мяч между коленями, раздавливая мяч коленями.
- Сидя на скамейке с сумкой между колен, постарайтесь выпрямить ноги.
- Лежа спиной, ноги врозь, соединив нижние конечности вовнутрь, сгибая коленные суставы, стопы наружу.
- Сядьте прямо, связав ноги в коленях. Движение – Подъем ног с максимальным напряжением мышц.
- Поза стоя. Движение – подтягивание ягодиц и соединение коленей.
- В положении сидя руки согнуты в стороны в локтевом суставе, туловище опущено назад, сумка между коленями.
- Лежа на спине, мешок между колен, рисуя круги слева и справа.
- Слегка стоя врозь, согните колени (полуприсед), при этом приблизив колени друг к другу, прижав руки к коленям.
- Лежа спереди, колени связаны. Движение – поднятие прямых ног над полом.
- Лежа на спине. Движение – поднятие прямых ног и соединение их.
- Сядьте согнувшись, с опорой, ступни врозь, попеременно сгибая согнутые нижние конечности внутрь, при этом колени касаются земли.
- Лежа перед скамьей, вытянув руки и взявшись за край скамьи, ноги вне скамьи. Выполнение ножничных движений с выпрямленными в тазобедренном и коленном суставах ногами.
- В положении стоя спиной к лестнице (стене), поднимая согнутую ногу вверх по диагонали за противоположную ногу.
- Лежа спереди, носовой платок между ног. Движение – поднятие прямых ног вверх – терпение.
- Лежа спереди. Движение – напряжение ягодичных мышц с попыткой соединить колени.
- Оба прыгают на матрас, руки на обрешетке (столе), мешочек между щиколотками, колени связаны.
Во время каждого упражнения очень важно контролировать осанку тела, свободно дышать и контролировать тонус мышц живота. Упражнения на растяжку мышц нижних конечностей также очень важны, особенно приводящих мышц на внутренней стороне бедер, мышц подколенного сухожилия (задняя поверхность бедер) и мышц голеней
Упражнения на растяжку мышц нижних конечностей также очень важны, особенно приводящих мышц на внутренней стороне бедер, мышц подколенного сухожилия (задняя поверхность бедер) и мышц голеней.
Библиография
- под редакцией Анджея Щеклика и Петра Гаевского, Внутренние болезни – конспект, Wydawnictwo Medycyna Praktyczna 2009
- проф. доктор хаб. med.Tadeusz Szymon Gaździk, Ортопедия и травматология, PZWL Medical Publishing House 2005
- под редакцией Дамиана Куша, Сборник ортопедии, Медицинское издательство PZWL, 2009 г.
- под редакцией проф. доктор хаб. мед. Хенрик Zwierzchowski, Наброски ортопедии, травматологии и реабилитации опорно-двигательного аппарата, Wydawnictwo Академического Medyczna, Лодзи 1995
- проф. доктор хаб. med. Tomasz uk, dr hab. Артур Дзяк, доктор медицины Анджей Густа, Основы ортопедии и травматологии, Медицинское издательство PZWL 2001,
- Тадеуш Касперчак, Дефекты осанки, Краков, 1994.
- под редакцией Юлиуша Якубашки, Азбуки процедуры травм, Wydawnictwo Medyczne Górnicki 2008
- под редакцией проф. доктор хаб. мед. Януш Андрес, Первая помощь и сердечно-легочная реанимация, Польский совет реанимации, 2006 г.
Плоскостопие формируется годами, устраняется за полчаса или подтаранный артроэрез
При эластичной стопе и отсутствии выраженных проявлений артроза суставов стопы, что практически всегда встречается в подростковом возрасте и очень часто у молодых людей (до 30 лет, реже до 40 лет) выполняется малоинвазивная операция из разреза кожи до 1 см. В подтаранный синус вводится специальный конусовидный имплант, который удерживает пяточную кость в правильном положении и формирует свод стопы. Не менее важным эффектом является его раздражающее действие на рецепторы стопы, в результате чего бессознательно происходит постоянное напряжение прежде всего задней большеберцовой мышцы, имеющей решающее значение в поддержке нормального свода. За время нахождения импланта в подтаранном синусе с внутренней стороны стопы формируются рубцы, укрепляются капсулы суставов, которые удерживаются продольный свод стопы. В среднем через год подтаранный имплант подлежит удалению. К этому времени нормализуется баланс мышц, укрепляются капсулы суставов, поддерживающих свод стопы.
Уже на второй день после проведения имплантации пациент может ходить с полной нагрузкой на обе стопы. Как правило умеренные боли и чувство дискомфорта могут сохраняться несколько недель после проведения оперативного вмешательства. В редких случаях эти ощущения остаются дольше, что не является показанием к удалению импланта. Минимальный срок нахождения подтаранного импланта в стопе, который улучшает функцию стопы и приводит к восстановлению свода, составляет 4 месяца.
Лечение
Лечить детей с варусной деформацией врачи стараются консервативными методами. При легких степенях искривления этого бывает вполне достаточно для того, чтобы полностью устранить аномалию и восстановить нормальную постановку ножек.
Начиная лечение, родители должны понимать и полностью отдавать себе отчет в том, что терапия может занять не только месяцы, но и годы. Патология устраняется еще медленнее, чем развивается.
Лечение потребует от взрослых системного подхода, неукоснительного соблюдения всех врачебных рекомендаций, серьезного отношения к домашним процедурам, многие из которых станут ежедневными и обязательными.

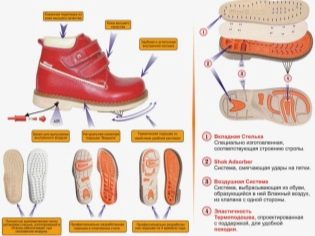
Ребенку может быть назначено ношение ортопедической обуви. Ее делают по специальным индивидуальным меркам, заказ можно сделать в ортопедическом салоне. Это не обычные сандалии и ботинки. У таких обувных пар серьезные супинаторы, ортопедические стельки, тяжелые и массивные подошвы, жесткие задники и боковинки для надежной фиксации стопы и голеностопа в анатомически правильном положении.
Универсальной обуви для лечения варусной деформации не существует. Для каждого ребенка с учетом его стадии, степени отклонения положения стоп от нормы, показано ношение определенной обувной пары. Именно поэтому не стоит выбирать такую обувь на свое усмотрение. Следует воспользоваться рекомендациями ортопеда.

Весь курс лечения будет сопровождаться сеансами лечебного массажа. Две недели массажа обычно чередуются с трехнедельным отдыхом, после чего массажное воздействие повторяется. Массаж не является сложным, а потому овладеть его техникой и приемами под силу абсолютно каждой маме или бабушке.
Массаж включает в себя классические приемы с растиранием, разминанием и вибрационным воздействием. Сначала массируются стопы, затем – голеностоп
При исправлении варусной деформации важно обратить внимание на область пятки и свода стопы, а также на голени. Их разминают достаточно интенсивно, отводя на эту массажную зону до половины времени всего сеанса
Родители должны приучить ребенка выполнять специальную гимнастику. Упражнения, направленные на улучшение состояния мышечной ткани, соединительной ткани и сухожилий, может показать инструктор ЛФК из любой детской поликлиники. К нему ортопед обязательно направит, назначая лечение.
От родителей зависит не только то, исправно ли будет ребенок делать упражнения, но и то, насколько эффективной будет такая гимнастика. Если малыш заинтересован в этом процессе, если мама и папа сумели обставить лечение как игру, а не как принудительное мероприятие, то эффект наступает значительно быстрее.
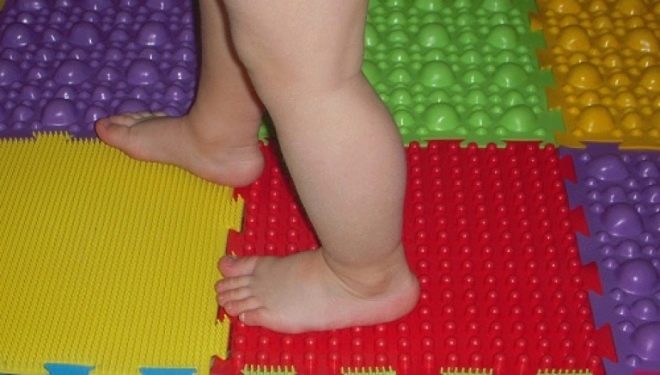
Как и при плоскостопии, и вальгусной стопе, при варусе вполне можно использовать в домашних условиях массажные коврики – аппликаторы для ног. Чем жестче будет материал и рельефнее рисунок покрытия, тем лучше с точки зрения пользы.
Достаточно часто ребенку придется посещать физиотерапевтический кабинет. Магнитная терапия, электрофорез, а также парафинотерапия и грязевые аппликации вместе со стимуляцией мышц ножек электрическими импульсами очень хорошо сказываются на конечном результате.
Детям с выраженным болевым синдромом, который обычно сопровождает достаточно тяжелые формы деформации стоп, может быть оказано симптоматическое лечение — обезболивающие препараты, которые посоветует доктор.
Операции по устранению варуса стопы могут проводиться по различным методикам. Достаточно часто детям проводят хирургическую коррекцию мениска, голеностопного сустава, иногда — коленного сустава. Восстановительный период достаточно длительный, несколько месяцев ребенок может провести в аппарате Елизарова.

После операции, когда ребенок встанет на ножки, ему показан весь комплекс консервативного лечения, который был описан выше, включая массаж, гимнастику, ЛФК и физиотерапию.
О том, как избежать варусной деформации стопы у ребенка, вы можете узнать в следующем видео.
Профилактика
При варусной стопе крайне тяжело избавиться от этого дефекта, а бороться с искривлением можно годами. При этом врачи далеко не всегда гарантируют пациентам успех. Поэтому особенную актуальность приобретает профилактика заболевания. Среди профилактических мер, врачи указывают на следующие моменты:
не стоит экономить на выборе обуви – у малыша должна использоваться исключительно качественная обувь с поддержкой стопы, правильной супинацией. Как правило, в дешевых вариантах обуви эти особенности не учитываются, поэтому после ношения родители сталкиваются с подобными проблемами у ребенка, и хорошо, если патология диагностирована на ранней стадии;
регулярный осмотр у ортопеда – это возможность своевременно поставить диагноз и начать лечение
Далеко не все взрослые обращают внимание на проблемы с ходьбой, и лишь при ощутимых проблемах родители обращаются к доктору. Как правило, это уже второй или третий этап развития патологии, помочь на котором значительно труднее;
ведение здорового образа жизни – не пустой звук
Особенно он актуален для беременных женщин. Чтобы у новорожденного не появились признаки варусной стопы, необходимо качественно питаться, больше отдыхать, следить за всеми возможными осложнениями во время вынашивания плода. Только ответственное материнство дает здоровое потомство.
Врожденная косолапость
Косолапие, или косолапость – это врожденная аномалия опорно-двигательной системы с двусторонней деформацией нижних конечностей, при которой постановка ног происходит на внешнюю грань.
Характерные признаки родовой ортопедической аномалии:
- варусная деформация стопы у новорожденного, когда подошвенная часть изогнута вниз и вовнутрь;
- супинация стопы, когда ее подошва обращена вовнутрь, и опорной частью становится край предплюсны или плюсны;
- аддукция, когда свод увеличен и приведен вовнутрь в переднем отделе.
Степень указанных признаков изменяется как в большую, так и в меньшую сторону. Иногда супинация нижних конечностей у ребенка имеет такую выраженность, что внутренняя пяточная поверхность касается лодыжки, а ярко выраженная варусная деформация подтягивает пятку кверху, выворачивая ее внутрь.
По медицинской теории, врожденную двустороннюю косолапость определяют как легкой (варусная контрактура Остена-Сакена) формы, когда при малоподвижной коже выступает головка таранной кости, так и мягкой тканной связочной формой, когда кожный слой хорошо развит, а костные выступы отсутствуют.
Варусная деформация стопы у детей при врожденной двусторонней косолапости имеет смещение голени вовнутрь, что ограничивает подвижность опорного аппарата в голеностопном суставе.
Вся тяжесть ситуации усугубляется, когда ребенок начинает ходить. Возникает кожное огрубение наружной поверхности края стопы, постепенно развивается мышечная атрофия голеностопа в икроножной области, происходит Х-образная рекурвация коленного сустава.
Варусная деформация нижних конечностей у детей при двусторонней косолапости, по мнению медицинских экспертов, имеет различную причинно-следственную природу образования:
- контактное сращение амниона (зародышевой оболочки) с эмбрионом, с давлением амниотической тяжести на него;
- обхваченное давление пуповины на нижнюю конечность плода;
- мускулатурное маточное давление на наружную поверхность стопы зародыша из-за малого количества околоплодных вод;
- компрессия маточной опухоли;
- нарушение спинномозговой иннервации у плода.
https://youtube.com/watch?v=_5ONyZ8KMeM
При рождении ребенок получает стойкую приводящую разгибательную контрактуру (ограничение пассивных смещений в суставе) стопы, объясняющуюся врожденным недоразвитием, укорочение задних мышечно-связочных групп и сгибателей сухожилий.
Варусную деформацию нижних конечностей при врожденной двусторонней косолапости необходимо лечить как можно раньше, пока ткани грудного ребенка податливы, их можно удержать, растянуть, то есть привести в корригирующее состояние. Оперативная коррекция начинается, как только у ребенка зарубцовывается пупочная ранка.
После хирургического вмешательства нижние конечности начинают функционировать и нормально развиваться. Однако родителям малыша следует запастись огромным терпением, так как послеоперационное восстановление требует дальнейших действий и определенных усилий.
В течение некоторого времени малыш будет находиться в гипсовых лонгетах, а в дальнейшем в течение нескольких лет ребенок будет вынужден пользоваться корригирующими ночными супинаторами, ему будет необходимо проводить ежедневный массаж, специальную гимнастику.
Последствия врожденной косолапости до конца не устраняются. Прооперированный человек будет вынужден до конца своих дней носить ортопедическую обувь.
Ведущие врачи
-
Гиниятов Анвар Ринатович
Травматолог-ортопед
Дунайский пр., 47
-
Учуров Игорь Федорович
Ведущий травматолог-ортопед
Выборгское шоссе, 17-1
-
Белоусов Евгений Иванович
Травматолог-ортопед
пр. Ударников, 19
-
Данилкин Алексей Валерьевич
Травматолог
пр. Ударников, 19
-
Гребенюк Михаил Викторович
Ортопед-травматолог
Выборгское шоссе, 17-1
-
Урбанович Сергей Иванович
Детский хирург, ожоговый хирург
ул. Маршала Захарова, 20, Выборгское шоссе, 17-1
-
Панфилов Артем Игоревич
Травматолог-ортопед
ул. Маршала Захарова, 20
Посмотреть всех
-
Никитин Александр Владимирович
Дунайский пр., 47
-
Попов Евгений Сергеевич
Выборгское шоссе, 17-1
-
Карпушин Андрей Александрович
Дунайский пр., 47
-
Колядин Максим Александрович
Дунайский пр., 47
-
Карапетян Сергей Вазгенович
Дунайский пр., 47
-
Митин Андрей Викторович
пр. Ударников, 19
-
Гарифулин Марат Сагитович
Дунайский пр., 47
-
Зимин Денис Витальевич
Выборгское шоссе, 17-1
-
Ангельчева Татьяна Аврамовна
пр. Ударников, 19
-
Борисова Ольга Михайловна
Дунайский пр., 47
-
Дергулев Игорь Олегович
Дунайский пр., 47
-
Егоров Александр Анатольевич
Выборгское шоссе, 17-1
-
Кикаев Адлан Олхозурович
ул. Маршала Захарова, 20
-
Козлов Игорь Андреевич
ул. Маршала Захарова, 20
-
Кустиков Антон Александрович
ул. Маршала Захарова, 20
-
Петров Артем Викторович
Дунайский пр., 47
Диагностика и лечение
Диагностирование патологии происходит на основании визуального осмотра. Для подтверждения диагноза и оценки степени развития патологии пациенту потребуется сделать рентген.
Консервативное лечение
Такое лечение и профилактика затормаживает процесс деформации стопы, однако эффективно только на первых двух стадиях. В консервативное лечение входят:
- введение специальных лекарств;
- массаж;
- лечебные стельки;
- физиотерапия;
- ЛФК.
Хирургическое лечение
Хирургическое удаление «косточки» на ноге рекомендовано при средней и тяжёлой стадиях. Существует множество оперативных методик, применяемых для исправления патологии. Наиболее подходящая подбирается врачом в индивидуальном порядке.
Виды операций по поводу Халюс Вальгус
Удаление косточки на большом пальце ноги возможно классическим хирургическим способом, то есть проведением открытой операции, либо малоинвазивными техниками. Рассмотрим их подробно.
Открытые реконструктивные вмешательства
Основные этапы таких операций:
1) Хирург выполняет разрез на внутренней стороне первого пальца.
2) Капсула первого плюснефалангового сустава рассекается, сустав мобилизуется.
3) Удаляется костная мозоль (экзостозэктомия).
4) Первая плюсневая кость перепиливается. Есть несколько видов остеотомии – SCARF, шевронная, проксимальная клиновидная, циркулярная. Выбор осуществляется, в зависимости от степени и вида проблемы.
5) Костные фрагменты перемещаются с изменением оси больного пальца.
6) Костные фрагменты фиксируются титановыми винтами.
7) Капсула первого плюснефалангового сустава зашивается.
8) На кожу накладываются швы и стерильная повязка.
9) На всю стопу надевается фиксирующая повязка.
Длительность вмешательства – от 30 до 120 минут. После операции следует реабилитация на протяжении одного-полутора месяцев.
Малоинвазивные операции
Такие вмешательства не предполагают разрезов на коже. Доступ обеспечивается мини-разрезами длиной до 3 мм. Через такие отверстия хирург перепиливает кости микроскальпелем. Малоинвазивные операции – это низкая травматичность и быстрое восстановление. Они проводятся при I-II степени заболевания.
1) Коррекция поперечного свода стопы – хирург меняет угол между костными структурами стопы.
2) Экзостэктомия – это удаление головки плюсневой кости, другими словами, костной шпоры, формирующей дефект.
3) Резекционная артропластика – иссечение концевого отдела либо элемента сустава плюсневой кости.
4) Артродез – обеспечивается неподвижность сустава первого пальца. После этого удаляются хрящи, а кости фиксируются так, чтобы суставы соприкасались до того, как срастутся.
5) Лазерное удаление косточки на ногах – шишка шлифуется лазерным лучом, пока полностью не выровняется. Операция по удалению кости на ноге лазером отличается бескровностью, быстрой реабилитацией, минимальным риском инфицирования.
6) Остеотомия – иссечение части плюсневой кости либо фаланги первого пальца.
7) Эндопротезирование – больной сустав заменяется имплантатом.
Причины
Варусная деформация стопы у детей может быть врожденной или приобретенной. Причины врожденной варусной стопы заключаются в следующем:
- неправильное положение плода в утробе матери;
- обвитие ножки пуповиной, что мешает нормальной трофике тканей;
- нарушение иннервации в районе стопы.
СПРАВКА! Приобретенные дефекты встречаются чаще всего.
Есть целый ряд факторов, которые либо непосредственно являются причинами варусной ступни, либо опосредованно приводят к развитию такого дефекта. Среди них можно выделить следующие:
- наследственная предрасположенность к появлению дефекта, причем совсем не обязательно, что он разовьется в утробе матери – именно детки первых двух лет жизни попадают в группу риска появления варуса даже при отсутствии других влияний;
- гиподинамия, в результате чего связки ослабевают и при повышении нагрузки они ее не выдерживают, а ступня начинает искривляться в сторону;
- ранняя ходьба, при этом стоит понимать, как попытки насильственно заставить малыша ходить при помощи ходунков и других средств, так и самостоятельные первые попытки малыша в раннем возрасте стать на ножки – при ослабленной мышечно-связочной системе раннее хождение грозит появлением деформации в стопе;
- недостаточность в организме у ребенка витамина Д или кальция, что, в свою очередь, провоцирует такое заболевание, как рахит. Именно для профилактики рахита врачи назначают уже с периода новорожденности давать детям витамин Д в каплях (Аквадетрим);
- патологии опорно-двигательного аппарата, благоприятствующие к развитию деформаций, в том числе и появлению варусной стопы;
- травматические повреждения, при которых наблюдается неправильное сращение костей или невозможность полного восстановления связочно-мышечного аппарата, что приводит к разболтанности сустава;
- метаболические нарушения, которые провоцируют недостаточное питание и иннервацию тканей. К таким патологиям можно отнести тиреотоксикоз и сахарный диабет;
- лишний вес – актуальная проблема не только у взрослых, но и у детей, поскольку наличие лишнего веса у малыша приводит к неправильному перераспределению нагрузки и заваливанию стоп;
- заболевания мышечной системы, патологии суставных связок, что неизбежно провоцирует проблемы с суставами. Особенно актуальны воспалительные патологии, после чего формируются рубцы и контрактуры, не дающие возможности поставить стопу в правильное положение;
- неправильно подобранная или неудобная обувь, которая формирует атипичную постановку ступни. Эта проблема особенно актуальна для детей первых лет жизни, которые только начинают носить свою первую обувь – она должна быть качественной и отвечать всем требованиям, чтобы стопа формировалась нормально и не появился варус.
Варусная стопа у взрослых
Искривление ступни у взрослых пациентов лечится сложнее, чем у детей. Сформировавшиеся кости плохо поддаются коррекции, поэтому времени и усилий на борьбу с недугом потребуется гораздо больше.
Терапия включает в себя следующие оздоровительные мероприятия:
- комплекс упражнений лечебной физкультуры;
- массаж нижних конечностей, ягодично-крестцовой области и поясницы;
- применение корректирующих стелек и удобной обуви;
- физиотерапевтические процедуры.
Также после операции пациентам назначают лечебную зарядку и физиолечение. В общем случае процесс коррекции занимает не менее 3 месяцев.
Варусные колени – методы лечения
При лечении варусных колен упражнения и показания противоположны лечению вальгусной болезни. Например, сидение со скрещенными ногами противопоказано. В упражнениях используются так называемые пассивного выражения, подложите подушку между щиколотками и затяните колени ремнем или тесьмой. Как и в случае с вальгусом, план корректирующих упражнений, их интенсивность и последовательность всегда определяет врач или физиотерапевт. Примеры рекомендуемых упражнений см. В разделе «Корректирующие упражнения».
В более тяжелых случаях требуется коррекционное лечение с использованием ортопедических приспособлений . В случае неудачи лечения также выполняются хирургические процедуры, в основном корректирующая остеотомия, то есть разрезы костей и их правильное расположение для заживления.
Консервативное лечение варусного колена состоит из:
- снятие напряжения в области таза, бедер и стоп,
- избегать чрезмерных усилий и нагрузок, особенно стоя,
- не находясь в так называемом поперечное сиденье (“по-турецки”),
- сиденье с коленями вместе и ступнями врозь – положение «лягушка»,
- уменьшение имеющегося лишнего веса,
- при необходимости – использовать стельку или обувь с более высоким каблуком снаружи,
- занятия спортом (например, катание на коньках, лыжах, коррекционная гимнастика),
Лечебная реабилитация детей первого года жизни
Лечебная физическая культура (ЛФК) для детей с врожденной косолапостью показана с первых дней жизни на фоне общего ортопедического лечения. Именно в возрасте 7-10 дней удается эффективно воздействовать на связочно-мышечный аппарат маленького ребенка.
Комплексный подход ЛФК включает поэтапное воздействие корригирующих гипсовых повязок. Осуществляется так называемое лечение положением, которое подкрепляется специальным массажем. После снятия гипса массажист проводит гимнастику для стоп и голени, а затем заново фиксирует положение корригирующим лонгетом.
Комплекс массажных процедур должен обеспечивать полное расслабление мышц стопы и голени. С этой целью применяется поглаживание, вибрация, разминание, потряхивание мышц, растягивание сухожилий пяток.
После расслабляющего массажа происходит снижение мышечного тонуса, а массажист проводит следующий этап лечебной реабилитации – физическую гимнастику:
- Исходное положение ребенка – лежа на спине. Цель — устранить наружное приведение стопы. Рассматриваем работу массажиста с правой ногой. Голеностоп прижат левой рукой, при этом первый палец на наружной лодыжке, а второй – на внутренней, чтобы пятка малыша лежала на ладони массажиста. Охватив правой рукой стопу, первый палец — на наружном крае, согнутый второй палец массажиста — на тыльной стороне конечности, а третий палец — на внутренней поверхности, производим отведение стопы ребенка наружу. То же самое проделывается с левой.
- Исходное положение прежнее. Цель — устранение поворота стопы относительно продольной оси. Массажист охватывает правой рукой правую стопу ребенка, располагая первый палец на подошве, а прочие — на тыльной части. Второй рукой охватом пятки жестко фиксирует ее. Массаж выполняется надавливанием первого пальца снизу вверх наружной краевой части конечности малыша, а сверху вниз массаж работает на внутренний край.
- Исходное положение не меняется. Цель — устранение подошвенного сгибания. Правая рука массажиста прижимает левую голень ребенка к столу, упираясь первым и вторым пальцем в лодыжку. Левая рука массажиста движением ладони снизу вверх прижимает подошву стопы.
https://youtube.com/watch?v=uyKmi929_KE
Такой комплекс лечебной физкультуры и массажа с повтором каждого движения 3-5 раз можно проводить самостоятельно.
Родителям достаточно пройти обучение у массажиста-инструктора ЛФК, чтобы заниматься с ребенком физкультурой в домашних условиях каждый день по пять занятий.
Другим эффективным лечебно-профилактическим воздействием станет плавание и водная гимнастика. Описанные массажные процедуры можно выполнять в ванне при температуре воды 36-37 ºС. Тёплая комфортная вода будет способствовать спастическому расслаблению мышц.