Лечение хронического воспаления придатков
Содержание:
Анатомия яичка
Яичко – это парный железистый орган овальной формы, который отвечает за выработку тестостерона и сперматозоидов. Масса тестикул редко превышает 30 грамм. Они находятся внутри мошонки и покрыты белой тканью, которая визуально разделяет орган на 300 небольших частей. Все части имеют примерно 2-3 семенных канала. Они содержат клетки Сертоли, ответственные за выработку здоровой спермы. Между каналами располагаются клетки Лейдига, которые стимулируют выработку тестостерона. Чтобы сперме покинуть тестикулы, она проходит долгий путь через выносящие, извитые, прямые и придаточные каналы.
Рекомендации
- Консультация гинеколога.
- Гинекологическое УЗИ.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Амоксиклав (бактерицидное антибактериальное средство широкого спектра). Режим дозирования: в/в, взрослым — 1,2 г препарата (1000 + 200 мг) с интервалом 8 ч, в случае тяжелого течения инфекции — с интервалом 6 ч.
- Цефтриаксон (бактерицидное антибактериальное средство широкого спектра). Режим дозирования: в/м, в/в, взрослым средняя суточная доза составляет 1-2 г цефтриаксона 1 раз в сутки или 0,5-1 г каждые 12 ч. В тяжелых случаях или в случаях инфекций, вызываемых умеренно чувствительными патогенами, суточная доза может быть увеличена до 4 г.
- Метронидазол (противопротозойное, антибактериальное средство). Режим дозирования: в/в для взрослых разовая доза составляет 0,5 г. Скорость в/в струйного или капельного введения — 5 мл/мин. Интервал между введениями — 8 ч.
- Тиенам (противомикробное, бактерицидное, антибактериальное средство). Режим дозирования: в/в, в виде инфузии: ≤ 500 мг — в течение 20-30 мин., > 500 мг в течение 40-60 мин. Средняя суточная доза — 2000 мг (4 инъекции). Максимальная суточная доза 4000 мг (50 мг/кг). Дозу корректируют с учетом тяжести состояния, массы тела и функции почек пациента.
- Доксициклин (антибактериальное средство широкого спектра). Режим дозирования: внутрь в дозе 100 мг 2 раза в сутки. Продолжительность лечения — от 7 до 10 дней.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| врачи государственного научного центра акушерства, гинекологии и перинатологии имени академика Кулакова В.И. (руководитель центра — академик Сухих Г.Т.). |
САЛЬПИНГООФОРИТ
Сальпингоофорит — инфекционно-воспалительный процесс неспецифической или специфической этиологии с локализацией в маточных трубах и яичниках. Это наиболее часто встречающееся воспалительное заболевание органов малого таза.
СИНОНИМЫ: Аднексит, сальпингит. Острый сальпингит и оофорит.
ЭПИДЕМИОЛОГИЯ
|
Изолированное воспаление различных отделов малого таза встречается редко, так как анатомически и физиологически они тесно связаны. Около 40% больных госпитализируют в стационары по поводу острых процессов или обострений хронических заболеваний половых органов. Около 60% пациенток обращаются в женскую консультацию по поводу воспаления. |
Осложнения сальпингоофоритов:
- Каждая пятая женщина страдает бесплодием.
- В 5-10 раз чаще возникает внематочная беременность.
- У 5-6% больных возникают гнойные осложнения.
Спаечный процесс (следствие хронических воспалительных заболеваний) приводит к анатомическим нарушениям и тазовым болям.
КЛАССИФИКАЦИЯ
|
ПАТОГЕНЕЗ
|
У воспалительных процессов маточных труб и яичников общий патогенез. Вначале на слизистой оболочке маточных труб (эндосальпинксе) возникают все признаки воспаления: гиперемия, расстройства микроциркуляции, экссудация, отёк, клеточная инфильтрация. Затем воспаление распространяется на мышечную оболочку маточной трубы, возникает её отёк. Труба утолщается и удлиняется, пальпация её становится болезненной. Микробы вместе с содержимым трубы попадают в брюшную полость, поражают серозный покров трубы и окружающую брюшину. Возникает перисальпингит и пельвиоперитонит. После разрыва фолликула яичника возбудители попадают внутрь, инфицируют оболочку фолликула, и возникает воспалительный процесс в яичнике (сальпингоофорит). В маточной трубе очень быстро идёт слипчивый процесс в ампулярном отделе, в устье трубы. Секрет накапливается в трубе с образованием гидросальпинкса (может длительно существовать как хроническая патология). Спаечный процесс возникает вследствие склеивания воспалительно-изменённых маточных труб с брюшиной Дугласа, прилежащими петлями кишечника, аппендикулярным отростком (нередко возникает вторичный аппендицит). |
КЛИНИЧЕСКАЯ КАРТИНА
Первый симптом острого сальпингоофорита — сильные боли внизу живота, сопровождающиеся повышением температуры до 38 °С (иногда с ознобом), ухудшением общего состояния, могут быть дизурические явления, иногда вздутие живота. Возникают явления интоксикации — состояние средней тяжести, слабость, головная боль, снижение аппетита, иногда диспептические расстройства. Острый воспалительный процесс может закончиться полным выздоровлением при своевременном и адекватном лечении, может приобрести характер подострого или хронического процесса с частыми обострениями и продолжаться годами. Клинические проявления сглаженные. Температурная реакция может быть субфебрильная или нормальная, боли носят характер тупых, ноющих с локализацией внизу живота и в пояснице. Нередки жалобы на диспареунию и бесплодие.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Острый сальпингоофорит нередко необходимо дифференцировать от острых хирургических патологий (острый аппендицит, хирургический перитонит, опухоли кишечника, кишечная или почечная колики).
Осложнения сальпингоофорита
Аднексит – это довольно опасный патологический процесс, пренебрежение внимания к которому может повлечь за собой довольно серьезные осложнения сальпингоофорита.
Женщина должна быть госпитализирована в гинекологическое отделение, где врачи назначат грамотную антибиотикотерапию, противовоспалительное лечение, рассасывающую и антигистаминную терапию. Сестринский уход при сальпингоофорите в условиях стационара обеспечит своевременное и квалифицированное проведение как внутримышечных и внутривенных инъекций, так и внутривенных инфузий, таких необходимых для лечения воспалительного процесса придатков.
Последние статьи
Оцеите статью:
Сальпингоофорит и беременность
Так как сальпингоофорит – это острое инфекционное заболевание репродуктивной системы женского организма
29.07.2019
Читать полностью
Оцеите статью:
Двухсторонний сальпингоофорит
Двухсторонний сальпингоофорит – это патологический процесс, суть которого кроется в инфекционном поражении придатков матки в виде двух фаллопиевых труб
29.07.2019
Читать полностью
Оцеите статью:
Правосторонний сальпингоофорит
Правосторонний сальпингоофорит – это патологический процесс придатков матки
29.07.2019
Читать полностью
Оцеите статью:
Левосторонний сальпингоофорит
Для многих представительниц прекрасного пола диагноз аднексита является практически обыденным
29.07.2019
Читать полностью
Оцеите статью:
Острый сальпингоофорит, подострый
Острый сальпингоофорит – это инфекционно-воспалительный процесс
29.07.2019
Читать полностью
Оцеите статью:
Диагноз хронический сальпингоофорит
Сальпингоофорит, как его еще часто называют в быту, аднексит – это процесс, который имеет инфекционно-воспалительные характеристик
29.07.2019
Читать полностью
Оцеите статью:
Физиотерапия при сальпингоофорите
Как известно, сальпингоофорит в стадии обострения либо же острый аднексит – это инфекционно-воспалительный процесс
29.07.2019
Читать полностью
Оцеите статью:
Сальпингоофорит лечение народными средствами
Сальпингоофорит – это инфекционно-воспалительное заболевание придатков матки
29.07.2019
Читать полностью
Оцеите статью:
Хирургическое лечение сальпингоофорита
Сальпингоофорит – это острое инфекционно-воспалительное заболевание придатков матки
29.07.2019
Читать полностью
Оцеите статью:
Этиология и патогенез сальпингоофорита
Воспаление придатков матки – одна из наиболее распространенных патологий.
26.07.2019
Читать полностью
Оцеите статью:
Cальпингоофорит (Аднексит) на УЗИ
Ультразвуковое исследование органов брюшной полости и малого таза – это универсальный метод диагностики.
25.07.2019
Читать полностью
Оцеите статью:
Процедура гистеросальпингография (ГСГ)
Среди диагностических манипуляций, важное значение имеют ультразвуковые методики
24.07.2019
Читать полностью
Читать все статьи
ПРЕДПРОЦЕДУРНАЯ ДИАГНОСТИКА Лазеровапоризация шейки матки никогда не назначается без предварительного обследования. Пациентке будут назначены лабораторные анализы и инструментальные обследования.
Обязательным исследованием является расширенная кольпоскопия. Процедура позволяет зрительно увидеть произошедшие изменения поверхности шейки, а также выявить сопутствующие заболевания.
Необходимой является дифференцированная диагностика. С этой целью выполняется забор тканей для последующей гистологии.
Подготовка к лазерной вапоризации шейки матки заключается в исследовании микрофлоры влагалища. Анализ мазка позволяет выявить патогенные микроорганизмы, способные спровоцировать развитие послеоперационных осложнений и негативных последствий. Поэтому при определении таковых до начала процедуры женщине назначается местное антибактериальное, противовирусное, иммуномодулирующее лечение комбинированными или монопрепаратами.
Вапоризация шейки матки лазерным способом проводится строго на 8 – 9 сутки менструального цикла. Именно в этот период изменения слизистой выражены наиболее активно.
РЕАБИЛИТАЦИЯ
Лечение лазером шейки матки сопровождается непродолжительным реабилитационным периодом, который длится 1 месяц. Этого времени вполне достаточно для полной эпителизации зоны вапоризации.
После лазерного прижигания слизистой шейки матки женщине запрещено:
- давать себе значительные физические нагрузки;
- заниматься сексом;
- посещать баню, сауну и просто перегревать нижнюю часть тела.
Спустя месяц после вапоризации необходимо посетить гинеколога. В ходе осмотра врач оценит степень и качество заживления тканей. Впоследствии женщине рекомендуется дважды в год проходить гинекологический осмотр, чтобы не пропустить рецидив.
Лечение лазером шейки матки – современный метод терапии, хорошо себя зарекомендовавший благодаря минимальному риску развития осложнений.
Метод позволяет удалять пораженные ткани даже при минимальных повреждениях эпителия и предотвращать дальнейшее развитие болезни.
Лазерная вапоризация – безболезненная процедура с коротким сроком реабилитации. Заживление шейки матки из-за малой травматизации ее слизистой происходит в самые короткие сроки.
Несмотря на эффективность, лазерное лечение шейки матки имеет свои противопоказания:
- выявление раковых клеток;
- онкообразования;
- дисплазия 2 или 3 степени;
- диагностирование полипозных образований в верхней части шейки матки;
- острые воспалительные заболевания органов малого таза (вапоризацию выполняют после медикаментозного снятия обострения);
- предрасположенность к кровотечениям (патология свёртываемости крови);
- болезни сердца и сосудов;
- беременность.
Эрозия шейки матки требуют тщательного контроля и адекватной терапии.
Ведь именно при таких процессах вероятность развития осложнений высока.
При отсутствии лечения могут возникнуть такие последствия как:
- различные воспалительные и инфекционные процессы;
- бесплодие;
- преждевременные роды, выкидыш;
- злокачественные новообразования;
- спаечные процессы (сращения участков слизистой).
Эрозия шейки матки относится к неопухолевым процессам по медицинской классификации, но риск возникновения онкологического процесса при отсутствии терапии заболевания высокий. Поскольку при данной патологии поражаются не все слои эпителия цервикального канала, то высока вероятность ее заживления без значимых последствий.
Из-за постоянного местного воспаления и нарушенной целостности стенки шейки матки возникают следующие патологии:
- аднексит— воспаление придатков матки – маточных труб, яичников, круглых связок;
- кольпит— поражение слизистой во влагалище;
- эндометрит— болезнь внутреннего слоя матки.
Данные заболевания сопровождаются бурной симптоматикой и приносят много страданий и неудобств больной. При их тяжелом течении рекомендовано стационарное лечение. В клинической картине преобладают болевые ощущения внизу живота, гнойные выделения, лихорадка, нарушения менструального цикла.
Чтобы избежать проблем со здоровьем, необходимо находить время для посещения врача. При постановке данного диагноза не нужно откладывать лечение на потом
Ведь именно запущенная и неправильно вылеченная эрозия приводит к серьезным последствиям и несет угрозу для самого важного предназначения женского организма – вынашивание и рождение детей
Наши опытные врачи — специалисты гарантируют
Вам высокую эффективность лечения и чуткое отношение к Вашим проблемам.
Лечение хронического аднексита и его обострения
Затяжное течение заболевания с большим трудом поддается терапии, поскольку пораженная территория достаточно велика. В обиход идут гормоны, антибиотики, вагинальные суппозитории против воспалений. Лечение может вестись в условиях клиники, если лекарства требуется вводить инъекционно и капельно и необходимо наблюдение за состоянием.
При наличии спаек проводится оперативное вмешательство — восстанавливаются просветы маточных труб, ликвидируются очаги скопления гноя. В ходе подготовки или уже непосредственно в момент операции может быть обнаружена какая-либо патология, например, мешотчатая опухоль, гноевые поражения. В подобных обстоятельствах удаляется орган или его часть. В саму полость вводится антибиотический раствор.
Острое воспаление обязательно купируется антибактериальной терапией. В такой период лечение наиболее эффективно в силу повышенной концентрации инфекции. Назначается строгий постельный режим и вспомогательные мероприятия в виде ванночек, спринцеваний и т.д.
Лечение аднексита при беременности проводится максимально щадяще, совместимыми с ней препаратами подавляются симптомы и действие опасных микробов и вирусов.
Если аднексит уже был диагностирован и пролечен ранее, при планировании малыша стоит обследоваться снова, т.к. в беременность патология может дать о себе знать из-за ослабления иммунитета.
Причины возникновения
Патологию вызывает бактериальный агент. Это может быть условно-патогенная микрофлора или специфические агенты. Также выделяют факторы, способствующие развитию заболевания:
- Болезни передающиеся половым путем часто затрагивают придатки матки, или же происходит присоединение вторичной инфекции.
- Переохлаждения, частые стр ессы.
- Нарушение личной гигиены.
- Неправильный подбор нижнего белья.
Возбудители заболевания с током крови, лимфы, либо контактным путем попадают в стенку маточной трубы. С течением болезни микроорганизмы заселяются в эпителий яичника и при овуляции проникают в его полость. При дальнейшем прогрессировании, образуется воспалительный конгломерат.

Лечение аднексита
Первоочередные препараты, которые назначают для лечения — антибактериальные средства или антибиотики. Они нужны для подавления жизнедеятельности патогенной бактериальной флоры.
Для терапии двустороннего сальпингоофорита используют все группы этих средств: пенициллины, цефалоспорины, макролиды, тетрациклины, сульфаниламиды, фторхиналоны. Их назначают с учетом чувствительности бактерий. Кроме антибиотиков, назначают следующие препараты:
- Пробиотики. Они нужны для профилактики развития дисбактериоза в кишечнике.
- Противогрибковые средства. При длительном лечении антибактериальными препаратами возникает кандидозное поражение слизистых оболочек. Противокандидозные препараты подавляют рост этих грибков.
- Иммуномодуляторы. Патогенная флора размножаться при снижении иммунитета. Эти средства способствуют нормализации работы иммунной системы.
- Противовоспалительные препараты. Они способствуют купированию воспалительных процессов в организме. Они снижают температуру тела. Рекомендуют использовать противовоспалительные свечи.
- Рассасывающие средства. Они помогают лечить отек тканей, который сопутствуют воспалению.
При выраженной интоксикации назначают инфузионное лечение. Терапия обязательно должно быть дополнено витаминотерапией.
Лечение аднексита
Лечением аднексита занимается врач-гинеколог.
Лечение острой формы
Больные с острым и обострением хронического аднексита госпитализируются. Назначается покой, гипоаллергенная диета и холод на низ живота (для ограничения воспалительного процесса и купирования болей).
В первую очередь показано проведение терапии антибиотиками широкого спектра действия:
- цефалоспорины (кефзол, цефтриаксон),
- пенициллины (ампиокс, ампициллин),
- фторхинолоны (ципрофлоксацин),
- тетрациклины (доксициклин),
- аминогликозиды (гентамицин) и другие.
Антибактериальное лечение проводится в течение 7-10 дней.
Кроме этого назначается дезинтоксикационная терапия (внутривенное введение физ. раствора, глюкозы) и противовоспалительные препараты местно (в ректальных свечах) и перорально (индометацин, диклофенак).
Также показан прием витаминов, противоаллергенных и противогрибковых препаратов.
Лечение хронической формы
Хронический аднексит и реабилитация после острого процесса предусматривает
- прием рассасывающих препаратов (трипсин, вобэнзим),
- прием стимуляторов иммунитета (Тактивин, стекловидное тело, экстракт алоэ)
- физиолечение.
Физиотерапия включает лекарственный электрофорез (с лидазой, алоэ, плазмолом и прочими препаратами), УФ-облучение, УВЧ и ультразвук на низ живота.
При хроническом аднексите эффективны лечебные грязи, парафинотерапия, лечебные ванны и орошения с минеральными водами, а также рекомендуется санаторно-курортное лечение.
Общее описание
Аднексит — это заболевание женских половых органов, характеризующееся хроническим или острым воспалением яичников и маточных труб. Аднексит является самой частой гинекологической патологией.
Причиной аднексита является миграция болезнетворных возбудителей из нижних отделов половых путей (как правило, влагалища) через полость матки. Вероятность возникновения аднексита у одиноких женщин с большим числом половых партнеров выше, чем у замужних женщин этого же возраста. Риск воспаления яичников и половых труб повышается в течение первого месяца после введения внутриматочного контрацептива («спирали») и после двух лет непрерывного его использования. Другими факторами риска являются операции на органах брюшной полости, искусственное прерывание беременности.
Степени тяжести острого эпидидимита
Переход патологии в острую стадию сопровождается ярко выраженными симптомами. Всего существует 3 стадии: легкая, средняя, тяжелая:
- Легкая – продолжается до 3 суток. На УЗИ обнаруживается усиленный сосудистый рисунок, а анализ крови показывает увеличение лейкоцитов до 12 000.
- Средняя – длится до 6 дней и имеет сильные симптомы, среди которых рост температуры тела до 39 градусов Цельсия и болевые ощущения. выявляет воспаление и новообразования гипоэхогенного типа до 10 мм.
- Тяжелая – продолжается более 7 дней и сопровождается тяжелыми симптомами. Анализ крови показывает содержание лейкоцитов до 25 000, что свидетельствует о сильном воспалительном процессе (температура тела повышается до 40 градусов по Цельсию). Скопление гноя максимальное, придаток яичка значительно увеличивается.
Симптомы аднексита
По течению воспалительного процесса, клинической картине принято различать острый и хронический аднексит.
Для острого аднексита характерны боли в тазу, нижних отделах живота различной интенсивности, повышение температуры тела, выделения из половых путей, ухудшение общего самочувствия.
Хронический аднексит является наиболее частой формой воспаления придатков матки. Как правило, хронический аднексит является исходом острого, гораздо реже хронический аднексит первичен. Клиническими проявлениями хронического аднексита являются тазовые боли различной степени интенсивности и характера (ноющие, давящие, тупые), нарушение менструального цикла и функций соседних органов (цистит, проктит и др.). Обострение заболевания у многих женщин связано с психоэмоциональным напряжением, утомлением, менструацией.
Этиология и патогенез
Сальпингоофорит относится к смешанным инфекциям, возбудители которых – анаэробные бактерии (пептококки, клостридии), гонококки, хламидии, микоплазмы, стрептококки, стафилококки и др. патогенные микроорганизмы – при условии их проникновения в маточные трубы, а затем в яичники.
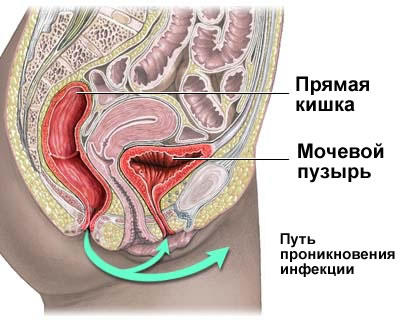
Инфицирование может произойти как через канал шейки матки, маточные трубы, матку к яичникам (восходящий путь), так и с током крови из легких и других органов (нисходящий путь). На начальной стадии заболевания происходит воспаление слизистой, которое постепенно затрагивает более глубокие слои придатков.
Причины, вызывающие воспаление придатков
|
Причины воспаления придатков достаточно хорошо известны. К ним относятся:
|
В норме матка и её придатки практически стерильны. Несмотря на то, что в наружных половых органах и во влагалище имеется достаточно много микроорганизмов, часть из которых может быть патогенными, иммунитет предохраняет придатки от проникновения в них инфекции. Тем не менее, при ослаблении иммунитета (в результате стрессов или переохлаждения) инфекция может попасть в маточные трубы и в яичники и вызвать воспаление.
Безусловно, наличие в организме нелеченной или не до конца вылеченной скрытой инфекции, несоблюдение правил личной гигиены, беспорядочные половые связи с разными партнерами являются факторами, предрасполагающими к развитию воспаления.
Воспаление придатков и яичников: причины
Основная причина заболевания – это инфекции, которые передаются половым путем (хламидии, уреаплазмы, гонококки, микоплазмы и пр.), а также неполовые инфекции (стрептококки, стафилококки и т. д.).
Многие из микроорганизмов могут присутствовать в организме женщины и никак себя не проявлять, то есть находиться в «спящем» режиме. Но это происходит только в том случае, если у женщины сильный иммунитет, который способен подавлять их развитие и распространение, а иногда и вовсе избавляться от «вредителей».
Но если иммунитет слабый или внезапно появились провоцирующие факторы, то начинается воспалительный процесс или происходит рецидив.
Какие причины провоцируют воспаление придатков и яичников у женщин и появление характерных признаков и симптомов?
- переохлаждение (например, длительное сидение на холодной поверхности или промокшие ноги);
- незащищенный половой акт с носителем инфекции;
- использование средств внутриматочной контрацепции;
- заражение во время родов;
- при прохождении медицинских, диагностических и лечебных процедур;
- недолеченные инфекционные, простудные и половые заболевания и/или их хронические формы;
- серьезные нарушения в питании, постоянное переутомление и стрессы, отсутствие полноценного отдыха;
- аппендицит, ангина, туберкулез (в редких случаях возможно заражение из брюшины и лимфатических сосудов).
Сюда же можно отнести стрессы и снижение иммунитета, а также смену часовых поясов и климатических зон.
Профилактика заболевания
Чтобы избежать возможного развития патологии, нужно опасаться факторов, способствующих его развитию. Также лучше придерживаться таких рекомендаций:
В холодное время года важно одеваться по погоде, и особенно беречь области нижней части живота, избегать переохлаждений.
Немаловажным является соблюдения всех правил личной гигиены.
Также, от многих проблем может избавить безопасный секс. Во время полового контакта рекомендуется использовать средства барьерной контрацепции.. Для того, чтобы патология не приобрела хронический характер, важно качественно пролечить болезнь в остром периоде
Для того, чтобы патология не приобрела хронический характер, важно качественно пролечить болезнь в остром периоде
Вывод
Аднексит — это тяжелая болезнь, затрагивающая девушек молодого возраста. Имеет воспалительный характер, вызывается бактериями. Имеет характерные клинические и диагностические признаки. Для лечения может использоваться консервативная терапия и хирургическая коррекция
Для профилактики развития патологии важно избегать провоцирующих факторов и качественно пролечить болезнь в острую фазу
Осложнения
Самым распространенным осложнением патологии является развитие спаечного процесса в малом тазу. Спайки могут образовываться между маточной трубой, яичником, маткой, кишечником, мочевым пузырем, сальником.
- Поражение яичника:
- в толще яичника могут образовываться полости, заполненные гноем;
- ткань придатка расплавляется с формированием овариального абсцесса;
- при его прорыве инфекционный агент может попасть в брюшную полость с формированием пельвиоперитонита.
Поражение маточной трубы:
при длительном течении воспалительного процесса выпот скапливается в полости маточной трубы с формированием гидросальпинкса или пиосальпинкса.
При неправильном лечении болезни острый процесс может перейти в хронический. Что в свою очередь, может привести к внематочной беременности и даже к бесплодию.
Клинические проявления
Аднексит не относится к тем заболеваниям, которые легко пропустить или можно не почувствовать. Наиболее показательным его симптомом является сильная боль, сосредоточенная в нижнем отделе живота (в зоне расположения яичников). Также болевые ощущения могут иррадиировать в пояснично-крестцовый отдел позвоночника. Стоит учитывать, что болевой синдром при аднексите очень редко носит постоянный характер, как правило, это – периодические боли, которые то отступают, то наступают с новой силой. Кроме того, женщинами, которые имели дело с этой медицинской проблемой, замечено: интенсивность и длительность болезненных ощущений напрямую зависит от эмоциональных и физических нагрузок, температуры окружающей среды (чем больше нагрузки, чем сильнее переохлаждение, тем сильнее боль). Также, на уровень боли влияет наличие других заболеваний.
Диагностика аднексита
Основаниями для установления диагноза служат данные анамнеза физикального осмотра и данных дополнительного исследования. Врач выясняет, не предшествовало ли началу заболевания установка внутриматочной спирали, аборт, диагностическое выскабливание или осложненные роды. Диагностику аднексита проводят следующим образом:
- Гинекологический осмотр — при выполнении двуручного гинекологического исследования выявляют болезненное увеличение в размерах придатков матки с одной или двух сторон.
- УЗИ диагностика — при сканировании выявляют воспалительные образования придатков.
- Анализ крови — отмечают лейкоцитоз с наличием сдвига формулы влево, а также выявляют ускорение СОЭ.
- Микробиологические тесты — устанавливают возбудитель методом бакпосева. Исследуют мазки, взятые из мочеиспускательного канала, шейки матки, влагалища.
- Лапароскопия — с ее помощью выявляют гнойные образования и проводят осмотр полости таза и маточных труб, часто сочетают с проведением лечебных мероприятий.
- Рентгенография — ее используют для выявления степени проходимости маточных труб. Определяют выраженность патологических изменений.
- Гистеросальпингография с контрастом — ее проводят при хроническом аднексите. Исследуют проходимость матки и придатков, а также наличие спаек и соединительно-тканных тяжей.
Диагностика заболевания
Для того чтобы Вы сами могли контролировать процесс диагностики и знали, из каких этапов должно состоять исследование, мы решили рассказать, из каких этапов состоит диагностика воспаления придатков в GMS Clinic.
Сбор крови для проведения общего анализа крови
По результатам особое внимание, как уже отмечалось выше, отдается уровню лейкоцитов и СОЭ.
Гинеколог проводит сначала опрос на выявление возможных симптомов воспаления придатков, а затем проводит осмотр. Первое, на что обращает внимание специалист — болезненность яичников и шейки матки при осмотре и в анамнезе.
В процессе осмотра специалист обязательно берет мазок для посева флоры и проведения дальнейшего анализа для выявления точного возбудителя заболевания, если оно будет обнаружено.
В случае необходимости врач может предложить провести ультразвуковую диагностику
Это совершенно безболезненная процедура, которую проводят вагинальным датчиком. Ультразвуковая диагностика позволит собрать больше информации о состоянии организма и подобрать наиболее оптимальную схему лечения.
Правильная диагностика воспаления придатков гарантирует выбор наиболее оптимальной схемы лечения. Если все же специалист диагностировал воспаление придатков — не стоит думать, что заболевание пройдет само. Чем быстрее начать лечение, тем больше шансов избежать последствий и начать здоровую жизнь без боли!
Причины
Причиной развития аднексита являются патогенные микроорганизмы.
Специфический аднексит вызывается гонококками, туберкулезной палочкой, возбудителями дифтерии.
Неспецифический аднексит развивается при проникновении в придатки матки стрептококков, стафилококков, кишечной палочки, микоплазмы и других бактерий.
Инфекция может распространяться восходящим путем при воспалении влагалища, шейки матки или матки и нисходящим путем из других, вышерасположенных органов (например, при аппендиците).
К предрасполагающим факторам аднексита относятся:
- ослабление иммунитета;
- переохлаждение;
- стрессы;
- частая и беспорядочная смена половых партнеров;
- незащищенный секс во время менструации;
- несоблюдение правил личной гигиены;
- перенесенное инфекционное заболевание;
- хронические общие, в том числе и эндокринные, заболевания;
- аборты и диагностические выскабливания матки;
- внутриматочная спираль;
- гистероскопия матки и метросальпингография.
Осложнения аднексита
Осложнения аднексита очень опасны. Воспалительный процесс может распространиться на брюшину, что может привести к возникновению перитонита – острого состояния, требующего срочного хирургического лечения. Аднексит является одной из частых причин возникновения спаечного процесса в области маточных труб, что увеличивает риск возникновения внематочной беременности и бесплодия.
В случае наступления беременности на фоне хронического аднексита она может протекать неблагополучно или закончиться самопроизвольным абортом. У многих женщин, страдающих аднекситом, на фоне болевых ощущений во время полового акта, были диагностированы различные нарушения сексуальной функции – аноргазмия, снижение полового влечения и т.д.
Аднексит может сопровождаться развитием заболеваний, не связанных напрямую с гинекологической сферой – запор, хронический колит, дискинезия желчевыводящих путей, холецистит, пиелонефрит. При гинекологическом обследовании может выявиться кольпит или эндоцервицит с соответствующей клинической картиной.
Лечение сальпингоофорита
Лечение комплексное, включающее антибактериальную, общеукрепляющую, иммуномодулирующую, рассасывающую, местную терапию. Физиолечение прекрасно дополняет полученные результаты основной терапии или операции. В случаях выявленных инфекций, передающихся половым путем, необходимо полное обследование и, возможно, лечение полового партнёра. Иначе напрасны будут все старания.
Как один из вариантов диагностики и лечения сальпингоофорита (особенно его последствий и осложнений), исключения или поиска других заболеваний – лапароскопия. Три небольших разреза на животе и… а что там хирург найдёт, сколько оставит и что удалит, напрямую зависит от своевременности вашего обращения к врачу. Объем операции может быть от разделения нескольких спаек до многочасовой операции с переходом на разрез (лапаротомия), удалением труб, яичников. Это редко бывает, но играть «в рулетку» не стоит.
- Лечение сальпингоофорита без физиопроцедур ограничено эффективно, особенно при желании врача и пациента получить длительный период без обострений и осложнений. Физиотерапия проводится с целью закрепления результатов основного лечения сальпингоофорита и снижения риска возникновения рецидивов, осложнений, вторичных изменений (спайки, например, как трубно-перитонеальный фактор бесплодия):
- Лекарственный электрофорез – профилактика и, частично, лечение спаечного процесса.
- УЗ-физиотерапевтическое лечение – увеличивает подвижность придатков матки, профилактика спаечных сращений.
- Ультрафонофорез дефиброзирующих препараᴛᴏʙ – при тяжелом рубцово-спаечном процессе.
- Низкоинтенсивная УВЧ-терапия – снижает интенсивность воспаления и проявления жизнедеятельности болезнетворных микроорганизмов.
- Климато-, бальнео- и грязелечебные курорты с сероводородными, йодобромными, хлоридно-натриевыми, азотно-кремʜᴎϲтыми, радоновыми водами – для всех хронических форм сальпингоофорита вне стадии обострения.
Госпитализация необходима только при диагностированном обострении или осложнении болезни