Характеристика бронхиального дерева
Содержание:
Обезболивание
Б. может быть произведена как под местной анестезией, так и под наркозом. Премедикация может быть ограничена атропином или метацином (до 1 мл 0,1% раствора). Барбитураты, наркотические анальгетики, антигистаминные препараты, транквилизаторы вводят по показаниям. Местная анестезия при Б. вызывается смазыванием, распылением, аспирацией анестезирующего раствора ( дикаин 1—3%, кокаин 3—6%, тримекаин 2% до 3—5 мл). Рационально применение 15—20 мл 10% раствора новокаина в 5% растворе гексаметилентетрамина. Анестезию проводят в 2—3 этапа с перерывами 2—3 мин. Сначала анестезируют слизистую оболочку глотки, затем гортани и голосовых складок и, наконец, вливают анестезирующий раствор в трахею при помощи гортанного шприца. У пожилых и ослабленных больных количество и продолжительность пауз между этапами анестезии должны быть увеличены, количество анестезирующего вещества уменьшено.
Наилучшие условия для Б. дает наркоз. Наркоз может быть проведен любым препаратом или методом с учетом длительности Б., общих показаний и противопоказаний. Методом выбора является неингаляционный наркоз тиопентал-натрием, гексеналом (1 % раствор — 20—30 мл) или пропанидидом (5% раствор — 5—7 мл). Преимуществом последнего является быстрое и полное прекращение наркотического действия сразу после окончания введения, что особенно ценно в амбулаторной практике. За несколько минут до начала наркоза начинают ингаляцию кислорода по полуоткрытой системе. По достижении I уровня хирургической стадии наркоза вводят Миорелаксанты (см.) — сначала тубарин для профилактики мышечных болей (0,3 мл 1 % раствора), затем через 30—60 сек. листенон (5—6 мл 2% раствора) и проводят искусственную вентиляцию легких (ИВЛ) мешком или мехом, включенным в контур дыхательного бронхоскопа. После введения бронхоскопа рекомендуется орошение слизистой оболочки дыхательных путей раствором местного анестетика. Основной проблемой ИВ JI при Б. является отсутствие герметичности системы «бронхоскоп — трахея».
Применение герметизирующих манжет нецелесообразно из-за необходимости менять положение тубуса бронхоскопа во время Б. Эффективнее эжекционный метод ИВЛ, при к-ром поступление кислорода 40—50 л/мин (давление на выходе редуктора кислородного баллона не более 1,5—2,5 атм) подается в боковой отвод бронхоскопа. Отсутствие герметичности — необходимое условие эффективности и безопасности этого метода. При отсутствии условий для проведения ИВЛ этими методами возможно так наз. периодическое (интермиттирующее) дыхание, т. е. периодическая кратковременная гипервентиляция кислородом через интубационную трубку, введенную в бронхоскоп, после чего манипуляции в течение 2—3 мин. выполняются на фоне апноэ. Более длительные перерывы в ИВЛ опасны из-за возникновения гиперкапнии (см.), несмотря на то что инсуффляция кислорода через бронхоскоп обеспечивает удовлетворительную оксигенации) до 10—15 мин. (так наз. диффузионное дыхание).
Б. можно проводить также под глубоким (не ниже II уровня хирургической стадии) ингаляционным наркозом при сохранении самостоятельного дыхания. При этом возможно однократное применение миорелаксантов для облегчения введения бронхоскопа в трахею. Если Б. затягивается, дополнительно вводят Миорелаксанты, барбитураты, пропанидид или переходят на ингаляционный наркоз (закисью азота с кислородом, фторотаном и т. д.). По окончании Б. тубус бронхоскопа извлекают после появления самостоятельного дыхания и до его полного восстановления проводят вспомогательную вентиляцию, пользуясь маской наркозного аппарата.
Осложнения обезболивания не являются специфичными для Б. и зависят от препарата, метода анестезии и адекватности ИВЛ. При местной анестезии следует считаться с возможностью интоксикации местным анестетиком (вследствие быстрого его всасывания со слизистой оболочки дыхательных путей).
Рис. 1. Положение больного в один из моментов введения бронхоскопа. На схеме внизу — стрелкой показан анатомический ориентир (надгортанник).
Обезболивание
В зависимости от диагностических задач и особенностей конкретного случая применяют наркоз или местную анестезию. Наркоз облегчает проведение Б. у детей и больных с лабильной нервной системой; обеспечивает возможность комплексного бронхологического исследования — сочетания бронхоскопии и Б., туалета бронхиального дерева до и после введения контрастного вещества, что повышает качество бронхограмм. Б. под наркозом показана больным с распространенными процессами в легких, при дыхательной недостаточности и в раннем послеоперационном периоде. Вместе с тем для проведения Б. под наркозом требуется специальная аппаратура и анестезиологическая бригада; под наркозом затруднено получение бронхограмм в двух проекциях и невозможно функциональное исследование воздухопроводящих путей.
Основной анестезиологический принцип поднаркозной Б. заключается в сочетании поверхностного наркоза, полной мышечной релаксации и искусственной вентиляции легких.
Для основного наркоза используют трилен, фторотан (флюотан), закись азота. Искусственную вентиляцию легких проводят на всех этапах, прекращая ее лишь на время рентгеносъемки.
Б. под местной анестезией отличает простота методики и минимум технических средств, что позволяет использовать ее в условиях небольшой больницы и поликлиники. При этом сохраняется спонтанное дыхание больного и контакт с ним во время исследования, что обеспечивает легкость полипозиционного наблюдения, возможность «контурного» контрастирования и воспроизведение дыхательных проб во время Б. (вдох, выдох, форсированный выдох, кашель). Для местной анестезии применяют 2% раствор дикаина, 3—5% раствор кокаина или 5—10% раствор новокаина. Из-за возможности интоксикации рекомендуется использовать эти растворы в смеси, напр., с адегоном, который разжижает мокроту, способствует лучшему контакту анестетика со слизистой оболочкой и тем самым уменьшению дозы последнего на 25—30%. Незначительной токсичностью, длительным и более выраженным, чем новокаин, анестезирующим действием обладает 1% раствор ксикаина (лигнокаин, ксилокаин, ксилотон, лидокаин и т. д.).
Анестезию можно проводить путем смазывания, распыления и аспирации. Способ смазывания почти не употребляется. Анестезия распылением требует специального прибора — распылителя, действующего по принципу пульверизатора. Наиболее физиологичным и простым является аспирационный способ, при к-ром анестезирующее вещество вводят через нос во время глубокого вдоха с помощью пипетки или медленным капанием на корень языка с последующим вдыханием препарата через зонд для анестезии бифуркации трахеи и крупных бронхов.
Online-консультации врачей
| Консультация педиатра-аллерголога |
| Консультация гастроэнтеролога |
| Консультация эндоскописта |
| Консультация доктора-УЗИ |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация психоневролога |
| Консультация пульмонолога |
| Консультация диетолога-нутрициониста |
| Консультация психиатра |
| Консультация семейного доктора |
| Консультация аллерголога |
| Консультация неонатолога |
| Консультация психолога |
| Консультация массажиста |
| Консультация специалиста по лечению за рубежом |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Техника проведения
Бронхоальвеолярный лаваж осуществляется в ходе бронхоскопии. Исследование может проводиться с использованием жесткого бронхоскопа (под общей анестезией) и с использованием гибкого фибробронхоскопа (под местной анестезией).
Второй способ более предпочтителен, поскольку не требует общего наркоза и лучше переносится больными.
Техника проведения заключается в следующих этапах действий:
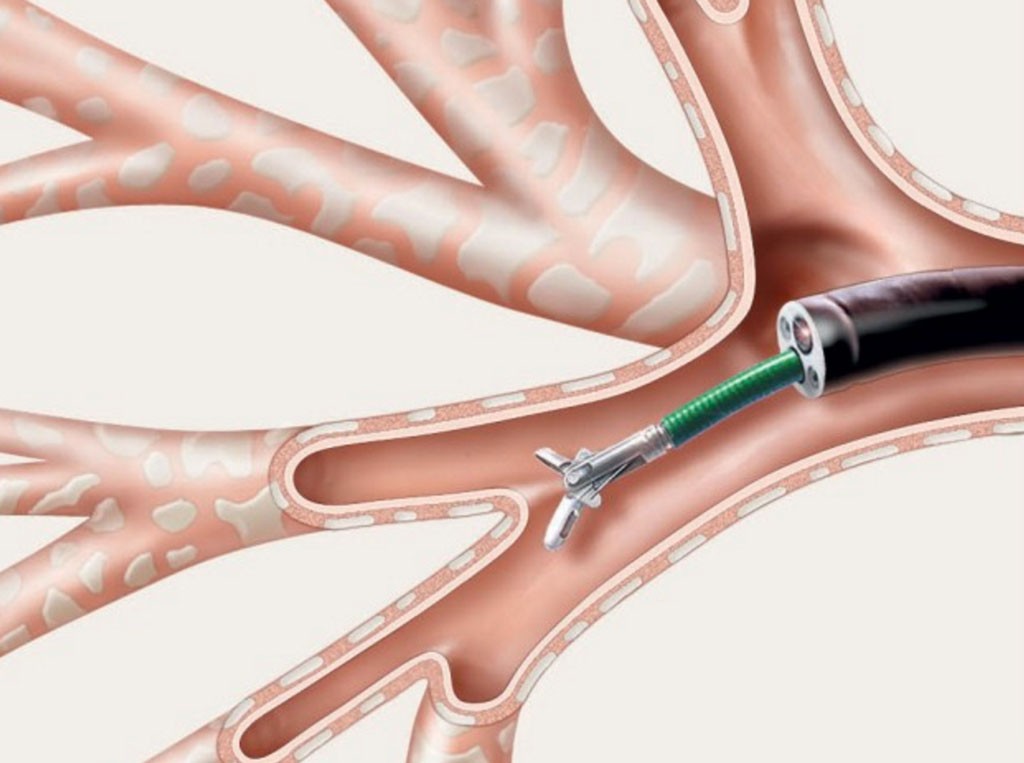
- Проводится адекватное обезболивание. Если осмотр планируется осуществлять при помощи жесткого бронхоскопа, то анестезиолог проводит общую анестезию. Если будет использован эластичный фибробронхоскоп, то совершается распыление местных анестетиков на слизистые оболочки рта и глотки. Местная анестезия позволяет избежать болевого дискомфорта во время исследования, а также способствует подавлению рвотного и кашлевого рефлексов, которые могут осложнить проведение манипуляции.
- Исследование проводится в положении сидя или лежа на кушетке. После того как обследуемый принял необходимое положение, специалист медленно вводит бронхоскоп в дыхательные пути через носовую или ротовую полость. При правильно проведенной анестезии у пациента не возникает никакого дискомфорта и боли.
- При помощи видеоаппаратуры выполняются осмотр слизистых оболочек дыхательных путей и выявление каких-либо отклонений от нормы.
- Через специальный катетер в выбранный бронх вводится подогретый до температуры человеческого тела (37-39 °C) изотонический раствор. Затем введенную жидкость аспирируют вакуумным электрическим экстрактором. Общий объем используемого раствора равняется 150-300 миллилитров (зависит от того, сколько материала необходимо для лабораторного исследования). Вводится физиологический раствор небольшими порциями (по 10-30 миллилитров), при этом введённая перед этим жидкость полностью аспирируется.
- Удаленные промывные воды помещают в стерильную тару и направляют в лабораторию. Полученные смывы необходимо хранить при температуре ниже 5 °C не более 2 часов с момента забора. Нельзя использовать стеклянные емкости для хранения и транспортировки материала, так как некоторые клеточные элементы разрушаются в таких условиях.
- В лаборатории производят изучение клеточного состава материала, полученного со слизистых оболочек бронхов и альвеолярных пространств. Подсчитывается общее количество клеток, процентное соотношение различных клеточных элементов, выявляются атипичные клетки.
- При проведении микробиологического исследования выявляются различные бактерии (микобактерии туберкулеза, пневмококки, синегнойная палочка и другие).
- Биохимическое исследование промывных вод определяет качественное и количественное содержание различных химических веществ, а также наличие и функциональную активность ферментов и биологически активных веществ.
Типичные КТ проявления вирусной пневмонии (в том числе COVID- 19)
Многочисленные уплотнения легочной ткани по типу «матового стекла» преимущественно округлой формы, различной протяженности с/без консолидации, локализуются, большей частью, в периферических, кортикальных отделах, мультилобарные. Поражение чаще носит двусторонний характер (в настоящее время описаны только единичные случаи одностороннего поражения).
Очаги поражения легких при COVID-19
К дополнительным признакам относятся:
- утолщение междолькового интерстиция по типу «булыжной мостовой» (англ. «crazy-paving» sign)
- участки консолидации
- перилобулярные уплотнения
- симптом воздушной бронхограммы
Указанные признаки преимущественно определяются на 5–12 сутки заболевания.
Малотипичные для SARS COVID-19 проявления на КТ ОГК:
- уплотнения легочной ткани по типу «матового стекла» центральной и прикорневой локализации
- единичные солидные узелки
- наличие кавитаций
- плевральный выпот
- лимфоаденопатия
- очаговая диссеминация
- симптом «дерево в почках»
- пневмосклероз/пневмофиброз.
Контрастные вещества
Применяемые для Б. контрастные вещества по физ.-хим. свойствам подразделяются на порошкообразные, масляные, вязкие водные взвеси, вязкие водорастворимые контрастные препараты. Порошкообразные и масляные эмульсии солей тяжелых металлов, бромированные и йодированные масла (напр, йодолипол) в чистом виде в наст, время не используют. Йодо-масляные соединения не раздражают слизистую оболочку бронхов и обладают большой контрастностью, но вследствие малой вязкости быстро проникают в альвеолы, где, длительно задерживаясь, вызывают развитие олеогранулем и фиброза. Поэтому используют более вязкий препарат сульфойодол — взвесь сульфаниламидного порошка в йодолиполе (3—4 г норсульфазола на 10 мл йодолипол а). К масляным контрастным веществам относится масляная суспензия йодсодержащего органического соединения пропилйодона (дионозила); 60% масляная суспензия пропилйодона имеет хорошую контрастность, не вызывает йодизма, однако обладает небольшой вязкостью и нередко вызывает липоидную пневмонию. Вязкие водные взвеси солей тяжелых металлов — соли бария, висмута в водных растворах карбоксиметилцеллюлозы и желатины находят весьма ограниченное применение. Карбоксиметилцеллюлоза задерживается в легких и ведет к возникновению гранулем. Вязкие водные взвеси йодсодержащих органических соединений, смешиваясь с бронхиальным секретом, дают более четкую картину бронхов, чем масляные препараты, относительно редко проникают в альвеолы.
В СССР разработаны водные суспензии пропилйодона — бронходиагностин-1 и бронходиагностин-2, в которых в качестве вязкой основы применены растворы синтетических кровезаменителей — поливинилпирролидона и полиглюкина. Эти контрастные вещества малотоксичны, дают бронхограммы хорошего качества и быстро выводятся из организма. Вязкие водорастворимые контрастные препараты являются смесью различных растворимых в воде хим. соединений йода с коллоидным раствором целлюлозы, сухой человеческой плазмой, глюкозой, желатиной.
В СССР применяют желиодон — золь желатины (5,0 г сухой пищевой желатины) в водном растворе кардиотраста (20 мл 50% раствора). Желиодон обладает раздражающим действием на слизистую оболочку, требует подогрева перед употреблением, имеет нестандартную вязкость, однако достаточная контрастность, быстрое и полное выведение из организма выгодно отличают желиодон от других вязких водорастворимых контрастных веществ. Находят также применение смешанные препараты: барийодол, барий-сульфойодол, пропилйодон-барий и другие, отличающиеся большой контрастностью. Ведутся разработки по получению контрастных препаратов для Б., находящихся в аэрозольном состоянии.
Существует три основных разновидности Б.: 1) двусторонняя — одномоментная или последовательная в процессе одного исследования, 2) односторонняя, 3) прицельная (сегментарная, направленная, селективная).
У женщин
Основной причиной можно считать курение сигарет. Опасно как активное, так и пассивное курение. Сигаретный дым содержит более 60 известных канцерогенов. Хронические вирусные инфекции также повышают риск развития рака. Также нельзя исключить наследственную предрасположенность: если в семейном анамнезе был рак легких, это фактор риска.
Симптомы
Первые признаки и симптомы у женщин с раком легких — это частые проявления:
- слабость;
- усталость;
- потеря аппетита;
- субфебрилитет;
- немотивированная потеря веса.
Кашель и одышка — первые признаки и симптомы рака бронхов на ранней стадии у женщин. По мере развития заболевания добавляются боли в области груди, которые могут быть вызваны расположением опухоли в капиллярной зоне легкого.
Особенности течения болезни у женщин зависят от формы недуга. Поэтому при центральной форме рака легких чаще возникает обструктивный ателектаз. Местоположение процесса также влияет на формирование осложнений. Исследования показывают, что у женщин чаще всего поражается правое легкое.
Тип рака, например крупноклеточная карцинома или аденокарцинома, имеет свои особенности. При аденокарциноме чаще встречаются метастазы в бедренные кости. Вероятность распространения метастазов в костно-суставную систему выше. Такие осложнения, как поражение трахеи и экссудативный плеврит (воспаление плевры, вызванное распространением опухоли), встречаются реже.
Рак легких у беременных встречается крайне редко. Ранние признаки и симптомы у беременных, такие как одышка, слабость и утомляемость, обычно связаны с токсемией, что затрудняет первоначальную диагностику. Флюорография легких, которая помогает диагностировать ранние изменения в легких, не используется во время беременности. Течение болезни не отличается от такового у небеременных.
Обычное рентгенологическое исследование грудной клетки может помочь выявить ранние симптомы у женщин в возрасте 50 лет. Если с помощью флюорографии обнаруживаются изменения в легких, проводятся дополнительные исследования, в том числе:
- Объективный осмотр с обязательной пальпацией шейных и надключичных областей;
- клиническое исследование крови и мочи;
- биохимический анализ крови;
- цитологическое исследование мокроты, бронхиального лаважа, плеврального выпота;
- компьютерная томография (КТ) органов грудной клетки с внутривенным контрастированием;
- бронхоскопия;
- трансторакальная пункционная биопсия; биопсийный материал исследуют гистологически и цитологически;
- Ультразвук (УЗИ) или компьютерная томография брюшной полости для уточнения степени процесса;
- УЗИ шейки матки и надключичной области.
В видео специалист расскажет о симптомах рака легких, которые чаще всего доводят пациента до врача:
Лечение
Метод лечения выбирается исходя из стадии заболевания, формы опухоли, наличия сопутствующих патологий. Используются следующие дополнительные методы лечения — хирургия, лучевая терапия и химиотерапия.
Химиотерапия при раке легких редко используется отдельно. Чаще всего он носит адъювантный характер и назначается после операции или лучевой терапии. Перед радикальным вмешательством рекомендуется неоадъювантная химиотерапия, которая необходима для уменьшения размера новообразования.
4.Лечение болезни
К сожалению, полностью вылечить ХОБЛ нельзя, но можно принять меры, чтобы избежать наиболее тяжелых форм болезни. Прежде всего, необходимо бросить курить. Это одна из самых важных вещей, которые нужно сделать. Вне зависимости от того, сколько времени Вы курили и насколько тяжела болезнь ХОБЛ, отказ от курения обязательно поможет.
Врач может подобрать лечение, которое поможет улучшить самочувствие и снизить степень тяжести проявления симптомов ХОБЛ – кашля, одышки, дыхания, сопровождающегося хрипами, а также снизить частоту обострений ХОБЛ и их тяжесть:
- Бронхолитики расширяют и расслабляют дыхательные пути, облегчают дыхание и уменьшают одышку. Большинство лекарств – это ингаляторы, которые обеспечивают поступление лекарства напрямую в легкие и делают их более эффективными. В зависимости от тяжести ХОБЛ могут быть назначены бронхолитики короткого или длительного действия.
- Иногда врач может назначить отхаркивающие средства, которые помогают отделению слизи во время кашля.
- В ряде случаев необходим прием противовоспалительных препаратов.
- При тяжелых формах болезни может потребоваться кислородная терапия, которая в числе прочего нужна для профилактики сердечной недостаточности.
- В экстренных случаях, когда во время обострения ХОБЛ больной не может самостоятельно дышать или дышит с трудом, используется механическая вентиляция легких, неинвазивная (через дыхательную маску) или инвазивная вентиляция легких, когда дыхательная трубка вставляется в дыхательное горло.
Следует учитывать, что люди, больные ХОБЛ, часто более подвержены риску заражения гриппом и пневмонией
Поэтому стоит обратить особое внимание на меры профилактики этих заболеваний, в том числе, специальные прививки
Существуют методы хирургического лечения ХОБЛ. Хирурги проводят операции по пересадке легких, удалению части пораженного легкого, а также буллэктомию – операцию по уменьшению легочного объема, которая обычно проводится, если помимо ХОБЛ диагностирована эмфизема легких.
Есть ряд не медицинских способов облегчить симптомы ХОБЛ в повседневной жизни:
Стоит избегать факторов, которые выступают раздражителем легких – холодный, сухой или загрязненный воздух, сигаретный дым.
Увлажнители и очистители воздуха в доме могут помочь облегчить симптомы ХОБЛ.
Следует хорошо и сбалансировано питаться, выполнять физические упражнения, чтобы организм мог работать в обычном режиме. Мышечная слабость и потеря веса часто сопровождают ХОБЛ. При снижении веса и общем недомогании следует подобрать специальную высококалорийную диету.
Существует специальный комплекс дыхательных упражнений, которые могут облегчить дыхание. ХОБЛ – серьезная и тяжелая болезнь
Наряду с терапией, которая способна замедлить развитие болезни и снизить тяжесть ее симптомов, важное значение имеет психологическая помощь пациентам с тяжелой формой ХОБЛ.
Бронхография у детей
Рис. 5. Техника поднаркозной бронхографии у детей: 1 — смещение трахеи влево для проведения катетера в правый бронх; 2 —смещение трахеи вправо для проведения катетера в левый бронх; з — область выслушивания шума воздушной струи для определения положения катетера, введенного в правый бронх.
Бронхография у детей имеет особенно важное значение в связи с возможностью раннего выявления пороков развития и приобретенных заболеваний легких и своевременного их хирургического лечения. У детей Б
впервые применили Арман-Делилль и Дарбуа (P. Armand-Delille, J. Darbois, 1924). Контрастное вещество они вводили в трахею путем ее прокола в подгортанной области, исследование выполнялось под местной анестезией. Эта методика не получила широкого распространения. Широкое внедрение Б. в педиатрическую практику стало возможным только с развитием методов общего обезболивания. Выполнение поднаркозной Б. у детей наиболее оптимально.
Существуют методики, предусматривающие введение контрастного вещества через катетер при бронхоскопии. Однако наиболее щадящей является методика Б. под интратрахеальным наркозом без рентгеноскопического контроля. Исследование проводят натощак, за 30— 40 мин. до начала Б. вводят атропин в возрастной дозировке. Обезболивание — интубационный наркоз с миорелаксантами. После гипервентиляции в течение 1—1,5 мин. через интубационную трубку в трахею вводят во время апноэ катетер. Трахею с интубационной трубкой в области шеи смещают в сторону, противоположную тому легкому, в бронх к-рого хотят ввести катетер (рис. 5, 1 и 2), и затем катетер продвигают в соответствующий бронх до упора, ориентируясь на длину трахеи и бронхов у детей различного возраста. Нахождение катетера в правом или левом главном бронхе определяют, присоединяя к катетеру баллон Ричардсона и нагнетая воздух; при выслушивании фонендоскопом шум вводимого воздуха определяется над правой или левой половиной грудной клетки (рис. 5, 3).
Заполнение контрастным веществом начинают с бронха нижней доли, затем катетер подтягивают, продолжая вводить контрастное вещество. Больной лежит на боку, на исследуемой стороне — в этом положении делают первую рентгенограмму; вторую рентгенограмму производят в положении ребенка на спине. При известном навыке исследование одного легкого занимает не более 2—3 мин. Контрастное вещество из бронхов удаляют электроотсосом. Проводят вентиляцию, затем приступают к исследованию другого легкого.
Предпочтительнее пользоваться водорастворимыми контрастными веществами. Количество контрастного вещества, необходимое для контрастирования бронхов одного легкого, можно определять по следующей схеме: 4 мл + возраст больного в годах. В бронх нижней доли вводят половину этого количества, вторую половину — постепенно по мере подтягивания катетера. Расстояние, на к-рое следует подтягивать катетер, у детей до 1 года — 1,5 см; 2—3 лет — 2 см; 4—7 лет — 3—4 см; 8—12 лет — 5—7 см; 13—15 лет — 10—12 см.
При выполнении Б. по описанной методике иногда возможны осложнения, связанные с погрешностями наркоза, чрезвычайным удлинением апноэ, недостаточным отсасыванием введенного контрастного вещества.
Библиография: ЗлыдниковД. М. Бронхография, Д., 1959, библиогр.; Муромский Ю. А. Клиническая рентгеноана-томия трахео-бронхиального дерева, М., 1973, библиогр.; Соколов Ю. Н. и Розенштраух Л. С. Бронхография, М., 1958, библиогр.; С т р у ч к о в В. И. и Лохвицкий С. В. Бронхологические методы при заболеваниях легких, М., 1972, библиогр.; Феофилов Г. Л., Мухин Ε. П. и Амиров Ф. Ф. Избранные главы бронхографии, Ташкент, 1971; В e s s 1 e г W. T. а. R e n n e rR. R. Selective bronchography, Amer. J. Roentgenol., v. 83, p. 297, 1960; R i en z о S. u. W e b e r H. H. Radiologische Exploration des Bronchus, Stuttgart, 1960, Bibliogr.; StutzE. u. V i e t e n H. Die Bronchographie, Stuttgart, 1955, Bibliogr.
Б. у детей — Климанская Е. В. Основы детской бронхологии, М., 1972, библиогр.; Климанский В. А. Бронхография у детей, М., 1964; Специальные методы исследования в хирургии детского возраста и пограничных областях, под ред. С. Я. Долецкого, с. 55, М., 1970; А г-m a n d — D e 1 i 1 1 e P. e. a. Le diagnostic radiologique de la dilatation bronchique chez l’enfant au moyen des injections de lipiodol, J. Radiol. Electrol., t. 8, p. 134, 1924; Thai W. Kinderbronchologie, Lpz., 1972, Bibliogr.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Пороки развития (дисплазии) легких.
Агенезия легкого.
Аплазия легкого.
Гипоплазия легкого кистозная (поликистоз).
Трахеобронхиальная дискинезии (экспираторный коллапс).
Трахеобронхомегалия (синдром Мунье-Куна).
Врожденная долевая эмфизема новорожденных.
Врожденная односторонняя эмфизема (синдром Мак-Лауда).
Добавочное легкое (доля) с аномальным кровоснабжением (внедолевая секвестрация). Киста легкого.
Киста (кисты) легкого с аномальным кровоснабжением (внутридолевая секвестрация). Гамартома и другие врожденные опухолевидные образования.
Обратное расположение легких.
Трахеальный бронх.
Доля непарной вены.
Прочие.
Локализованные (ограниченные) нарушения строения трахеи и бронхов.
Стенозы трахеи и бронхов.
Дивертикулы трахеи и бронхов.
Трахео(бронхо)пищеводные свищи.
Сочетания перечисленных поражений.
Аномалии кровеносных и лимфатических сосудов легких.
Стенозы легочной артерии и ее ветвей.
Аневризмы легочной артерии и ее ветвей.
Варикозное расширение легочных вен.
Артериовенозные свищи (аневризмы) локализованные.
Артериовенозные свищи множественные без четкой локализации (при синдроме Рандю—Ослера).
Лимфангиэктазии и прочие аномалии лимф, системы легких.