Дегенеративно-дистрофические заболевания позвоночника и боль в спине
Содержание:
Общая характеристика
На периодические болезненные ощущения в шее жалуются многие. Некоторые считают, что они вызваны переохлаждением или неправильным положением во время сна. Но в большинстве случаев причиной подобных дискомфортных ощущений являются дегенеративно-дистрофические изменения. Это изнашивание тканей, происходящее из-за возрастных изменений, повышенных нагрузок, метаболических нарушений или патологий кровообращения. Со временем такие процессы приводят к разрушению дисков и позвонков. Это не отдельная болезнь, а определенные изменения в тканях. Именно из-за них развиваются многие патологии позвоночника: остеохондроз, спондилоартроз, грыжи межпозвоночных дисков, происходит смещение позвонков или сужение позвоночного канала.
Эти заболевания изучаются в медицине уже давно, но не всегда врачи могут определенно сказать, почему же они развиваются. Кроме того, полностью излечить такие патологии не получится. Если в тканях позвоночника начались подобные изменения, можно только замедлить этот процесс. Но вернуть позвоночнику здоровье не получится. Ведь характерной особенностью дегенеративных и дистрофических процессов является то, что они медленно, но неуклонно прогрессируют.
Важно: когда происходит дегенерация, то есть, изнашивание и разрушение тканей на почве их дистрофии, повернуть вспять эти изменения невозможно
Остеохондроз
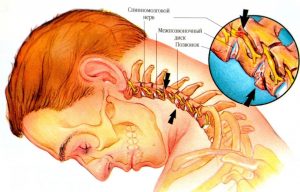
Это такое заболевание позвоночника, которое характеризуется нарушением обмена веществ. Постепенно ухудшается питание тканей дисков и развиваются дегенеративные изменения. Сначала разрушаются диски, потом – позвонки, позвоночник деформируется. Из-за особенностей строения шейный отдел подвержен этой патологии чаще всего. Здесь довольно тонкие диски, поэтому уменьшение их из-за дистрофических процессов быстро приводит к потере амортизационных функций. При этом каждое движение головой вызывает трение позвонков друг о друга. Начинает разрушаться костная ткань.
Спондилез
Постепенно, даже при наличии правильной терапии, дегенеративно-дистрофические процессы прогрессируют. Чтобы защитить от повреждения спинной мозг, организм наращивает костную ткань, поэтому появляются остеофиты. Это острые шипы на краях позвонков, наросты, которые препятствуют разрушению позвонков из-за трения. Вследствие этого сильно ограничивается амплитуда движений позвоночника, часто больной не может даже немного повернуть голову.
Межпозвоночная грыжа
Если дегенерация затрагивает межпозвоночные диски, начинает разрушаться их внешняя оболочка – фиброзное кольцо. Чаще всего причиной этого становятся нарушение питания тканей и уменьшение количества жидкости. Фиброзная оболочка диска высыхает, трескается. При нагрузке через трещины выдавливается ядро диска — образуется грыжа. В области шейного отдела такое состояние часто вызывает появление неврологических проблем, так как позвоночный канал узкий и сместившийся диск обязательно затронет какие-нибудь нервные корешки.
Стеноз
Разрушение дисков вызывает появление грыж и сближение позвонков друг с другом. Это приводит к уменьшению ширины позвоночного канала. А в нем кроме спинного мозга располагаются кровеносные сосуды, питающие мозг, и нервные корешки. Их повреждение может привести к нарушению мозгового кровоснабжения. Часто также ущемляются нервные волокна, отвечающие за иннервацию рук и некоторых органов. В самых тяжелых случаях стеноз приводит к повреждению спинного мозга, что может вызвать полный паралич.
Артроз
Иногда подобные процессы развиваются в области межпозвонковых суставов, при этом развивается спондилоартроз. Это случается, когда межпозвоночный диск разрушен и не может выполнять свои функции. Поэтому на суставы падает повышенная нагрузка. Характеризуется артроз постепенным ограничением подвижности шеи из-за того, что межпозвонковые суставы постепенно разрушаются.
Дегенеративно-дистрофические изменения грудного отдела
Что это такое?
Хотя и существует влияние наследственности, основным фактором являются естественные процессы старения или износ позвоночника, а точнее межпозвоночных дисков. Сами диски не имеют возможности восстанавливаться – они не обогащаются кровью. Ведь именно с обогащением кровеносной системой происходит восстановление других тканей организма.
Нормальный межпозвоночный диск состоит из пульпозного ядра, окружённого фиброзной оболочкой. Нарушение правильного образа жизни может способствовать смещению позвонков и чрезмерному давлению их на диск, способствуя разрушению пульпы и оболочки.
Очень часто заболевание протекает постепенно, а иногда и совсем незаметно. В этом случае происходят биохимические изменения структуры диска, способные привести к нарушению функционирования всего позвоночника.
Симптоматика
Иногда симптомы появляются в тот момент, когда пациенту уже требуется серьезное лечение. В некоторых случаях последствиями дистрофических изменений в области шеи могут стать ишемический инсульт, серьезные проблемы с подвижностью либо координацией движений. На более или менее ранней стадии развития болезни вам помогут увидеть проблему следующие ее проявления:
- Становятся болезненными движения шеей и головой;
- Вы стали быстрее уставать;
- Ощущается мышечное напряжение, которое не уходит;
- Ослабели руки;
- Немеют либо чувствуют «мурашки» пальцы рук;
- Ухудшается чувствительность ладоней;
- Кружится голова;
- Шумит в ушах;
- Вы начинаете хуже слышать;
- Снижается острота зрения;
- Болит голова;
- Затруднена координация движений;
- Появляется тошнота без видимых причин;
- Учащаются приступы гипертонии.
Куда отдает боль при поясничном остеохондрозе
В зависимости от локализации и происхождения боль при остеохондрозе поясничного отдела может иметь различный характер. Так, следствием изменения структуры межпозвонковых дисков является боль в пояснице, которая усиливается при наклоне, переохлаждении и пребывании длительное время в одной позе, а в лежачем положении значительно уменьшается. Острая боль может появиться внезапно и усилиться при изменении положения тела или напряжении мышц (чихании, кашле и т.д.). Нередко при поясничном остеохондрозе отмечаются и отраженные боли в ногах. Поясничный остеохондроз – серьезное заболевание, отражающееся на работе всего организма в целом, поэтому при возникновении подозрений о его наличии рекомендуется скорейшее обращение к врачу.Для поясничного остеохондроза характерен ряд типичных синдромов.
Корешковый синдром связан с утратой стабильности позвонков вследствие истончения дисков. В результате происходит сдавливание кровеносных сосудов и нервных окончаний. В результате при ходьбе возникает острая сверлящая боль в голенях, стопах, бедрах и ягодицах.
Последствия: при длительном сдавливании и раздражении нервов могут образоваться отечность и воспаление. Кроме болевых ощущений, отмечаются напряженность мышц и связок, повышенная потливость, онемение и потеря чувствительности вплоть до пареза или паралича.
Ишемический синдром проявляется в результате сжатия кровеносных сосудов, расположенных около нервных корешков. На первых стадиях недуга боль периодическая, позже становится постоянной.
Последствия: т.н. перемежающаяся хромота (при ходьбе больной нуждается в периодическом отдыхе и остановках), нарушение кровотока в органах малого таза. Как результат – боль в промежности и ягодицах, на внутренней стороне бедер.
Позвоночный синдром поясничного остеохондроза развивается из-за деформации скелета человека (появления сутулости, перекашивания таза и атрофии мышц).
Последствия: неуверенность и напряжение во время ходьбы и другие нарушения работы опорно-двигательного аппарата, разрушение межпозвонковых дисков.
Болевой синдром может развиться из-за сдавливания нервных окончаний деформированными позвонками и межпозвонковыми грыжами.
Последствия: возникновение болевых ощущений при физической нагрузке и резких движениях.
Как снять боль при поясничном остеохондрозе в домашних условиях?При постоянных неприятных ощущениях в спине необходимо позаботиться о правильной физической нагрузке, организовать удобную обстановку для отдыха и работы и, конечно, избегать длительного пребывания в неудобных позах
Важно заниматься лечебной гимнастикой, которая поможет «разгрузить» позвоночник. Эти способы помогут вам лучше, чем бесконтрольный прием обезболивающих препаратов, и позволят уменьшить боль без вреда для организма
Не забывайте: попытки самолечения опасны для вашего здоровья. Остеохондроз поясничного отдела можно спутать с заболеваниями почек или опухолевыми процессами, поэтому при боли в пояснице желательно как можно быстрее получить консультацию врача. Обратитесь в клинику здорового позвоночника «Здравствуйте» – наши специалисты выполнят все необходимые обследования и назначат вам максимально эффективный курс лечения.
Лечебная тактика
Лечение зависит от того, какая именно болезнь разрушает позвоночник. Но во всех случаях оно направлено на:
- устранение болевого синдрома и других симптомов;
- снятие нагрузок с поясницы;
- укрепление мышц спины.
Схема лечения включает в себя прием лекарственных препаратов, ЛФК, массаж и физиотерапию. В запущенных случаях прибегают к оперативному вмешательству.
Терапия в домашних условиях
В домашних условиях, без консультации с врачом, избавиться от таких недугов нельзя. Но можно облегчить состояние больного при сильном болевом синдроме. Этого получится добиться с помощью:
- постельного режима, который нужно соблюдать первые несколько дней, а потом постепенно возвращаться к привычному уровню активности;
- иммобилизации пораженного отдела позвоночника. Для фиксации используются специальные ортопедические приспособления, например, воротник для шеи или корсет для поясницы.
Медикаментозное лечение
Медикаментозная терапия — основной метод избавления от дегенеративно-дистрофических патологий позвоночника. Она направлена одновременно на облечение симптомов и восстановление поврежденных тканей. В схему лечения обычно входят препараты из следующих групп:
- нестероидные противовоспалительные средства (НПВС) — предназначены для устранения воспаления, жара и боли;
- анальгетики — иногда прописываются в дополнение к НПВС, если их эффект оказался недостаточным для полного снятия болевого синдрома;
- хондропротекторы — восстанавливают поврежденные хрящи;
- миорелаксанты — расслабляют мышцы;
- витамины группы В и минералы — улучшают обмен веществ, ускоряют регенерацию тканей.
Массаж и лечебная физкультура
Совместно с медикаментами врач прописывает больному занятия ЛФК и сеансы массажа. Это помогает мышцам спины расслабиться, что, в свою очередь, ослабляет или полностью снимает болевой синдром.
Комплекс упражнений разрабатывается врачом индивидуально для каждого пациента. Их, как и сеансы массажа, нельзя выполнять при ярко-выраженном болевом синдроме.
Вытяжение позвоночника
Вытяжение — это механическое воздействие на позвоночник, позволяющее поставить кости в правильное положение относительно друг друга, восстановить кровообращение в межпозвоночных дисках и снять болевой синдром.
Лечение заболевания
Для лечения можно выбрать один из основных способов: медикаментозный с физиотерапией или хирургический. Выбор зависит от степени проявления и от сложности заболевания.
Медицина в качестве популярного метода выделяет консервативное лечение, которое подразумевает использование в системе медикаментозную составляющую в тандеме с физиотерапевтическими методами.
Процесс восстановления происходит по определенной схеме и подразумевает следующие мероприятия:
- В первую очередь пациент должен использовать специальное приспособление в виде воротника Шанца, который так называется в честь его основателя. Это необходимо для обеспечения фиксации положения головы.
- Для снятия боли, производят новокаиновые блокады.
- Физиотерапия.
- Лечебная гимнастика, которая также выполняется в определенном комплексе.
- Использование иголок.
- Массаж, направленный на лечение.
- Позвоночник подвергается вытяжению.
Если заболевание слишком тяжело протекает и имеет серьезные осложнения, специалисты прибегают к хирургическим способам устранения болезни. В процессе операционных действий, устанавливается специальная удерживающая для позвонков пластина. Но устанавливают ее так, чтобы голова оставалась в подвижном состоянии.
Что касается маленьких пациентов, то такой недуг вызывает неправильным внутриутробным развитием. Выявлять заболевание необходимо в самом раннем возрасте. В процессе развития, используя массажи, физиотерапию, плавательную гимнастику, заболевание можно успешно и полностью устранить. Лечение пусть и длительное и сложное, но именно от терпения родителей, которые должны выполнять весь курс процедур, зависит эффект лечения.
Дегенеративно-дистрофические изменения грудного отдела позвоночника
Эта болезнь возникает вследствие таких факторов;
- врожденные и приобретенные искривления позвоночника;
- сидячая работа;
- травмы позвоночника;
- ношение тяжестей на спине;
- недосыпание, из-за которого нарушается иннервация сосудов, питающих позвоночник;
- курение и алкоголизм;
- возрастные изменения в организме.
Начальные признаки заболевания:
- тянущая или ноющая боль в позвоночнике;
- ощущение скованности в верхней части спины.
Со временем появляются такие симптомы:
- боль распространяется в ребра;
- нарушается чувствительность кожи на спине (возникает покалывание, онемение);
- патологии органов грудной полости, возникающие из-за нарушения их кровоснабжения.
Диагностируют это заболевание с помощью МРТ и рентгенологического исследования.
Группы и факторы риска
Риск приобрести заболевание спины в первую очередь велик для людей с травмами спины или с неправильным образом жизни:
- перегруз организма тяжестями в быту или в спорте;
- малоактивный тип жизни;
- различные стадии ожирения, как следствие давления избыточного веса на разные отделы позвоночника.
К менее значимым, но так же влияющим факторам риска можно отнести:
- сидячая работа;
- неправильное питание;
- нарушения обменных процессов;
- холод и сквозняки.
Вероятность получения указанного заболевания в разы возрастает после 60 лет. Причём больше в группу риска попадает женский пол из-за гормональных сбоев в организме.
Причины гиперкератоза кожи
Замедление или полное прекращение отшелушивания ороговевших клеток и вызванное ими чрезмерное развитие рогового слоя встречаются часто и происходят по следующим причинам:
- несоблюдение правил гигиены, пренебрежение косметологическими процедурами, помогающими отшелушиванию ороговевших клеток, например, пилингами;
- интенсивное испарение влаги из кожи под действием моющих средств и внешних факторов, особенно солнца и ветра;
- нарушения обмена веществ, приводящие к ускорению отмирания клеток кожи;
- наследственные патологии, связанные с выработкой кератина;
- трение, давление, раздражение кожных покровов тесной обувью и одеждой;
- некоторые инфекционные и вирусные заболевания;
- дефицит витамина А;
- гормональный сбой, в том числе дефицит эстрогенов у женщин в климактерическом периоде;
- возрастные изменения кожи;
- ихтиоз, лишай, экзема, эритродермия и другие дерматологические заболевания;
- сахарный диабет;
- варикозное расширение вен;
- заболевания пищеварительной системы;
- хроническая интоксикация;
- авитаминоз или гиповитаминоз (особенно при дефиците витаминов А и В2).
Внимание! Гиперкератоз кожи лечение подразумевает комплексное – это значит, что наряду с внешними проявлениями следует бороться и причинами, которые их породили
Профилактика
Поддерживать здоровье своего позвоночника можно, если соблюдать некоторые рекомендации:
- Придерживаться режима дня.
- Не допускать перенапряжения.
- Обеспечить рациональное питание.
- Во время сидячей работы периодически вставать и выполнять простые упражнения для спины.
- Искоренить вредные привычки.
- Держать свой вес под контролем.
- Спать на ортопедической подушке и матрасе.
- Укреплять мышцы спины, выполняя специальные упражнения.
Дистрофические нарушения в позвоночнике формируются медленно, симптоматика не выражена на первых стадиях патологии. В этом и состоит опасность заболевания, которое может привести к инвалидности. Ранняя диагностика позволит избежать осложнений и вернуть подвижность позвоночнику.
Связаться со специалистом
‘ + » + » +
» +
‘
‘ + » + » + ‘
МРТ позвоночника по расширенному протоколу с описанием лучших врачей-рентгенологов в России.Записаться! (только для Москвы)
‘ + » + » + » + ‘
‘ + » + » +
‘
‘ +
» +
» + ‘
‘ + » + » + ‘
Каталог
‘ + » + » + » + » + » + ‘
Тест на заболеванияпозвоночника
‘ + » + » + » + » + ‘
Запись на МРТ
‘ + » + » + » + » + ‘
‘ + »;
function fact1() { document.getElementById(‘act1’).style.display = ‘none’; document.getElementById(‘act2’).style.display = ‘block’; } function falert() { alert(‘Заявка отправлена. Администратор свяжется с Вами в ближайшее время, в будние дни с 10:00 до 19:00, в выходные — с 10:00 до 14:00.’); }
К началу страницы
Этапы развития патологии
Нарушения статики проявляются в разрушительных изменениях в позвонках и дисках. Медики выделяют следующие этапы развития патологии:
1. В начале в зоне фиброзного кольца появляются трещины. В них проникает студенистое ядро, вызывая раздражение нервных окончаний в поверхностных слоях фиброзного кольца. Пациенты на данной стадии отмечают постоянную боль в позвоночнике, либо же прострелы. Боль передается в лопатку, область плеча и бедра, а также пах. Ситуация усугубляется нарушением трофики позвоночника, что объясняется сдавливанием нервов и кровеносных сосудов. В икроножных мышцах больного возможны судороги.
2. На второй стадии фиброзное кольцо продолжает разрушаться, и взаимосвязь между позвонками ухудшается. На этом этапе больные отмечают усиление боли при удерживании неудобной позы. Нестабильность в области шеи называют подвывихом, а в поясничной зоне — псевдоспондилолистезом.
3. Третий период характеризуется полным разрывом в области фиброзного кольца. Ядро выталкивается за его пределы, вследствие чего у пациента образуется грыжа, сдавливающая сосуды, нервы и спинной мозг.
4. На четвёртом этапе патология охватывает межостистые связки, желтые связки и другие структуры позвоночника. В пораженных межпозвонковых дисках образуется рубец, после чего наступает фиброз.
Как возникает патологический процесс
Нарушение осанки, лишний вес, поднятие тяжестей, длительное нахождение в неправильной некомфортной позе и другие факторы приводят к тому, что в диске начинает снижаться содержание жидкости, пропадает эластичность хрящевой структуры. Под воздействием вышеуказанных факторов возрастает нагрузка на фиброзное кольцо, его волокна рвутся. В местах разрыва возникает воспалительный процесс, образуется рубцовая ткань. Когда рубцевание приобретает большие масштабы, происходит перекрытие кровеносных сосудов, питающих межпозвоночные диски. Постепенно высота диска уменьшается, вследствие чего расстояние между соседними позвонками сокращается, растягиваются и провисают связки, увеличивается нагрузка на межпозвонковые суставы. В итоге происходит разрушение хряща. Запускается механизм формирования ДДЗП.
Что это значит?
Волокна фиброзного кольца под давлением выходят за пределы тела позвонка, спаянные с ними края позвонка также меняют свое правильное положение, образуются костные выросты – остеофиты. Межпозвонковый диск зажимается, при этом резко снижается подвижность позвоночника.
Грыжи межпозвонковых дисков
Симптомы и методы диагностики
К сожалению, человек не подозревает о заболевании, пока не появляется боль в пояснице, которая ограничивает трудоспособность. Дегенеративный процесс сам себя не проявляет, симптомы указывают на его осложнения.
Нужно обязательно посетить невролога, если появляются следующие ощущения:
- Тупые или колющие боли в районе поясницы.
- Болевой синдром после длительного нахождения в неудобной позе.
- Болезненные ощущения после физических нагрузок.
- Появление слабости в нижних конечностях.
- Трудности с наклонами и поворотами.
- Скованность позвоночника в утреннее время.
- Запоры и проблема с мочеиспусканием.
- Холодная кожа в районе поясницы.
- Нарушилась симметрия тела.
- Отёки и покраснение кожного покрова в нижнем отделе позвоночника.
Симптомы усиливаются в зависимости от этапа развития патологии:
| 1 этап | Симптомы появляются крайне редко. Иногда тупая боль появляется после нагрузок, но обычно, это списывается на чувство усталости. |
| 2 этап | Симптомы уже возникают. Бывает трудно согнуться, иногда спину «простреливает». Сдавленные нервные окончания вызывают покалывание в зоне таза. |
| 3 этап | Считается острым. Повреждаются кровеносные сосуды, нарушается метаболизм в поясничных мышцах, начинает развиваться ишемия. Болевой синдром усиливается, немеют ноги и возникают судороги. |
| 4 этап | Может возникнуть паралич ног, так как спинной мозг уже деформирован. |
Симптомы проявляются наиболее ярко во время обострения. Когда дистрофические процессы принимают хроническую форму, то признаки болезни характеризуются приглушённым дискомфортом.
Важно обнаружить проблему раньше появления первых осложнений. Для этого используют различные методы диагностики, охватывающих широкий спектр раздражителей. Но первоначально проводится осмотр неврологом
Затем врач назначит дополнительные исследования, для уточнения диагноза
Но первоначально проводится осмотр неврологом. Затем врач назначит дополнительные исследования, для уточнения диагноза.
Обычно проводят следующие процедуры: рентгенография, компьютерная томография, МРТ.
Рентген самый доступный метод, но малоинформативный. Он определяет заболевание на поздней стадии. КТ и МРТ являются более приоритетными. Они позволяют более точно определить место локализации, а также степень повреждения.
МРТ наиболее достоверно указывает на присутствие дегенеративных изменений.
Результаты МРТ о наличии дистрофических процессов:
- Диск разрушен больше 50%.
- Обезвоживание диска. На МРТ он выглядит темнее.
- Точно определяет присутствие протрузий и грыж.
- Выявляет эрозию хрящевой пластинки, через которую клетки внутри диска получают питание.
Иногда требуется провести электронейромиографию, чтобы понять, где и как поражён нерв. Естественно, сдаётся кровь на анализ, чтобы обнаружить эндокринные нарушения и возможные инфекции.
Видео: «Дегенеративно-дистрофические изменения позвоночника: лекция»
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Локализация поражения у пациентов с монопарезом (монопараличем)
Монопарез передних конечностей чаще всего вызван заболеваниями периферических нервов или нервных корешков. Заболевания концевых пластин тел позвонков или мышц, влияющих только на одну конечность, очень редки. Заболевания спинного мозга в шейном отделе обычно вызывают гемипарез или тетрапарез. Таким образом, монопарез передних конечностей, как правило, вызван патологиями нервов и нервных корешков пораженной конечности.
Монопарез тазовой конечности также обычно вызывается поражением нерва или нервного корешка. Повреждение может быть за пределами спинномозгового канала (периферический нерв) или внутри канала (нервы конского хвоста). Кроме того, одностороннее поражение спинного мозга каудальнее по отношению к Th2 может привести к монопарезу тазовых конечностей.Это является исключением из общей схемы локализации. Сосудистые поражения являются наиболее частой причиной такого одностороннего заболевания спинного мозга (например, относящиеся к волокнистой хрящевой эмболии (фиброкартилягиозная эмболия)).
Дифференциальный диагноз монопареза
| Сосудистые |
Относящийся к волокнистой хрящевой ткани эмболии, ишемическая энцефалопатия (кошки, собаки) |
| Воспалительные, инфекционные |
Неврит плечевого сплетения (кошки, собаки) |
| Травматические |
Травма (neuropraxia, axonotmesis, neuronotmesis) плечевого сплетения или отдельных нервов (кошки, собаки) |
| Аномальные |
— |
| Метаболические |
Гипотиреоз (собаки) |
| Идиопатические |
— |
| Неопластические |
Злокачественная опухоль оболочки нерва (кошки, собаки). Вторичные: лимфома, опухоли скелета (кошки, собаки) |
| Дегенеративные |
Латерализованые болезни диска, дегенеративный фораминальный стеноз вызывает сжатие нервных корешков (компрессию нервных корешков) |