Патологии эндометрия, полости матки и цервикального канала
Содержание:
Почему развивается послеродовой эндометрит?
маткиРазвитию послеродового эндометрита способствуют:
- нарушение целостности шеечного барьера;
- нарушение целостности эндометрия;
- затяжные роды;
- ручное обследование полости матки;
- травмы матери во время родов;
- снижение иммунитета матери.
Нарушение целостности шеечного барьераза исключением особо опасных, таких как гонококкиНарушение целостности эндометрияпоглощающие и уничтожающие чужеродные микроорганизмылимфоцитыЗатяжные родыпосле отхождения амниотической жидкости, но до рождения ребенкаРучное обследование полости маткито есть выделение плаценты и плодных оболочек из полости маткинапример, врач обнаружил разрывы или деформацию плаценты, указывающие на то, что часть ее могла остаться в маткеТравмы матери во время родовразрыв шейки матки, разрыв маткиушивания раныСнижение иммунитета материзащитных свойств организмабеременности
Диагностика хронического эндометрита
Верификация диагноза не представляет трудностей. Жалобы пациентки, тщательно собранный анамнез и осмотр на гинекологическом кресле позволяют выставить предварительный диагноз с высокой точностью. Безрезультатные попытки забеременеть в совокупности с характерными клиническими симптомами служат серьёзным основанием для подозрения хронического эндометрита.
Трансвагинальное УЗИ органов малого таза выполняется после прекращения менструальных выделений, так как наличие менструальной крови в полости матки не дает возможности корректно оценить состояние ее слизистой. Обычно это 6й-9й день менструального цикла, оптимально через сутки после прекращения менструации.
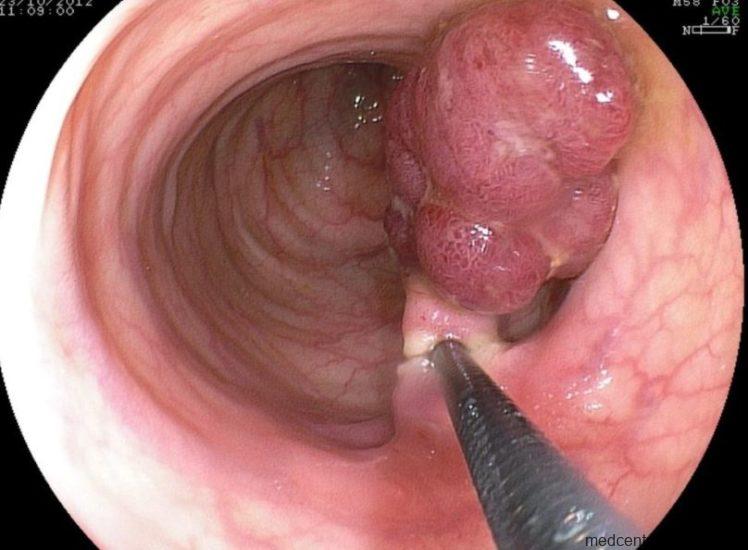
“Золотым стандартом” диагностики является биопсия эндометрия и морфологическое (гистологическое) исследование. При подозрении по УЗИ на внутриматочную патологию (полипы, спайки, аномалии развития и др.), обязательно проводится лечебно-диагностическая гистероскопия. Гистероскопия позволяет выявить патологию, которая не определяется на УЗИ и одновременно провести её лечение.
Причины аденомиоза
Эта патология представляет собой аномальное прорастание эндометрия (слизистой оболочки матки) вглубь мышечного слоя матки. Ранее аденомиоз рассматривался как внутренняя разновидность эндометриоза. Однако, сегодня гинекологи все больше склоняются к тому, что это отдельное, хотя и похожее заболевание, так как причины и механизм его появления, а также процесс развития и симптоматика в значительной степени отличаются. На данный момент неизвестно достоверно, какие факторы приводят к появлению аденомиоза, но есть несколько факторов, которые наблюдаются у всех или большинства пациенток, страдающих этой патологией:
- Генетическая предрасположенность к образованию доброкачественных и злокачественных опухолей половых органов;
- Гинекологические заболевания инфекционного, воспалительного и эндокринного характера (половые инфекции, эндометриоз и т. д.);
- Лишний вес, кишечные патологии, повышенная восприимчивость к инфекциям, заболевания аутоиммунного характера;
- Частые хирургические операции на матке, в том числе резекция, выскабливания (например, аборты);
- Внематочная беременность, выкидыши и другие осложнения, возникающие при вынашивании ребенка;
- Гормональные нарушения, вызванные дисфункцией эндокринных желез (в частности, яичников и щитовидной железы), приемом гормональных контрацептивов или других препаратов того же класса;
- Различные патологии матки и прилегающих к ней органов – например, миомы, эрозия маточной шейки и т. д.
Также имеются предпосылки, позволяющие связать риск развития аденомиоза с ухудшением экологической обстановки или поздним деторождением. Исследования показывают, что наиболее часто это заболевание встречается у женщин, живущих в развитых странах и предпочитающих рожать детей ближе к 30-35 годам. Однако, такая зависимость точно не установлена, потому что статистика в развивающихся или неразвитых странах ведется существенно хуже, что может исказить результаты.
Общепринятый взгляд на механизм развития аденомиоза заключается в том, что нет какой-то единой или приоритетной причины его появления. Скорее всего, заболевание появляется при воздействии сразу нескольких негативных факторов. Притом у каждой пациентки соотношение их ролей распределяется индивидуально, что затрудняет общую систематизацию заболеваемости.
Прогноз и профилактика
При адекватном лечении эндометрит завершается выздоровлением, реже трансформируется в хроническую или подострую форму.
Перед проведением различных внутриматочных манипуляций необходимо обязательно проводить исследование влагалищного биотопа, по показаниям осуществлять предварительную санацию. Перед инвазивными вмешательствами целесообразно назначение превентивного антибактериального лечения. При использовании внутриматочного контрацептива опасность воспалительных осложнений особенно высока в 1-й месяц и спустя приблизительно 2 года после постановки контрацептива.
Для профилактики осложнений эндометрита, стимуляции регенеративных свойств эндометрия и нормализации менструальной функции назначают курс физиотерапии, санаторно-курортное лечение.
Характерные симптомы хронического эндометрита
Проявления хронического эндометрита обусловлены изменениями в эндометрии, перечисленными выше.
- Главным проявлением хронического эндометрита является бесплодие и невынашивание. Сюда относятся выкидыш, замершая беременность и неудачные попытки ЭКО.
- Изменение характера менструации вызвано нарушением процессов отторжения эндометрия и его атрофическими изменениями. Менструация болезненная, начинается и заканчивается длительными мажущими выделениями, часто со сгустками и мелкими включениями белесого цвета.
- Постоянная ноющая, тянущая боль внизу живота на протяжении всей менструации, связана с усилением воспалительной реакции во время месячных. Со временем, когда в слизистой появляются выраженные фиброзные изменения, боли могут отсутствовать.
- Дурной запах менструальных выделений обусловлен продуктами жизнедеятельности микроорганизмов. Изменение запаха, цвета, консистенции и количества влагалищных выделений, так же связано с инфекционным фактором.
- Межменструальные кровянистые выделения мажущего характера, в середине менструального цикла, обусловлены хрупкостью капилляров и недостаточной пролиферацией эндометрия, связанной со снижением количества рецепторов к половым гормонам. По этой же причине наблюдаются мажущие выделения в серидине цикла на фоне приёма гормональных контрацептивов.
Важно, что репродуктивная функция страдает раньше чем проявляются симптомы, перечисленные выше. Об этом свидетельствует печальная статистика
По данным отечественных и зарубежных исследований, среди пациенток с неудачными попытками ЭКО, хронический эндометрит диагностируется в 70% случаев.
Лечение эндометриоза
Метод лечения эндометриоза выбирают в зависимости от степени тяжести заболевания, планов женщины в отношении будущей беременности и её готовности к радикальному лечению. Не все женщины, у которых диагностирован внутренний эндометриоз, нуждаются в медикаментозной терапии. Лечение внутреннего эндометриоза проводят пациенткам с выраженными клиническими проявлениями заболевания.
Тем не менее, все пациентки с внутренним эндометриозом подлежат диспансерному учёту и наблюдению. Консервативная терапия состоит из одного гормонального препарата с учётом индивидуальной чувствительности, желания иметь в будущем детей, иммуномодуляторов, витамина Е (α токоферола ацетата), препаратов для рассасывания рубцов, а также противовоспалительных и общеукрепляющих средств. Хорошие результаты наблюдаются после санаторно-курортного лечения.
Лицам молодого возраста назначают прогестины, не имеющие эстрогенного компонента (оргастерон, оргометрил, нормолут). Курс лечения гестагенами длится от шести до девяти месяцев. При тяжёлом течении внутреннего эндометриоза гормональные препараты назначают непрерывно на протяжении полугода. При такой схеме лечения выключается менструальная функция, что способствует регрессу эндометриоидных образований.
Пациенткам молодого возраста назначают прогестино-эстрогенные препараты типа инфекундина, овулена, более старшим женщинам вводят в первый день цикла тестенат или сустанон. Им показана имплантация в переднюю брюшную стенку антагонистов рилизинг-гормона. Препараты жёлтого тела назначают в комбинации с андрогенами или анаболическими стероидами. Также показан приём иммуномодуляторов – левамизола, спленина, тималина. Антиоксидантным действием обладают аскорбиновая кислота, унитиол, α-токоферола ацетат.
При применении хирургических методов лечения внутреннего эндометриоза следует придерживаться таких основных принципов:
1) в результате операции должна быть сохранена детородная функция; 2) травматизация тканей должна быть минимальной; 3) удаление гетеротопий проводится радикально.
Внутренний эндометриоз редко лечат радикальными оперативными методами, к которым относится гистерэктомия, или удаление матки. Современным методом лечения диффузного внутреннего эндометриоза является лазерная абляция эндометрия. Она позволяет не только сохранить женщине детородный орган, но и восстановить фертильность.
Если у вас возник вопрос, куда обратиться по поводу внутреннего эндометриоза, приходите в клинику «Центр ЭКО» Екатеринбург. Специалисты клиники проведут необходимое обследование и выберут оптимальный метод лечения заболевания. Мы имеем большой опыт лечения пациенток с этой патологией.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
|
К возникновению патологической трансформации эндометрия приводят гормональные нарушения, затрагивающие все звенья нейрогуморальной регуляции организма женщины. Эндометрий — орган мишень для половых гормонов из-за присутствия в нём специфических рецепторов. Сбалансированное гормональное воздействие обеспечивает физиологические циклические превращения слизистой оболочки матки. Нарушение гормонального гомеостаза женщины может привести к изменению роста и дифференцировки клеточных элементов эндометрия и повлечь за собой развитие гиперпластических или неопластических процессов в эндометрии. Ведущее место в патогенезе занимает гиперэстрогения. |
КЛИНИЧЕСКАЯ КАРТИНА
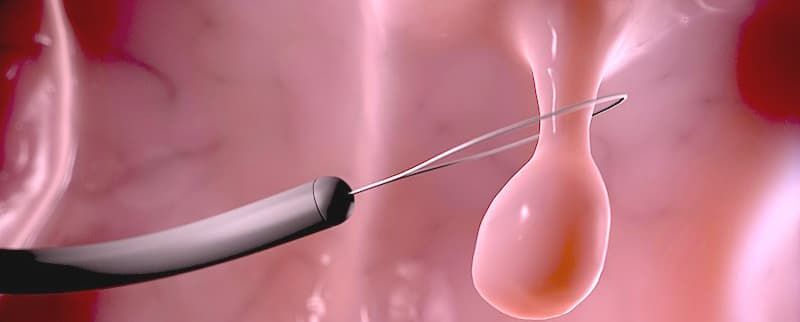
Основные клинические проявления ГПЭ — маточные кровотечения. При полипах эндометрия больших размеров могут быть схваткообразные боли внизу живота, небольшие полипы эндометрия протекают бессимптомно.
Учитывая, что патогенетическую основу гиперплазии эндометрия составляет ановуляция, ведущим симптомом больных репродуктивного возраста считают бесплодие; при обследовании женщин с бесплодием у 24% обнаруживают также и полипы эндометрия.
ДИАГНОСТИКА
Трансвагинальное ультразвуковое исследование — скрининговый высокоинформативный метод диагностики патологии половых органов. При внутриматочной патологии применяют трансвагинальную эхографию с контрастированием полости матки (гидросонография), информативность которой при ГПЭ составляет 78-99%. Гидросонография позволяет дифференцировать полипы эндометрия, внутриматочные синехии, субмукозную миому, точно определить топографию патологического процесса.
Среди инструментальных исследований гистероскопию считают наиболее информативным методом диагностики состояния полости матки и эндометрия. Визуальный осмотр полости матки позволяет с большой точностью обнаружить внутриматочную патологию и, при необходимости, выполнить прицельную биопсию.
Окончательным методом диагностики патологии эндометрия является гистологическое исследование удалённой ткани при диагностическом выскабливании. Информативность гистероскопии в диагностике гиперплазии эндометрия составляет 63-97,3%.
Этиопатогенез
Причиной развития острого эндометрита могут стать бактериальная, грибковая, микоплазменная, протозойная, а также спирохетозная инфекция.
Зачастую выявляются различные микробные сообщества, представленные 3–4 анаэробами и 1–2 аэробами. В последние десятилетия значительно увеличилось влияние хламидийной инфекции и генитального герпеса.
Наиболее часто первичное воспаление развивается в случаях проникновения патогенных микроорганизмов из нижних отделов половых путей – как правило, при ослаблении барьерной функции шейки матки, после самопроизвольных и искусственных абортов, диагностических выскабливаний слизистой оболочки шейки и полости матки, особенно с образованием крупных кровяных сгустков, постановки внутриматочных контрацептивов и иных внутриматочных манипуляциях.
Через неизмененный цервикальный барьер способна проникать высоковирулентная микрофлора, например гонококк. Ответная воспалительная реакция выражается микроциркуляторными нарушениями и повышенным образованием экссудата (серозно-гнойный, гнойный экссудат). Гистоморфологические изменения характеризуются отеком и нейтрофильной инфильтрацией эндометрия, при наслоении анаэробной микрофлоры – некротическими изменениями.
Какова классификация эндометритов?
С клинической точки зрения выделяют:
- Острый эндометрит. Возникает в результате попадания чужеродных микроорганизмов (или их ассоциаций) в полость матки. Воспалительный процесс развивается через 3 – 4 дня после инфицирования (обычно после аборта, осложненных родов, кесарева сечения и других врачебных манипуляций). Характеризуется быстрым и бурным развитием, образованием экссудата (воспалительной жидкости), кровянистыми и/или гнойными выделениями из влагалища и системными проявлениями (повышением температуры тела до 39ºС и выше, общей слабостью, головными болями и так далее).
- Хронический эндометрит. Является результатом нелеченного (или недолеченного) острого эндометрита. Клинические проявления (температура, патологические выделения) менее выражены, однако основным симптомом являются нерегулярные маточные кровотечения (вне менструации).
В зависимости от изменений эндометрия при хроническом эндометрите выделяют:
- Хронический атрофический эндометрит. Характеризуется инфильтрацией ткани эндометрия лейкоцитами (клетками иммунной системы), разрастанием соединительной (рубцовой) ткани, уменьшением количества желез и истончением эндометрия. Прогноз неблагоприятный – данная форма заболевания практически не поддается лечению.
- Хронический гипертрофический эндометрит. Характеризуется разрастанием (гипертрофией) слизистой оболочки матки, что часто требует хирургического лечения.
- Хронический кистозный эндометрит. В результате гипертрофии слизистой оболочки происходит закупорка выводных протоков желез эндометрия. Вырабатываемый ими секрет скапливается внутри, приводя к образованию полостей (кист), заполненных жидкостью.
В зависимости от вида возбудителя выделяют:
- Специфический эндометрит. Вызывается определенными видами микроорганизмов, которые выделяются из полости матки при бактериологическом исследовании. Различают туберкулезный эндометрит (вызываемый микобактерией туберкулеза), гонококковый эндометрит (вызываемый гонококком, возбудителем гонореи), эндометрит при актиномикозе (грибковом заболевании, вызываемом актиномицетами), цитомегаловирусный эндометрит (вызываемый цитомегаловирусом) и другие.
- Неспецифический эндометрит. Определить конкретный вид возбудителя при данной форме заболевания не удается. Обычно в полости матки обнаруживаются микробные ассоциации (стафилококковые, стрептококковые и другие).
В зависимости от характера воспалительного процесса различают:
- Экссудативный эндометрит. Характеризуется образованием в полости матки экссудата – воспалительной жидкости, богатой белками и лейкоцитами. Образование экссудата происходит вследствие нарушения микроциркуляции, расширений мелких кровеносных сосудов и пропотевания жидкой части крови через их стенку. Причиной экссудативного эндометрита могут быть вирусы, грибы, паразиты (например, токсоплазмы).
- Продуктивный эндометрит. После непродолжительной фазы экссудации в очаге воспаления появляются особый тип клеток – фибробласты. Они начинают выделять большое количество фибрина (особого белка плазмы крови) и коллагеновых волокон, что приводит к образованию соединительной ткани. Разрастание данной ткани в слизистой оболочке матки приводит к ее постепенному вытеснению, в результате чего практически полностью утрачивается функция органа.
- Гнойный эндометрит. Развивается при инфицировании гноеродными микроорганизмами – кишечной палочкой, стрептококками, стафилококками, гонококками и другими. Стоит отметить, что гнойный эндометрит может быть вызван сразу несколькими гноеродными бактериями, при этом заболевание будет протекать в более тяжелой форме.
Применяется ли физиотерапия при эндометрите?
звука, света, тепла и другихПри эндометрите физиотерапия способствует:
- нормализации микроциркуляции в эндометрии;
- снижению отечности слизистой оболочки матки;
- активации защитных свойств организма;
- нормализации менструального цикла;
- устранению болевого синдрома;
- снижению риска развития осложнений.
При эндометрите применяется:
- интерференционная терапия;
- магнитотерапия;
- УВЧ-терапия (ультравысокие частоты);
- электрофорез;
- ультразвуковая терапия (УЗТ);
- лазеротерапия;
- ультрафиолетовое облучение (УФО).
Интерференционная терапияв точке пересечения данных токовмышечного слоя маткипитаниеМагнитотерапияв том числе во время менструацииУВЧ-терапиякровью, лимфойпод действием высокочастотного магнитного поля происходит активация фибробластов – клеток, синтезирующих коллагеновые волокна, из которых впоследствии образуется рубцовая тканьЭлектрофорезкатоданодобычно со стороны катодаУльтразвуковая терапияпроцесса обмена веществпримерно на 1ºСчто предотвращает образование спаекЛазеротерапияв зависимости от мощности излученияУльтрафиолетовое облучениепатологическое состояние, характеризующееся замещением нормальной микрофлоры влагалища чужеродными микробными ассоциациямиФизиотерапия абсолютно противопоказана:
- при беременности;
- при подозрении на опухолевое заболевание в области воздействия;
- при сопутствующем эндометриозе (разрастании ткани эндометрия вне полости матки).
1.Что такое эндометрит?
Эндометрий – это внутренняя слизистая оболочка матки. Он играет очень важную роль в репродуктивной функции. Нарастание и отторжение эндометрия в течение менструального цикла обновляет и готовит матку к возможному закреплению в ней оплодотворённой яйцеклетки.
В идеале полость матки закрыта и хорошо защищена от попадания в неё инфекции. Однако, на разных этапах жизни женщины матка становится менее защищенной, а эндометрий — уязвимым для инфекций. Группа воспалительных заболеваний эндометрия называется эндометрит.
Наибольшую опасность представляют механические повреждения эндометрия: аборты, выскабливания, роды.
Барьерная защита эндометрия считается нарушенной в следующих случаях:
- родовые травмы промежности;
- выпадение влагалища;
- механические, химические, термические повреждения внутренней поверхности матки (в том числа нарушение техники проведения гигиенических процедур, химические спринцевания или противозачаточные средства, механические противозачаточные средства, располагающиеся в полости матки);
- роды, аборты, менструации;
- использование тампонов в дни менструаций (особенно опасно длительное использование тампонов в жарком климате, порой приводящее к стремительно развивающемуся сепсису).
Признаки гиперплазии эндометрия по УЗИ
УЗИ делают с целью оценки изменений происходящих в детородном органе, выявления толщины слизистой оболочки с нахождением участков гиперплазии и полипами. Методика проводится специальным датчиком, вводимым во влагалище. Ультразвуковая диагностика при гиперплазии считается неинвазивным, относительно недорогим, не вызывающим болевые ощущения и точным методом диагностики патологий эндометрия. УЗИ дает показатели, которые должны вписываться в нормы относительно определенной менструальной фазы.
Слизистый слой эндометрия имеет четкие очертания и значительную акустическую плотность по сравнению с мышечным слоем, то есть с миометрием. На толщину слизистой оболочки оказывает влияние месячный цикл. В первой фазе стенка всего 3-4 мм, во второй фазе показатель равен 12-15 миллиметров. Признаки гиперплазии эндометрия по УЗИ: равномерное по значению утолщение с выраженными ровными контурами и однородной эхогенностью.
Полипы на УЗИ — новообразования с четкими контурами, тонким эхогенным ободком и высокой акустической плотностью. Если выявляются злокачественные изменения, им присуща неравномерность контуров и неоднородная эхогенность.
Причины хронического эндометрита
Хронизация процесса обусловлена несколькими причинами:
- Недолеченность воспалительного процесса. Многие пациентки, столкнувшись с воспалением и наслушавшись рекламы по телевидению, назначают себе лечение сами. Обычно лекарственные препараты назначаются коротким курсом. И как только становится легче, и уходят первые неприятные симптомы, женщины бросают лечение. Это приводит к формированию сначала подострого, а затем и хронического процесса.
- Формирование устойчивых штаммов микроорганизмов. К нему приводит назначение антибактериальных препаратов, которые не всегда адекватно влияют на флору, вызывающую воспаление. Короткий курс антибиотиков и выбор неправильного антибактериального препарата приводит к формированию устойчивых штаммов микроорганизмов, которые постоянно поддерживают вялотекущий воспалительный процесс.
- Плохой иммунитет. Не секрет, что сегодняшнее поколение пациентов имеют более слабый иммунитет, чем предыдущее. Связано это со многими причинами: плохой экологией, стрессами, хронической усталостью, наличием частых инфекций, приемом различных лекарственных средств и т. д.
Симптомы острого эндометрита
Острый эндометрит проявляется уже через несколько дней после попадания возбудителя в полость матки. Развитие воспаления сопровождается повышенной температурой, неприятными выделениями из половых органов, мочеиспусканием с болезненными ощущениями, ознобом и учащением пульса.
Наличие внутриматочной спирали у женщины может осложнить протекание заболевания. При первых признаках эндометрита, нужно немедленно пройти осмотр у гинеколога, который сможет определить, с чем связано увеличение матки и нехарактерные выделения. Правильное лечение острого эндометрита может длиться до 10 дней и иметь благоприятный прогноз. Если же не применять никаких методов для устранения воспаления, оно перейдет в хроническую форму.
Хронический эндометрит имеет всего два симптома: нарушение менструального цикла и репродуктивной функции женщины.
В период развития хронического эндометрита, пациентки замечают нерегулярные менструальные выделения, которые могут со временем пропасть. Перед менструацией и после нее наблюдаются болезненные кровотечения.
Часто женщины страдают от бесплодия, причиной которого является острый эндометрит. По статистике, каждая десятая женщина этой планеты не может забеременеть именно из-за наличия воспалительного процесса в матке.
Иногда о наличии эндометрита говорят боли внизу живота, с жалобами на которые женщина обращается к гинекологу. Проводя осмотр, специалист выявит и другие симптомы эндометрита матки: увеличение и уплотнение матки. Гнойные и серозные выделения также могут указывать на наличие хронического эндометрита.
Клиническая картина
Клиническая картина эндометрита крайне неспецифична и может проявляться при многих других заболеваниях.
В большинстве случаев пациентки жалуются на периодически возникающие мажущие кровянистые выделения из половых путей до или после менструации. У некоторых может возникать болевой синдром или появляться выделения из влагалища с неприятным запахом.
Чаще всего хронический эндометрит себя никак не проявляет
Подозревать наличие эндометрита можно у женщин, перенесших воспаление и предъявляющих жалобы на бесплодие или невынашивание беременности, а также самопроизвольные выкидыши на малых сроках беременности.
Особое внимание стоит уделить пациенткам, у которых было несколько неудачных попыток ЭКО в анамнезе, при переносе эмбрионов хорошего качества