Vi.3.2. трепетание желудочков
Содержание:
Лечение и алгоритм помощи при ФЖ
Поскольку ФЖ является состоянием, несущим непосредственную угрозу для жизни больного, существует задокументированный протокол действий при возникновении подобного пароксизма. Так как пациенту зачастую оказывают помощь уже после перехода в состояние клинической смерти, все начинается с реанимации.
Неотложные действия
Алгоритм действий в порядке очередности:
Проверить сознание пациента: позвать голосом, если он не реагирует – легонько потрясти за плечи (так, чтобы голова не отрывалась от поверхности, на которой лежит, и не ёрзала по ней; направление движений – сверху вниз).
Оценить наличие пульса. Для этого рекомендуется обхватить пальцами одной руки центральный отдел шеи (трахею) в верхней половине.
При отсутствии пульса вызвать скорую медицинскую помощь (или поручить это кому-то).
Проверить наличие дыхания. Нужно наклониться щекой к рту и носу пострадавшего, наблюдая за амплитудой перемещений грудной клетки и одновременно кожей ощущая движение воздуха (если оно присутствует)
При необходимости очистить дыхательные пути.
Провести непрямой массаж сердца (в данной ситуации это самое важное) и искусственное дыхание.
Когда приезжает команда скорой медицинской помощи, они:
- продолжают проведение реанимационных мероприятий;
- подключают кардиомонитор и дефибриллятор (в современных моделях эти два прибора объединены);
- после записи электрокардиограммы и подтверждения наличия ФЖ проводят дефибрилляцию (разряды подаются с нарастающей интенсивностью каждые 2 минуты, на фоне непрямого массажа сердца, до нормализации ритма);
При отсутствии дефибриллятора раньше рекомендовалось проведение прекардиального удара (кулаком по нижней трети грудины), но из-за травматизма и сложной техники выполнения сейчас он к применению не рекомендуется.
- при необходимости вводят такие медикаменты: адреналин;
- амиодарон;
- лидокаин.
Какое лечение должен получать пациент с фибрилляцией желудочков?
Неотложная помощь при фибрилляции желудочков обязательно должна включать дефибрилляцию. Волны деполяризации прокатываются по миокарду хаотично, и потому проведение непрямого массажа сердца или применение медикаментов, вероятнее всего, окажутся неэффективными.
Когда пациенту усилиями бригады скорой помощи восстанавливают синусовый (нормальный) ритм, остаётся опасность возникновения рецидива. Для снижения риска повторного приступа назначают следующие препараты:
| Группа препаратов | Представители | Цель назначения |
| Антиаритмические | Лидокаин Амиодарон | Профилактика рецидива фибрилляции желудочков сразу после приступа |
| Бисопролол Небиволол | Поддержка адекватного сердечного ритма в отдаленные сроки | |
| Пероральные антикоагулянты | Варфарин Ривароксабан | Предупреждение образования тромбов и эмболии (закупорки) ими сосудов |
| Инфузионная терапия | Стереофундин Рингера Лактат Трисоль Хлосоль Бикарбонат Натрия | Восстановление водно-электролитного баланса организма (он обеспечивает адекватное протекание процессов возбуждения и сокращения в клетках сердца) |
Существуют ли хирургические методики?
- Имплантация кардиовертера-дефибриллятора. Этот прибор прикрепляется недалеко от левой ключицы, а электроды от него проводятся к сердцу. Он отслеживает равномерность сердечного ритма. При возникновении пароксизма ФЖ этот прибор подает разряд.
- Коронарная ангиопластика (стентирование венечных артерий). Если ФЖ возникла на фоне ишемической болезни сердца, эта хирургическая операция уберет саму причину пароксизма и предотвратит рецидив.
- Аортокоронарное шунтирование (обходные пути для восстановления кровотока в бассейне одной из венечных артерий). Имеет смысл, если возникновению ФЖ предшествовал приступ ишемии.
Лечебная терапия
Наджелудочковая экстрасистолия это довольно опасная проблема, так как в некоторых случаях она может привести к трепетанию предсердий. Вариант лечения подбирают в зависимости от выраженности проявлений и наличия сопутствующих заболеваний.
Если экстрасистолии не нарушают качество жизни, и никаких проблем в работе организма нет, врачи рекомендуют только внести определенные изменения в образ жизни:
- Избегать чрезмерной острой пищи и напитков, содержащих кофеин. Крепкий чай также советуют употреблять в умеренном количестве.
- Вести здоровый образ жизни, отказаться от спиртных напитков, курения, употребления наркотических веществ.
- Нормализовать двигательную активность. Не перенапрягаться физически, но и избегать гиподинамии.
Если никаких препаратов не назначили и состояние нормальное, то придерживаться этих рекомендаций нужно строго, так как вероятность трепетания предсердий существует. Если это осложнение возникает, то оно может привести к инфаркту, инсульту и другим серьезным последствиям.
При экстрасистолии вызванной болезнями сердца и сосудов, необходимо устранить основное заболевание. Без этого нормализовать ритм не получится. Таким пациентам часто назначают седативные препараты вроде Реланиума. Вместо них могут использовать лекарства на основе мелиссы, пустырника, настойки пиона.
РЕКОМЕНДУЕМ: Чем опасна желудочковая пароксизмальная тахикардия
Прежде чем назначать медикаменты, важно выявить, что развитие аритмии произошло не по причине употребления препаратов. Если симптомы болезни приносят человеку значительный дискомфорт и на протяжении суток наблюдается больше двухсот экстрасистол, прибегают к противоаритмическим препаратам
Подбирать средство должен врач в зависимости от общего состояния пациента, наличия проблем со здоровьем
Если симптомы болезни приносят человеку значительный дискомфорт и на протяжении суток наблюдается больше двухсот экстрасистол, прибегают к противоаритмическим препаратам. Подбирать средство должен врач в зависимости от общего состояния пациента, наличия проблем со здоровьем.
Перед назначением лекарства рекомендуют провести суточный мониторинг по Холтеру. При наджелудочковой экстрасистолии обычно прибегают к Лидокаину, Хинидину, Кордарону, Новокаинамиду.
Если через два месяца от начала лечения никаких симптомов аритмии нет, и электрокардиограмма не определяет внеочередные сокращения, то дозировку постепенно уменьшают до полной отмены препарата.
Если патология протекает без поражения миокарда, то прогноз благоприятный.
При отсутствии эффекта от назначенных медикаментов и плохой переносимости внеочередных сокращений прибегают к хирургическим методикам. Обычно их применяют для лечения молодых пациентов. Назначают:
- Радиочастотную катетерную абляцию эктопического очага. В ходе процедуры в крупном кровеносном сосуде делают разрез, через который вводят катетер. Через него проводят электрод и прижигают патологический участок сердца.
- Открытые оперативные вмешательства на сердце. В этом случае иссекают эктопические очаги. К такой операции прибегают, если нужно пройти протезирование клапана или другие открытые вмешательства на сердце.
Метод лечения в каждом случае подбирается отдельно.
Некоторые предпочитают обращаться к методам народной медицины. При наличии симптомов экстрасистолии прибегают к таким рецептам:
- Настойка боярышника. Водкой заливают 10 грамм плодов и настаивают на протяжении десяти дней. После чего их процеживают и, разбавляя жидкостью, принимают трижды в день по 10 капель.
- Отвар из корня валерианы. Сырье в количестве трех чайных ложек заливают 100 мл кипяченой воды и проваривают в течение четверти часа. Смесь процеживают и принимают трижды в день по ложке перед приемом пищи.
Эти средства обладают успокаивающими свойствами, но без ведома врача их использовать не желательно.
Уход
Дефибрилляция — это окончательное лечение фибрилляции желудочков, при котором электрический ток подается на массу желудочка напрямую или извне через подушечки или лопасти с целью деполяризации миокарда, достаточного для того, чтобы скоординированные сокращения произошли снова. Использование этого часто диктуется во всем мире алгоритмами Advanced Cardiac Life Support или Advanced Life Support , которым обучают практикующих врачей, включая врачей, медсестер и парамедиков, а также пропагандируют использование лекарств, преимущественно адреналина , после каждой второй неудачной попытки дефибрилляция, а также сердечно-легочная реанимация (СЛР) между попытками дефибрилляции. Хотя алгоритмы ALS / ACLS поощряют использование лекарств, они, прежде всего, заявляют, что дефибрилляцию не следует откладывать для любого другого вмешательства и что адекватная сердечно-легочная реанимация должна проводиться с минимальным перерывом.
Прекордиальный удар является маневр позиционируется как альтернатива механической дефибрилляции. Некоторые передовые алгоритмы жизнеобеспечения рекомендуют использовать его один раз и только в случае наблюдаемых и контролируемых остановок V-фиброзной фибрилляции, поскольку вероятность успешного кардиоверсии пациента невелика, и она быстро уменьшается в первую минуту начала.
Людей, переживших «остановку V-фибрилляции» и хорошо выздоравливающих, часто рассматривают для использования имплантируемого кардиовертера-дефибриллятора , который может быстро провести такую же жизненно важную дефибрилляцию, если еще один эпизод фибрилляции желудочков произойдет за пределами больницы.
Механизм развития патологии
В стенках желудочков располагаются группы клеток, способные самостоятельно генерировать биоэлектрические импульсы. При полной блокаде атриовентрикулярного узла эта способность приводит к появлению множества изолированных, циркулирующих по кардиомиоцитам желудочков импульсов.
Атриовентрикулярная блокада – причина фибрилляции желудочков
Их силы достаточно для того, чтобы вызывать слабые, разрозненные сокращения отдельных групп клеток, но недостаточно для сокращения желудочков в целом и для полноценного сердечного выброса крови.
Частота неэффективных фибрилляций желудочков варьируется от 300 до 500 в минуту, при этом импульс не ослабевает и не прерывается, поэтому аритмия не может прекратиться самостоятельно (только после остановки сердца или искусственной дефибрилляции).
В результате сила сердечных сокращений, объем выброса, артериальное давление стремительно падают, результатом становится полная остановка сердца.
Лечение трепетания и фибрилляции желудочков
Лечение трепетания и фибрилляции желудочков включает неотложную и постоянную терапию. Неотложная помощь заключается в быстром восстановлении сердечного ритма и включает:
- непрямой массаж сердца;
- искусственную вентиляцию легких;
- дефибрилляцию;
- медикаментозную терапию.
Постоянная терапия трепетания и фибрилляции желудочков носит направленный на предотвращение развития такого состояния характер и может быть консервативной и оперативной.
Консервативный метод направлен на лечение основной болезни и профилактику трепетания и фибрилляции желудочков и включает назначение антиаритмических препаратов, изменение образа жизни. Хирургическое лечение заключается в имплантации кардиовертер-дефибриллятора или двухкамерного электрокардиостимулятора.
В кардиологическом отделении ОН КЛИНИК выполняется весь спектр лечебно-диагностических услуг и применяются самые прогрессивные схемы и методы лечения различных сердечно-сосудистых заболеваний. Метод лечения врачи подбирают индивидуально, с учетом стадии, формы, особенностей патологии, наличия факторов риска, сопутствующих болезней.
Применение комплексного подхода позволяет нашим докторам достигать максимальных результатов лечения, а огромный практический опыт и высокий профессионализм кардиохирургов, дает возможность проводить оперативные вмешательства любой сложности, в том числе, с применением эндоскопического оборудования.
Не ждите осложнений – своевременно обращайтесь за квалифицированной помощью. С заботой о вашем здоровье! ОН КЛИНИК.
Диагностика
Вероятность фибрилляции косвенно определяется признаками остановки сердца либо внезапной смертью. Данное состояние можно подтвердить только с помощью одного метода диагностики – ЭКГ (электрокардиографии). Плюсами исследования являются быстрота и возможность проведения процедуры в любом месте. По этой причине реанимационные бригады оснащены кардиографами.
Фибрилляция желудочков на ЭКГ
Электрокардиограмма фиксирует основные стадии развития фибрилляции. К ним относят:
- Трепетание желудочков или короткая (20 секунд) тахисистолия.
- Судорожная стадия – занимает 30–60 секунд, сопровождается увеличением частоты сокращений, ослабеванием сердечного выброса, нарушением ритма.
- Фибрилляция – 2–5 минут. Наблюдаются крупные, хаотические частые волны мерцания без выраженных интервалов. Зубец Р тоже отсутствует.
- Атония – до 10 минут. Крупные волны сменяются мелкими (низкоамплитудными).
- Полное отсутствие сокращений сердца.
Симптомы
Аритмия характеризуется симптомами, идентичными полной остановке сердца (асистолии). Признаки фибрилляции желудочков:
- нарушение сердечного ритма;
- слабость, головокружение;
- внезапная потеря сознания;
- частое дыхание или его отсутствие, хрипы;
- бледность кожных и слизистых покровов;
- цианоз (синюшность кончиков ушей, носогубного треугольника);
- боль в сердце, его остановка;
- отсутствие пульса на крупных артериях (сонной, бедренной);
- расширение зрачков;
- полная расслабленность или судороги;
- непроизвольное опорожнение мочевого пузыря, кишечника.
Аритмия начинается внезапно, ее появление невозможно предугадать. Признаки фибрилляции определяют состояние клинической смерти, когда изменения в организме еще обратимы и пациент может выжить. После 7 минут аритмии, кислородное голодание приводит к необратимым нарушениям в коре головного мозга и начинается процесс распада клеток, т.е. биологическая смерть.
Также в разделе
|
Обморожения: Первая помощь
Сначала, попросите о помощи. Удерживайте поврежденную часть тела (ногу или руку) поднятом состоянии, чтобы уменьшить отек. Переместитесь в теплое… |
|
|
Травма пальца: Первая помощь
Нажмите на кожу в области раны, чтобы остановить кровотечение. Поднимите руку выше уровня сердца. Отсеченную часть пальца можно спасти, если немедленно… |
|
| Легочная гипертензия: лечение Легочная гипертензия (ЛГ) – это ряд болезней, которые характеризуются прогрессирующим повышением легочного сосудистого сопротивления, что приводит к… | |
|
Как бросить курить? Готовы ли вы отказаться от сигарет? Если вы начинаете задумываться о том, чтобы бросить курить, то первый шаг уже сделан! Большинству курильщиков это… |
|
|
Грыжа пищеводного отверстия диафрагмы Грыжа — выпуклость желудка в верхней части живота и груди. Существует три основных типа грыжи: скользящая грыжа, параэзофагеальная и смешанная…. |
|
|
Укусы пчел и ос — лечение Лечение укусов пчел и ос Лечение укусов пчел и ос зависит от степени тяжести симптомов. Большинство проблем, требующих лечения, следует из аллергической… |
|
|
Кератит сухой Самопомощь Чтобы облегчить симптомы сухого кератита: Используйте увлажнитель воздуха. Отопление в холодный период года и кондиционирование воздуха… |
|
|
Обморок
Помогите человеку, который потерял сознание, чтобы минимизировать травмирование. Немедленно вызовите скорую помощь, если пострадавший не приходит в… |
|
| Метеоризм: Самопомощь Самые распространенные методы уменьшения дискомфорта: изменение диеты и прием лекарств. Метеоризм чаще всего связан с неправильным или неподходящим питанием…. | |
| Ожоги: первая помощь Чтобы отличить легкий ожог от серьезного, следует прежде всего определить степень тяжести и масштабы поражения тканей тела. Приведенная ниже классификация… |
Причины появления фибрилляции желудочков
Ишемическая болезнь сердца стоит на первом месте среди причин появления ФЖ. При нарушении коронарного кровообращения и органических изменений образуются участки ишемии, а затем некроза, миокарда, Больше фибрилляции по причине ИБС приходится на долю мужчин — порядка 46%, несколько меньше болеют патологией женщины — в 34% случаев.
Кардиомиопатии, которые бывают нескольких видов. Гипертрофическая кардиомиопатия встречается чаще среди молодежи, активно занимающейся спортом. В процессе взросления риск ФЖ из-за гипертрофической кардиомиопатии несколько снижается. Также выделяют идиопатическую дилатационную кардиомиопатию, которая провоцирует развитие ФЖ из-за существенных нарушений гемодинамики. В некоторых случаях фибрилляция возникает на фоне аритмогенной кардиомиопатии правого желудочка, но для подобного расстройства характерна редкая встречаемость.
Сердечные пороки вызывают ФЖ в случае развития стеноза устья аорты. При этой патологии, как и при гипертрофической кардиомиопатии, левый желудочек увеличивается в размерах и начинает плохо наполняться и изгонять кровь. Недостаточность митрального клапана также может стать причиной ФЖ, но намного реже чем при стенозе. Чаще всего нарушение ритма при пролапсе митрального клапана связано с расстройством электрофизиологических возможностей сердца.
Функциональные нарушения ритма сердца в виде первичной дисфункции электрофизиологических свойств миокарда имеют место при отсутствии видимой органической патологии. Характерная для различной врожденной и приобретенной патологии, например, синдрома удлиненного интервала Q-T. Также суправентрикулярная тахикардия может стать причиной ФЖ, особенно при развившемся синдроме преждевременного возбуждения желудочков.
Иногда периферические и центральные нарушения гемодинамики вызывают фибрилляцию желудочков. Выделяют идиопатические формы патологии, которые в основном встречаются у молодых людей. Все же большая часть фибрилляций и связанной с ними внезапной смертью приходится на постинфарктные состояния. Причем на протяжении первого года после перенесенного инфаркта этот риск составляет 5%.
Видео: Фибрилляция желудочков во время левосторонней вентрикулографии
https://youtube.com/watch?v=VWmLO3kiqG4
Причины возникновения патологии
Фибрилляция, трепетание желудочков возникают из-за патологии прохождения импульса по миокарду. Эти нарушения ритма являются последовательными стадиями развития одного процесса. В МКБ-10 (международной классификации болезней 10 пересмотра) они выделены в одну рубрику. Дисфункция проводящих путей сердца может возникать в результате:
- крупного рубца (последствие инфаркта миокарда);
- очагового постинфарктного кардиосклероза;
- ишемической болезни сердца;
- острого инфаркта миокарда;
- кардиомиопатии с выраженной гипертрофией кардиомиоцитов;
- дилатации (растяжения стенок) камер сердца;
- аритмогенной кардиомиопатии;
- миокардита (воспаления сердечной мышцы);
- клапанных пороков;
- тяжелой интоксикации (в том числе при алкогольных пороках).
Диагностика
Ведущая роль в дифференциальной диагностике вида тахикардии, определении ритмичности и частоты сердечных сокращений принадлежит электрокардиографии (ЭКГ). При возникновении пароксизмов аритмии, высокоинформативно проведение суточного мониторирования ЭКГ по Холтеру. Этот метод позволяет выявлять и анализировать любое нарушение ритма сердца в течение суток, а также определить ишемические изменения ЭКГ при обычной физической активности пациента.
Рутинным методом исследования для исключения патологии сердца при любых нарушениях ритма является эхокардиография, которая дает информацию о размере камер сердца, толщине стенок миокарда, нарушениях локальной сократимости и патологии клапанного аппарата. В редких случаях для выявления врожденной патологии проводят магнитно-резонансную томографию сердца.
К инвазивным методам обследования больных с тахикардиями относят проведение электрофизиологического исследования. Метод применяется при наличии соответствующих показаний перед оперативным лечением аритмии лишь ограниченному кругу больных. С помощью электрофизиологического исследования врач получает информацию о характере распространения электрического импульса по миокарду, определяет механизмы тахикардии или нарушений проводимости.
Для выявления причины тахикардии иногда назначают дополнительные методы исследования: общий анализ крови, анализ крови на гормоны щитовидной железы, электроэнцефалографию и т. д.
Читайте подробнее про: диагностику тахикардии сердца.
Тромбы в правых отделах сердца
Наличие тромба в правых отделах сердца чревато осложнениями в виде тромбоэмболии ветвей легочной артерии (заболевание, при котором поражаются артерии легких). ТЭЛА – одно из самых опасных осложнений.
Тромб может сначала образоваться в глубоких венах нижних конечностей. Если флотирующий тромб отрывается, то с током крови попадает сначала в правые отделы сердца, а потом в легочную артерию. Это может привести к внезапной смерти!
Диагностика
Основной способ диагностики внутрисердечных тромбов в «МедикСити» – эхокардиография.
Если нужно диагностировать тромбы в венах, проводится дуплексное сканирование вен нижних конечностей и др.
Лечение
Для предупреждения тромбообразования специалист может назначить вам антикоагулянты или антиагреганты (при отсутствии противопоказаний).
Пациентам со стенозом митрального клапана, мерцательной аритмией или постинфарктной аневризмой необходим регулярный эхокардиографический контроль! Особенно при наличии протезированных клапанов. В этом случае ЭХО-КГ нужно делать каждый год.
После инфаркта миокарда нужно проверять, не образовался ли тромб в полости сердца.
В зоне риска также находятся те, кто принимает гормональную контрацепцию. Они повышают риск возникновения тромбоза, а также инфаркта миокарда. Вы можете найти предупреждение в инструкции среди побочных эффектов.
Внутрисердечные тромбы могут привести к серьезным осложнениям! В случае необходимости обращайтесь к врачу и соблюдайте все рекомендации.
Материал подготовлен при участии специалиста:
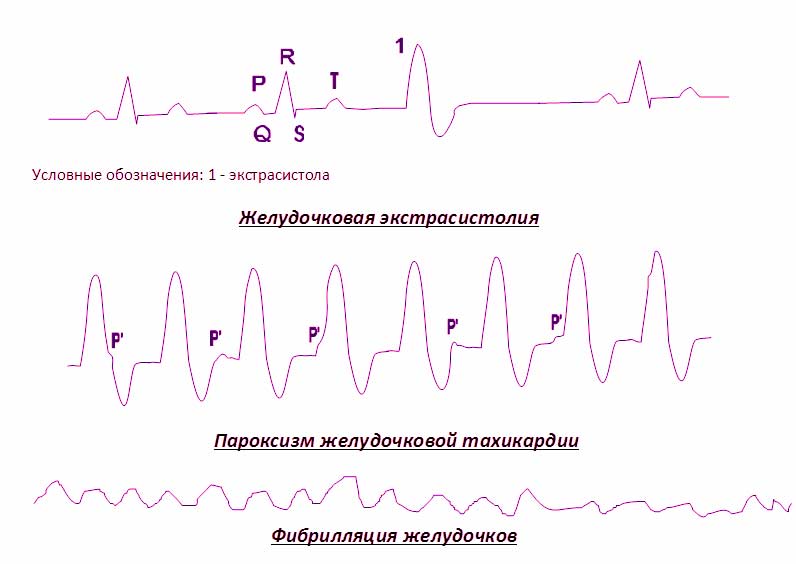
Как заболевание проявляется на электрокардиограмме?
Фибрилляция желудочков на ЭКГ (электрокардиограмме) имеет несколько стадий развития:
- Трепетание желудочков. Длится несколько секунд, сокращения миокарда пока еще координированы. На ЭКГ проявляется в виде высокоамплитудных (с большим расстоянием между верхней и нижней точками изгиба) ритмичных волн (в минуту таких комплексов может быть 250-300).
- Судорожная стадия. Высокоамплитудные волны остаются, но теперь их частота составляет порядка шести сотен в минуту. Это проявление хаотичного некоординированного сокращения отдельных участков миокарда продолжительностью в 55-65 секунд.
- Мерцание желудочков. Ухудшение сократительной способности приводит к разобщенному сокращению отдельных групп кардиомиоцитов. На ЭКГ регистрируются мелкие (низкоамплитудные) волны с частотой, превышающей 100 в минуту.
- Атоническая стадия. Энергетический резерв миокарда почти полностью исчерпан. Присутствуют затухающие сокращения отдельно взятых участков сердечной мышцы. Волны становятся ещё ниже и мельче, теперь их частота не превышает 400 в минуту.
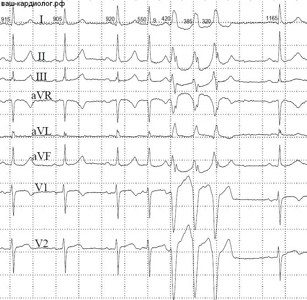
Фото и примеры пленки с ФЖ
Рассмотрим примеры электрокардиографических пленок и описаний к ним.
- Трепетание желудочков
- Стадии: судорожная;
- мерцания желудочков;
- атоническая.

Судорожная стадия
https://youtube.com/watch?v=pRq48SUG2no
Как ФЖ влияет на длительность предстоящей жизни?
Если дефибрилляция оказалась успешной (а она более эффективна при крупноволновой форме ФЖ), пациент выживает и прогноз на дальнейшую жизнь относительно благоприятный.
Во время фибрилляции желудочков миокард более подвержен повреждению (возникновению обширного инфаркта) в результате нехватки кислорода (гипоксии). Это может привести к возрастанию риска внезапной смерти, особенно если:
- присутствует атеросклеротическое поражение венечных артерий;
- наблюдается хроническая гиподинамия;
- пациент курит;
- спиртные напитки употребляются им часто и в больших количествах;
- в наличии избыточная масса тела или ожирение;
- человек страдает сахарным диабетом;
- присутствует артериальная гипертензия, а базовая медикаментозная терапия не применяется.
При правильно подобранной противоаритмической терапии прогноз для жизни благоприятный.
Осложнения фибрилляции желудочков
Фибрилляция желудочков опасна отсутствием скоординированных движений отделов сердца, которые начинают сокращаться вразнобой. В результате основная функция сердца — работать насосом — не выполняется. Из-за этого возникают тяжелые гемодинамические нарушения, приводящие в крайних случаях к гибели человека.
Недостаток кровообращения на протяжении всего 5-6 минут приводит к безвозвратным последствиям.
Кроме смертельного исхода ФЖ способна вызвать ряд других тяжелых осложнений:
- Тромбоэмболию крупных сосудов, которая приводит к развитию инсульта и ишемических нарушений в других органах.
- Дилатационную форму кардиомиопатии, при которой наблюдается расширение полостей всех отделов сердца.
Также существуют постреанимационные осложнения, тяжесть выраженности которых зависит от предпринимаемых мер во время неотложной помощи. К примеру, могут быть переломы ребер или аспирационная пневмония. Возможно появление аритмий, если их до этого не было, или более частый рецидив ранее существующих. У некоторых больных отмечаются неврологические осложнения в виде аноксической энцефалопатии.
Стоит отметить, что неврологические нарушения могут отсутствовать при нахождении в бессознательном состоянии до 72 часов. При этом прогностически неблагоприятной считается продолжительность комы более 3 суток.
Причины возникновения тахикардии:
Заболевания сердца
- сердечная недостаточность;
- , инфаркт миокарда;
- аортальная недостаточность;
- аномалии проводящих путей сердца;
- нарушения ритма сердца;
- артериальная гипертензия.
Другие (внесердечные) причины тахикардии
- дыхательная недостаточность, эмфизема легких;
- ожирение;
- переедание;
- злоупотребление алкоголем;
- избыточное потребление крепкого кофе, чая;
- употребление наркотических и психотропных средств;
- ;
- повышение функции щитовидной железы;
- феохромоцитома;
- вегетососудистая дистония;
- панические атаки.
Сопутствующие симптомы
- тошнотой;
- холодным потом;
- головокружением;
- одышкой;
- болевыми ощущениями в груди, чувством сдавливания;
- слабостью;
- потерей сознания;
- частой зевотой;
- беспокойством и т.д.
Тахикардия при заболеваниях сердца описана в разделах, посвященных сердечной недостаточности, инфаркту миокарда, аортальной недостаточности, нарушения ритма и проводимости сердца, артериальной гипертензии.
Другие причины тахикардии коротко приводятся ниже.
Тахикардия и сахарный диабет
Тахикардия является одним из проявлений декомпенсации сахарного диабета. Нарушения нервной регуляции сердца нередко приводит к учащению сердцебиения, которое трудно поддается лечению.
Тахикардия при заболеваниях желудка
В некоторых случаях тахикардия после еды обусловлена так называемым гастрокардиальным синдромом. Он характеризуется тем, что острая или жирная пища приводит к обострению патологий желудка, проявляясь болью в брюшной полости, сочетающейся с увеличением частоты сердечных сокращений.
Но само по себе учащение сердечного ритма после приема пищи – это не заболевание сердца, а симптом, который должен насторожить пациента и заставить его обратиться за консультацией к врачу-кардиологу и .
Тахикардия, потливость и слабость – триада характерная для т.н. демпинг-синдрома, состояния, которое возникает после операции резекции желудка. В этом случае пища из уменьшенного желудка быстро попадает в тонкий кишечник и вызывает вышеперечисленные ощущения.
Тахикардия после еды
У людей с избыточным весом жировые отложения возникают не только в подкожном слое, но и на оболочках внутренних органов, со временем все больше ограничивая их естественную подвижность. В таких ситуациях после обильной трапезы заполненный желудок оказывает давление на диафрагму, что провоцирует учащение дыхания и, как следствие, увеличение частоты сердечных сокращений.
Нельзя забывать и о том, что процессы переваривания и усвоения съеденной пищи являются серьезной нагрузкой для организма, которая требует повышенных энергозатрат. Для этого сердце вынуждено увеличивать частоту сокращений, чтобы обеспечить достаточный приток крови к желудку, кишечнику и пищеварительным железам. А при наличии лишнего веса эта задача осложняется большими объемом жировой ткани.
Тахикардия при патологии нервной системы
Увеличение частоты сердечных сокращений также характерно для лиц, имеющих нарушения психоэмоциональной сферы, которое может служить одним из проявлений невротического состояния. В этой ситуации пациенту нужно всего лишь успокоиться – и тогда сердечный ритм быстро придет в норму.
Тахикардия при заболеваниях щитовидной железы
Повышение активности щитовидной железы (тиреотоксикоз) приводит к устойчивой тахикардии. При этом происходит при воспалительных заболеваниях этого эндокринного органа, а также появлении гормонально активных образований (узлов).
Осложнения постреанимационного периода
Экстренная реанимация при фибрилляции помогает выжить 20% больных. Существуют осложнения после экстренной реанимации:
- Повреждения грудной клетки и переломы ребер – слишком интенсивный массаж сердца.
- Пневмоторакс, гемоторакс – скопление воздуха, крови в плевральной полости легких.
- Аритмия.
- Дисфункция миокарда – нарушения в работе сердца.
- Аспирационная пневмония – попадание содержимого рта, носа, желудка в дыхательные пути.
- Нарушения в работе головного мозга, вызванные нарушением кровотока и кислородным голоданием .
- Тромбоэмболия – закупорка кровяным сгустком легочной артерии.
Смертельные неврологические нарушения (постаноксическая энцефалопатия) возникают у 1/3 больных после реанимации при фибрилляции. Среди выживших 1/3 имеют стойкие расстройства чувствительности и двигательной активности. Осложнением могут быть ожоги от дефибриллятора, гипотония после инфаркта миокарда. Ее лечат медикаментозными средствами (Изопреналин, бикарбонат натрия). Первое время после экстренной реанимации высок риск повтора фибрилляции, который часто заканчивается смертельным исходом.
Лечение фибрилляции желудочков
Внезапная аритмия сердца не поддается лечению. Можно предотвратить фибрилляцию при некоторых заболеваниях сердца путем установки кардиостимулятора либо кардиовертер-дефибриллятора. Терапия подразумевает оказание первой помощи пострадавшему и применение специальных средств реанимации:
- Дефибрилляции – восстановление ритма сердца с помощью электрических импульсов разной силы и частоты.
- Проведение искусственной вентиляции легких – вручную с помощью мешка Амбу либо через дыхательную маску аппаратом для ИВЛ.
- Применение препарата для кардиореанимации – Эпинифрина, Амиодорона.
Профессиональные кардиореанимационные методы
Специализированная реанимация сердца и легких начинается со снятия данных с переносного кардиографа для установления типа аритмии. Если это не приступ фибрилляции, то применение аппарата для электрической стимуляции будет неэффективно. Далее надо нанести удар в область сердца, если пульс и дыхание не появились, следует использовать дефибриллятор. Если медики склоняются к диагностированию желудочковой фибрилляции, реанимация с помощью электрического тока проводится незамедлительно.
Использование аппарата переменного или постоянного тока для нормализации сердечного ритма опасно без уверенности в диагнозе. Показания для дефибрилляции следующие:
- Аритмия, когда происходит хаотичное сокращение кардиомиоцитов.
- Трепетание желудочков на ЭКГ с сохранением ритма. Данное состояние опасно тем, что переходит в фибрилляцию.
Экстренная дефибрилляция сердца проводится в определенном порядке. Алгоритм действия следующий:
- Освободить грудную клетку пациента, находящегося в положении лежа.
- Электроды дефибриллятора смазать специальным гелем либо пропитать марлю в 7% растворе натрия хлорида.
- Выбрать необходимую мощность и зарядить электроды.
- Расположить правый электрод на подключичную зону, а левый – чуть выше сердца.
- Подать разряд, плотно прижав электроды к телу.
- Оценивается результат – на мониторе появятся волны.
- Если фибрилляция не прошла, подается заряд большей мощности.
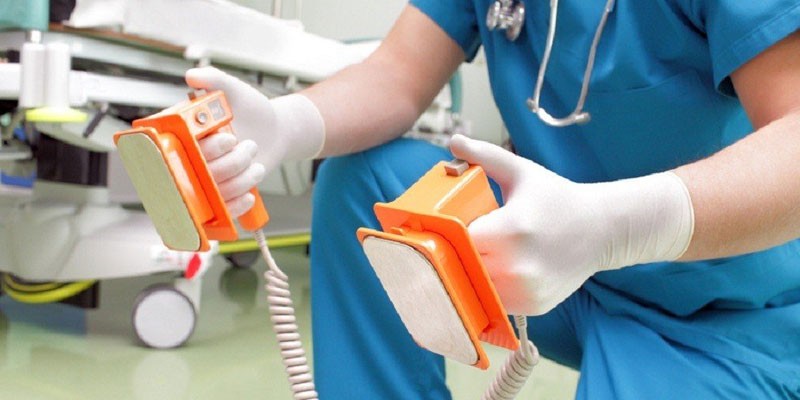
Первый разряд подается мощностью 200 Дж. После него часто происходит нормализация сердечного ритма. Если этого не произошло, проводят второй импульс в 300 Дж. Затем вводят антиаритмики внутривенно либо внутрисердечно – Лидокаин 1,5 мг/кг массы тела и проводят третий разряд в 360 Дж. Отсутствие пульса и ритма на кардиомониторе после вышеописанных действий предполагает проведение инкубации трахеи для искусственного насыщения кислородом органов дыхания. Проводится введение Адреналина для предотвращения спадения сонной артерии и повышения кровяного давления.
Медикаментозное лечение совместно с дефибриляцией и ИВЛ повышает шансы на выживание. Основные препараты приведены в таблице:
|
Группы лекарств |
Свойства |
|
Антиаритмики (Лидокаин, Орнид) |
Снижают возбудимость кардиомиоцитов, улучшают их проводимость |
|
Адреномиметики (Эпинефрин, Адреналин) |
Повышают сопротивляемость клеток миокарда, стимулируют их ритмичное сокращение |
|
Регуляторы электролитного и кислотно-щелочного баланса (лактат и гидрокарбонат натрия) |
Восстанавливают баланс кислотности при ацидозе, нейтрализуют продукты метаболизма клеток |
Если экстренные меры реанимации привели к восстановлению сердечного ритма и появлению жизненных показателей, больного доставляют в блок интенсивной терапии для дальнейшего лечения и наблюдения. Когда после начала кардиореанимационных мероприятий прошло 30 минут, а дыхание, пульс и реакция зрачков отсутствует, констатируется биологическая смерть пострадавшего.