«поздний» гидронефроз. современные подходы к диагностике и лечению
Содержание:
Максим Александрович, расскажите нашим пациентам о гидронефрозе почки. Что это такое и каковы причины его возникновения?
Если говорить простым языком, то гидро… – это
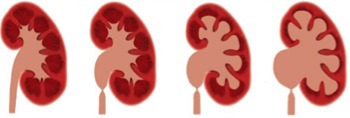
вода, …нефроз – почка. Поэтому гидронефроз, по сути, это застой жидкости в почке, но только в нашем случае жидкостью является моча. Для того, чтобы яснее понять суть гидронефроза, посмотрите на эти рисунки.
На первом вы видите нормальную почку. Она состоит из паренхимы (темный цвет), которая производит мочу и собирательных полостей, в которых моча скапливается перед отправкой вниз по мочеточникам в мочевой пузырь.
А теперь посмотрите на второй и третий рисунок. Чувствуете разницу? Вот-вот. Если на выходе из почки возникает препятствие (врожденное сужение, камень, добавочный сосуд), то моча застаивается в полостях, почка начинает набухать, возникает гидронефроз.
Как правило, когда речь идет об истинном гидронефрозе, то его причинами являются врожденные аномалии. Хотя, могут быть и приобретенные: воспаление, камень, опухоль соседнего органа и др.
Важная информация: что отличает лапароскопию?
— минимальная хирургическая травма
— удивительная деликатность обращения с тканями
— многократное увеличение, которое позволяет заглянуть туда, куда человеческому взгляду вход воспрещен
-минимальная кровопотеря, которая даже во время сложнейших операций не превышает, только вдумайтесь, 50 мл
Важная информация
Все дело в том, что гидронефроз, особенно врожденный, очень долго себя никак не проявляет. Заболевание развивается медленно, а когда начинает беспокоить, то уже поздно. Почка или сильно пострадала, или уже погибла.
К сожалению, в нашей стране практически исчезла диспансеризация, когда человек регулярно, не реже 1 раза в год, проходил полное обследование. Достаточно сделать банальное УЗИ почек и сразу будет ясно, есть ли гидронефроз или нет .
Поэтому теперь я все чаще сталкиваюсь именно с запущенными формами гидронефроза, когда пациент годами ходит с медленно умирающей почкой. А ведь вовремя сделанная операция при гидронефрозе почки могла бы предупредить развитие грозных осложнений и спасти орган.
Чем еще опасен гидронефроз? Дело в том, что в застойной моче рано или поздно начинают размножаться бактерии и возникает воспаление. Это не простое воспаление почки, когда можно отделаться антибиотиками. Воспаление почки, пораженной гидронефрозом, требует обязательного хирургического вмешательства.
Максим Александрович, каковы современные методы лечения гидронефроза?
Прежде, чем начать разговор о лечении, мне бы хотелось обратить ваше внимание на очень важную деталь: гидронефроз не возникает на пустом месте, это всегда следствие чего-то: камня почки, опухоли, врожденного порока и др. Поэтому только четкая и грамотная диагностика индивидуальной причины гидронефроза поможет выбрать оптимальную тактику лечения
С другой стороны, говоря о врожденном дефекте развития, без операции не обойтись. Никакими таблетками, мазями или физиотерапией не поможешь. Когда поставлен такой диагноз как гидронефроз почки, операция — единственное решение, ведь необходимо внедряться в ткани и исправлять ошибку природы.
К счастью, современная медицина позволяет это сделать с минимальной травмой для организма. Многие из вас, уверен, слышали хотя бы раз в жизни слово лапароскопия. Это интеллигентная хирургия. Без огромных разрезов, уродующих шрамов, болезненных перевязок и длительного пребывания в больнице. Три-четыре маленьких проколола и с помощью ультрасовременного инструментария я очень деликатно подхожу к почке и выполняю пластическую коррекцию. Как правило, пересекается пораженная зона и накладываются специальные швы, как показано на рисунке.
Однако, нередко пациенты обращаются к нам слишком поздно, когда спасти почку уже невозможно. Она превратилась в огромный тонкостенный мешок, который прекратил выполнять свои функции. Эта «почка» лишь вредит организму, вызывая гипертонию и воспаление. В таких случаях мы выполняем удаление почки с помощью лапароскопической методики.
Открытые операции.
Операция Fenger (HEINEKE–MIKULICZ TYPE).
Производится вертикальный разрез лоханки, который продолжается через стриктуру и переходит на верхнюю треть мочеточника. Далее вертикальный разрез переводится в поперечный и сшивается. Проверяется герметичность анастомоза. Таким образом, при данной пластике создается расширенный участок в зоне стеноза.
По Фолею V-Y-образная пластика.
Данная методика применяется при высоком отхождении мочеточника. Производится Y-образный разрез от мочеточника, через стриктуру и на нижнюю стенку лоханки. Выкраивается треугольный лоскут. Вернюю часть лоскута подшивают к углу разреза мочеточника, затем сшиваются боковые края лоханки и мочеточника.
Операция Кальп-де Вирда в модификации Скардино-Принс.
Выполняется мобилизация передней и задней поверхности лоханки и верхней трети мочеточника. Разрез мочеточника через стриктуру продолжается на лоханку и выкраивается полулунный лоскут. Сформированный лоскут перемещается книзу. Края лоскута сшиваются с краями мочеточника. Проверяется герметичность анастомоза.
При стриктуре лохоночно-мочеточникового сегмента, наибольшую эффективность у детей показала пластика анастомоза по Хайнесс-Андерсену.
Выполняется люмботомия, забрюшинно производится доступ к нижнему полюсу почки и лоханочно-мочеточниковому сегменту. Суженный участок мочеточника и расширенная лоханка резицируются. Мочеточник рассекается продольно на длину 1-1.5 сантиметра для создания широкого анастомоза. Между лоханкой и мочеточником накладывается анастомоз. У маленьких детей для анастомоза используется PDS 7/0. При наличии дополнительного нижнеполюсного сосуда, выполняется антевазальная пластика ЛМС. Во время наложения анастомоза устанавливается пиелостома, при необходимости выполняется стентирование мочеточника. Рана ушивается. Мочевой пузырь дренируется уретральным катетером.

При внутрипочечно расположенной лоханки и протяженной зоне сужения мочеточника в верхней трети используется уретерокаликоанастомоз. Отсеченный мочеточник вшивается в нижнюю чашечку. Мочеточник фиксируется внутренними швами и к капсуле почки наружными швами.

1.Общие сведения
Прежде всего, обратим внимание на орфографию диагноза: в интернет-источниках нередко путаются (а то и употребляются как синонимы) понятия «уретра» и «уретер». Оставляя это на совести авторов, все же уточним: уретра – конечный (дистальный, удаленный) участок мочевыводящего тракта, собственно мочеиспускательный канал
Уретер же – это мочеточник, тонкий «шланг» из соединительной ткани, по которому отработанная после фильтрации крови жидкость (моча) поступает из почки в мочевой пузырь. Поскольку правая почка располагается несколько ниже левой, то и правый мочеточник в норме на несколько сантиметров короче; кроме того, в силу анатомических различий мочеточники короче у женщин. В целом же, их длина у взрослых варьирует в пределах 22-30 см, толщина же на разных участках различна и составляет 3-10 мм.
Далее, гидронефроз, или гидронефротическая трансформация, представляет собой патологическое состояние почки, при котором ее полости механически расширены изнутри избыточным давлением жидкости на стенки. Данная патология считается достаточно распространенной, хотя точных статистических данных в пересчете на долю от здоровой популяции, по-видимому, нет: разброс публикуемых оценок слишком велик. Известно, однако, что в объеме всей официально диагностируемой нефропатологии доля гидронефроза составляет примерно 5%, а среди причин госпитализации в нефрологические и урологические стационары – около 2%. Соотношение полов меняется с возрастом: если в детской категории заболевших преобладают мальчики, то затем частота выравнивается, а среди взрослых пациентов с гидронефрозом большинство составляют женщины.
Важно отметить, что гидронефроз не является безобидной анатомической аномалией: хронически повышенное давление избыточной жидкости не только растягивает чашечно-лоханочную систему почки, но и неизбежно нарушает ее работоспособность. В таких условиях нефроны (единичные ячейки почечной паренхимы, – функциональной, фильтрующей ткани) получают недостаточно питания, начинается и прогрессирует их дистрофия, а затем и атрофия – полная функциональная несостоятельность специализированных клеток, массовый «отказ» и отмирание, уменьшение паренхиматозной ткани в объеме
Количественной пропорцией между функционирующими и атрофированными нефронами во многом определяется клиническая картина, прогноз и терапевтическая стратегия при гидронефрозе.
Наконец, приставка «уретеро-» к данному диагнозу означает, что под действием патологического расспределения давлений расширяются не только собственно почечные структуры, но и соответствующий мочеточник. Нетрудно видеть, что такая ситуация является более сложной и тяжелой по сравнению с «простым» гидронефрозом, зачастую требуя и более радикального вмешательства.
Основные симптомы
Большая часть пациентов жалуется на следующие проявления гидронефроза:
- выраженные боли в области поясницы и живота, которые могут отдавать и в другие части тела
- повышение температуры тела
- слабость
- озноб
- появление в моче сгустков крови
- головные боли и повышение артериального давления
- может быть совсем бессимптомное течение, когда патология имеется с рождения и организм приспособился к ней
Чем более запущенной является болезнь, тем более выраженными становятся ее симптомы.
Чем более запущенной является болезнь, тем более выраженными становятся ее симптомы.
Важно! Температура тела повышается тогда, когда заболевание сопровождается инфекционным поражением. В этом случае очень важно провести незамедлительную терапию
Также симптомами гидронефроза могут быть вздутие живота, постоянная тошнота и сильная рвота, повышенная утомляемость со сниженной работоспособностью.
У детей к признакам заболевания относят:
- помутнения мочи
- сокращение количества суточной мочи
- боли
Как и взрослые, дети жалуются на слабость, головные боли, тошноту
Родителям следует обратить пристальное внимание на здоровье ребенка в том случае, если он отказывается от любимой еды, игр, прогулок, становится вялым и много спит
Грамотное лечение гидронефроза почки у взрослого или ребенка невозможно без качественного комплексного обследования.
Стадии
Выделяют 3 стадии гидронефроза почек:
- Начальная. На этой стадии лоханка постепенно расширяется. Работа почки не нарушается
- Стадия выраженных проявлений заболевания. На этом этапе в патологический процесс вовлекаются лоханки и чашечки, нарушается работа почек вследствие сдавления их тканей
- Терминальная стадия. Для нее характерна атрофия тканей почек. Может возникнуть как хроническая почечная недостаточность, так и полная утрата почкой функциональности
Как лечить гидронефроз почки на той или иной стадии, знает врач
Пациенту важно лишь как можно скорее обратиться к специалисту. При ранней диагностике шансы на полное выздоровление являются самыми высокими!
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Оставьте заявку
Вам будет совершен обратный автоматический звонок, дождитесь ответа оператора.
Политика в отношении обработки персональных данных
Согласие на обработку персональных данных
Запишитесь на прием
Выбрать время
Консервативная терапия
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений
Очень важно не допустить развития мочекаменной болезни и почечной недостаточности
Врачи могут назначать препараты следующих групп:
- антибактериальные
- уросептические
- противовоспалительные
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии

Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим.
Хирургические вмешательства
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
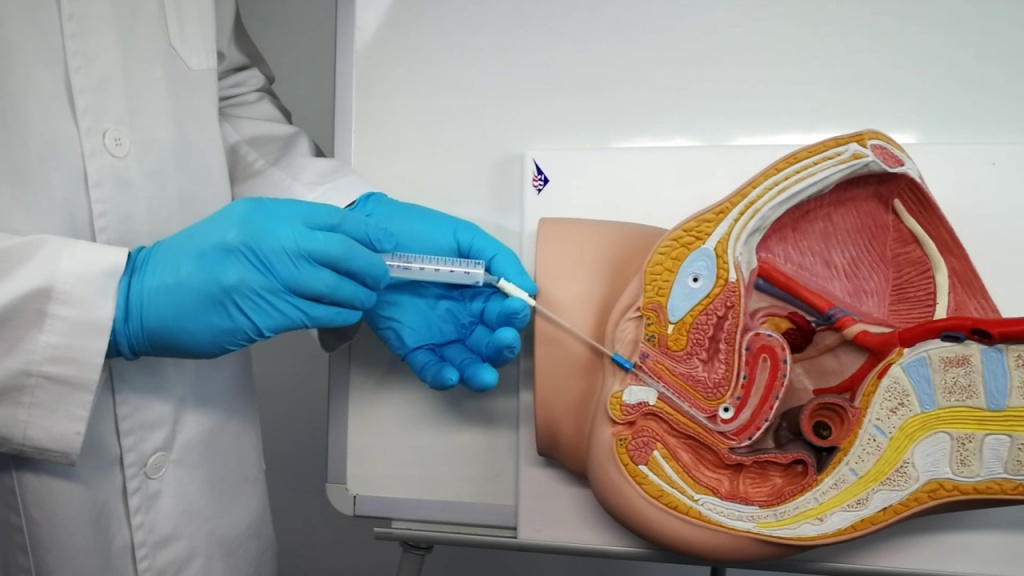
- Стентирование. В мочеточник устанавливают стент, который представляет собой гибкую и тонкую трубку. Она обеспечивает свободный отток мочи из почки в мочевой пузырь. Трубочка начинается в зоне лоханки и заканчивается в пузыре. Показанием для установки стента является необходимость в обеспечении оттока мочи при закупоривании мочевыводящих путей. Снимается стент сразу же после того, как устраняется причина закупоривания
- Нефростомию. Данное вмешательство подразумевает целый комплекс хирургических методик. Процедура является временной и предшествует полноценной хирургической операции по устранению гидронефроза. При вмешательстве в область почечной лоханки вводится дренаж в виде катетера. Наружный конец катетера соединяется с мочеприемником
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза
Патология устраняется исключительно оперативным путем.

Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
Сегодня могут проводиться:
- Лапароскопические вмешательства
- Манипуляции с применением робота да Винчи
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента
Особое внимание уделяется органосохраняющим технологиям
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании). Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания.

Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания.
Особенности послеоперационного периода
В послеоперационном периоде важно обеспечить правильное дренирование оперированного органа и операционной раны. Во избежание осложнений и для создания условий для функционального покоя рекомендуется установка катетера Фоли № 12-14 в мочевой пузырь на сутки
Для уменьшения послеоперационного отека применяется медикаментозная терапия, включающая уросептики, противовоспалительные, улучшающие микроциркуляцию и обмен соединительной ткани средства. Как правило, курс назначают не менее, чем на 10 дней после удаления дренажа. При обнаружении признаков стойкого воспалительного процесса антибактериальные препараты назначают с начала послеоперационного периода.
Больным могут быть назначены дополнительные исследования, в зависимости от особенностей прошедшей операции – например, антеградная рентгенотелевизионная уроскопия, пиеломанометрия, экскреторная урография и другие
Через полгода после оперативного вмешательства крайне важно повторить радиоизотопное исследование, позволяющее наблюдать за функционированием почки. Результаты сравнивают с дооперационными, делая вывод об успешности лечения
В случае своевременного диагностирования, правильного выбора метода и проведения операционного вмешательства, грамотной реабилитации и тщательного выполнения предписаний лечащего врача лечение гидронефроза в большинстве случаев оказывается успешным. Записаться на подробную консультацию к практикующему специалисту можно у нас на сайте.
Симптомы гидронефроза
Один из узнаваемых признаков этой болезни – стремление человека лежать на животе во время сна и отдыха. В такой позе меняется давление в брюшине и, как следствие, улучшается отток мочи из патологически измененной почки.
Проявления острой формы гидронефроза:
- поясничные боли, напоминающие почечную колику, отдающие в пах, бедро, гениталии, промежность;
- частые позывы опорожнить мочевой пузырь;
- болезненность при мочеиспускании;
- рвота;
- тошнота;
- кровь в моче, которую либо видно, либо выявляют по анализу.
Хроническая форма сопровождается:
- тупыми поясничными болями, имеющими тенденцию к усилению после обильного питья или физической нагрузки;
- дискомфортом в области между ребрами и поясницей;
- хронической усталостью;
- артериальной гипертензией;
- кровью в моче.
Степени тяжести заболевания
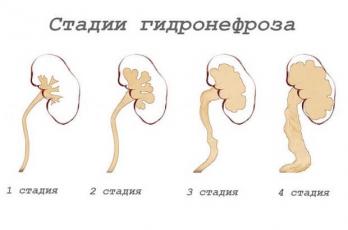 Гидронефроз разделяют на четыре степени тяжести:
Гидронефроз разделяют на четыре степени тяжести:
- I степень. Начальный процесс патологии, когда происходит нарушение оттока мочи и вследствие растяжения ЧЛС. При этом стенки чашечек и лоханки сохраняют свою эластичность и способность сокращаться. Патологические изменения при первой стадии обратимы.
- II степень. Продолжительное затруднение оттока мочи, при котором стенки чашечек и лоханки постепенно теряют эластичность, в почечных канальцах появляются небольшие изменения и повышаются азотистые шлаки крови.
- III степень. У пациента происходит нарушение нормальной анатомии ЧЛС, почка увеличивается в размере, а паренхима постепенно атрофируется. Орган начинает представлять собой образование, наполненное мочой, которое еще сохраняет свои функции. Азотистые шлаки повышаются, поэтому прогрессирует почечная недостаточность. Гидронефроз 3 степени может вызывать быструю утомляемость, слабость, повышение кровяного давления.
- IV степень. Почка значительно увеличивается в размерах, полностью нарушается естественная анатомия и функциональность. Почечная ткань в большей части замещается грубой соединительной тканью. Орган представляет собой тонкостенный пузырь, наполненный мочой. При гидронефрозе 4 степени его полностью удаляют.
Методы диагностики
 При проявлении первых симптомов нарушения оттока мочи или возникновении болей, необходимо обследоваться.
При проявлении первых симптомов нарушения оттока мочи или возникновении болей, необходимо обследоваться.
- Диагностируют патологию с помощью УЗИ почек, которое позволяет увидеть расширение ЧЛС органа и структуры, препятствующие нормальному оттоку мочи.
- Одним из самых информативных методов считается компьютерная томография, которая помогает получить послойные срезы и объемное изображение органа и чашечно-лоханочного комплекса. При увеличении почки и скоплении жидкости, легко диагностировать гидронефроз.
- При диагностике также используется радиоизотопный способ исследования – нефросцинтиграфия. В организм больного вводят радиоактивный препарат, после чего помещают его в гамма-камеру для оценки распределения препарата в тканях органов мочевыделительной системы. Метод позволяет оценить степень патологии и определить тактику лечения.
Лечение
Частой причиной расширения полостной системы почки становится стеноз лоханочно-мочеточникового сегмента (места, где соединяется мочеточник и почечная лоханка). Если изменения на фоне патологии обратимы, заболевание поддается хирургическому лечению.
При гидронефрозе проводятся операции:
3.Симптоматика, диагностика
Различают односторонний и двусторонний уретерогидронефроз, выделяют несколько степеней выраженности (в зависимости от того, насколько сохранна проходимость мочеточника) и основных стадий в развитии заболевания (от снижения тонуса и незначительного растяжения до масштабной атрофии паренхиматозной ткани.
Соответственно, клиническая картина у разных пациентов может существенно отличаться. Патогномоничные (исключительно присущие) симптомы уретерогидронефроза, отличающие его от иной почечной патологии (например, гидронефроза с сохранным мочеточником) на сегодняшний день не описаны. Однако к наиболее типичным проявлениям уретерогидронефроза чаще всего относят следующее:
- почечные колики (приступообразные резкие, порой нестерпимые боли в области почки);
- специфическое «вздутие» в нижней части живота;
- расстройства мочеиспускания (учащение, отсутствие чувства опорожнения пузыря, ложные и повторные позывы и мн.др.);
- наличие крови в моче;
- предрасположенность или реальное наличие инфекций мочеполовой системы, их легкая хронификация и персистирующий (упорный) характер в силу благоприятных для патогенного возбудителя застойных явлений.
Уретерогидронефроз диагностируется (и дифференцируется от других заболеваний с аналогичной клиникой), в основном, рентгенографически – назначаются специфические для урологии контрастные модификации рентген-исследования. В ряде случаев может быть показана диагностическая и/или дренирующая катетеризация, УЗИ и другие диагностические исследования. Обязательно назначаются лабораторные анализы мочи и крови.
Гидронефроз при беременности
Проблема нередко возникает у беременных женщин из-за давления матки на мочеточники, снижения тонуса верхних мочевых путей. Гидронефроз в данном случае имеет временный характер и не всегда требует лечения
Важное значение имеет то, когда произошло расширение ЧЛС: до беременности или во время
Если патология возникла до беременности, необходимо обследоваться, чтобы избежать прогрессирования заболевания. При болях в поясничной области или повышении температуры тела, женщине могут установить нефростому или стент.
Как проявляется заболевание
Основным признаком гидронефроза считают затрудненный отток мочи. Процесс развивается постепенно и сопровождается следующими симптомами:
- Распирающая тупая боль в пояснице на пораженной стороне, которая иногда усиливается.
- Общая слабость, головные боли, возникающие при прогрессировании нарушения.
- Повышение артериального давления из-за выброса гормонов, которые вызывают вазоспазм.
- Повышение температуры тела, озноб, недомогание. Появляется по причине воспалительных процессов, вызванных бактериями.
В ряде случаев гидронефроз протекает бессимптомно и выявляется только при терминальных изменения, когда восстановить функции органа уже нельзя.
Причины гидронефроза
Гидронефроз может быть врожденным и приобретенным.
Причинами врожденного гидронефроза служат дистенезия мочевых путей; врожденная аномалия расположения почечной артерии (или ее ветви), сдавливающей мочеточник; врожденные клапаны и стриктуры мочеточника; ретрокавальное расположение мочеточника; уретероцеле, врожденная обструкция нижних мочевых путей.
Причинами приобретенного гидронефроза являются некоторые урологические заболевания: почечнокаменная болезнь, воспалительные изменения мочевой системы, травматические сужения мочевых путей, опухоли мочевых путей, опухоли предстательной железы, а также опухоли шейки матки, злокачественная инфильтрация забрюшинной клетчатки и клетчатки малого таза, метастазы опухоли в забрюшинные лимфатические узлы, наконец, различные травматические и другие повреждения спинного мозга, ведущие к нарушениям оттока мочи.
Анатомические препятствия разделяют на пять групп:
o находящиеся в мочеиспускательном канале и мочевом пузыре;
o расположенные по ходу мочеточника, но вне его просвета;
o вызванные отклонением в положении и ходе мочеточника;
o существующие в просвете самого мочеточника или в полости лоханки;
o располагающиеся в стенке мочеточника или лоханки.
Одной из частых причин гидронефроза является так называемый добавочный сосуд, идущий к нижнему полюсу почки и сдавливающий мочеточник в месте отхождения его от лоханки. Роль добавочного сосуда в развитии гидронефроза выражается как в механическом сдавлении, так и в воздействии его на нервно-мышечный аппарат лоханочно-мочеточникового сегмента. В результате постоянного взаимодавления и вследствие этого воспалительной реакции вокруг добавочного сосуда и мочеточника образуются и рубцы, создающие фиксированные перегибы или сдавление лоханочно-мочеточникового сегмента, а на месте давления на мочеточник в нем возникает рубцовая ткань, вызывающая сужение его просвета. Препятствиями для оттока мочи, находящимися в просвете мочеточника и лоханки, могут быть клапаны и шпоры на их слизистой оболочке, сужение мочеточника, опухоль лоханки и мочеточника, камни, дивертикул.
Как возникает и чем опасен гидронефроз
Почки состоят из двух частей: паренхимы – ткани, вырабатывающей и фильтрующей мочу, – и чашечно-лоханочной системы, которая собирает накопившуюся урину и выводит ее в мочеточник. Затем моча попадает в мочевой пузырь, мочеиспускательный канал и выводится наружу.
Иногда моча перестает нормально оттекать от почки. Существует несколько причин такого застоя:
- Патологии мочеточника и лоханки – попадание камня, сдавление опухолью, кистой, добавочной почечной артерией.
- Пороки развития мочеполовой системы. При таких отклонениях болезнь может возникнуть в подростковом и даже детском возрасте.
- Патологии мочевого пузыря – аномалии развития, опухоли, хронический цистит и мочекаменная болезнь. Стенки мочевого пузыря, вынужденные постоянно напрягаться, выталкивая мочу в уретру, слабеют. Постепенно возникает недостаточность клапанного аппарата, находящегося между мочеточником и мочевым пузырем. Происходит рефлюкс – заброс мочи вверх по мочевыделительной системе.
- Нарушение проходимости мочеиспускательного канала. К этой группе относится сужение (стриктура) уретры, часто возникающая после самолечения ЗППП, цистита и уретрита. Вторая причина – доброкачественная опухоль (аденома) предстательной железы, расположенная ниже мочевого пузыря и мешающая оттоку урины.
- Беременность, при которой мочеточники сдавливаются увеличившейся маткой. Кроме этого, у беременных часто возникает поздний токсикоз, вызывающий проблемы с работой почек и усугубляющий ситуацию.
Заключение. Выводы
Современное представление о почке, как об органе с крайне высокими регенераторными возможностями, обоснованно позволяет у ряда больных поздними стадиями гидронефроза произвести органосохраняющее реконструктивное лечение. Предварительное дренирование ВМП позволяет дифференцировать потенциально обратимые изменения почечной паренхимы от истинно терминальных. Данные современных диагностических методов исследования у большей части больных гидронефрозом еще до получения результатов планового гистологического исследования почки и ВМП позволяют с определенной степенью вероятности судить о степени сохранности органа и потенциальной обратимости возникших изменений. Это позволяет более рационально планировать диагностическую программу обследования больных. И, тем не менее, несмотря на вполне понятное стремление клиницистов иметь исчерпывающую информацию об органных изменениях еще до операции, судить о степени изменений и сроках реабилитации почки и верхних мочевых путей окончательно возможно только на основании морфо-функциональных исследований.