Руководство по профилактике и лечению мозолей на ногах
Содержание:
Профилактика водяных мозолей
Если мозоль появляется на руках (ладонях и пальцах рук) после длительной работы с инструментом, необходимо защитить кожу от натирания. Рекомендуется выполнять все физические работы такого рода с использованием защитных перчаток или рукавиц.
Появление мозолей на ногах можно предотвратить, нося удобную мягкую обувь, которая не жмет, не натирает и не сдавливает ногу. Для занятий спортом нужно выбирать специально предназначенную и созданную для этого обувь.
Поскольку появление мозолей может быть спровоцировано повышенной потливостью, необходимо позаботиться о покупке акриловых носков, хорошо выводящих пот.
При повседневной работе надо пользоваться бумажными полотенцами для обтирания рук от излишней влаги, способствующей появлению мозолей. Обувь необходимо хорошо просушить и обработать тальком или другими порошкообразными средствами.
Препятствовать возникновению водяных мозолей можно с помощью простого соблюдения элементарных правил личной гигиены и ухода за своим телом. Предотвратить натирание кожи намного легче, чем залечивать лопнувшую, воспаленную или инфицированную мозоль.
В каких областях чаще появляются мозоли?
Мозоли могут встречаться в следующих областях тела:
- Подошвы ног. Подошвы ног подвергаются постоянному воздействию сил, создаваемых весом тела, динамическими нагрузками при ходьбе, а также трением с обувью или иной поверхностью.
- Между пальцами ног. Область между пальцами ног может подвергаться избыточному давлению и трению по причине слишком узкой обуви или деформации суставов и костей.
- Ладонная поверхность кистей. Ладонная поверхность кистей постоянно взаимодействует с различными профессиональными инструментами, трение о которые может запустить процесс формирования мозоли.
- Колени. Длительное или часто повторяющееся стояние на коленях может стать причинной формирования мозолей.
- Локти. Частый упор на локти может спровоцировать формирование мозолей.
- Часть конечности, оставшаяся после ампутации. Кожа в области ампутации постепенно становится более грубой, а при постоянном воздействии протеза на ее поверхности могут сформироваться мозоли.
Образование мозолей именно в этих областях объясняется следующими факторами:
- достаточная изначальная прочностью кожи, что не позволяет возникнуть острому повреждению;
- частое механическое воздействие на данные области в связи с профессиональной деятельностью;
- способность кожи данных областей отвечать на механическое раздражение усилением деления клеток и увеличением продукции соединительнотканных элементов.
Гиперкератоз стоп
Отдельно следует выделить гиперкератоз стоп. Именно с этим заболеванием пациенты чаще всего обращаются к врачу. Заболевание представляет собой чрезмерное утолщение эпидермиса на подошве стопы и его ороговение. Гиперкератоз стоп является косметической проблемой, хотя по состоянию кожи стопы можно судить о функциональной деятельности всего организма. Утолщение эпидермиса может достичь нескольких сантиметров. При этом на сухой коже под давлением массы тела могут образоваться очень болезненные кровоточащие трещины. Это не только вызывает дискомфорт при ходьбе, но и может привести к инфицированию.
Основными причинами появления гиперкератоза стоп являются неудобная (тесная или большего размера) обувь, нерегулярный уход за ступнями, различные патологии стопы, избыточный вес, заболевания внутренних органов, вызывающих быстрое образование кератина.
Утолщение и огрубение кожи стоп происходит постепенно. Со временем кожный покров уже не может сопротивляться негативным воздействиям, и появляются все симптомы гиперкератоза. Решить эту проблему способен правильный уход за кожей. Если утолщенные и огрубевшие участки наблюдаются на всей поверхности пятки, то причиной заболевания стопы, вероятнее всего, являются грибковые заболевания или эндокринные нарушения. Гиперкератоз стопы, расположенный по наружному краю пяток, говорит о развороте пятки при ходьбе вовнутрь. И чем клиническая картина отчетливее, тем более явное отклонение от нормальной динамики движения. У такого человека, скорее всего, наблюдается косолапость или травма опорно-двигательного аппарата.
На внутреннем крае стопы гиперкератоз появляется при слабых связках мышц голени и голеностопного сустава или неправильном положении пятки. Основной причиной возникновения болезни стопы в этой зоне является избыточный вес и, соответственно, большая нагрузка на голеностопный сустав. У пациента с такой проблемой обувь быстро приходит в негодность, так как быстро изнашивается каблук, причем с внутренней стороны. Если у пациента наблюдается симптомы на заднем крае пятки, это свидетельствует о неправильно подобранной обуви. Скорее всего, при ходьбе единственной точкой опоры является пятка. В этом случае достаточно заменить обувь, и состояние кожи нормализуется. Причиной огрубения и утолщения кожи в средней части стопы является продольное плоскостопие.
Диагностика гиперкератоза основывается на осмотре стоп, а также результатах биопсии и гистологических исследований. Лечение гиперкератоза стопы проводит врач-подолог. В первую очередь необходимо устранить причину возникновения заболевания. Если все дело только в обуви, то для повседневной носки следует выбирать такую обувь, чтобы нагрузка на стопу была равномерной. Если у пациента имеются ортопедические проблемы, то лечением болезни стоп должен заниматься врач-ортопед. Кроме того, необходимо лечение эндокринных нарушений или противогрибковая терапия, если причиной является микоз.
О чем говорит образование налета
Причины налета связаны с полостью рта, внутренними патологиями и некоторыми другими факторами. Главное – исключить окрашивание органа пищевыми красителями.
Стоматологические причины
Если язык обложен налетом белого цвета, это говорит о начале инфекции или воспалений в ротовой полости. К наиболее распространённым патологиям относятся:
- Молочница (кандидоз). Представляет собой распространение грибка, наблюдаемое у людей со слабым иммунитетом, гиповитаминозом, дисбактериозом. Размножению патогенных микроорганизмов на языке способствуют механическое травмирование тканей, беременность, грудное вскармливание, нарушения в работе щитовидной железы. При молочнице налет на языке похож на творожную массу.
- Кариес. Его появление связано с налетом на эмали. Разрушение дентина ускоряют употребление сладостей, несоблюдение правил чистки рта.
- Стоматит. Воспалительное заболевание характеризуется образованием болезненных язвочек. Его причинами являются несбалансированный рацион, аллергия, стрессы, бактерии, нарушение баланса веществ, вырабатываемых эндокринными железами. Внешне налет при стоматите выглядит как молоко или творог.
- Гонорея. Венерическая инфекция беспокоит болью в глотке и гнойным налетом. Пленка белого окраса видна на языке и небе. Заразиться можно через поцелуи, полотенце или посуду.
Окрас языка может изменяться в зависимости от специфики заболевания и его запущенности.
Причины, не связанные с полостью рта
Человеческий организм по-разному реагирует на патологии. К недугам, вызывающим скопление бактерий на языке, относятся следующие заболевания:
- Язва желудка. Одна из самых распространенных патологий ЖКТ характеризуется появлением рубцов на слизистой. Провоцирующими факторами являются стрессы, повышенная кислотность желудка, длительный прием лекарств, злоупотребление алкоголем. Налет на языке появляется на прикорневой зоне и не поддается удалению.
- Панкреатит. Заболевание поджелудочной железы имеет воспалительный характер и часто вызвано приемом алкоголя, употреблением жирной пищи. Язык окрашен в белый цвет с желтым оттенком. Отложения могут плотно располагаться по всему органу.
- Гастрит. Воспаление слизистой желудка может быть вызвано инфекцией, химическими веществами, нарушением питания, хроническим стрессом, гормональным сбоем, приёмом медикаментов. Налет имеет белый цвет и желтый оттенок.
- Простуда. Если она протекает с осложнениями, то язык может окрашиваться в белый цвет. Чем больше температура, тем толще налет.
- Онкология. При раке иммунитет ослаблен. Злокачественные опухоли сопровождаются похудением, болями, отсутствием аппетита. Из-за высокого количества лейкоцитов появляется белый налет плотной консистенции.
- Сахарный диабет. Нарушение вещественного обмена требует постоянного контроля доктора и грамотного лечения. Налет возникает на фоне тошноты, стресса, сухости во рту.
- Патологии мочеполовой системы. Молочные пятна находятся рядом с корнем языка и по бокам.
- Печеночная недостаточность. При этой болезни наблюдается белесый или желтоватый налет, полностью покрывающий язык. Он издает едкий запах аммиака.
- Заболевания дыхательных путей (бронхит). Снежный налет виден на кончике и по боковым поверхностям органа. Человек жалуется на кашель, слабость и лихорадку.
- Карцинома желудка. Налет отличается плотностью и равномерным распределением.
В редких случаях симптом связан с генетическими и системными болезнями:
- Лейкоплакия. Отмершие клетки образуют налет и поражают слизистую органов. Патология часто встречается у курящих людей в возрасте 30-40 лет.
- Фолликулярный кератоз. Кожное заболевание провоцирует воспаление и появление бляшек. Если попытаться стереть белый налет, могут появиться ранки.
- Синдром Брюнауэра. Заболевание характеризуется ладонно-подошвенным гиперкератозом и проблемами в процессе ороговения.
Если налет связан с одной из этих патологий, потребуется лечение у профильного специалиста с последующей консультацией стоматолога.
Какие заболевания можно диагностировать по языку:
https://youtube.com/watch?v=sh7ksxj5CXw
Причины образования мозолей
Наиболее частыми причинами возникновения мозоли являются:
- Обувь, оказывающая постоянное травмирующее воздействие на ноги. Чаще всего это туфли не по размеру или на слишком высоких каблуках, модели, плохо обработанные изнутри (плохо склеенные, с грубыми швами и т.д.). Также причиной образования мозолей могут стать некачественные стельки.
- Неудобная одежда. Мозоли на теле могут образовываться, если пациент носит сдавливающую одежду (особенно синтетическую, не дающую коже дышать). Например, у женщин такие образования способны возникать из-за неудобных бюстгальтеров.
- Инородные предметы, попавшие внутрь обуви (песчинки, частицы пыли и т.д.).
- Занозы.
- Нарушения походки, из-за которых при ходьбе на стопу оказывается повышенное давление.
- Частая ходьба босиком.
- Повышенная уязвимость кожных покровов (например, при нехватке витаминов).
- Недостаточное поступление воздуха к кожным покровам. Такое часто бывает при регулярном использовании синтетических носков или колготок.
- Регулярные высокие нагрузки на ноги (при занятиях танцами, спортом).
- Повышенная потливость ног или всего тела.
- Грибковые и вирусные кожные инфекции.
- Недостаточная гигиена ног.
Мозоли на руках обычно возникают из-за хобби, профессии или образа жизни человека. На ладонях образования могут появляться после занятий на турнике, езды на велосипеде или работе с инструментами, садовым инвентарем. На пальцах мозоли чаще всего возникают от игры на гитаре. На локтях – при сидячей работе, когда человек постоянно опирается локтями на стол.
К факторам риска, повышающим вероятность возникновения мозолей, становятся:
- возраст (чем старше пациент, тем уязвимее его кожа);
- заболевания, связанные с деформацией ног (бурсит, молоткообразный палец, артрит, пяточная шпора) – патологические участки больше подвергаются трению от обуви;
- сбои в работе внутренних органов и систем, сказывающиеся на кровообращении и здоровье кожи;
- варикоз;
- ожирение;
- псориаз;
- сахарный диабет;
- плоскостопие.
Осложнения мозолей
Сами по себе мозоли не представляют опасности для здоровья человека, хоть и способны причинять боль, в некоторых случаях весьма сильную. А вот их осложнения могут нанести ощутимый вред организму. К возможным осложнениям относятся:
- инфицирование тканей (особенно при наличии кровавой мозоли);
- гнойное или рожистое воспаление;
- гангрена (в редких и очень запущенных случаях).
Диагностика
Диагноз ставится дерматологом или подологом (врачом, занимающимся лечением заболеваний стоп) на основании осмотра. Если доктор подозревает, что причиной образования мозолей стало наличие каких-либо болезней, пациента направляют также к эндокринологу, флебологу, ортопеду или неврологу.
Лечение мозолей
Лечение может быть консервативным и хирургическим. Консервативная терапия подразумевает назначение специальных пластырей, кремов, жидкостей или мазей, смягчающих кожу и способствующих постепенному «растворению» мозоли. Может дополнительно потребоваться использование антибактериальных и/или противовирусных препаратов. В более сложных случаях мозоль может быть устранена с помощью жидкого азота, методом высверливания специальным аппаратом или лазером. На сегодняшний день особенно востребовано лазерное удаление. Под воздействием лазерных лучей мозоль испаряется или превращается в сгусток, который затем удаляют. В некоторых случаях применяют не лазерное, а радиоволновое излучение.
Хирургическая операция проводится в том случае, когда удалить образование со стержнем консервативными или физиотерапевтическими методами нельзя или в стенки мягкой мозоли проникла инфекция. Мозоль иссекают скальпелем, удаляя ороговевшие участки кожи, а затем обрабатывают ранку.
Профилактика мозолей

Профилактические меры подразумевают, прежде всего, своевременное лечение заболеваний, способных повлиять на качество кожи и делающих ее более уязвимой. Также необходимо полноценно питаться, не пренебрегать ежедневной гигиеной стоп и следить за витаминно-минеральным балансом в организме. На пользу пойдет и избавление от лишнего веса.
К выбору обуви рекомендуется подходить со всей серьезностью, отдавая предпочтение максимально удобным моделям. Если туфли вызывают малейший дискомфорт, от них лучше отказаться. Носки следует выбирать из натуральной ткани (хлопка, шелка, шерсти).
Если мозоли уже образовались, то чем раньше начать их лечить, тем быстрее будет достигнут результат, от запущенных мозолей избавиться гораздо сложнее.
Причины образования мозолей
Причин образования мозолей очень много. Узкая обувь, чрезмерное напряжение, деформации суставов, заболевание кожи либо ногтей, нарушение обмена веществ или проблемы с сосудами, высокий рост и избыточный вес – факторы, провоцирующие образование мозоли.
По сути мозоль – это плотное соединение высохших ороговевших клеток, которые не могут перейти в верхние слои кожи. В случае когда давление сохраняется, кератиновое ядро постепенно проникает в дерму. Соски дермы либо вдавливаются плоско, либо (при определенных видах мозолей) увеличиваются при реакции на раздражитель и деформируются. По сути это защитная реакция кожи на раздражитель.
Какие бывают стадии данного заболевания, и чем они отличаются?
Как любое заболевание, остеохондроз в своём протекании проходит несколько стадий, на каждой из которых рекомендуются свои способы лечения. Всего таких стадий четыре:
- Первая протекает практически бессимптомно, однако внутри позвоночных дисков уже начинаются деструктивные процессы, а сам позвоночник становится более подверженным травмам.
- Вторая отличается более выраженными нарушениями, которые выявляются при обследовании. В этот период происходит сужение межпозвонковых щелей.
- Третья характеризуется появлением явной деформации, определяемой визуально и даже грыжи. Возможно также возникновение болевого синдрома. На данной стадии больной часто сам обращается за медицинской помощью с жалобами на боли при резких движениях. Симптомы зависят от локализации больного участка.
- Четвёртая стадия – самая тяжелая. В результате защемления нервных окончаний пациент испытывает сильную боль, которая может приводить к его полному обездвиживанию.
Во избежание возникновения межпозвоночной грыжи лечение остеохондроза следует начинать как можно раньше, при первых признаках нарушения правильной работы позвоночника, не дожидаясь проявления сильного болевого синдрома.
Профилактика
Конечно, мы не можем ходить босиком и тем самым предохранять ноги от мозолей. Но следует по возможности разуваться и ходить по квартире или по траве без обуви. Таким образом, нормализуется кровоток во всех тканях ступней и можно избежать появления мозолей на ногах.
При покупке обуви следует очень внимательно ее осматривать и примерять. Обувь не должна быть жесткой и грубой, она не должна давить. Предпочтительнее не подбирать обувь с узкими носами. Между туфлей и ногой должно быть свободное пространство, чтобы нога не потела, а был достаточный приток воздуха. В противном же случае будет усиливаться выработка пота и ноги покроются натертостями. Лучше всего покупать обувь во второй половине дня, когда нога уже немного отекла.
Обрабатывать ноги антиперспирантом, сейчас они создаются специально для ступней. Можно обработать этим препаратом и обувь изнутри.
С собой желательно иметь узкий лейкопластырь, который поможет прикрыть проблемные зоны. А для мозолей уже существующих есть специальные приклеивающиеся прокладки, середина которых вдавлена. Такие прокладки уменьшают контакт мозоли с обувью, устраняют боль и предотвращают дальнейшее воздействие обуви на пораженную кожу.
За ногами, пораженными мозолями, следует тщательнее ухаживать и периодически счищать мозоли пемзой.
Симптоматика и признаки герпетического вируса
Герпес на веках глаз характеризуется повышенным выделением слезной жидкости, покраснением, неприятным дискомфортом и ощущением постороннего тела. При воспалении сетчатки пациенты жалуются на затуманенность, судорожное подергивание век, двоение, искажение окружающих предметов.
В зависимости от формы герпеса глаз симптомы фото, которых можно увидеть в сети Интернет могут быть различны.
|
Виды герпетического заболевания |
Основные признаки |
|
Дерматит |
|
|
Конъюнктивит |
|
|
Кератоиридоциклит |
|
|
Кератиты (стромальные) |
|
|
Язвенное поражение роговицы |
|
|
Некроз сетчатки (острый) |
|
|
Кератит |
|
|
Постгерпетический кератит (трофический) |
|
Некоторые заболевания по своим внешним признакам напоминают герпес глаз симптомы, поэтому несколько схожи. Диагностировать патологию может только офтальмолог, на основании комплексного обследования с применением щелевой лампы и люминесцентного микроскопа.
Изменение цвета
Такие поражения называют пятнами: оттенок слизистой изменяется на определенном участке, но ее структура сохраняется. Участок не становится уплотненным или рыхлым, не опухает, не кровоточит. Появление пятен не всегда связано с заболеванием, они могут быть пигментными или сформированными посторонними красителями. На патологические изменения указывают:
- красные пятна: слизистая может темнеть, ее цвет становится насыщенным, вплоть до бордового. Изменение цвета происходит из-за расширения кровеносных сосудов, притока крови, что чаще всего связано с воспалением. На участке такого пятна без лечения может быстро появляться болезненность, изменение структуры слизистой;
- бледные, синюшные пятна: оттенок слизистой становится менее выраженным. Указывает на недостаточное кровоснабжение, может быть симптомом нарушения питания десневых тканей при пародонтозе.
Участки измененного цвета без четких контуров (размытые) называют эритемами, их появление указывает на воспаление. Розеолы — небольшие пятна до 1 см диаметром с ограниченными контурами. Образуются при ряде инфекционных заболеваний (тиф, сифилис, скарлатина и другие). При повреждении стенок кровеносных сосудов образуются геморрагии — окрашенные пятна, которые постепенно рассасываются. Возникают при попадании кровяного пигмента в ткани слизистой, цвет определяется его разложением (красный, синюшный, желтоватый, зеленоватый — как при обычной гематоме), обычно связаны с травматическим действием. Еще один вид цветных пятен — телеангиэктазии, которые появляются при расширении сосудов или новообразованиях, не связанных с воспалением.
Как избавится от мозоли в домашних условиях?
Существуют следующие способы лечения кожных мозолей:
- Лечение народными средствами;
- Лечение аптечными средствами.
Лечение народными средствами
Для лечения мозолей можно воспользоваться следующими народными средствами:
- Сок чистотела. На предварительно распаренную в горячей воде мозоль следует нанести свежевыжатый сок чистотела. Затем кожу заклеивают пластырем и оставляют на несколько часов. Лечение продолжают до полного исчезновения кожной мозоли.
- Сок из чеснока. Необходимо трижды в сутки прикладывать свежий сок из чеснока на кожную мозоль. Следует предварительно распарить мозоль в ванночке с содовой водой. Курс лечения длится, в среднем, 10 – 12 дней.
- Картофель. Сырую картофелину необходимо почистить, а затем натереть на терке. Далее ее нужно завернуть в марлю и приложить к мозоли на несколько часов. Лечение длится 7 – 10 дней.
- Мыльно-содовые ванночки с ромашкой. Нагреть теплую ванночку и добавить в нее небольшой кусочек мыла и соды (из расчета 1 столовая ложка на 3 литра воды). Затем в ванночку добавить настой из ромашки в соотношении 1:10 и дать настояться в течение 10 минут. Курс лечения составляет 6 – 8 процедур.
- Вареный чернослив. Следует отварить чернослив в кастрюле с молоком, а затем, когда он остынет вынуть из него косточку и мякоть приложить к мозоли. Когда ягода остынет, следует приложить новую, и так три раза. Курс лечения длится одну неделю.
- Прополис. Перед использованием прополиса мозоль лучше распарить в теплой ванночке. После этого следует приложить на кожную мозоль тонкий слой разогретого кусочка прополиса и наложить бинтовую повязку сроков на 12 часов. Процедуру выполнять 5 – 7 дней.
- Припарки из листьев ириса. Необходимо взять листья ириса и мелко их нарезать. Затем их следует залить кипятком и горячими прикладывать к мозолям в виде припарок на 2 – 3 часа. В течение суток прикладывать листья ириса следует 2 – 3 раза. Курс лечения длится 7 – 10 дней.
Лечение аптечными средствами
кератолитический эффектмолочная кислота, мочевина, карболовая кислота и др.дерматитамразличные заболевания кожи воспалительной природыистончение кожи с уменьшением всех функциональных слоевпотеря окраски некоторых участков кожиэтиловый спирт, перекись водорода, йод и др.повторного появления мозоли
Источники проблемы
Лечение мозолей на ногах проводится по разным причин. Проводится обследование. Оно выявит источник, поможет подобрать метод удаления. Проявления появляются в ряде случаев:
- Неудобная обувь. Она давит на стопу, приводит к внешним проявлениям, не устраняется подручными средствами.
- Повреждения позвоночника. Человек опирается сильнее на ногу, появляются асимметричные мозоли на стопе.
- Вирусные инфекции. Распространяется дерматотропный вирус, внедряющийся в глубокие слои кожи. Появляются круглые образования. Они не проходят при косметических мерах, неправильном лечении.
- Лишний вес. Значительная масса тела негативно влияет на организм, приводит к давлению на стопу. Единственный выход — проверить гормональную систему, правильно питаться, увеличить двигательную активность.
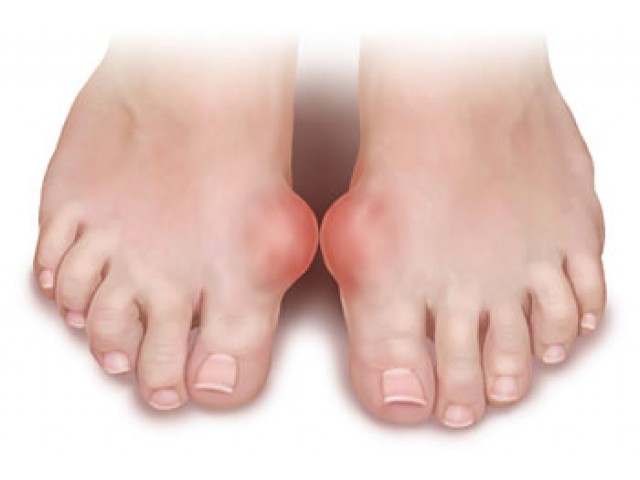
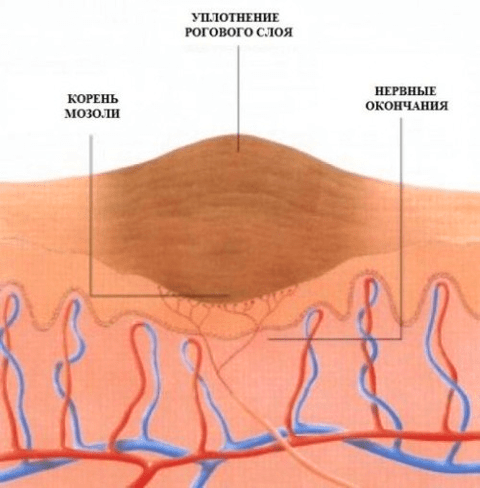
Что такое стержневые мозоли?
Стержневая мозоль является одной из разновидностей сухих мозолей. Отличительной чертой таких мозолей является образование «корня», который растет внутрь мягких тканей. Постоянно углубляющаяся часть отмершего эпителия сдавливает нервные окончания, вызывая сначала дискомфорт, а потом и боли, а также позволяет мозоли быстро восстановиться после попыток ее удаления. Внешне стрежневая мозоль имеет вид небольшого плотного бугорка, на поверхности которого может быть видно точечное углубление.
Излюбленная локализация образований:
- подушечки пальцев;
- часть стопы, на которую переносится большая часть нагрузки при ходьбе на высоких каблуках;
- пятки;
- промежутки между пальцами стоп.
Верхние слои таких мозолей легко удаляются, однако значительного улучшения состояния это не приносит.
Виды мозолей: сухие и мокрые
Итак, сухие мозоли на ногах представляют собой сильное утолщение кожи на небольшом участке кожи.
Мокрые мозоли появляются на ногах тогда, когда натирается влажная кожа. Первыми признаками будущих мозолей является покраснение и припухлостьСухие мозоли
Сначала на коже появляется потертость и покраснение, потом пузырь
Пузырь лопается и теперь очень важно удалить излишки кожи. Так как именно они и дают начало будущей мозоли.
Мозоль отличается от обычного утолщения кожи (натоптыша) тем, что она формирует своеобразный корень, довольно глубоко прорастающий в ткани
Очень много страданий такая мозоль может причинить человеку с ожирением, а также представительницам слабого пола, предпочитающим обувь на высоких и тонких каблуках. Таким образом, в продольном срезе мозоль похожа на воронку, широкая часть которой выходит на поверхность кожи, а узкая в глубину тканей. Именно этот острый конец и причиняет боль.
Чем дольше такая мозоль находится на теле, тем большие неприятности может принести.
Если сухая мозоль не доставляет боль или дискомфорт, можно не обращать на ее внимания. Ведь вся ступня с нижней части покрыта тонким слоем мозоли. Именно благодаря ей мы можем ходить по камешкам и песку. А вот если мозоль начинает болеть, если она груба и мешает носить обувь – это повод для лечения. Хотя, наличие мозолей довольно сильно уродует ноги, поэтому лучше всего от них все-таки избавляться.
Попытки удалить мозоли на ногах самостоятельно могут привести к еще большему их разрастанию, кроме этого, существует вероятность инфицирования. Вот почему желательно доверить свои ноги профессионалам.Мокрые мозоли
Мокрые мозоли очень часто появляются при ношении новой обуви. Поначалу обувь просто натирает, через некоторое же время натертые места начинают нестерпимо болеть, а на ноге появляется белый пузырь. Именно он и называется мокрой мозолью. Если оставить все как есть, то со временем пузырь лопнет и на этом месте начнет нарастать самая настоящая сухая мозоль с корнем.
Поэтому очень важно грамотно поступить с мокрой мозолью. Пока она еще не засохла, ее следует смазать перекисью водорода или раствором фурацилина, а также заклеить бактерицидным пластырем. Желательно тут же надеть другие туфли, которые не будут травмировать этот участок. Мокрая мозоль представляет собой раневую поверхность, которую следует защищать от болезнетворных микробов. Для этого раз в три часа следует промывать ранку перекисью водорода или фурацилином, а также клеить новый пластырь. Если же есть возможность, желательно не заклеивать ранку пластырем. Так она будет быстрее рубцеваться. До тех пор, пока ранка не затянется окончательно, следует избегать общественных бань, саун или бассейнов.
Удаление и профилактика мозолей
Существуют разные методы удаления мозоли, и вид мозоли здесь не играет принципиальной разницы. Метод зависит скорее от состояния стопы и умения мастера владеть различными инструментами и фрезами.
Нет единоверных правил и рекомендаций в лечении и удалении мозолей. Вращающийся инструмент, скальпельная ручка, ручной инструмент – инструментарий, который выбирает мастер для этой процедуры.
Многие из мозолей можно удалить на первом приеме, а некоторые удаляются годами. К примеру, нейроваскулярная мозоль удаляется примерно 1–2 года, нейрофиброзная – от 2-х до 5 лет. Проще предупредить образование мозоли, чем потом бороться с этой проблемой. Во избежание образования мозоли мастера аппаратного педикюра обязаны консультировать своих клиентов.
В первую очередь клиент должен осознавать, что он приспосабливает обувь к ноге, а не наоборот. И подбирать нужно удобную обувь с оптимальной высотой каблука, длиной и шириной, где не будет грубых внутренних швов. Подбирать по размеру следует не только обувь, а и носки. Также желательно ежедневно менять обувь, чтобы избежать постоянного давления на одно и то же место.
Если у клиента деформация стопы, непременно посоветуйте ему обратиться к ортопеду. Следите за стопами – это фундамент нашего тела! От того, в каком состоянии наши стопы, зависит работа организма в целом.
Как правильно лечить стержневую мозоль?
Существуют следующие методы лечения стержневой мозоли:
- Высверливание. Данная процедура выполняется в кабинете аппаратного педикюра с помощью специальных фрез. Перед высверливанием стержневой мозоли кожу обрабатывают дезинфектантом. Затем производится шлифовка рогового слоя кожи до тех пор, пока не будет полностью удален стержень мозоли. После того как процедура закончена, вглубь удаленной мозоли закладывают антигрибковые и антивирусные медикаменты. Стоит отметить, что довольно часто, для того чтобы полностью удалить стержневую мозоль, требуется от двух до шести процедур. В перерывах между сеансами рекомендуют делать теплые ванночки с добавлением соды для размягчения рогового слоя.
- Криотерапия – процедура, в ходе которой мозоль обрабатывают жидким азотом. Данная процедура может быть болезненной и длится не более нескольких минут. Жидкий азот тонкой струей подается на пораженный сегмент кожи, в результате чего поверхностные слои полностью удаляются. Для того чтобы полностью удалить стержневую мозоль обычно необходимо пройти несколько сеансов криотерапии. После каждой процедуры кожу вокруг мозоли следует тщательно обработать дезинфицирующим веществом, так как в ходе данной манипуляции нередко образуются микротрещины, через которые вглубь кожи могут попадать болезнетворные микроорганизмы.
- Лазеротерапия считается наиболее безопасным и универсальным способом удаления стержневой мозоли. Данный способ не только является безболезненным, но также и более эффективным, чем другие, так как эффект достигается уже после первого сеанса. Во время сеанса лазеротерапии на мозоль в течение нескольких минут воздействует лазер на углекислоте, который с высокой точностью удаляет патологический нарост, а также стержень любой глубины. После лазеротерапии на удаленную мозоль накладывают стерильную повязку. В течение 1 – 2 недель после данной процедуры необходимо ограничить физическую нагрузку на конечность.
Причины появления
Сухие мозоли не формируются моментально, им предшествует стадия влажного пузыря (влажная мозоль). Когда на кожу длительное время воздействуют раздражающие грубые факторы, поверхностные слои тканей отмирают, постепенно замещаясь ороговевшими пластами.
Предрасполагающие факторы:
- ношение неудобной обуви;
- деформации и травмы ступней;
- возрастные изменения кожи;
- грибок стоп;
- плоскостопие, пяточная шпора;
- заболевания эндокринной системы;
- гипергидроз;
- неправильная походка, повышенные нагрузки;
- гиповитаминоз (особенно вит. А).
Очень часто мозоли имеются у работников тяжелого физического труда, так как кожа постоянно подвержена механическому воздействию.
Симптомы и признаки мозоли
Сравнительная характеристика разных видов мозолей
| Симптомы мозоли | Вид кожной мозоли | ||
| Сухая мозоль | Мокрая мозоль | Стержневая мозоль | |
| Наличие болезненных ощущений при надавливании | Как правило, отсутствуют. Дело в том, что в роговом слое эпидермиса нет болевых окончаний. | При надавливании на мозоль появляется болезненность, жжение или зуд. | Появление выраженной боли при надавливании в центр стержневой мозоли. Возникает боль из-за того, что ядро или стержень мозоли может глубоко уходить под кожу и сдавливать сосуды, нервы и мягкие ткани. |
| Размеры | Зависит от локализации. Сухие мозоли могут достигать значительных размеров на подошвах стоп (более 5 – 6 сантиметров в диаметре). | Чаще всего размеры мозоли невелики и не превышают 1,5 – 2 сантиметра в диаметре. | Характеризуется небольшими размерами. В диаметре стержневая мозоль не превышает 1 – 1,5 сантиметра. |
| Цвет | Мозоль может иметь желтоватый, сероватый, а также белесоватый оттенок. | Чаще всего мокрая мозоль является бесцветной из-за того, что содержит прозрачную лимфатическую жидкость под покрышкой мозоли. Если при воздействии механического фактора произошел разрыв поверхностного кровеносного сосуда, то тогда содержимое мозоли имеет красноватый цвет, так как содержит внутри кровь. | На периферии мозоли кожа имеет белесоватый оттенок, в то время как стержень или корень мозоли может быть серого или желто-коричневого цвета. |
| Вероятность инфицирования | Относительно невысока. Утолщенный роговой слой эпидермиса значительно повышает прочность кожи и не дает микробам проникнуть в нижележащие слои кожи. Стоит отметить, что при чрезмерных нагрузках мозоль может треснуть, что может стать причиной инфицирования. | Относительно высока. Покрышка мокрой мозоли нередко повреждается под воздействием трения или давления. В дальнейшем это приводит к образованию входных ворот для проникновения микроорганизмов вглубь самой мозоли. | Велика. Со временем стержень или ядро мозоли нередко приводит к возникновению микротрещин на поверхности кожи, через которые микробы могут попадать в более глубокие слои кожного покрова. |
| Наиболее частая локализация | Сухие мозоли чаще всего возникают на передней подошвенной поверхности стоп, на пятках, а также на ладонной поверхности кистей на пальцах и в области их основания. | Мокрые мозоли на боковых поверхностях пальцев ног, в промежутках между пальцами, на задней поверхности пяток, а также на ладонях. | Чаще всего стержневые мозоли появляются на подошвах стоп. |