Гимнастика против косточек на ногах
Содержание:
Методы лечения косточки большого пальца ноги
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
Использование наружных препаратов
Лекарства в форме кремов, мазей и гелей применяют для:
- быстрого снятия болезненных ощущений;
-
охлаждения и согревания (действие обусловлено компонентами в составе
средства); - смягчения кожи;
- предупреждения образования тромбов;
- восстановления тканей сустава;
- предотвращения роста косточки.
Средства в форме кремов и мазей обладают более жирной структурой. Их используют
для массажей либо продолжительного
растирания. Препараты в виде геля характеризуются повышенным впитыванием, чаще
всего они обладают охлаждающим эффектом.
Для снятия болей и воспалительного процесса требуется лечение нестероидными
противовоспалительными препаратами –
Диклофенак-гелем, Индометациновой мазью, Олфен-гелем.
Для устранения боли можно воспользоваться охлаждающим пластырем с ментолом или
мятным маслом в составе.
Также можно прибегнуть к помощи БАДов на основе растительных компонентов,
продуктов пчеловодства либо животноводства.
Ношение специальной обуви, супинаторов,
фиксаторов, межпальцевых валиков
Параллельно с наружными препаратами требуется корректировать положение пальца
касательно линии ступни.
Это поможет ускорить выздоровление. С этой целью ортопедом может быть назначено
ношение специальных стелек,
супинаторов или обуви. Благодаря подобным приспособлениям поддерживается
правильное физиологическое положение
ступни и ноги. Эти устройства подбираются врачом с учетом индивидуальных
особенностей пациента.
В аптеке либо в супермаркете можно купить межпальцевые разделители. Подобным
приспособлением можно пользоваться
без врачебной консультации. Оно помогает разделить большой и второй пальцы, а
также служит профилактикой появления натоптышей.
Применение стяжек и шин
После хирургического вмешательства показано использование стяжек и шин для
обеспечения иммобилизации всей ступни.
Подобное приспособление пациенту придется носить в течение 1-5 суток, что
обусловлено тяжестью проводимой операции.
Благодаря жесткой фиксации подобными устройствами в постоперационный период
мягкие и твёрдые ткани (мышцы и сухожилия) будут
нормально срастаться. Стяжку или шину (в зависимости от врачебных назначений)
надо купить до операции, поскольку её следует
надеть непосредственно по завершении хирургического вмешательства.
Лечебная физкультура и массаж
Гимнастика и массаж эффективны на любой стадии заболевания.
Их основная цель:
-
нормализовать мышечный тонус, предотвратить атрофию тканей в
мышцах; - восстановить циркуляцию крови в поврежденном участке;
- предотвратить застой лимфы;
- мягко восстановить подвижность сустава;
- разработать ступню и её элементы;
- восстановить функциональность в пальцах и ступне.
Гимнастические упражнения следует выполнять и в процессе реабилитации.
Для проведения массажа следует обратиться к специалисту.
Физиотерапия
Чтобы ускорить восстановительный процесс, можно прибегнуть к помощи таких
процедур:
- грязелечения;
- парафинотерапии;
- электрофореза;
- магнитотерапии.
Какую именно процедуру и на какой срок назначить, решает лечащий врач с учетом
индивидуальных особенностей пациента.
Правильная обувь
Правильно выбранная обувь – это немаловажная часть лечения, если болит косточка
на большом пальце ноги.
Назначение обуви заключается в обеспечении нормального положения ступни и
пальцев. В особенности рекомендовано
соблюдение данных рекомендаций тем, кому на работе приходится долго стоять или
сидеть.
При выборе обуви надо обратить внимание на такие правила:
-
материал должен быть натуральным – так ноги не будут потеть и ерзать во
время ходьбы; -
лучше отдать предпочтение небольшому устойчивому каблуку либо
танкетке; - носок и пятка должны быть закрыты;
- обувь должна быть соответствующего размера.
В постоперационный период придется долго ходить в ортопедической обуви, которую
можно купить в специализированном
магазине по врачебным рекомендациям.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол — приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Гели, крем
Сейчас в аптеках и даже магазинах предлагается большое количество средств для лечения. Каждый пациент свято верит в то, что достаточно найти одну единственную мазь, которая позволит избавиться им от косточки на большом пальце. Но чудес не бывает, просто использовать одно средство никак проблеме не поможет. Хотя именно на такой человеческой наивности и наживаются многочисленные компании и конторы, которые занимаются производством и продажей якобы «действенных» средств.
Если хотя бы немного разобраться в действии кремов, то можно понять, что они проникают максимум в подкожную клетчатку и никак не всасываются в кровь. Концентрации даже сильнодействующего вещества, входящего в состав средства, просто не хватит, чтобы полностью подавить воспаление, и уж тем более, мазь никак не способна поставить на прежнее место головку фаланги большого пальца.
Для снятия боли рекомендуется использовать нестероидные противовоспалительные средства — гумесолид, ибупрофен, диклофенак и т.д. Однако такие средства направлены только на временное снятие болевых ощущений, потому и они не способны справиться с проблемой самостоятельно.
Подагра
Подагра — это нарушение пуринового обмена веществ. При подагре мочевая кислота накапливается в крови и затем откладывается в суставе в виде кристаллов.
Возможные причины:
- избыточное употребление продуктов, богатых пуринами;
- болезни системы крови;
- некоторые лекарства ( например, цианокобаламин );
- избыточное употребление алкоголя (особенно красного вина);
- ожирение и др.
Хотя подагра чаще поражает большой палец ноги, она также может поражать другие части ноги и области тела.
Симптомы подагры включают отек, покраснение, боль в области сустава. Подагру следует лечить. Если этого не делать и воспаления сустава будут повторяться в течение нескольких лет, может произойти его разрушение.
Кроме того, могут образоваться твердые узелки (подагрические тофусы), которые являются отложениями кристаллов соли.
Для диагностики заболевания назначается анализ крови на уровень мочевой кислоты в крови.
Повышение уровня может свидетельствовать о подагре. Хотя это не жесткое правило, а скорее подсказка.
Часто требуются дополнительные исследования, чтобы поставить окончательный диагноз. Это может быть взятие пробы жидкости в суставе, чтобы проверить ее на наличие кристаллов мочевой кислоты.
Лечение подагры должно быть комплексным. С одной стороны следует снимать воспаление в самом суставе. С другой стороны — снижать уровень мочевой кислоты в крови.
Чтобы облегчить проявления подагры и предотвратить будущие эпизоды, воспользуйтесь этими рекомендациями:
- сбросьте вес, если у вас избыточный вес или есть ожирение
- соблюдайте специальную диету ( читайте больше в статье Роль здорового питания в профилактике обострений подагры)
- следите за уровнем мочевой кислоты в крови
- принимайте по назначению доктора противовоспалительные средства и препараты для снижения уровня мочевой кислоты.
Причины болезней сосудов
Слабая физическая активность и гиподинамия. Сердечная мышца и стенки сосудов без нагрузок провисают, теряют форму и слабеют. Отсутствие должной упругости приводит к замедлению циркуляции крови.
Нерациональное питание. Если в рационе преобладают вредные продукты, превышающие суточную калорийность, то развивается атеросклероз и ожирение. Сосуды, которые поражены холестерином, постепенно сужаются и перестают полноценно функционировать. Замедление кровотока приводит к образованию тромбов.
Психическое перенапряжение. Выплески эмоций и стрессовые ситуации крайне вредны, т. к. создают на сердце дополнительную нагрузку. Сердце начинает интенсивнее транспортировать кровь. Сосуды часто не справляются с данной задачей.
Злоупотребление спиртными напитками. Алкоголь является серьезной причиной развития проблем с сосудами. Продукты распада, которые образуются при употреблении спиртного, отравляют организм, способствуя атрофическим процессам.
Недосыпание. Организм при отсутствии полноценного сна не отдыхает, а соответственно и не восстанавливается. Энергия, растраченная за день, не восполняется, что чревато выраженными сосудистыми дисфункциями.
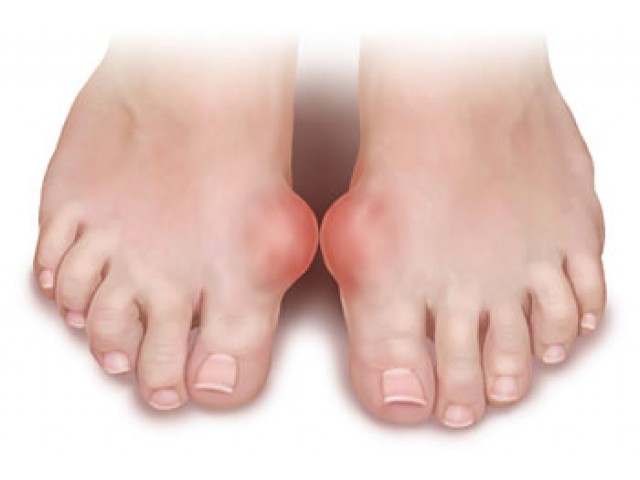
Причины вальгуса
Женщины страдают вальгусной деформацией в девять раз чаще мужчин. Традиционно это связывают с ношением ими модной, но совершенно неподходящей, неудобной и вредной для здоровья стопы обуви – на высоком каблуке, с зауженными или чересчур короткими носками. Однако повышенная и нерациональная нагрузка является далеко не единственной причиной вальгуса.
Наиболее существенным внутренним фактором развития вальгуса служат эндокринные нарушения, которым женщины также подвержены в большей степени, чем мужчины. Такие нарушения могут возникнуть на фоне нервных стрессов или же быть связаны с возрастом (половое созревание, беременность, грудное вскармливание, климакс). В частности, изменение гормонального фона может стать причиной остеопороза, разрыхления и слабости костных и соединительных тканей, что приводит к нарушению биомеханики стопы и развитию вальгусного искривления.
На ранней стадии вальгус проявляется болями при долгой ходьбе, быстрой утомляемостью ног, покраснением и отеком в области первого плюснефалангового сустава, выпиранием сустава. По мере развития заболевания размеры выпирания увеличиваются, большой палец все больше отклоняется внутрь, провоцируя деформацию остальных пальцев стопы, боль и воспаление усиливаются, что значительно снижает качество жизни. На фоне прогрессирующей вальгусной деформации развиваются такие заболевания как артроз, артрит и бурсит сустава, связанные с нерациональной нагрузкой и быстрым изнашиванием суставных тканей.
На поздних стадиях заболевания единственным эффективным средством лечения оказывается оперативное вмешательство. Тем не менее, операции при вальгусе можно избежать. Это позволяют сделать методы тибетской медицины, которые в комплексе с ударно-волновой терапией не только значительно облегчают симптомы и повышают качество жизни, но и останавливают развитие вальгуса, предупреждая дальнейшее увеличение деформации.
Вальгусная деформация стопы традиционно считается женским заболеванием. И действительно, по статистике женщины подвержены вальгусу в десять раз больше мужчин. Главной причиной косточки считается ношение не физиологичной обуви и слабость связочного аппарата, которая обычно прогрессирует с возрастом. Поэтому вальгус в наибольшей степени проявляется в среднем и старшем возрасте (после 40 лет). Однако это вовсе не значит, что вальгусная деформация не может возникнуть в молодом возрасте. Более того, существует такое явление как вальгус у детей.
Одна из наиболее частых причин, по которой возникает вальгус у детей – раннее приучение ребенка к хождению. Родители зачастую пытаются ускорить становление своих детей на ноги, забывая, что их связочный аппарат еще слаб, и чрезмерные нагрузки могут вызвать деформацию стопы.
Другая распространенная причина – неправильная обувь, которая не фиксирует стопу или оказывает нездоровые нагрузки. В этом случае врачи-ортопеды рекомендуют родителям не экономить и не покупать дешевую обувь для детей.
Быстро растущий организм ребенка делает его опорно-двигательный аппарат особенно уязвимым к любым нерациональным нагрузкам. Это может проявиться искривлением позвоночника (сколиозом) или вальгусом стопы.
Как и в случае других возрастных проблем, родители нередко утешают себя тем, что вальгус со временем пройдет сам собой. Но как правило, этого не происходит. Более того, вальгусная деформация стопы приводит к неправильной нагрузке на позвоночник, что влечет за собой новые проблемы. Поэтому лечение вальгуса необходимо.
С другой стороны, благодаря высокой восприимчивости организма ребенка, лечение вальгусной деформации ступни в детском возрасте представляет меньшую проблему, нежели в среднем или старшем возрасте. Детский организм благодарно отзывается на лечение, но при одном условии – лечение вальгуса должно быть правильным. Это значит, что не следует пытаться решить проблему самостоятельно. Лучше обратиться в клинику, где для ребенка составят индивидуальную комплексную программу лечения, включая массаж и методы физиотерапии.
В клинике «ИТВМ» лечение вальгуса проводится как во взрослом, пожилом, так и в детском возрасте.
Одним из самых эффективных методов комплексного лечения вальгусной деформации стопы является ударно-волновая терапия. По характеру воздействия эта процедура относится к физиотерапии. Фактически это тот же вибрационный массаж, но который действует внутри – непосредственно в месте деформации стопы.
Помимо терапевтического эффекта УВТ оказывает укрепляющее воздействие на связочный аппарат, способствуя его правильному развитию.
Наши преимущества!
- Специалисты, прошедшие обучение и стажировку в ведущих европейских ортопедических госпиталях, и с опытом в хирургии стопы от 10 лет.
- Современное оборудование: двухволновой лазер, силовое оборудование Zimmer, высокочастотный электрохирургический аппарат премиум класса Soring. Оно позволяет сократить длительность самой операции, минимизировать травматизацию тканей и кровопотерю.
- Новейшие европейские методики операций: Weil, Chevron, Scarf, Bosch, Akin, Ludlof, Austin, Johnson, Keller и др.
- Импортные мини-импланты, спицы от лучших мировых производителей: Integra (США), Synthes (Швейцария), Sbi Autofix (США) и др.
- Не требуется наложение гипса, вам не потребуются костыли и длительный постельный режим
- Уже в день операции пациент самостоятельно ходит в послеоперационной обуви.
Что же в первую очередь может привести к подобного рода аномалии?
К типичным сценариям развития болезненной косточки на большом пальце ноги относятся:
- ношение слишком тесной обуви, с недостаточным пространством для пальцев
- чрезмерная пронация (поворот внутрь) лодыжек
- неправильная осанка при беге и выполнении физических упражнений
- чрезмерная нагрузка на ступни
- травма ступней, лодыжек, пальцев ног
- рубцевание суставов на ногах, вызванное такими заболеваниями, как артрит
- остеоартрит, который приводит к развитию костных шпор на пальцах ног
Кроме того, косточка передается по наследству, поэтому если у вас в семье кто-либо страдал от подобного заболевания, то вероятность возникновения костной мозоли у вас в разы выше. Это наиболее распространено среди подростков. Также этому заболеванию подвержены люди с аутоиммунными заболеваниями, которые приводят к разрушению тканей суставов.
Выводы
- Костная мозоль — это костный нарост, образующийся на внешней стороне стопы со стороны большого пальца. В той или иной степени, косточка есть у 50 процентов взрослых.
- Наиболее распространенные причины появления косточки на ноге: неправильно подобранная обувь, чрезмерная нагрузка на пальцы ног, слишком высокие каблуки, воспаление и такие заболевания, как артрит.
- Медикаментозное лечение включает в себя инъекции стероидов, болеутоляющие и в редких случаях операция. В домашних условиях справиться с шишкой на ноге можно используя специальные стельки и вкладыши, выполняя упражнения на растяжку и исправление осанки, а также делая массаж с эфирными маслами.