Цистометрия. определение объёма мочевого пузыря с помощью катетеризации
Содержание:
Может ли размер пузыря отклоняться от нормы и почему это происходит?
Существует ряд неблагоприятных факторов, которые могут повлиять на изменение емкости органа.
Некоторые из этих факторов имеют обратимый характер, и, после устранения негативной причины, размеры мочевого пузыря постепенно приходят в норму.
Другие факторы, более серьезные, приводят к стойким изменениям размеров органа. В этом случае пациенту требуется своевременное лечение.
К числу таких причин относят:
- Оперативное лечение органов мочевыводящей системы;
- Заболевания органов, расположенных в непосредственной близости от мочевого пузыря (если эти заболевания приводят к изменениям размеров данных органов);
- Употребление некоторых лекарственных препаратов (в частности, мочегонных средств);
- Опухолевые образования (доброкачественной или злокачественной формы) поражающие мочевой пузырь;
- Неврологические патологии;
- Беременность (особенно на последних ее сроках, когда увеличившаяся в размерах матка сдавливает мочевой пузырь и другие органы, расположенные рядом);
- Эмоциональное перенапряжение, которое негативно сказывается на состоянии организма в целом.
Почему уменьшается?
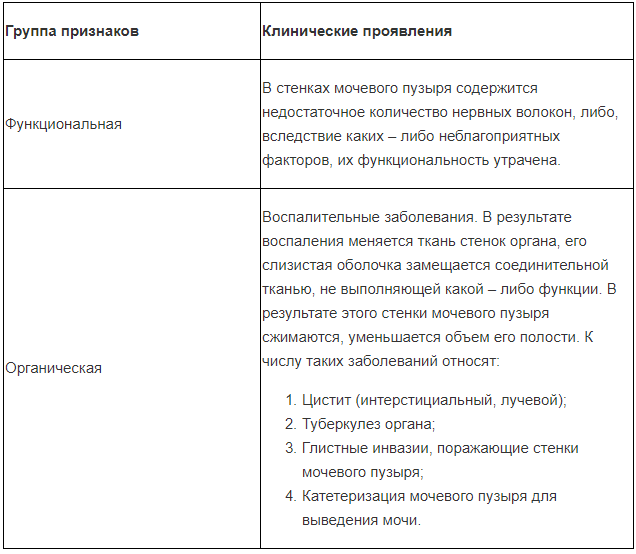
Причины уменьшения емкости органа могут быть различными, связанными как с повреждением стенок органа, так и с заболеваниями других внутренних органов.
Ниже представлена таблица, показывающая какие факторы влияют на уменьшение и как:
Почему увеличивается?
- Патология, при которой мочевой пузырь не опорожняется даже в том случае, если он переполнен уриной (ишурия);
- Мочекаменная болезнь, когда камни образуются в самой полости мочевого пузыря, либо в мочевыводящих канальцах (во втором случае мочевой пузырь увеличивается в размерах более интенсивно, так как камень, перекрывающий мочевыводящие пути, приводит к более острому затруднению отхождения урины);
- Воспаление простаты у мужчин, ее гипертрофия доброкачественной формы течения;
- Злокачественные новообразования в области простаты и мочевого пузыря;
- Наличие полипов (доброкачественные новообразования, поражающие внутренние органы). Если размеры полипов незначительны, патология никак себя не проявляет.
Однако, новообразования склонны к интенсивному росту, могут приобретать злокачественную форму течения. В этом случае негативное влияние на мочевой пузырь очевидно: такая ситуация приводит к патологическому увеличению объема его полости.
Существует ряд факторов, которые второстепенным образом влияют на состояние мочевого пузыря, приводя к его увеличению:
- Воспаление мочевого пузыря (холецистит). При этом, в зависимости от распространенности очага воспаления, размеры мочевого пузыря могут увеличиваться, либо оставаться неизменными (незначительно увеличенными);
- Опухолевые образования в головном мозге, поражающие его отделы, отвечающие за процесс мочеиспускания;
- Неврологические нарушения;
- Возрастные изменения (наиболее часто патология встречается у мужчин в возрасте свыше 40 лет);
- Сахарный диабет, при котором развиваются нарушения функциональности вегетативной нервной системы, питательные процессы в органах и тканях;
- Воспаление придатков у женщин;
- Хирургические вмешательства, связанные с установкой катетера (когда эта процедура была осуществлена неправильно);
- Прием лекарственных препаратов (наркотические группы лекарств на основе опиума, седативные средства, анестетики).
Нижняя мочевыделительная система
Мочевой пузырь
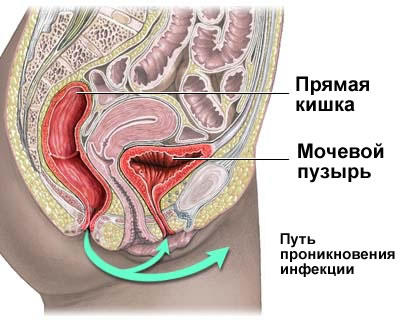
Мочевой пузырь — это полый мышечный орган, который служит резервуаром для мочи, находится сразу за лобковой костью. У мужчин к мочевому пузырю сзади прилежат семенные пузырьки, семявыносящие протоки, мочеточники и прямая кишка. У женщин между мочевым пузырем и прямой кишкой расположены матка и проксимальная часть влагалища.
Объем мочевого пузыря может значительно изменяться в зависимости от его наполнения. Физиологическая емкость мочевого пузыря в среднем составляет 250–350 мл, анатомическая — до 1000 мл.
Стенка мочевого пузыря представлена: слизистой, подслизистой основой, мышечной и наружной адвентициальной оболочкой. Серозная оболочка выстилает только дно мочевого пузыря.
Слизистая оболочка мочевого пузыря обладает способностью оставаться интактной при наличии в мочевом пузыре мочи – довольно агрессивной жидкости.
Мочевой пузырь состоит из верхушки, тела, дна и нижней узкой части – шейки. На дне мочевого пузыря находится треугольная область, известная как мочепузырный треугольник или треугольник Льето. Моча поступает в мочевой пузырь из мочеточников в самой верхней части треугольника и выходит из мочевого пузыря через уретру в самой нижней его части.
Шейка мочевого пузыря представляет собой воронкообразное расширение в нижней части мочевого пузыря, которое затем соединяется с уретрой. Она имеет длину 2-3 см и образует мышечную полосу вокруг уретры, известную как внутренний сфинктер. Сфинктер обычно плотно закрыт, и предотвращает утечку мочи из мочевого пузыря. Когда человек решает выпустить мочу, сфинктер расслабляется, и моча вытекает из мочевого пузыря в уретру.
Мужская уретра
У мужчин мочеиспускательный канал представляет собой трубку длиной 15–22 см, начинается от шейки мочевого пузыря и заканчивается наружным отверстием на головке полового члена (меатус). Уретра у мужчин несет функцию транспортировки мочи и выделения эякулята, который поступает через семявыносящие протоки.
Мужской мочевой канал состоит из нескольких отделов:
- Простатическая часть проходит через предстательную железу, его длина 3–4 см, на этом участке уретры расположен семенной бугорок, открываются семявыносящие протоки и протоки простаты.
- Мембранозная (перепончатая) часть уретры представляет собой участок от верхушки предстательной железы до луковицы полового члена, длина его составляет 1,5–2 см. Мембранозный отдел уретры окружен поперечнополосатыми мышечными пучками сфинктера.
- Губчатая или пенильная часть уретры проходит внутри губчатого тела полового члена, открывается на головке наружным отверстием, длина ее около 15 см.
В механизме удержания мочи участвуют два сфинктера: внутренний(1) и наружный(2). Внутренний сфинктер расположен на границе между шейкой мочевого пузыря и началом простатического отдела уретры, наружный сфинктер — перед семенным бугорком.
Женская уретра
Женская уретра намного короче мужской и составляет всего 4 см в длину. Моча выходит из организма через отверстие в мочеиспускательном канале, которое располагается над входом во влагалище.
Причины изменения размеров
Диаметр мочевого пузыря становится меньше преимущественно из-за его гиперактивности. Провоцирует недуг нарушение в обеспечении мочевой полости нервами. Но спровоцировать уменьшение органа могут и заболевания инфекционно-воспалительного характера:
- Цистит. При заболевании возникает воспаление в пузыре. Больные жалуются на частые позывы к опорожнению, боли внизу живота, примеси крови в моче.
- Туберкулез мочевой полости.
- Шистосомоз.
- Искусственное выведение урины с помощью катетера. Зачастую используется после хирургических вмешательств.
Объем мочевого пузыря увеличивается, когда у пациента наблюдаются следующие заболевания:
- задержка мочи;
- уролитиаз;
- конкременты в мочеточниках;
- опухоли в уретральном канале;
- воспаление тканей предстательной железы;
- опухоли предстательной железы;
- образование полипов.
Доктора отмечают, что спровоцировать увеличение органа могут и следующие причины:
Заболевания, новообразования, паразиты – причины увеличения мочевого пузыря.
- воспаления, локализующиеся в желчном пузыре;
- диабеты;
- склероз;
- опухоли головного мозга, в процессе которых контроль мочеиспускательного процесса не представляется возможным;
- воспаление придатков у женского пола;
- неправильная установка катетера;
- операции, которые спровоцировали воспаления в пузыре.
Увеличивается орган и в ситуациях, когда применяются следующее медикаменты:
- лекарства для устранения спазмов;
- медикаменты для снятия сильных болевых ощущений;
- седативные фармсредства;
- медпрепараты для понижения показателей артериального давления;
- наркоз.
Как проводится ультразвуковое обследование мочевого пузыря: зачем нужны разные датчики и зачем пить воду
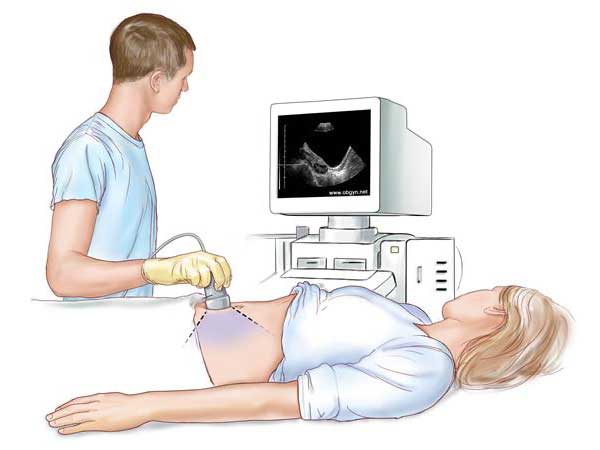
Ультразвуковая диагностика мочевого пузыря основывается на свойствах тканей отражать или поглощать ультразвук. УЗИ-аппарат оснащён сверхчувствительным датчиком с кристаллом внутри, который под действием электрического тока начинает вибрировать и излучать ультразвуковые волны различной частоты и длины. Они проходят через ткани и отражаются обратно к датчику.
Внутри него есть преобразователь, которые передаёт данные на компьютер. Специальная программа обрабатывает и интерпретирует полученные сведения, в результате чего на экране видно изображение исследуемого органа. В случае обнаружения патологии будет видна изменённая эхоструктура, вследствие чего врачу легче будет ставить окончательный диагноз и назначать лечение.
При сканировании мочевого пузыря применяются датчики 4 типов:
- Трансабдоминальный. Этим датчиком проводят по поверхности брюшной стенки. Исследование помогает увидеть объём и форму мочевого пузыря, но при этом он должен быть наполнен. Метод имеет меньшую информативность в отношении структуры тканей органа.
- Трансректальный. Специальный узкий датчик вводится в анальное отверстие, и обследование делается через прямую кишку. Метод даёт полную информацию относительно состояния и структуры тканей мочевого пузыря.
- Трансвагинальный. Применяется в исследовании детородных органов у женщин, в том числе определяет состояние мочевого пузыря у беременных. Датчик “видит” воспаления стенок, вызванные инфекцией.
- Трансуретальный. Датчик вводится в мочеиспускательный канал. Применяется крайне редко, потому что инструмент травмирует уретру, и процесс требует обезболивания. Метод позволяет оценить состояние мочеиспускательного канала.
Способы увеличения размеров пузыря
После проведения всех необходимых исследований устанавливают причину. Если объем уменьшился вследствие инфекционных заболеваний, назначают курсовую терапию. После того как пациент избавится от первопричины, доктор проводит повторную диагностику и в зависимости от результатов назначает консервативный или хирургический метод лечения.
К нехирургическим способам относятся:
медикаменты, блокирующие позывы к деуринации;
гидродистензия – метод, при котором под высоким давлением в мочевой пузырь вводится солевой раствор или раствор глицина с целью его увеличения.
Если данные процедуры неэффективны или к ним имеются противопоказания, применяют хирургические способы терапии:
Удаление части детрузора экскреторного органа.
Иссекание части внутреннего сфинктера.
Увеличение мочевика за счет тканей другого полого мышечного органа (желудка или кишечника).
Цистэктомия.
Почему возникает дистопия наружного отверстия уретры и к чему она приводит
В норме женская уретра открывается выше входа во влагалище примерно на равном расстоянии от него до клитора. Это позволяет избежать нежелательного воздействия на область выхода из мочеиспускательного канала при половых контактах, предотвращает заброс влагалищного содержимого в уретру и затекания урины в половые пути.
Но иногда мочеиспускательный канал открывается слишком низко. Причины такого явления:
- Врождённые аномалии. В этом случае заболевание проявляется сразу после начала половой жизни, а иногда даже раньше.
- Тяжёлые роды, сопровождающиеся разрывами, которые привели к смещению отверстия уретры.
- Операции на влагалище и мочеиспускательном канале.
- Возрастные изменения – с возрастом выход из мочеиспускательного канала может сместиться в сторону влагалища из-за понижения тонуса тканей и атрофических процессов.
Существуют два типа дистопии:
- Неполная – выход из уретры расположен в непосредственной близости от половых путей.
- Полная (тотальная) – мочеиспускательный канал открывается на верхней стенке влагалища.
Это нарушение отрицательно влияет на мочеполовую систему:
- Во время мочеиспускания моча попадает в половые пути и на вульву, что приводит к воспалительным процессам – вульвиту, кольпиту.
- Постоянное присутствие урины во влагалище влияет на его микрофлору, вызывая дисбактериоз.
- Во время полового контакта область выхода из мочеиспускательного канала подвергается давлению и трению, что приводит к боли и дискомфорту, мешая получать удовлетворение от интимной близости.
- Постоянный воспалительный процесс в уретре приводит к ее стенозу – сужению, мешающему нормальному мочеиспусканию. Может возникать недержание мочи.
- Внутрь уретры, смещенной в сторону влагалища, проникает вагинальная микрофлора. Особенно часто такое явление происходит при половых контактах. Через широкий и короткий женский мочеиспускательный канал микробы быстро попадают в мочевой пузырь. Возникает посткоитальный цистит, который иногда называют циститом медового месяца.
- Постоянные воспалительные процессы влагалища, вульвы и мочевого пузыря, вызванные раздражением тканей мочой и проникновением патогенных микроорганизмов приводят к возникновению лейкоплакии. При этом заболевании на слизистой образуются белые плотные очаги измененной ткани. Лейкоплакия считается предраковой патологией и без лечения может стать причиной злокачественной опухоли.
Лечение воспалительных процессов, вызванных дистопией наружного отверстия уретры у женщин с помощью антибиотиков и противовоспалительных препаратов неэффективно. Если не сместить выход мочеиспускательного канала вверх, он так и будет травмироваться во время интимной близости, в половые пути продолжит затекать моча, а в мочевыделительную систему будут попадать микроорганизмы из влагалища.
Поэтому женщина без коррекции этой патологии, будет бесконечно принимать лекарства, губя здоровье и лишаясь полноценной интимной жизни.
Дистопия наружного отверстия уретры
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии — при своевременном выявлении — весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
3.Симптоматика, диагностика
Согласно публикациям в специальной периодике, в 90-95% случаев у пациенток с хроническим и часто рецидивирующим циститом обнаруживается эктопия уретры. Причинно-следственная связь здесь налицо: чаще всего эктопия сопровождается укорочением дистального отрезка уретры, что дополнительно облегчает занос и восходящее распространение любой влагалищной инфекции, будь то хламидии, всевозможные кокки, микоплазма, кишечная палочка, гарднерелла, а также классические ЗППП (заболевания, передающиеся половым путем: гонорея, сифилис, кандидоз, трихомониаз, различные вирусные инфекции, включая ВИЧ, и пр.). Кроме того, зачастую встречается и обратное, нисходящее инфицирование: из мочевого пузыря, зараженного лимфогенным или гематогенным путем от других очагов хронической инфекции (носоглотка, кариозные зубы и т.п.), патогенный возбудитель с частицами мочи легко попадает во влагалище, активно размножаясь в благоприятной для него среде и вызывая кольпиты, смешанные вульвовагиниты и прочие варианты воспалительных процессов.
Цистит в таких случаях проявляется типичной симптоматикой урогенитального воспаления: учащением и болезненностью мочеиспускания, резями и тянущими болями в нижней части живота (зачастую с иррадиацией в другие области), «подтеканием» мочи, ложными позывами, общим недомоганием, иногда повышением температуры. Специфической же особенностью циститов, обусловленных влагалищной дистопией наружного выхода уретры, является прямая зависимость обострений от половых актов и, вообще, от половой жизни: чем выше сексуальная активность женщины, чем больше у нее партнеров и чем интенсивней практикуемые техники сексуального контакта, тем выше вероятность травмирования, раздражения и заноса все новых патогенных культур – что немедленно вызывает упомянутые обострения.
Диагностика требует самого тщательного изучения жалоб, анамнеза, динамики и ситуационных закономерностей в чередовании обострений и ремиссий. Кроме того, для локализации выходного отверстия уретры гинеколог обязательно применяет специальный пальцевой прием О’Доннела-Хиршхорна. По показаниям, – в целях уточняющей и дифференциальной диагностики, для выявления очагов вторичного инфицирования в смежных органах и т.д., – назначают лабораторные анализы (бактериологические, вирусологические, иммунологические) и инструментальные методы исследования (эндоскопические, ультразвуковые, томографические, рентгенографические, – в зависимости от конкретной клинической ситуации).
2.Как подготовиться и как проводится цистометрия?
Как подготовиться к цистометрии?
Перед измерением объёма мочевого пузыря расскажите своему доктору:
- О приёме всех медицинских препаратов;
- О возможной или подтверждённой беременности;
- О симптомах инфекции мочеиспускательной системы (боль и жжение во время мочеиспускания, зловонная или мутная моча, частая необходимость мочеиспускания).
Как измеряется объём мочевого пузыря?
Цистометрия, как правило, проводится урологом или гинекологом. Вам нужно будет снять всю одежду ниже пояса. Вам дадут специальную пелёнку, чтобы накрыться на время процедуры.
Перед началом теста вас попросят опустошить свой мочевой пузырь в специальный унитаз, к которому подсоединён урофлоуметр – прибор, который измеряет объём мочи и время мочеиспускания.
Затем вас попросят лечь на экзаменационный стол. После этого уретра тщательно очищается, и в неё вставляется тонкая гибкая смазанная трубка (катетер). После достижения катетером мочевого пузыря, оставшаяся после мочеиспускания моча откачивается и измеряется.
После этого с помощью катетера в мочевой пузырь закачивается стерильная вода комнатной температуры. К катетеру в это время прикреплён цистометр, который измеряет объём мочевого пузыря и внутрипузырного давления. Вас попросят сообщать обо всех ощущениях. Процедуру могут повторить. В некоторых случаях через катетер в мочевой пузырь закачивается газ, а не вода.
Пока катетер в мочевом пузыре могут проводиться дополнительные тесты, включая рентген с использованием контрастного материала.
Цистометрия длится 30-60 минут, в зависимости от количества дополнительных процедур.
После цистометрии необходимо весь следующий день следить за жидкостью, которую вы пьёте, и за количеством мочеиспускания. Жжение после катетеризации мочевого пузыря – распространённый побочный эффект.
Подготовка
УЗИ — безболезненный и безопасный метод исследования, поэтому тщательной подготовки не требуется
Однако важно прийти на диагностику с наполненным мочевым пузырем. Это необходимо и для лучшей визуализации органа, и для второго этапа — оценки объема мочи после опорожнения
Поэтому есть два способа подготовки:
- За 1−2 часа до исследования нужно выпить около 1-1,5 л жидкости — чистой воды без газа, чая, несладкого компота — и не мочиться.
- За 3−4 часа следует прекратить мочиться, при этом увеличивать объем выпиваемой жидкости не нужно.
- Если пациент не может удерживать мочу, то следует приехать в клинику заранее и продолжить прием жидкости у кабинета УЗИ.
За сутки до УЗИ важно придерживаться щадящей диеты — отказаться от блюд, продуктов и напитков, вызывающих повышенное газообразование, среди них черный хлеб, свежая капуста, бобовые, газировка, алкоголь, крепкий чай и кофе.