Гипертензивный церебральный криз
Содержание:
- Дифференциальная диагностика
- Причины и типы гипертонии
- Высокое давление у пожилых людей
- Общее описание
- Профилактика гипертонического криза
- Диагностика инсульта
- Причины сосудистых кризов
- Врачебная помощь
- Диета
- Какое давление считается повышенным?
- Десятки симптомов вегетативно сосудистой дистонии
- Виды гипертонического криза
Дифференциальная диагностика
Чтобы понять, к какому из вариантов относится повышение АД, можно воспользоваться критериями дифференциальной диагностики (табл. 1).
| Критерий | Гипертоническая болезнь | Вторичные гипертензии |
| Возраст | Более 40 лет | Молодой |
| Жалобы | Головные боли, перепады настроения, одышка при физической нагрузке, боли в серде | Длительно отсутствуют или связаны с другими патологиями (например, при болезнях почек — боль в пояснице, повышение температуры, нарушения мочеиспускания) |
| Особенности течения | АД повышается незначительно, течение болезни — постепенное, периодически — обострения (гипертонические кризы) | Выраженное повышение АД, частые гипертонические кризы |
| Эффект от лечения | Проявляется сразу | Препараты почти не снижают давление |
| Другие заболевания | Не определяется прямая связь с повышением АД | Есть патологии, которые могут непосредственно приводить к гипертензии |
Достоверно определить вид гипертонии может только врач: специалист назначит план обследования для поиска причин повышенного АД.
Причины и типы гипертонии
Гипертонические кризы делятся на неосложненные и осложненные. Неосложненный криз чаще всего встречается при гипертонии первой и второй стадии. Антигипертензивная терапия быстро помогает улучшить состояние пациента и нормализовать показатели артериального давления.
Осложненный гипертензивный криз типичен для пациентов с АГ второй или третьей стадии. Наиболее распространенным осложнением является гипертоническая энцефалопатия, при которой изначально возникает преходящая головная боль, головокружение и иные признаки ГК. Со временем симптомы энцефалопатии прогрессируют, что может привести к инсульту, когнитивным нарушениям и другим расстройствам, связанным с цереброваскулярным заболеванием. Кроме того, у пациентов может развиться острая почечная недостаточность, инфаркт миокарда и т.д.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Высокое давление у пожилых людей
Чаще всего к гипертонии у пожилых людей приводит атеросклероз — отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения их эластичности (склерозирования) и сужения артериального просвета — основного механизма развития гипертонии.
У пожилых людей нередко развивается сахарный диабет 2 типа, который сопровождается сосудистыми осложнениями. Хронические болезни почек также могут стать причиной вторичной гипертензии у пожилых людей: с возрастом компенсаторные механизмы перестают работать, сужение почечных сосудов приводит к системному повышению АД.
Хотя вероятность повышения АД с возрастом увеличивается, у пожилых людей гипертония чаще проходит в доброкачественной форме — гипертонические кризы развиваются реже, а препараты лучше «держат» давление в пределах нормальных значений.
Общее описание
Артериальная гипертензия (гипертония, гипертоническая болезнь) — это синдром, характеризующийся повышением артериального давления. Различают давление систолическое и диастолическое. При сокращении сердца (систоле) кровь с силой выбрасывается в кровеносные сосуды и оказывает на их стенки максимальное давление. Затем при расслаблении сердца (диастоле) давление в артериях снижается до определенного предела. Максимальное давление в сосудах — это систолическое давление, минимальное артериальное давление — диастолическое. Результат измерения обычно выражается дробью, в числителе которой показатель систолического, в знаменателе — цифра диастолического давления. Артериальное давление у здоровых людей подвержено значительным физиологическим колебаниям. Наиболее низкое артериальное давление определяется утром, натощак, в покое, т.е. в тех условиях, в которых определяется основной обмен, поэтому такое давление называют основным, или базальным. Кратковременное повышение артериального давления может наблюдаться при большой физической нагрузке, особенно у нетренированных лиц, при психическом возбуждении, употреблении алкоголя, крепкого чая, кофе, при неумеренном курении и сильных болевых приступах. В настоящее время экспертами Всемирной организации здравоохранения и Международного общества по изучению гипертонии оптимальным считается давление ниже 120 и 80 мм рт. ст. Верхним пределом нормы — 139/89 мм рт. ст. Повышение артериального давления (систолического, диастолического или обоих этих показателей) называется артериальной гипертензией (гипертонией, гипертонической болезнью). Нижним пределом нормы считается давление 100/60 мм рт.ст. Снижение систолического давления ниже 100 мм рт. ст. и диастолического ниже 60 мм рт. ст. называется гипотензией (гипотонией).
Выделяют:
- эссенциальную, или первичную артериальную гипертензию (гипертоническую болезнь)
- симптоматическую, или вторичную артериальную гипертензию, возникающую как симптом заболевания почек, эндокринных заболеваний.
Факторы риска развития первичной артериальной гипертензии:
- наследственность (случаи в семье артериальной гипертензии, сердечно-сосудистых заболеваний);
- сахарный диабет;
- избыточное потребление поваренной соли;
- курение;
- употребление алкоголя;
- низкая физическая активность;
- ожирение;
- эмоциональный стресс;
- профессиональные вредности.
Определение и классификация уровней артериального давления (АД ) (мм рт.ст.)
|
Категории АД |
Систолическое АД |
Диастолическое АД |
|
Оптимальное АД |
< 120 |
< 80 |
|
Нормальное АД |
120—129 |
80—84 |
|
Высокое нормальное АД |
130—139 |
85—89 |
|
АГ 1-й степени тяжести (мягкая) |
140—159 |
90—99 |
|
АГ 2-й степени тяжести (умеренная) |
160—179 |
100—109 |
|
АГ 3-й степени тяжести (тяжелая) |
≥ 180 |
≥ 110 |
|
Изолированная систолическая гипертензия |
≥ 140 |
< 90 |
Профилактика гипертонического криза
- Максимальный контроль хронических заболеваний — сахарного диабета, заболеваний щитовидной железы и надпочечников.
- Измерение АД дважды в день, утром и вечером в положении сидя. Рекомендация относится к тем людям, у которых уже выявлена гипертензия. Целесообразно вносить результаты в дневник наблюдений и затем показывать его лечащему врачу.
- Употребление в пищу большего количества фруктов, овощей, цельнозернового хлеба, бобовых, постной рыбы и мяса, молочных продуктов. Ограничение соли и гидрогенизированных жиров. По рекомендации врача нужно есть больше продуктов, содержащих калий и магний.
- Контроль веса. Даже его небольшая потеря при ожирении может нормализовать давление.
- Разработка вместе с врачом плана физической активности.
- Ограничение употребления алкоголя до 1 порции в день для женщин и двух — для мужчин. 1 порция — это примерно 150 мл вина, 350 мл пива или 45 мл ликера.
- Прекращение курения.
Диагностика инсульта
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.Компьютерная томография (КТ) – это аппарат, который использует рентгеновское излучение для получения четкого, детального, трехмерного изображения головного мозга. Это исследование назначают сразу после появления, каких либо подозрений на развитие инсульта. Компьютерная томография может показать наличие кровотечения в головном мозге или объем повреждений, вызванных инсультом.Магнитно-резонансная томография (МРТ) – аппарат, который использует сильное магнитное поле для получения очень четкого и очень детального трехмерного изображения структур головного мозга. Это исследование может быть назначено вместо компьютерной томографии или как дополнение к ней. МРТ позволяет увидеть изменения в тканях головного мозга, а также объем поврежденных клеток, вызванный инсультом.Доплер исследование каротидных артерий – ультразвуковое исследование сонных артерий, которые являются главной магистралью несущей кровь к вашему мозгу
Исследование позволяет увидеть состояние артерий, а именно увидеть поражение сосудов атеросклеротическими бляшками, если таковые есть.Транскраниальное Доплер исследование – ультразвуковое исследование сосудов головного мозга, которое дает информацию о кровотоке в этих сосудах, а также о поражении их жировыми бляшками, если таковые есть.Магнитно-резонансная ангиография – аналогична исследованию МРТ, только в этом исследование большее внимание уделяется сосудом головного мозга. Это исследование дает информацию о наличие и местонахождение тромба, если таковой имеется, а также позволяет получить данные о кровотоке в этих сосудах.Церебральная ангиография – данная процедура заключается в введении специального контрастного вещества в сосуды головного мозга, а затем при помощи рентгеновского излучения мы получаем снимки с изображением сосудов
Это исследование дает очень ценные данные о наличии и местонахождении тромбов, аневризм и каких либо сосудистых дефектов. Это исследование является более сложным в выполнение, в отличии от КТ и МРТ, но является более информативным для данных целей.Электрокардиограмма (ЭКГ) – является одним из простейших исследований сердца, но очень информативным. Используется в данном случае для обнаружения, каких либо нарушений ритма сердца (сердечных аритмий), которые могут послужить причиной развития инсульта.Эхокардиограмма сердца (Эхо-КГ) – ультразвуковое исследование сердца. Позволяет обнаружить какие либо нарушения в работе сердца, а также обнаружить дефекты клапанов сердца, которые могут быть причиной возникновения сгустков крови или тромбов, которые в свою очередь могут стать причиной инсульта.Электроэнцефалограмма (ЭЭГ) – исследование активности головного мозга. Представляет собой измерение электрической активности головного мозга при помощи электродов, которые крепятся на голову. Данное исследование назначается, если ваш доктор считает, что у вас был инсульт.Коагулограмма – анализ крови, определяющий скорость с которой кровь сгущается. Данный анализ проводится для определения нарушений, которые могут послужить причиной кровотечения или тромбоза. Также данный анализ проводится для контроля дозы препаратов разжижающих кровь.Биохимический анализ крови – данный анализ необходим для определения двухосновных показателей:
- Глюкоза крови – необходима для установления точного диагноза, так как очень большое или очень маленькое содержание глюкозы в крови может провоцировать развитие симптомов аналогичных инсульту. А также для диагностирования сахарного диабета.
- Липиды крови – данный анализ необходим для определения содержания холестерола и липопротеидов высокой плотности, которые могут стать одной из причин развития инсульта.
Причины сосудистых кризов
Причиной сосудистых кризов являются нарушения нервной и гуморальной регуляций сосудистого тонуса. Сосудистые кризы наблюдаются при следующих нарушениях:
- патологии центральной нервной системы
- патологиях периферических сосудов
- нарушениях функции надпочечников, щитовидной и других эндокринных желез
- при гипертонической болезни
- заболеваниях, сопровождающихся избыточным выбросом в сосудистое русло различных вазоактивных субстанций — адреналина, альдостерона (гормон, вырабатываемый в коре надпочечников, регулирующий минеральный обмен в организме), серотонина (в качестве гормона серотонин регулирует моторику желудочно-кишечного тракта, выделение слизи, вызывает спазм поврежденных сосудов и т.п.), гистамина (например, при аллергических реакциях), брадикинина и др.
Возникновению сосудистых кризов способствуют патологические изменения сосудистых стенок и их рецепторного аппарата, например, в результате обморожения, при атеросклерозе, васкулитах (воспалениях сосудов) различной этиологии, а также нарушения гемодинамики, например, при коарктации аорты (врожденное сегментарное сужение аорты в области ее перешейка).
Врачебная помощь
Скорую медицинскую помощь следует вызывать в случаях:
- если в течение часа лечение в домашних условиях не приводит к снижению давления;
- боли за грудиной, не проходящие после приема нитроглицерина;
- ощущение нарушения ритма сердца, перебоев в его работе;
- нарушений зрения, слуха;
- снижение чувствительности, онемение конечностей, лица;
- нарушение двигательных функций конечностей.
Неосложненный гипертонический криз лечится в домашних условиях самим пациентом или бригадой скорой медицинской помощи. Снижается АД не более чем на 25% от исходного в течение 2 часов с помощью каптоприла, нифедипина или моксонидина. Госпитализация в стационар рекомендуется только в случае развития осложненного гипертонического криза или подозрении на вторичных характер артериальной гипертензии.
Лечение осложненного гипертонического криза проводится в условиях реанимации, палаты интенсивной терапии кардиологического или терапевтического отделения. При подозрении на инсульт больного переводят в ПИТ (палату интенсивной терапии) неврологического отделения.
Давление снижается также не слишком быстро — не более чем на 25% от исходного за 2 часа. Для этой цели используют внутривенное введение препаратов:
- нитроглицерина или нитропруссида натрия;
- ингибиторов АПФ (эналаприлат);
- бета адреноблокаторов (метопролол, эсмолол);
- альфа адреноблокаторов (фентоламин);
- мочегонные (фуросемид);
- нейролептики (дроперидол).
После стабилизации уровня давления и возвращения его к нормальным значениям следует пересмотреть антигипертензивную терапию, возможно добавить или поменять какие-либо препараты. Это все происходит в амбулаторных условиях. поскольку подбор терапии — процесс длительный, занимает от недели до нескольких месяцев.
В отделении реанимации или палате интенсивной терапии пациенты с гипертоническим кризом лежат до момента стабилизации состояния и снятия острых симптомов. Когда врач по результатам обследования решит, что жизни больного ничего не угрожает, человек переводится в терапевтическое , кардиологическое или неврологическое отделение в зависимости от наличия осложнений.
Бывает так, что пациенты лежат в палате интенсивной терапии несколько недель и врачи не могут справиться с повышенным артериальным давлением. Но в основном это больные, у которых есть тяжелая сопутствующая патология: сахарный диабет, почечная недостаточность, заболевания щитовидной железы, нарушения ритма сердца.
Процесс реабилитации зависит от возникшего осложнения. При инсульте реабилитация очень длительная, сюда входят не только постепенное восстановление утраченных и нарушенных функций, но и лечебная гимнастика, массаж, направленные на предотвращение ограничений подвижности суставов и нормализации тонуса мускулатуры. При инфаркте миокарда — постепенное расширение двигательной активности.
Диета
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
Диета при гипертонии
- Эффективность: лечебный эффект через 21 день
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 руб. в неделю
Правильное питание при гипертонической болезни, наряду с медикаментозным лечением, может служить профилактикой развития кризов. Больным показана полноценное питание с ограничением соли, тугоплавких жиров и продуктов, богатых холестерином.
- Соль можно употреблять не более 5 г в день.
- Ограничиваются/исключаются алкоголь, крепкий чай и кофе, которые возбуждают ЦНС.
- Иначительно ограничиваются соления, острые закуски, жирная пища, жирное мясо, наваристые бульоны.
- При избыточном весе ограничивают мучные изделия, сахар, крупяные изделия, мед, виноград, изюм, варенье.
- Молочные продукты пониженной жирности.
- Цельнозерновые продукты.
- Мясо и птица нежирных сортов (отварные или запеченные).
- Гарниры из овощей, овощные салаты, винегреты, морская капуста.
Большое значение придается содержанию калия и магния в продуктах. Потребление калия и магния благоприятно сказывается на течении гипертонической болезни, состоянии сосудов и сердца. Калием богаты печеный картофель, бананы, смородина, помидоры, тыква, морковь, капуста, кабачки, огурцы, свекла, дыни, фасоль, апельсины, инжир, изюм, курага, орехи. Магний содержится в морской капусте, рисе, гречке, отрубях, бананах, геркулесе и орехах. В рационе обязательно должны присутствовать продукты, содержащие полиненасыщенные жирные кислоты: жирная морская рыба, рыбий жир, семечки, орехи и растительные масла (льняное/рапсовое/оливковое).
Какое давление считается повышенным?
Кровяное давление (артериальное давление, АД) — это та сила, с которой кровь воздействует на стенки сосудистого русла. Показатель измеряют тонометром и записывают в виде двух значений:
- Систолическое АД — «верхнее». Обозначает уровень давления в момент активного сокращения сердца — систолы.
- Диастолическое АД — «нижнее». Обозначает уровень давления в момент расслабления сердца — диастолы.
«Классическим» нормальным давлением считается результат 120/80 мм рт. ст. В современных рекомендациях повышение АД до 129/84 мм рт. ст. также не считается патологией. Если во время нескольких измерений цифры на тонометре оказываются в пределах значений 130–139/85–89 мм рт. ст., говорят о «высоком нормальном» давлении, а превышение этих значений — явный признак гипертонии.
Механической причиной повышения силы воздействия крови на сосудистые стенки становится сужение артерий, которое может происходить под воздействием ряда внешних и внутренних факторов (рис. 1).
Повышенное АД длительное время может не проявлять себя. Яркие симптомы возникают только при резком подъеме давления. В таких условиях сердце человека работает «на износ»: чем тяжелее кровь проходит по сосудам, тем больше усилий приходится прикладывать сердечной мышце. Это приводит к постоянному негативному воздействию не только на сердечно-сосудистую систему человека, но и на почки, структуры головного мозга, зрительный анализатор.
Достоверно выявить гипертонию можно только с помощью систематического измерения давления. Однако некоторые симптомы могут натолкнуть на мысль о повышении АД. К ним относятся:
- головная боль;
- головокружения;
- нарушения сознания (помутнение);
- периодические покалывания, умеренная боль за грудиной;
- повышение частоты сокращений сердца;
- повышенная утомляемость;
- чувство нехватки воздуха (одышка) в момент физической нагрузки;
- покраснение кожи лица;
- носовые кровотечения без видимой причины.
Гипертония — очень распространенная патология. По данным ВОЗ, около 30% взрослого населения в мире страдают от повышения АД, а осложнения болезни (в том числе, инфаркты и инсульты) ежегодно приводят примерно к 9 миллионам летальных исходов. При этом только 10% гипертоников соблюдают рекомендации врачей и получают лечение, а около 40% даже не догадываются о своем диагнозе.
Классификация гипертонии в зависимости от причин
Случаи стойкого повышения давления принято делить на две группы:
- Первичная гипертензия (эссенциальная, гипертоническая болезнь). Конкретную причину развития болезни в этом случае выявить не удается: патология развивается под воздействием комплекса факторов. На случаи первичных форм заболевания приходится гипертонии.
- Вторичная гипертензия (симптоматическая), когда нарушения сосудистого тонуса становятся осложнением основного заболевания или появляются под воздействием конкретной причины, составляет 5% ото всех случаев. При симптоматической гипертензии причину повышения АД можно выявить и исключить, нормализовав показатели.
Такая статистика не означает, что в большинстве случаев повлиять на повышение АД нельзя. При правильном подходе можно минимизировать факторы риска даже при первичной гипертонии.
Десятки симптомов вегетативно сосудистой дистонии
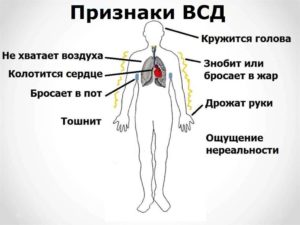 На сегодняшний день диагноз ВСД является одним из наиболее распространённых. Обычно пациенты имеют целый ряд жалоб, причём они не всегда сочетаются друг с другом. Нарушения могут касаться желудочно-кишечного тракта, например запора, диареи, тошноты и т.д..Также может иметь место плаксивость, одышка, боль в области сердца, обмороки. Окончательный диагноз поставить достаточно сложно, учитывая разнообразие симптоматики. Выраженная стойкость определенных симптомов может создать впечатление отдельного заболевания. Практика показывает, что обычно пациенты жалуются на 10—20 основных симптомов. Как правило, сюда относится слабость, плохое самочувствие, эмоциональная нестабильность, переутомление. Учитывая сложную природу рассматриваемого заболевания, категорически не рекомендуется самостоятельно ставить диагноз. Только специалист может определить признаки органических патологий. В целом, можно выделить следующие симптомы касательно сосудистой дистонии:
На сегодняшний день диагноз ВСД является одним из наиболее распространённых. Обычно пациенты имеют целый ряд жалоб, причём они не всегда сочетаются друг с другом. Нарушения могут касаться желудочно-кишечного тракта, например запора, диареи, тошноты и т.д..Также может иметь место плаксивость, одышка, боль в области сердца, обмороки. Окончательный диагноз поставить достаточно сложно, учитывая разнообразие симптоматики. Выраженная стойкость определенных симптомов может создать впечатление отдельного заболевания. Практика показывает, что обычно пациенты жалуются на 10—20 основных симптомов. Как правило, сюда относится слабость, плохое самочувствие, эмоциональная нестабильность, переутомление. Учитывая сложную природу рассматриваемого заболевания, категорически не рекомендуется самостоятельно ставить диагноз. Только специалист может определить признаки органических патологий. В целом, можно выделить следующие симптомы касательно сосудистой дистонии:
- ощущение внутренней дрожи или дрожание конечностей;
- болевой синдром в области сердца;
- появление одышки при физических нагрузках, включая малейшее;
- ощущение тревоги;
- периодические изменения настроения;
- чувствительность к погодным условиям;
- тошнота;
- потемнение в глазах, периодические обмороки;
- снижение либидо, вплоть до полной импотенции;
- болевые ощущения в области живота;
- покалывание в руках и ногах, ощущение холода в конечностях;
- раздражительность, другие невротические расстройства;
- боли в голове, возникающих спонтанно;
- страх остановки сердца.
Перечисленные симптомы могут носить постоянный и периодический характер. Нередко симптоматика вегетативно-сосудистой дистонии сопровождается повышением температуры тела, отечностью, ухудшением сна или же полной бессонницей. Возможен целый ряд дыхательных расстройств, в том числе, неудовлетворенность вдохом. Как правило, люди жалуются на постоянную утомляемость и слабость.
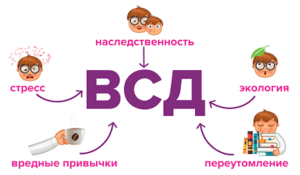
Причины вегетососудистой дистонии
Учитывая симптоматику заболевания, причины также могут быть разными. Некоторые люди имеют врожденные патологии. Также не исключены хронические и острые заболевания. В любом случае, пусковым механизмом является дисфункция нервной системой. Специалистами выделяются целый ряд факторов ВСД. Среди них можно выделить следующие:
- неправильный режим сна и отдыха;
- злоупотребление алкоголем, другие хронические интоксикации;
- чрезмерное потребление кофеина;
- постоянные стрессы;
- инфекционные заболевания, в том числе, стоматологические;
- чрезмерная эмоциональная нагрузка;
- нарушение питания;
- переутомление организма.
В подавляющем большинстве случаев вегетативно-сосудистая дистония сопровождается благоприятным прогнозом. В некоторых ситуациях возникают осложнения, обусловленные различными видами вегетативных кризов. Но, обычно опасность для жизни рассматриваемое заболевания не представляет.
Вегетососудистая дистония. Методы диагностики и лечения
Если отсутствуют другие заболевания и патологии, то специалистами ставится диагноз ВСД. Диагностика осуществляется на основании комплексных обследований, начиная от определения давления и заканчивая электрокардиограммой сердца. Обязательными составляющими диагностики являются лабораторные исследования, УЗИ, электроэнцефалография.
 Лечение вегетативно сосудистой дистонии предусматривает комплекс мероприятий, включающий в себя прием различных препаратов, а также немедикаментозное воздействие. Терапевтические способы лечения включают водные процедуры, физиотерапию, массаж иглоукалывание и лечебную физкультуру. Также существует уникальные методики лечения, например, гирудотерапия, рефлексотерапия и прикладная кинезиология. Комплексное лечение не дает никакого эффекта без изменения образа жизни пациента. Человеку требуется полноценный режим сна и отдыха, хорошее питание. Значительного эффекта можно добиться в том случае, если кардинально изменить образ жизни. В любом случае, к лечению заболевания необходимо подходить индивидуально, учитывая характерные особенности каждого пациента.
Лечение вегетативно сосудистой дистонии предусматривает комплекс мероприятий, включающий в себя прием различных препаратов, а также немедикаментозное воздействие. Терапевтические способы лечения включают водные процедуры, физиотерапию, массаж иглоукалывание и лечебную физкультуру. Также существует уникальные методики лечения, например, гирудотерапия, рефлексотерапия и прикладная кинезиология. Комплексное лечение не дает никакого эффекта без изменения образа жизни пациента. Человеку требуется полноценный режим сна и отдыха, хорошее питание. Значительного эффекта можно добиться в том случае, если кардинально изменить образ жизни. В любом случае, к лечению заболевания необходимо подходить индивидуально, учитывая характерные особенности каждого пациента.
ПРОСМОТРОВ:
227
Виды гипертонического криза
Существует два типа гипертонических кризов: неосложненные, осложненные. На ранних стадиях развития гипертонической болезни обычно диагностируется неосложненный вариант недуга. В этом случае фиксируется резкое повышение АД без выраженных повреждений органов-мишеней.
При неосложненном кризе у пациента может наблюдаться выброс адреналина, сосудистые нарушения, а также затруднение мозгового кровотока. К основным симптомам относят пульсирующую головную боль, красные пятна на коже, повышенное потоотделение, одышку, жар и другие. Развивается этот вариант недомогания стремительно, но и быстро купируется гипотензивными препаратами. Неосложненный криз может нести угрозу для жизни пациента, если не оказать правильную медицинскую помощь
Осложненный криз зачастую проявляется у больных с запущенной гипертонической болезнью. Тут уже фиксируются сосудистые нарушения, например, гипертоническая энцефалопатия. Для здоровья человека состояние очень опасно, может спровоцировать инсульт или развитие болезни Паркинсона, инфаркт миокарда, отек легких и мозга, почечную недостаточность, стенокардию, а также ряд других тяжелых недугов.
С осложненными кризами тяжело бороться, они могут продолжаться до нескольких дней, нанося сильнейший урон организму человека.
Признаки осложненного криза:
- Звон в ушах.
- Повышенная сонливость.
- Сердечные боли.
- Нарушения слуха.
- Хрипы в легких.
- Потеря сознания.
- Удушье и одышка.
- Замедление реакции.
Такие кризы требуют быстрого снижения артериального давления, так как несут угрозу для жизни. Развиваются осложнения постепенно, их симптомы могут сохраняться даже после нормализации состояния пациента.