Глаукома: симптомы, причины, лечение
Содержание:
Лечение глаукомы
Большая часть лечения глаукомы направлена на снижение давления в глазах (ВГД). Это помогает сохранить зрение, замедляя повреждение зрительного нерва. У взрослых лечение не может восстановить зрение, которое уже потеряно в результате патологического процесса. Но у некоторых детей некоторые повреждения, вызванные врожденной глаукомой, могут быть восстановлены.
Варианты лечения включают медикаментозное и микрохирургическое лечение, включая лазерную хирургию. Исследования показывают, что медикаментозные препараты и хирургия являются эффективными методами лечения, но риски и преимущества могут различаться в зависимости от типа глаукомы, возраста, расы и других факторов. Сделать введение в суть лечения, объяснить различие между данными методами, а также выбрать правильный метод может только опытный офтальмолог
Важно понимать, что лечение, скорее всего, продолжится до конца жизни. Понадобятся регулярные осмотры офтальмологом, и врач будет решать нужно оперировать, или можно обойтись медикаментозным лечением
Медицинские средства (препараты, лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: «».
- глазные капли, которые улучшают отток ВГЖ;
- глазные капли для уменьшения выработки жидкости;
- комбинированные глазные капли;
- таблетки.
Введение капель в глаза должно осуществляться правильно для должного эффекта.
Лазерные методы лечения:
- трабекулопластика;
- иридэктомия;
- гониотомия.
Довольно часто после лазерного лечения глаукомы может потребоваться повторная процедура. Хорошие показатели дает комбинированная (смешанная) терапия.
К хирургическим методам прибегают тогда, когда другие методы уже не являются эффективными, когда болезнь уже довольно запущенная, или она рефрактерная к другим методам лечения, также хирургический метод является лучшим выбором при лечении врожденной глаукомы, которая связана с нарушением развития у новорожденных дренажной системы. К хирургическим методам относятся – не проникающая глубокая склерэктомия (удаление части склеры), а также имплантация искусственных клапанов для фильтрации жидкости. Преимуществом данного метода является скорость наступления эффекта.
Если произошли какие-то изменения зрения в следствии глаукомы, то возможна коррекция зрения с помощью линз и очков, которые может подобрать офтальмолог.
Детальная информация в статье: Лечение глаукомы
Кому и в каких случаях мы ставим этот диагноз?
К таким признакам, по мнению А.П.Нестерова (1982), относятся:
— ВГД при измерении тонометром Маклакова 26 мм рт. ст.;
— наличие в анамнезе родственников с глаукомой;
— жалобы, характерные для глаукомы;
— мелкая передняя камера, бомбаж радужки у корня;
— подозрение на глаукоматозную экскавацию;
— ассиметрия в состоянии переднего отрезка и зрительного нерва обоих глаз.
Многолетний опыт работы по диагностике глаукомы и осмотр с тонометрией большого количества здоровых свидетельствует о том, что за средне-статистическую норму при измерении тонометром Маклакова необходимо считать офтальмотонус = 23 мм.рт.ст., поэтому мы рекомендуем пациентов, у которых офтальмотонус превышает 23 мм.рт.ст., обследовать на глаукому. Группа лиц, с подозрением на глаукому, выявленная с учетом предлагаемых признаков при наблюдении в динамике оказывается неоднородной и разделяется на 3 подгруппы.
1. Пациенты, у которых при наблюдении появляются признаки глаукомы. Они берутся на учет и получают лечение как больные глаукомой.
2. Пациенты, у которых ВГД превышает средне — статистический уровень, но признаков глаукомы нет, и они не появляются при наблюдении в динамике. Это лица с эссенциальной гипертензией.
3. Пациенты, которые реагируют на саму процедуру тонометрии при первом ее проведении. При повторных измерениях, уже через 15 — 20 мин., у них мы получаем нормальные показатели ВГД, и они переходят в разряд здоровых лиц после нескольких повторных измерений.
Диагноз «гипертензии» ставиться в тех случаях, когда на уровень повышенного ВГД, в анамнезе нет близких родственников, больных глаукомой, имеется патология щитовидной железы, диэнцефальные расстройства, климакс; нет жалоб, типичных для глаукомы, хорошо выражены водяные вены, нет признаков атрофии и дистрофии стромы радужки, псевдоэксфолиаций, характерных для глаукомы, отсутствуют изменения в углу передней камеры и со стороны диска зрительного нерва. Отмечено, что при гипертензии, местные гипотензивные препараты неэффективны. Офтальмотонус при наблюдении в динамике имеет тенденцию к снижению, а при глаукоме — к повышению. При тонографии может быть несколько повышена секреция. Используя весь комплекс методик, мы не выявляем у них данных за глаукому, но продолжаем держать их на диспансерном учете.
Пигментная глаукома
В офтальмологии существует понятие «синдрома пигментной дисперсии» — распыление гранул пигмента из разрушающейся поверхности радужки в переднем сегменте глаза.
В отличие от ПЭС, на фоне пигментного синдрома пигментная глаукома возникает лишь у некоторых пациентов.
Распространенность заболевания составляет 1-1.5% из всех форм открытоугольной глаукомы. Пигментная глаукома чаще встречается у мужчин (77-90%), средний возраст – 35 лет. Женщины страдают существенно реже, средний возраст начала болезни – 49 лет. У подавляющего большинства больных – близорукость, но встречается и дальнозоркость, и отсутствие аномалий рефракции.
«Осыпание» гранул пигмента происходит с заднего листка радужной оболочки при ее механическом трении о связки, подвешивающие хрусталик. Это происходит при изменении размеров зрачка. Для возникновения подобного контакта между структурами существует анатомические предпосылки – глубокая передняя камера, западение периферических отделов радужки и переднее расположение зонулярных волокон хрусталикового связочного аппарата.
У пожилых людей может наблюдаться парадоксальное самопроизвольное улучшение состояния, связанное с возрастным утолщением биологической линзы и разрывом патологического контакта.
Симптомы и диагностика
Пигментная глаукома у большинства больных из-за распыления гранул на эндотелии роговицы уже на ранних стадиях болезни вызывает субъективные жалобы на радужные круги вокруг источников света. Симптомы глаукомы этого типа постоянные, ореолы светорассеяния и затуманенность зрения постоянные, в отличие от подобных периодических жалоб при закрытоугольной патологии.
В редких случаях патологические ощущения могут приступообразно усиливаться, обычно на фоне стресса или тяжелой физической нагрузки. Это связано с массивным выбросом пигментной пыли из-за резкого расширения зрачка и сопровождается подъемом внутриглазного давления. В отличие от приступа закрытоугольной глаукомы, дренажная система остается открытой на всем протяжении.
Для диагностики глаукомы проводят те же исследования, что и при первичной открытоугольной. Диагноз выставляется на основании грубой, в виде сплошного кольца, гиперпигментации зоны трабекулы при гониоскопии. Пигментная пыль присутствует и на других интраокулярных структурах.
Лечение пигментной глаукомы
Принципиальных отличий в ведении и лечении пигментной глаукомы нет. Для нее характерна относительная рефрактерность к проводимой консервативной терапии и большая частота микрохирургических вмешательств.
Общепринятая стартовая монотерапия (лечение пигментной глаукомы одним препаратом) редко дает достичь желаемое «давление цели» — снижение показателей ВГД до 30% от исходного. Назначение второго или комбинированного лекарственного средства решает проблему гипертензии ненадолго. Через короткое время наступает декомпенсация и обсуждается вопрос хирургического лечения пигментной глаукомы.
Лазерная трабекулопластика дает первоначальные хорошие результаты, но продолжающийся патологический процесс «осыпания» пигмента с задней поверхности радужки за 1-2 года сводит на нет результаты лечения пигментной глаукомы. Повторные операции возможны, с теми же последствиями. В большинстве случаев после проведения ЛТП необходимо продолжение консервативного лечения пигментной глаукомы монопрепаратом в минимальной дозировке.
Микрохирургические фистулизирующие вмешательства дают более стойкий гипотензивный эффект. Характер и частота осложнений при них не превышают таковые при простой форме ПОУГ.
Причины и механизмы развития глаукомы
Глаукома является мультифакторным заболеванием, для развития которого необходим целый ряд причин (факторов риска):
- наследственность
- индивидуальные анатомические особенности или аномальное строения глаза
- патология сердечно-сосудистой, нервной и эндокринной систем.
Различные сочетания этих факторов риска запускают механизм развития глаукомы, который можно представить в виде этапов:
- усиление выработки внутриглазной жидкости и/или ухудшение ее оттока из полости глазного яблока;
- увеличение внутриглазного давления (ВГД) выше толерантного (переносимого) для зрительного нерва;
- ишемия (нарушение кровоснабжения) и гипоксия (нехватка кислорода) головки зрительного нерва;
- развитие глаукомной оптической нейропатии с последующей
- атрофией (гибелью) зрительного нерва.
Почему возникает и чем опасна глаукома?
Прежде чем узнать, какие могут быть последствия повышения ВГД и чем опасна глаукома, следует выяснить причины патологии. От провоцирующих факторов зависит форма, в которой будет развиваться заболевание. Исходя из причин, существуют следующие виды глаукомы:
- первичная;
- вторичная;
- врожденная.
Первичная возникает самостоятельно, а не является осложнением какой-либо другой болезни. Первичная глаукома протекает, как правило, на обоих глазах — либо сразу, либо последовательно.

Возникновению ее способствуют:
- Наследственная предрасположенность. Науке известны два гена, при повреждении которых возникает глаукома. При этом достаточно повреждения только одного из них. Если в геноме человека есть хотя бы один такой дефектный ген, вероятность наследования его ребенком составляет 50%. Если дефектные гены присутствуют в геномах обоих родителей, предрасположенность ребенка к глаукоме возрастает до 75% и выше. При этом ученые отмечают, что эти факторы являются лишь предпосылками для развития заболевания. Их наличие не означает, что глаукома возникнет обязательно. Однако при наличии других располагающих факторов риск развития данной патологии увеличивается многократно.
- Повреждения центральной нервной системы. При неправильной работе ряда отделов ЦНС может нарушиться нервная регуляция функций глазного яблока. Как мы отметили выше, образование внутриглазной жидкости контролируется нервной системой. Сбои в ЦНС могут привести и к нарушению циркуляции жидкости внутри глазного яблока.

- Возрастные повреждения глазных структур. Примерно после 40 лет в глазах начинает ухудшаться работа многих отделов, что иногда сопровождается нарушением оттока из глаза водянистой влаги. Это способствует повышению ВГД и развитию глаукомы.
- Аметропия. Дальнозоркость и близорукость являются располагающими факторами, хотя при этих дефектах рефракции внутриглазное давление находится в норме. Однако, согласно медицинской статистике, многие больные глаукомой имеют миопию или гиперметропию. В некоторых случаях, напротив, глаукома становится причиной миопии.

- Ухудшение кровообращения в глазах. При нарушениях кровоснабжения ткани глаза испытывают недостаток в кислороде, что приводит к снижению их устойчивости и повышению ВГД.
- Расовая принадлежность. Исследования показывают, что афроамериканцы чаще страдают от глаукомы. Даже при отсутствии заболевания внутриглазное давление у них выше, чем у представителей других рас. Возрастные изменения в органах зрения у афроамериканцев также начинаются значительно раньше.

Медикаментозное лечение первичной глаукомы
Выделяют три направления консервативной терапии пациентов с глаукомой:
- Медикаментозное лечение помогает снизить внутриглазное давление, так называемая офтальмогипотензивная терапия.
- Лечение, направленное на нормализацию кровообращения в области внутриглазной части зрительного нерва и внутренних глазных оболочек.
- Терапия, нормализующая метаболизм и другие процессы в тканях глазного яблока, что помогает устранить дистрофию, которая часто сопутствует глаукоме.
Наиболее важным направлением при лечении глаукомы является устранение внутриглазной гипертензии. Две другие группы лекарств носят, скорее, вспомогательный характер
Очень важно также для пациента правильно организовать свой режим отдыха и труда
Лекарства, которые снижают уровень внутриглазного давления, следует закапывать регулярно. При этом механизм их влияния на конкретного пациента может быть различным:
- При первой инстилляции лекарства уровень внутриглазного давления снижается. В случае повторного использования лекарства этот эффект повторяется регулярно.
- Эффективность препарата наступает не сразу. На начальных этапах оно выражено незначительно, но при регулярном применении лекарства, уровень внутриглазого давления стойко снижается.
- Существует резистентность к данному препарату, то есть он не оказывает влияния на уровень внутриглазного давления.
- Имеется парадоксальный эффект, который заключается в повышении уровня внутриглазного давления в ответ на инстилляцию лекарственного средства. В связи с этим феноменом перед началом лечения нужно провести диагностическую пробу с каждым из препаратов.
Чтобы подобрать оптимальное лечение в конкретном случае, нужно обратиться к офтальмологу, который при определении тактики лечения учитывает большое количество различных факторов. Самолечением заниматься опасно, то есть не рекомендуется самостоятельно назначать или отменять любые антиглаукоматозные лекарства, потому что этом может навредить органам оптической системы.
Во время начала терапии и определения дозы и кратности использования капель, пациент должен посещать врача на протяжении 2-3 недель. Следующий контроль нужно провести через три месяца и затем посещать врача как минимум 4 раза в год. Через 1-2 года следует сменить терапию, так как в этот период возрастает риск развития устойчивости к лекарствам одной группы.
Все препараты, которые снижают уровень внутриглазного давления, разделяют на две группы. К первой относят препараты, уменьшающие продукцию водянистой влаги, а ко второй – вещества, улучшающие ее отток.
Средства, улучшающие отток водянистой влаги
В этой группе имеются лекарства с разным механизмом действия:С
1. Миотики (Карбахол, Пилокарпин).2. Симпатомиметики (Эпинефрин, Дипивефрин, Глаукон).3. Простагландины F2- альфа, которые стимулируют увеосклеральный путь оттока внутриглазной влаги. К ним относят Ксалатан (Патанопрост) и Траватан (Травопрост).
Препараты, которые снижают синтез водянистой влаги
Эта группа включает несколько направлений действия лекарств:
1. Селективные симпатомиметики (Клофелин).2. Бета-адреноблокаторы разделяют на селективные (Бетаксолол, Бетоптик) и неселективные (Тимолол, Окумед, Тимоптик).3. Ингибиторы карбоангидразы (Трусопт, Дорзоламид, Азопт, Бринзоламид).
Комбинированные лекарства
В некоторых случаях дли снижения количества капель и уменьшения кратности использования, врач назначает комбинированные препараты:
1. Проксофелин содержит в составе проксодолол и клофелин.2. Фотил состоит из пилокарпина и тимолола.3. Косопт содержит тимолол и дорзоламид.4. Нормоглауком состоит из метилпранолола и пилокарпина.
К препаратам первого ряда при лечении глаукомы относят Тимолол, простагландины F2-альфа и Пилокарпин.
Вторая (альтернативная) линия лекарственного лечения глаукомы содержит Бринзоламид, Бетаксолол, Проксодолол, Дорзоламид, Дипивефрин, Клонидин.
Симптомы и признаки глаукомы

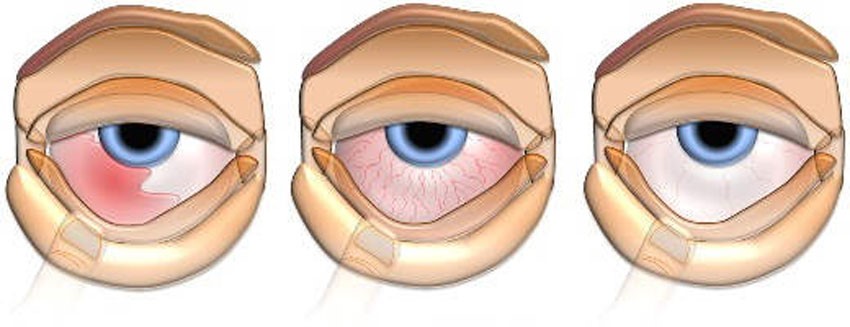
Глаукома бывает открытоугольная (угол для оттока жидкости открытый, но забит) и закрытоугольная (угол оттока закрыт, причем это может произойти резко и внезапно).
На начальной стадии глаукома развивается практически бессимптомно. Человек не жалуется на ухудшение зрения или боль. Но даже на этом этапе могут развиваться необратимые изменения глазного нерва. Такое скрытое течение часто приводит к позднему обращению за медицинской помощью.
Со временем периферическое зрение ухудшается, человек перестает замечать объекты по бокам, хотя прямо перед собой видит хорошо (так называемое «тоннельное» зрение). Развивается оно асимметрично, один глаз страдает больше другого, хотя поражены оба. На первых порах изменения происходят незаметно. В конечном итоге периферическое зрение ухудшается настолько, что человек смотрит словно сквозь трубочку.
Помимо этого, могут появиться жалобы на снижение зрения в сумерках и падение остроты зрения. В некоторых случаях нарушается восприятие цветовой гаммы.
Закрытоугольная глаукома более тяжелая.
Симптомы выражены сильнее, особенно во время острого приступа, когда внутриглазное давление резко повышается.
Человек может жаловаться на:
- туман перед глазами, размытость;
- покраснение глаз;
- резкую боль в глазу;
- головную боль в лобной и височной областях;
- слезотечение и светобоязнь;
- тошноту, рвоту.
Нередко острый приступ глаукомы ошибочно принимают за мигрень, гипертонический криз, отравление. Если вовремя не обратиться за помощью, за несколько часов такой приступ привести к нулевому глазу, восстановить который невозможно.
Основные признаки приступа глаукомы:
– глазное яблоко становится твердым и плотным, а зрачок расширенным, неправильной формы, веки отечные, роговица мутнеет.
При таком состоянии нужно как можно скорее обратиться за медицинской помощью.
Вторичная глаукома развивается в результате каких-либо заболеваний глаз, например, при катаракте или диабетической ретинопатии.
Лазерное лечение глаукомы
При лазерном лечении глаукомы врач пытается устранить все блоки на пути оттока водянистой влаги.Использовать лазер в лечении глаукомы начали с семидесятых годов прошлого века. В наше время для этого применяют лазерные устройства аргонового типа (514 и 488 нм), неодимовые ИАГ-лазеры (1060 м), а также диодные полупроводниковые лазеры (810 нм).
В основе эффективности лазерного лечения лежит нанесение локального ожога в трабекулярной зоне угла глаза. Далее эта ткань подвергается рубцеванию и атрофии. Также механизм действия может быть связан с локальным микровзрывом, при котором развивается деструкция тканей.
Существует большое количество разных типов лазерных операций, но наиболее часто используют иридэктомию (иридотомию) или лазерную трабекулопластику.
К несомненным преимуществам лазерного лечения пациентов с глаукомой следует отнести:
1. Восстанавливаются естественные пути оттока внутриглазной жидкости.2. Нет необходимости выполнять местное обезболивание (вместо этого проводят капельную анестезию), то есть увеличивается категория пациентов, которые смогут перенести подобное вмешательство.3. Выполнить лазерное лечения можно в условиях амбулатории.4. За счет минимального повреждения тканей, при операции период реабилитации также непродолжительный.5. Не развиваются типичные осложнения, характерные для открытых операций.6. Достаточно низкая стоимость процедуры.
К возможным недостатком лазерных методик следует отнести:
1. Недостаточная эффективность, которая снижается по мере прогрессирования заболевания.2. Риск развития реактивного синдрома, который в первые часы после лазерной операции приводит к повышению уровня внутриглазного давления. В дальнейшем это может привести к воспалительным явлениям.3. Риск повреждения эпителиальных клеток роговицы, сосудов радужки, капсулы хрусталика.4. Формирование синехий в зоне лазерного влияния (область, подвергшаяся иридотомии, угол передней камеры глаза).
При выполнении лазерной иридотомии в радужке (периферический отдел) формируют небольшое отверстие.
Эта операция наиболее эффективна в случае функционального зрачкового блока, так как в результате этого происходит выравнивание уровня давления в передней и задней камерах глаза, а также открытие угла передней камеры. Используют эту методику при первичной и вторичной глаукоме закрытоугольного или смешанного типа. Иногда иридэктомию назначают после оперативного лечения глаукомы. Также она показана для профилактики развития внутриглазной гипертензии в случае первичной закрытоугольной глаукомы парного глаза.
Проводят операцию после закапывания местного анестетика в конъюнктивальный мешок (инокаин, лидокаин, ксилокаин). Далее на глаз устанавливают специальную гониолинзу, которая фокусирует лазерный луч на конкретный участок радужки. Выполнить отверстие можно в любом квадранте радужки, но обычно наносят несколько ожогов в истонченных участках радужной оболочки, при этом в разных секторах.
Бывают ситуации, когда сквозное отверстие сформировать не удается, или же оно очень быстро закрывается после лазерного лечения в результате отложения пигмента или образования синехий. В этом случае может потребоваться проведение повторной операции.
При лазерной трабекулопластике на область внутренней поверхности трабекулы лазерным лучом наносят серию ожогов. Проницаемость трабекулярной диафрагмы после этого значительно повышается, а риск блокады шлеммова канала снижается. По сути, в результате лазерной трабекулопластики происходит укорочение и натяжение трабекулярной диафрагмы, так как ткань в местах ожогов сморщивается. Также расширяются и трабекулярные щели, которые располагаются между нанесенными ожогами.
Этот тип операции назначают при первичной открытоугольной глаукоме, не поддающейся коррекции медикаментозными методами лечения. Проводят операцию также после местного обезболивания и помещения на глазное яблоко специальной гониолинзы. В современной офтальмологии наиболее популярна линейная трабекулоплстика, при которой лазерные ожоги наносят в один ряд на область шлеммова канала.
Диагностика глаукомы
Если у вас глаукома, может потребоваться много времени, прежде чем вы заметите проблемы со зрением, потому что ухудшение начинается с внешней границы поля зрения, постепенно доходя до его середины. Вы можете не замечать проблему, пока глаукома не дойдет до середины вашего глаза
Поэтому важно регулярно проверять зрение, чтобы как можно раньше диагностировать заболевание и начать лечение.
Необходимо проходить осмотр по крайней мере раз в 2 года или чаще, если ваш офтальмолог рекомендует это. Например, он может посоветовать вам проверять зрение чаще, если у вас есть близкий родственник с глаукомой, например, родитель, брат или сестра.
Измерение внутриглазного давления (тонометрия) проводится с помощью инструмента, который называется «тонометр». На роговицу (переднюю прозрачную оболочку глаза) закапывается небольшое количество анестетика (обезболивающего средства) и контрастное вещество. Затем на вы смотрите на горящую синим цветом точку в тонометре, и в это время измеряется ваше внутриглазное давление.
С помощью тонометрии можно диагностировать глазную гипертонию (повышенное внутриглазное давление), которая является фактором риска и может вызвать хроническую открытоугольную глаукому.
Центральная толщина роговицы. Толщину роговицы измеряют, так как считается, что от нее зависит расчет внутриглазного давления.
Гониоскопия — это метод исследования угла передней камеры глаза между роговицей и радужной оболочкой (окрашенной части глаза). Именно в этой области должен осуществляться отток жидкости из вашего глаза. Гониоскопия может помочь определить, является ли этот угол открытым или закрытым (заблокированным).
Измерение полей зрения (периметрия) проводится для того, чтобы определить ограничение поля зрения. Вам покажут серию вспышек света и спросят, какие из них вы видите. Некоторые точки будут появляться в вашем периферическом зрении (по краям ваших глазных яблок), где и начинается глаукома. Если вы не видите этих точек вашим периферическим зрением, это может говорить о том, что из-за глаукомы ваше зрение ухудшилось.
Оценка зрительного нерва. Зрительный нерв соединяет глаз с мозгом. Врач закапает вам глазные капли, чтобы расширить зрачки. Затем он осмотрит глаза при помощи щелевой лампы (микроскопа с очень ярким источником света) и оценит, пострадал ли зрительный нерв из-за глаукомы.
Из-за глазных капель для расширения зрачков вы можете быть не в состоянии вести автомобиль. Заранее продумайте, как вы доберетесь домой после осмотра.
Если диагноз глаукомы будет поставлен, офтальмолог уточнит следующее:
- стадия развития глаукомы;
- какой урон глаукома нанесла вашим глазам
- что могло послужить причиной глаукомы После этого он сможет назначить лечение.