Хронический миелолейкоз
Содержание:
История
Филадельфийская хромосома была впервые обнаружена и описана в 1959 году Дэвидом Хангерфордом в Институте онкологических исследований больницы Ланкенау , который в 1974 году объединился с Американской онкологической больницей и создал онкологический центр Фокса Чейза вместе с Питером Ноуэллом из Медицинской школы Университета Пенсильвании. . Генетическая аномалия, обнаруженная Хангерфордом и Ноуэллом, была названа в честь города, в котором располагались обе организации.
Хангерфорд писал докторскую диссертацию по хромосомам в лаборатории генетики, которая тогда была Институтом исследований рака в Исследовательском институте больницы Ланкенау, и обнаружил дефект в хромосомах в клетках крови пациентов с лейкемией. Это основополагающее наблюдение было первым генетическим дефектом, связанным с конкретным раком человека. Ноуэлл был патологом в Пенсильванском университете, который также изучал лейкозные клетки под микроскопом, когда он заметил клетки с этим генетическим дефектом в процессе деления. К его удивлению, их хромосомы — обычно нечеткий клубок — были видны как отдельные структуры. В поисках специалиста по хромосомам Ноуэлл нашел Хангерфорд в Ланкенау. Проводя свои микроскопические исследования, Хангерфорд продолжил свои наблюдения, обнаружив, что некоторые лейкозные клетки имеют аномально короткую хромосому 22. Впоследствии наблюдаемая им мутация стала известна как филадельфийская хромосома.
В 1973 годе Джанет Роули в Университете Чикаго определили механизм , с помощью которого Филадельфийской хромосомы возникающих транслокаций.
Терапия [ править ]
Ингибиторы тирозинкиназы
Кристаллическая структура домена киназы Abl (синий) в комплексе с ингибитором тирозинкиназы 2-го поколения (TKI) нилотинибом (красный)
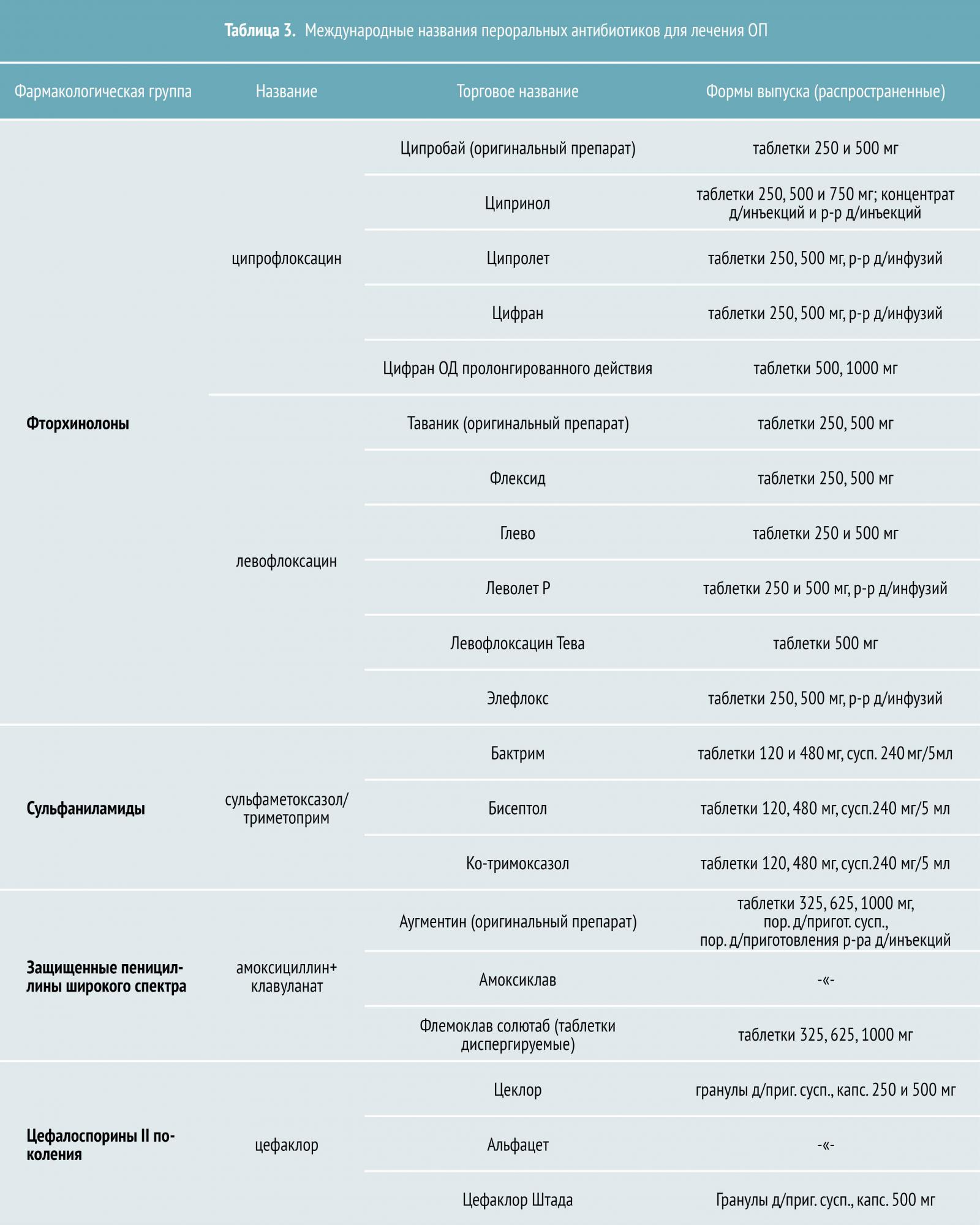
В конце 1990-х STI-571 ( иматиниб , Gleevec / Glivec) был идентифицирован фармацевтической компанией Novartis (тогда известной как Ciba Geigy) в ходе высокопроизводительного скрининга ингибиторов тирозинкиназы . Последующие клинические испытания, проведенные доктором Брайаном Дж. Друкером из Орегонского университета здравоохранения и науки в сотрудничестве с доктором Чарльзом Сойерсом и доктором Моше Талпазом, показали, что STI-571 подавляет пролиферацию гематопоэтических клеток, экспрессирующих BCR-ABL. Хотя он не уничтожил клетки ХМЛ, он значительно ограничил рост опухолевого клона и снизил риск опасного « бластного кризисанеобходима цитата
В 2000 г.Джон Куриан определил механизм, с помощью которого STI-571 ингибирует киназный домен Abl.
В 2001 году он продавался компанией Novartis как мезилат иматиниба (Gleevec в США, Glivec в Европе).
В настоящее время разрабатываются другие фармакологические ингибиторы, которые являются более сильными и / или активными против появляющихся устойчивых к Gleevec / Glivec клонов BCR-abl у леченных пациентов. Большинство этих устойчивых клонов представляют собой точечные мутации в киназе BCR-abl. Новые ингибиторы включают дазатиниб и нилотиниб , которые значительно более эффективны, чем иматиниб, и могут преодолевать резистентность. Комбинированная терапия с нилотинибом и руксолитнибом также продемонстрировала успех в подавлении резистентности за счет одновременного воздействия на стадии JAK-STAT и BCR-ABL. Низкомолекулярные ингибиторы, такие как триоксид мышьяка и аналоги гелданамицина , также были идентифицированы в подавлении трансляции киназы BCR-ABL и способствовании ее расщеплению протеазой.
Акситиниб , препарат, используемый для лечения почечно-клеточного рака, показал свою эффективность в подавлении активности киназы Abl у пациентов с BCR-ABL1 (T315I). Мутация T315I в гене слияния придает устойчивость к другим ингибиторам тирозинкиназы, таким как иматиниб, однако акситиниб успешно применялся для лечения пациентов с ОЛЛ, несущих эту мутацию, а также клеток ХМЛ в культуре.
Лечение педиатрической Ph + ОЛЛ с комбинацией стандартной химиотерапии и РКАМИ ингибиторов может привести к ремиссии, править , но лечебный потенциал неизвестен.
Пересадка крови или костного мозга
Потенциально лечебным, но рискованным вариантом лечения Ph + ALL или Ph + CML у детей является трансплантация костного мозга или трансплантация пуповинной крови , но некоторые предпочитают химиотерапию для достижения первой ремиссии (CR1). Для некоторых трансплантат костного мозга от подобранного родственного донора или подобранного, неродственного донора может быть предпочтительным при достижении ремиссии.
Некоторые предпочитают пересадку пуповинной крови, когда соответствие костного мозга 10/10 недоступно, и трансплантация пуповинной крови может иметь некоторые преимущества, включая снижение частоты болезни трансплантат против хозяина (РТПХ), которая является частым и значительным осложнением. трансплантата. Однако трансплантат с пуповинной кровью иногда требует более длительных периодов времени для приживления, что может увеличить вероятность осложнений из-за инфекции. Независимо от типа трансплантата возможны летальность и рецидив, связанный с трансплантацией, и показатели могут меняться по мере улучшения протоколов лечения. При достижении второй ремиссии (CR2) возможны варианты как химиотерапии, так и трансплантации, и многие врачи предпочитают трансплантацию. необходима цитата
Диагностика хронического лейкоза
В настоящее время еще не разработаны методы раннего выявления хронического лейкоза. При появлении у необычных симптомов необходимо срочно обратиться к врачу.
У 50% больных хроническим лейкозом отсутствуют какие-либо симптомы в момент выявления заболевания. У этих пациентов заболевание диагностируется по данным анализа крови, выполненного по другому поводу.
Общие симптомы хронического лейкоза могут включать повышенную утомляемость, слабость, потерю веса, повышение температуры и боли в костях. Большинство из этих симптомов связаны со снижением количества клклеток крови.
Анемия (малокровие) возникает в результате уменьшение количества эритроцитов, что приводит к одышке, повышенной утомляемости и бледности кожи.
Снижение числа нормальных лейкоцитов повышает риск инфекционных заболеваний. У больных лейкозом количество лейкоцитов может быть значительно повышено, однако эти опухолевые клетки не защищают от инфекции.
Уменьшение числа тромбоцитов сопровождается кровоизлияниями, кровотечениями из носа и десен.
Распространение лейкоза из костного мозга в другие органы и центральную нервную систему может привести к головной боли, слабости, судорогам, рвоте, нарушению зрения.
Лейкоз может сопровождаться увеличением лимфатических узлов, печени и селезенки.
Методы диагностики
Анализ крови. По количеству клеток крови и их виду под микроскопом можно заподозрить лейкоз. У большинства больных хроническим лейкозом имеется повышенное количество лейкоцитов, снижение числа эритроцитов и тромбоцитов.
Биохимический анализ крови помогает уточнить функцию почек и состав крови.
Исследование костного мозга дает возможность установить диагноз лейкоза и оценить эффективность лечения.
Спинно-мозговая пункция позволяет выявить опухолевые клетки в спинно-мозговой жидкости и провести лечение путем введения химиопрепаратов.
С целью уточнения типа лейкоза используются специальные методы исследования: цитохимия, проточная цитометрия, иммуноцитохимия, цитогенетика и молекулярно-генетическое исследование.
Рентгенологические исследования грудной клетки и костей позволяют выявить поражение лимфатических узлов средостения, костей и суставов.
Компьютерная томография (КТ) дает возможность обнаружить поражение лимфатических узлов в грудной полости и животе.
Магнитно-резонансная томография (МРТ) особенно показана при исследовании головного и спинного мозга.
Ультразвуковое исследование (УЗИ) позволяет отличить опухолевые и кистозные образования, выявить поражение почек, печени и селезенки, лимфатических узлов.
Источники и дополнительная информация
Индивидуальные доказательства
- Czerwenka et al.2003, с. 170.
- Bain 1999, с. 83.
- Miller & Therman 2001, с. 408.
- Czerwenka et al. 2003, с. 170–171.
- R. Kurzrock et al.: Новый белковый продукт c-abl при остром лимфобластном лейкозе с положительным результатом в Филадельфии. В кн . : Природа .
- Р. Курцрок и др.: Молекулярный анализ точек разрыва хромосомы 22 у взрослых Филадельфия-положительных острых лимфобластных лейкозов.
- Дэвид Т. Сузуки, Энтони Дж. Ф. Гриффитс, Джеффри Х. Миллер, Ричард С. Левонтин: Генетика. 1-е издание. VCH Verlagsgesellschaft, Weinheim 1993, ISBN 3-527-28030-8 , стр. 175.
- PC Nowell, DA Hungerford: Маленькая хромосома при гранулоцитарном лейкозе человека. В кн . : Наука. 1960; 132, S. 1497 doi: 10.1126 / science.132.3438.1488 Примечание: довольно короткая публикация является частью сборника тезисов
- JD Rowley: Новая стойкая хромосомная аномалия при хроническом миелолейкозе, идентифицированная с помощью флюоресценции хинакрина и окрашивания по Гимзе . В кн . : Природа.
- Н. Хейстеркамп и др.: Локализация онкогена c-ab1 рядом с точкой разрыва транслокации при хроническом миелоцитарном лейкозе. В кн . : Природа.
литература
- Филадельфийская хромосома. В: Herder-Lexikon der Biologie. Spektrum Akademischer Verlag, Гейдельберг 2003, ISBN 3-8274-0354-5 .
- Брюс Альбертс , Деннис Брей, Джулиан Льюис, Мартин Рафф , Кейт Робертс, Джеймс Д. Уотсон: молекулярная биология клетки. 1-е исправленное переиздание 3-го издания, VCH Verlagsgesellschaft, Weinheim 1997, ISBN 3-527-30055-4 .
- Барбара Дж. Бэйн: Диагноз лейкемии. 2-е издание. Blackwell Science, Oxford 1999, ISBN 0-632-05165-5 .
- Клаус Червенка, Махмуд Манави, Керстин Пишингер: Введение в молекулярную биологию. Verlag Wilhelm Maudrich, Вена 2003, ISBN 3-85175-796-3 .
- Рики Льюис: Генетика человека. Концепции и приложения. Wm. C. Brown Publishers, Dubuque 1994, ISBN 0-697-13315-X .
- Орландо Дж. Миллер, Ева Терман: Хромосомы человека. 4-е издание. Springer-Verlag, Нью-Йорк 2001, ISBN 0-387-95046-X .
- Вильгельм Сейфферт: Учебник генетики. Академическое издательство «Спектр», 2003.
- Фридрих Фогель, Арно Г. Мотульский : Генетика человека. 3. Издание. Springer-Verlag, Berlin / Heidelberg 1997, ISBN 3-540-60290-9 .
2.Симптомы заболевания
Возможными признаками хронического миелолейкоза могут быть усталость, повышение температуры, усиленное потоотделение по ночам. Но все эти признаки могут указывать и на другие проблемы со здоровьем, не только на миелолейкоз. Но в любом случае, лучше обратиться к врачу, если у вас есть вышеперечисленные симптомы, а также если вы замечаете беспричинную потерю веса, боль или чувство наполненности ниже ребер с левой стороны тела. Бывает и так, что хронический миелолейкоз не вызывает вообще никаких симптомов.
У большинства людей с хроническим миелолейкозом в организме есть мутация гена, называемая «филадельфийской хромосомой». Это заставляет костный мозг производить фермент тирозинкиназу, который и является причиной развития слишком большого количества стволовых клеток в лейкоциты (гранулоциты). Филадельфийская хромосома не передается от родителей к детям, а развивается сама по себе как генетический сбой.
Что такое Хронический миелоидный лейкоз —
Хронический миелоидный лейкоз (ХМЛ) занимает третье место среди всех лейкозов. На его долю приходится около 20% случаев рака крови. На данный момент в России зарегистрировано более 3 тысяч больных. Самому маленькому из них всего 3 года, самому старшему – 90.
Заболеваемость ХМЛ составляет 1-1,5 случая на 100 000 населения в год (15-20% от всех случаев гемобластозов у взрослых). Болеют преимущественно люди среднего возраста: пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет. У детей ХМЛ встречается редко, составляя не более 2-5%о от числа всех лейкозов. Мужчины болеют несколько чаще женщин (соотношение 1:1,5).
Симптомы ХМЛ
На начальном этапе симптомы заболевания отсутствуют.
Затем возникают и постепенно усиливаются вялость, утомляемость, повышенная потливость (особенно ночью), чувство тяжести в левом боку из-за увеличения селезенки. Пациенты теряют аппетит и вес. Из-за накопления патологических клеток может появиться боль в суставах, а также — повышаться температура. В связи с тем, что в крови увеличивается количество аномальных клеток и возникает дефицит «здоровых» клеток, снижается иммунитет и усиливается предрасположенность к инфекционным заболеваниям. Развивается анемия, бледность кожных покровов, на ногах и на слизистой оболочке полости рта появляется сыпь в виде мелких красных точек (петехии), могут появляться кровоподтеки или развиваться кровотечения.
Для установления точной причины обнаруженных симптомов следует обязательно пройти полное диагностическое обследование. Обратитесь в LISOD, чтобы быть уверенным в точности результатов и в высоком качестве диагностики.
К каким докторам следует обращаться если у Вас Хронический миелоидный лейкоз:
Гематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического миелоидного лейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
55.3. ЛИМФОМЫ И ХРОНИЧЕСКИЕ ЛИМФОЛЕЙКОЗЫ
Классификация ВОЗ выделяет три большие группы лимфом — B-клеточные, T-клеточные и NK-клеточные, — а также лимфому Ходжкина (лимфогранулематоз). В свою очередь, классификация B-клеточных и T/NK-клеточных опухолей основана на анализе предшественников опухолевых клеток и в дальнейшем определяется стадиями их дифференцировки. Лимфомы также группируются в соответствии с клиническими признаками: преимущественно диссеминированные, первичные экстранодальные и преимущественно нодальные (т.е. поражающие лимфатические узлы).
Стандартная классификация опухолей TNM для лимфом малоприменима, поскольку в большинстве случаев им свойственна исходно генерализованная манифестация, что объясняется распространённостью лимфатической ткани в организме.
Выделяют лимфомы низкой степени злокачественности (хронические, вялотекущие, зрелоклеточные) и агрессивные лимфомы.
В США и Европе 70-80% всех лимфом составляют B-клеточные опухоли, а T-клеточные и NK-клеточные — 20-30%. В странах Восточно-Тихоокеанского региона складывается обратное соотношение. В пределах каждого иммунологического варианта условно выделяют агрессивные и хронические опухоли. К первым относят преимущественно крупноклеточные опухоли (лимфосаркомы), характеризующиеся высокой пролиферативной активностью и бурным клиническим течением, ко вторым — зрелоклеточные лимфомы. Клетки таких опухолей активно не пролиферируют, а накопление клеток обусловлено дефектными механизмами апоптоза. Со временем хронические лимфатические опухоли могут трансформироваться в агрессивные, что всегда прогностически неблагопри ятно.
Причины острого миелоидного лейкоза
К факторам риска, способствующих развитию хромосомных нарушений, которые и считаются непосредственной причиной развития ОМЛ, принято относить:
- неблагоприятную наследственность;
- ионизирующее излучение;
- контакт с некоторыми токсическими веществами;
- прием ряда лекарственных препаратов;
- курение;
- болезни крови.
В ходе исследований также было выяснено, что при синдроме Блума, анемии Фанкони, синдроме Дауна вероятность возникновения острого миелоидного лейкоза также увеличивается.
Нельзя не отметить и наследственную предрасположенность при отсутствии генетических заболеваний. Например, если у ближайших родственников был диагностирован ОМЛ, то риск возникновения болезни повышается в 5 раз. Наиболее сильно этому подвержены однояйцевые близнецы — риск составляет 25%.
Причины хронического миелолейкоза
Развитие заболевания могут спровоцировать генетические и негенетические факторы. В первом случае специалисты говорят о так называемой филадельфийской хромосоме, которая образуется в результате транслокации участка, несущего ген ABL1 с 9-й на 22-ю хромосому. Филадельфийская хромосома выявляется не только при хроническом миелолейкозе, но и при некоторых других видах лейкозов.
К негенетическим факторам относятся различные виды воздействия, которые влияют на процесс деления клеток в костном мозге. Ими могут быть ионизирующее излучение, некоторые группы лекарственных препаратов, в частности цитостатики и др.
Номенклатура
Филадельфийская хромосома обозначается Ph (или Ph ‘) хромосомой и обозначает укороченную хромосому 22, которая кодирует гибридный ген / протеинкиназу BCR-ABL. Он возникает в результате транслокации, называемой t (9; 22) (q34.1; q11.2) , между хромосомой 9 и хромосомой 22, при этом разрывы происходят в области (3), полосе (4), поддиапазоне ( 1) длинного плеча (q) хромосомы 9 и области (1), полосы (1), поддиапазона (2) длинного плеча (q) хромосомы 22. Следовательно, точки разрыва хромосомы записываются как (9q34. 1) и (22q11.2), соответственно, с использованием стандартов ISCN.
К каким докторам следует обращаться если у Вас Хронический миелолейкоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического миелолейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
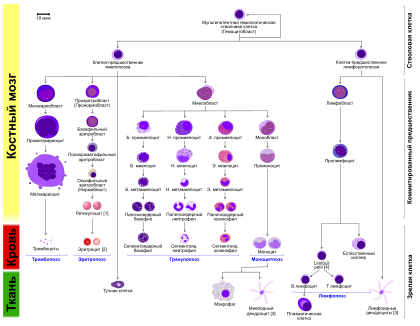
Классификация лейкозов
Выделяют две формы заболевания — острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая — результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.
При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках — предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3–5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Волосатоклеточный лейкоз — редкая хроническая форма заболевания, при которой в организме возникают патологически измененные B-лимфоциты со своеобразным фестончатым краем цитоплазмы. При изучении этих клеток под микроскопом кажется, что они покрыты «волосами», за что болезнь и получила свое название.
Online-консультации врачей
| Консультация семейного доктора |
| Консультация специалиста по лечению за рубежом |
| Консультация анестезиолога |
| Консультация сексолога |
| Консультация сосудистого хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация иммунолога |
| Консультация стоматолога |
| Консультация неонатолога |
| Консультация гастроэнтеролога |
| Консультация маммолога |
| Консультация онколога-маммолога |
| Консультация проктолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация генетика |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
О центре гематоонкологии детской больницы Сафра
Хроническая(стабильная) стадия
На этой стадии, как правило, ставится диагноз. Болезни свойственно медленное течение, состояние пациента остается стабильным в среднем на протяжении 4-5 лет. В костном мозге и в периферической крови содержание бластных клеток не превышает 5%.
Для этой стадии характерны лишь немногочисленные симптомы, и пациент может поддерживать обычный образ жизни. Большинству пациентов не требуются госпитализации, лечение можно получать в домашних условиях.
Ускоренная стадия
Следующей стадией заболевания является ускоренная, в течение которой возрастает темп развития болезни. В крови и в костном мозге наблюдается 6-30% бластных клеток. На этой стадии появляются такие симптомы, как анемия, сильная утомляемость, кровотечения, подверженность инфекционным заболеваниям. Пациенту в этой стадии болезни необходимы госпитализации для получения более интенсивного лечения.
Бластная стадия
Через несколько месяцев после наступления ускоренной стадии, болезнь, как правило, вступает в бластную фазу. Эта стадия по своему течению напоминает острый миелобластный лейкоз. Для этого периода характерно крайне высокое содержание бластных клеток в крови и в костном мозге (более 30%). У некоторых пациентов бластная стадия наступает сразу же за хронической. В бластной стадии у пациента может наступить т.н. «бластный криз», для которого характерны сильная утомляемость, увеличение селезенки, высокая температура.
Ремиссия
Стадия ремиссии у пациентов определяется как результат лечения, при котором уровень бластных клеток в крови и костном мозге снижается до нормального. «Молекулярная ремиссия» — состояние, при котором самые точные методы диагностики, такие как PCR, устанавливают, что в клетках больше не содержится филадельфийская хромосома. Если после периода ремиссии уровень бластных клеток начинает расти, это свидетельствует о рецидиве болезни.
Что такое лейкоз?
Лейкоз имеет и другие названия: белокровие, алейкемия, лейкемия или рак крови. Лейкоз часто встречается у детей и людей зрелого возраста. Эта болезнь носит клональный злокачественный характер и поражает кровеносную систему человека. Этот недуг отличаться по своей этиологии. Злокачественное клонирование может развиваться из гемоцитобластом костного мозга, а также может происходить из формирующихся и зрелых клеток крови.
Здоровая кровь (слева), кровь больного лейкемией (справа)
Заболеванию характерно разрастание опухолевой ткани в области костного мозга, которая со временем вытесняет здоровые ростки кроветворения. Это способствует развитию тромбоцитопении, лимфоцитопении, гранулоцитопении, анемии. Эти осложнения, в свою очередь, способствуют кровоизлияниям и понижению иммунной системы с инфекционными обострениями.
Метастазы могут проникать в разные органы: селезенка, печень, лимфатические узлы и другие.
Лейкемия бывает хронической, которая происходит из зрелых или формирующихся клеток крови, а также острой, что походит из бластов.
Факторы риска
Однозначные причины, приводящие к лейкозу не известны, однако следующие факторы могут содействовать развитию болезни:
- Радиация. Острый миелобластный лейкоз, хронический миелоцитарный лейкоз или острый лимфобластный лейкоз часто наблюдается у людей, которые подвергались большим дозам радиации.
- Работа с бензенами, часто используются в сфере химической промышленности. Также это вещество содержится в бензине и сигаретном дыме.
- Хромосомные заболевания с врожденным характером (Синдром Дауна) могут провоцировать лейкемию.
- Химиотерапия может содействовать развитию белокровья в дальнейшем.
- Наследственность редко является провоцирующим фактором развития болезни. Однако хронический лимфоцитарный лейкоз может быть вызван этой причиной.
Классификация лейкозов по степени разграничения опухолевых клеток:
- бластный лейкоз;
- недифференцированный лейкоз;
- цитарный лейкоз;
Соответственно цитогенезу классификация базируется на понятиях о кроветворении:
Острые лейкозы
Это формы лейкозов, морфологический субстрат которых представленный зрелыми формами лейкоцитов и собственными клетками. В пунктате костного мозга при остром лейкозе совершенно отсутствуют переходящие элементы клеточной дифференцировки.
В зависимости от цитохимических особенностей бластных клеток острые лейкозы разделяются на две большие группы: лимфобластные и нелимфобластные.
В зависимости от количества лейкоцитов острые лейкозы делят:
- Лейкемические (лейкоцитов больше 50*109/л);
- Сублейкемические (от 10 до 50*109/л);
- Лейкопенические (меньше 10*109/л);
- Аллейкемические (меньше 1*109/л).
Хронические лейкозы
Для них характерно наличие в пунктате костного мозга переходящих элементов клеточной дифференцировки (помимо бластных клеток).
Что такое Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) —
Острый миелоидный лейкоз (ОМЛ) – это онкологическое заболевание, при котором спинной мозг продуцирует аномальные миелобластные клетки (вид лейкоцитарных клеток), эритроциты или тромбоциты.
Острый миелоидный лейкоз встречается у людей всех возрастов, но главным образом — у взрослых. Вероятность развития острого миелоидного лейкоза увеличивается в случае воздействия больших доз радиации и использования некоторых средств химиотерапии по поводу злокачественной опухоли.
Острый миелоидный лейкоз относительно редко встречающаеся злокачественное заболевание. Так, в США ежегодно выявляется 10 500 свежих случаев ОМЛ, а заболеваемость сохраняется неизменной с 1995 по 2005 г. Смертность от ОМЛ составляет 1,2 % всей онкологической смертности в США.
Уровень заболеваемости ОМЛ увеличивается с возрастом, средний возраст выявления заболевания составляет 63 года. На ОМЛ приходится около 90 % всех острых лейкозов у взрослых, но у детей он встречается редко.
Заболеваемость ОМЛ, связанным с предшествующим лечением (то-есть, ОМЛ, вызванным предшествующей химиотерапией) возрастает. В настоящее время такие формы достигают 10-20 % от всех случаев ОМЛ. ОМЛ несколько чаще встречается у мужчин, заболеваемость соотносится как 1,3 к 1.
Существуют некоторые географические отличия в заболеваемости ОМЛ. У взрослых высшая заболеваемость у взрослых приходится на Северную Америку, Европу и Океанию, а в Азии и Латинской Америке заболеваемость ОМЛ ниже. И наоборот, детский ОМЛ в Северной Америке и в Индии встречается реже, чем других частях Азии. Эти различия могут определяться генетическими особенностями населения и особенностями окружающей среды.