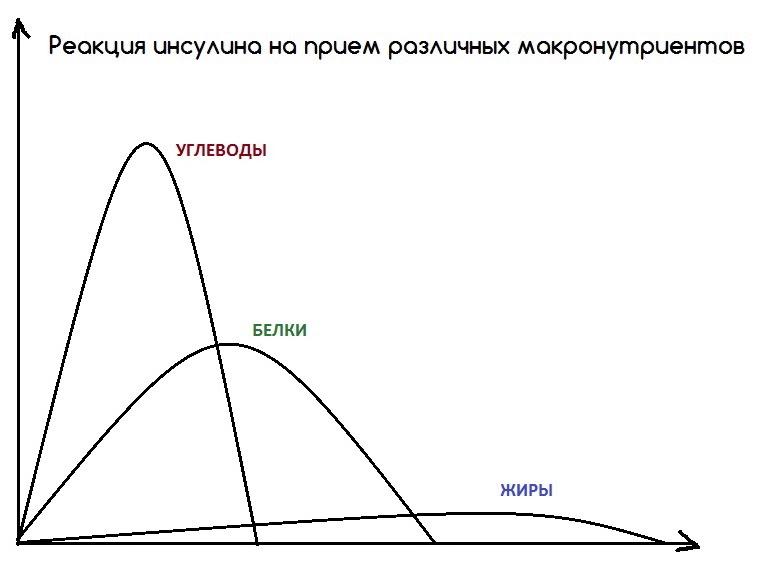
Инсулинорезистентность
Содержание:
Имеет ли диагноз резистентности к инсулину практическое значение
В связи с недостатками диагностики и низкой их значимостью в лечении ожирения, возникает вопрос, имеет ли смысл выполнять дополнительные действия для распознавания резистентности к инсулину?
Многие европейские руководства для практикующих врачей не поддерживают диагноз инсулинорезистентности, поставленный на основании одного теста и определяют это состояние на основе списка клинических симптомов, общим знаменателем которого может быть снижение чувствительности к инсулину.
При этом клиническая практика доказывает, что вместо поиска инсулинорезистентности лучше сосредоточиться на выявлении клинических симптомов и их лечении, включая методы, которые восстанавливают чувствительность к инсулину.
Лучшие инструменты исследования, чем измерение инсулина – сантиметр для измерения окружности талии, самоконтроль глюкозы, измерение сердечного ритма и артериального давления, и, прежде всего, прямое медицинское обследование у эндокринолога, выявляющее все факторы развития патологического состояния организма.
 Измерение окружности талии
Измерение окружности талии
 Измерение артериального давления
Измерение артериального давления
Показания к анализу
Исследование крови на гормон обосновано в следующих случаях:
- при дифференциальной диагностике диабета 1 и 2 типа;
- для установления необходимости в инсулине больным при смене лекарства;
- при поликистозе яичников у женщин;
- при подозрении на злокачественную опухоль;
- при низком содержании глюкозы в крови;
- при метаболическом синдроме (резистентности тканей к инсулину);
- при выявлении гипогликемических состояний (тахикардии, помутнения сознания, потливости);
- в послеоперационный период после резекции инсулиномы во избежание рецидивов;
- контроль над способностью клеток Лангерганса (после трансплантации) продуцировать инсулин.
Повышенное содержание инсулина в совокупности с другими исследованиями следует проводить при:
- отягощенной наследственности;
- избыточной массе тела;
- сердечно-сосудистых заболеваниях;
- нерациональном питании, наличии вредных привычек;
- сухости во рту;
- появлении зуда и шелушения кожи;
- плохой регенерации кожи;
- постоянном недомогании, слабости и нарушения трудоспособности.
Показания к анализу
Исследование крови на гормон обосновано в следующих случаях:
- при дифференциальной диагностике диабета 1 и 2 типа;
- для установления необходимости в инсулине больным при смене лекарства;
- при поликистозе яичников у женщин;
- при подозрении на злокачественную опухоль;
- при низком содержании глюкозы в крови;
- при метаболическом синдроме (резистентности тканей к инсулину);
- при выявлении гипогликемических состояний (тахикардии, помутнения сознания, потливости);
- в послеоперационный период после резекции инсулиномы во избежание рецидивов;
- контроль над способностью клеток Лангерганса (после трансплантации) продуцировать инсулин.
Повышенное содержание инсулина в совокупности с другими исследованиями следует проводить при:
- отягощенной наследственности;
- избыточной массе тела;
- сердечно-сосудистых заболеваниях;
- нерациональном питании, наличии вредных привычек;
- сухости во рту;
- появлении зуда и шелушения кожи;
- плохой регенерации кожи;
- постоянном недомогании, слабости и нарушения трудоспособности.
Показания к анализу
Исследование крови на гормон обосновано в следующих случаях:
- при дифференциальной диагностике диабета 1 и 2 типа;
- для установления необходимости в инсулине больным при смене лекарства;
- при поликистозе яичников у женщин;
- при подозрении на злокачественную опухоль;
- при низком содержании глюкозы в крови;
- при метаболическом синдроме (резистентности тканей к инсулину);
- при выявлении гипогликемических состояний (тахикардии, помутнения сознания, потливости);
- в послеоперационный период после резекции инсулиномы во избежание рецидивов;
- контроль над способностью клеток Лангерганса (после трансплантации) продуцировать инсулин.
Повышенное содержание инсулина в совокупности с другими исследованиями следует проводить при:
- отягощенной наследственности;
- избыточной массе тела;
- сердечно-сосудистых заболеваниях;
- нерациональном питании, наличии вредных привычек;
- сухости во рту;
- появлении зуда и шелушения кожи;
- плохой регенерации кожи;
- постоянном недомогании, слабости и нарушения трудоспособности.
Инсулинорезистентность – частые ошибки
Распространенные рассуждения, часто встречающиеся в Интернете или в беседах эндокринолога с пациентами:
- Инсулинорезистентность – результат генетической обусловленности и болезней.
- Резистентность к инсулину возникает при ожирении.
- Ожирение является результатом резистентности к инсулину!
Причина ошибки заключается в том что пациенты и начинающие врачи часто путают последствия с причинами и сопутствующими факторами.
Правильные выводы:
- Резистентность к инсулину (более конкретно, снижение чувствительности к инсулину), – эффект, а не причина чрезмерной массы тела;
- Генетические состояния и заболевания, снижающие чувствительность к инсулину, являются сопутствующим фактором, а не причиной ожирения.
Стремление диагностировать и лечить инсулинорезистентность изолированно от общей картины состояния пациента несет множество побочных эффектов, из которых наиболее важным является демобилизующий фактор, отвлекающий внимание пациента от причинной терапии
Превращение инсулина в организме
При выходе в русло крови часть И. образует комплексы с белками плазмы крови — так наз. связанный инсулин, другая часть остается в форме свободного инсулина. Л. К. Старосельцева и сотр. (1972) установили, что существуют две формы связанного И.: одна форма — комплекс И. с трансферрином, другая — комплекс И. с одним из компонентов альфа-глобулинов сыворотки крови. Свободный и связанный И. отличны друг от друга по биол., иммунным и физ.-хим. свойствам, а также по влиянию на жировую и мышечную ткани, которые являются органами-мишенями и называются инсулинчувствительным и тканями. Свободный И. реагирует с антителами к кристаллическому П., стимулирует поглощение глюкозы мышечной и в какой-то степени жировой тканью. Связанный И. не реагирует с антителами к кристаллическому П., стимулирует поглощение глюкозы жировой тканью и практически не влияет на этот процесс в мышечной ткани. Связанный И. отличается от свободного скоростью метаболизма, поведением в электрофоретическом поле, при гельфильтрации и диализе.
При экстракции сыворотки крови солянокислым этанолом было получено вещество, по биол, эффектам подобное И. Однако это вещество не реагировало с антителами, полученными к кристаллическому Инсулину, и поэтому было названо «неподавляемая инсулиноподобная активность плазмы», или «инсулиноподобное вещество». Изучению инсулиноподобной активности придается большое значение; «неподавляемая инсулиноподобная активность плазмы» многими авторами рассматривается как одна из форм И. Благодаря процессам связывания И. с белками сыворотки крови обеспечивается его доставка к тканям. Кроме того, связанный И. является как бы формой хранения гормона в крови и создает резерв активного И. в русле крови. Определенное соотношение свободного и связанного И. обеспечивает нормальную жизнедеятельность организма.
Количество И., циркулирующего в русле крови, определяется не только скоростью секреции, но и скоростью его метаболизма в периферических тканях и органах. Наиболее активно процессы метаболизма И. протекают в печени. Существует несколько предположений о механизме этих процессов в печени; установлено, что имеются два этапа — восстановление дисульфидных мостиков в молекуле инсулина и протеолиз с образованием биологически неактивных пептидных фрагментов и аминокислот. Существует несколько инсулининактивирующих и инсулиндеградирующих ферментных систем, участвующих в метаболизме И. К ним относятся инсулининактивирующая ферментная система и инсулиндеградирующая ферментная система, к-рая представлена тремя типами протеолитических ферментов. В результате действия протеиндисульфидной редуктазы происходит восстановление — S— S-мостиков и образование А- и B-цепей И. с последующим протеолизом их до отдельных пептидов и аминокислот. Помимо печени, метаболизм И. происходит в мышечной и жировой тканях, почках, плаценте. Скорость процессов метаболизма может служить контролем за уровнем активного И. и играет большую роль в патогенезе сахарного диабета. Период биол, полураспада И. человека — ок. 30 мин.
Расшифровка
При получении протокола исследования не следует использовать его для установления диагноза и самостоятельного лечения. Содержание инсулина в крови не всегда является достаточным критерием для установления болезни. При некоторых физиологических состояниях уровень инсулина меняет свои значения в сторону увеличения (при беременности) или в сторону понижения (сильном переутомлении). Расшифровывать анализ должен врач-эндокринолог. Норма инсулина в крови варьируется у разных возрастных групп.
Таблица №1
Нормативные показатели инсулина в разных возрастных группах
| Категории пациентов | Референсные значения |
| У взрослых пациентов с нормальной работой железы | в пределах 3-26 мкЕд/мл |
| У ребенка | от 3 до 19 мкЕд/мл |
|
У подростков в пубертатный период (период полового созревания) |
2,7-10,4 мкЕд/мл (иногда может увеличиваться на одну единицу/кг тела) |
| У беременных женщин | 6-28 мкЕд/мл |
| У пациентов в пожилом возрасте (после 60 лет) | 6-35 мкЕд/мл |
Правильно поставить диагноз, связанный с нарушением работы поджелудочной железы, позволят результаты исследования инсулина и глюкозы. Для инсулинозависимого диабета типично низкое количество инсулина из-за гибели бета-клеток, вырабатывающих гормон. При заболевании 2-го типа, когда уровень инсулина более норматива, усвоение глюкозы не происходит. Такой вид болезни носит название «инсулинонезависимый». Исследование крови на гормон не является главным показателем в выявлении диабета. Назначение исследований глюкозы, инсулинорезистентности крови должным образом раскроют картину заболевания.
Таблица №2
Расшифровка исследований крови при различных заболеваниях
| Уровень инсулина | Уровень глюкозы | Заболевания |
| Менее нормы | Более нормы | Инсулинозависимый диабет |
| Более нормы | Более нормы | Диабет 2 типа или ожирение 1 степени |
| Более норматива |
Менее норматива (в 2 раза) |
Доброкачественная эндокринная опухоль поджелудочной железы |
Показатель резистентности, иначе его называют «невосприимчивость», показывает уязвимость клеток к инсулину. Чтобы результат анализа был правильным, подготовиться к нему следует так же, как при биохимических исследованиях. Данный способ включает одновременное исследование инсулина и глюкозы натощак.
В качестве нагрузки на поджелудочную железу предлагают выпить глюкозу в объеме 75 мл. По истечении 2 часов проводятся те же исследования. В норме до нагрузки количество глюкозы составляет от 5,6 до 6,1 ммоль/л.
Расшифровывается исследование следующим образом:
- нормальное значение глюкозы – менее 7,8 ммоль/л;
- если уровень глюкозы варьируется от 7,8 до 11,1 ммоль/л, это означает нарушение устойчивости к глюкозе (состояние преддиабета);
- показатель выше 11,1 ммоль/л говорит о наличии у больного сахарной болезни.
- показатель до приема глюкозы колеблется от 3 до 17 мкМЕ/мл;
- уровень гормона после нагрузки (спустя 2 часа) – 17,8-173 мкМЕ/мл. Отклонение от этих показателей обозначает нарушение углеводного и липидного обмена.
Низкий показатель
Пониженное содержание гормона встречается при таких заболеваниях, как:

- диабет 1-го типа;
- острый панкреатит;
- панкреонекроз (осложнение панкреатита, протекающего с некрозом ткани органа);
- диабетическая кома (резкий подъем глюкозы в крови);
- гипопитуитаризм.
Ряд медикаментов могут понижать уровень инсулина. К ним относятся:
- Этанол;
- Фуросемид;
- бета-адреноблокаторы;
- Этакриновая кислота.
Высокий инсулин
Повышение инсулина в анализе крови свойственно при:
- инсулинонезависимом диабете;
- заболеваниях печени;
- болезни, протекающей с уменьшением выработки гормонов гипофиза (акромегалия);
- тиреотоксикозе;
- синдроме Кушинга (нейроэндокринное заболевание, сопровождающееся избыточной секрецией гормонов коры надпочечников);
- кистах у женщин;
- лечении инсулином или препаратами, снижающими уровень сахара в крови;
- миотонической дистрофии (болезнь Штейнерта);
- инсулиноме (опухоль поджелудочной железы).
Повышение уровня инсулина часто наблюдается у пациентов с избыточным весом. Помимо этого, гиперинсулинемия наблюдается при интенсивной тренировке, эмоциональных перегрузках.
Расшифровка
При получении протокола исследования не следует использовать его для установления диагноза и самостоятельного лечения. Содержание инсулина в крови не всегда является достаточным критерием для установления болезни. При некоторых физиологических состояниях уровень инсулина меняет свои значения в сторону увеличения (при беременности) или в сторону понижения (сильном переутомлении). Расшифровывать анализ должен врач-эндокринолог. Норма инсулина в крови варьируется у разных возрастных групп.
Таблица №1
Нормативные показатели инсулина в разных возрастных группах
| Категории пациентов | Референсные значения |
| У взрослых пациентов с нормальной работой железы | в пределах 3-26 мкЕд/мл |
| У ребенка | от 3 до 19 мкЕд/мл |
|
У подростков в пубертатный период (период полового созревания) |
2,7-10,4 мкЕд/мл (иногда может увеличиваться на одну единицу/кг тела) |
| У беременных женщин | 6-28 мкЕд/мл |
| У пациентов в пожилом возрасте (после 60 лет) | 6-35 мкЕд/мл |
Правильно поставить диагноз, связанный с нарушением работы поджелудочной железы, позволят результаты исследования инсулина и глюкозы. Для инсулинозависимого диабета типично низкое количество инсулина из-за гибели бета-клеток, вырабатывающих гормон. При заболевании 2-го типа, когда уровень инсулина более норматива, усвоение глюкозы не происходит. Такой вид болезни носит название «инсулинонезависимый». Исследование крови на гормон не является главным показателем в выявлении диабета. Назначение исследований глюкозы, инсулинорезистентности крови должным образом раскроют картину заболевания.
Таблица №2
Расшифровка исследований крови при различных заболеваниях
| Уровень инсулина | Уровень глюкозы | Заболевания |
| Менее нормы | Более нормы | Инсулинозависимый диабет |
| Более нормы | Более нормы | Диабет 2 типа или ожирение 1 степени |
| Более норматива |
Менее норматива (в 2 раза) |
Доброкачественная эндокринная опухоль поджелудочной железы |
Показатель резистентности, иначе его называют «невосприимчивость», показывает уязвимость клеток к инсулину. Чтобы результат анализа был правильным, подготовиться к нему следует так же, как при биохимических исследованиях. Данный способ включает одновременное исследование инсулина и глюкозы натощак.
В качестве нагрузки на поджелудочную железу предлагают выпить глюкозу в объеме 75 мл. По истечении 2 часов проводятся те же исследования. В норме до нагрузки количество глюкозы составляет от 5,6 до 6,1 ммоль/л.
Расшифровывается исследование следующим образом:
- нормальное значение глюкозы – менее 7,8 ммоль/л;
- если уровень глюкозы варьируется от 7,8 до 11,1 ммоль/л, это означает нарушение устойчивости к глюкозе (состояние преддиабета);
- показатель выше 11,1 ммоль/л говорит о наличии у больного сахарной болезни.
- показатель до приема глюкозы колеблется от 3 до 17 мкМЕ/мл;
- уровень гормона после нагрузки (спустя 2 часа) – 17,8-173 мкМЕ/мл. Отклонение от этих показателей обозначает нарушение углеводного и липидного обмена.
Низкий показатель
Пониженное содержание гормона встречается при таких заболеваниях, как:

- диабет 1-го типа;
- острый панкреатит;
- панкреонекроз (осложнение панкреатита, протекающего с некрозом ткани органа);
- диабетическая кома (резкий подъем глюкозы в крови);
- гипопитуитаризм.
Ряд медикаментов могут понижать уровень инсулина. К ним относятся:
- Этанол;
- Фуросемид;
- бета-адреноблокаторы;
- Этакриновая кислота.
Высокий инсулин
Повышение инсулина в анализе крови свойственно при:
- инсулинонезависимом диабете;
- заболеваниях печени;
- болезни, протекающей с уменьшением выработки гормонов гипофиза (акромегалия);
- тиреотоксикозе;
- синдроме Кушинга (нейроэндокринное заболевание, сопровождающееся избыточной секрецией гормонов коры надпочечников);
- кистах у женщин;
- лечении инсулином или препаратами, снижающими уровень сахара в крови;
- миотонической дистрофии (болезнь Штейнерта);
- инсулиноме (опухоль поджелудочной железы).
Повышение уровня инсулина часто наблюдается у пациентов с избыточным весом. Помимо этого, гиперинсулинемия наблюдается при интенсивной тренировке, эмоциональных перегрузках.
Показания к анализу
Исследование крови на гормон обосновано в следующих случаях:
- при дифференциальной диагностике диабета 1 и 2 типа;
- для установления необходимости в инсулине больным при смене лекарства;
- при поликистозе яичников у женщин;
- при подозрении на злокачественную опухоль;
- при низком содержании глюкозы в крови;
- при метаболическом синдроме (резистентности тканей к инсулину);
- при выявлении гипогликемических состояний (тахикардии, помутнения сознания, потливости);
- в послеоперационный период после резекции инсулиномы во избежание рецидивов;
- контроль над способностью клеток Лангерганса (после трансплантации) продуцировать инсулин.
Повышенное содержание инсулина в совокупности с другими исследованиями следует проводить при:
- отягощенной наследственности;
- избыточной массе тела;
- сердечно-сосудистых заболеваниях;
- нерациональном питании, наличии вредных привычек;
- сухости во рту;
- появлении зуда и шелушения кожи;
- плохой регенерации кожи;
- постоянном недомогании, слабости и нарушения трудоспособности.
Общие сведения
Инсулин – гормон поджелудочной железы, который регулирует углеводный обмен, поддерживает концентрацию глюкозы в крови на оптимальном уровне и участвует в метаболизме жиров. Дефицит инсулина приводит к повышению сахара в крови и энергетическому голоданию клеток, что негативно сказывается на внутренних процессах и вызывает различные эндокринные патологии.
Анализ на инсулин в крови позволяет определить нарушение обмена веществ (метаболический синдром), степень чувствительности к инсулину (инсулинорезистентность) и диагностировать такие серьезные заболевания как сахарный диабет и инсулинома (гормоносекретирующая опухоль бета-клеток поджелудочной железы).
Инсулин – это специфический белок, который секретируется в бета-клетках поджелудочной железы из проинсулина. Затем он выбрасывается в кровоток, где и выполняет свою основную функцию – регуляцию углеводного обмена и поддержание физиологически необходимого уровня глюкозы в сыворотке крови.
В случае недостаточного производства гормона у пациента развивается сахарный диабет, который характеризуется ускоренным распадом гликогена (сложный углевод) в мышечной и печеночной ткани. Также на фоне заболевания снижается скорость окисления глюкозы, замедляется метаболизм липидов и протеинов, появляется отрицательный азотистый баланс, повышается концентрация вредного холестерина в крови.
Существует 2 типа сахарного диабета.
- При первом типе инсулин не производится вовсе. В этом случае необходима заместительная гормональная терапия, а пациентов относят к группе инсулинозависимых.
- При втором типе поджелудочная железа секретирует гормон, однако он не может полноценно регулировать уровень глюкозы. Также есть промежуточное состояние (ранняя стадия), при которой типичная симптоматика сахарного диабета еще не развивается, но проблемы с производством инсулина уже имеются.
Важно! Сахарный диабет является опасным заболеванием, которое существенно снижает качество жизни, приводит к тяжелым осложнениям и может вызвать диабетическую кому (нередко заканчивается летальным исходом). Поэтому своевременная диагностика сахарного диабета посредством анализа уровня инсулина в крови приобретает важное медицинское значение
Подготовка к анализу
Достоверные значения исследований достигаются при выполнении перечня рекомендаций:
- Обязательным условием при взятии крови является сдача крови натощак. Длительность голодания должно составлять не менее 8-14 часов. Допускается употребление питьевой воды без газа.
- Исключаются прием алкоголя, курение до взятия крови.
- Следует исключить сложные комплексы физических упражнений, напряженных тренировок.
- Прием лекарств в ходе подготовки к диагностическим процедурам нужно согласовать с лечащим врачом. При условии, если их нельзя отменить, нужно предупредить об этом специалистов биохимической лаборатории.
- Не рекомендуется проводить манипуляции по забору крови сразу после физиотерапевтических процедур, УЗИ, рентгенографических и других обследований.
- Совмещать биопсию простаты, ректороманоскопию в один день с исследованием на инсулин не следует.
Сдавать анализы можно в муниципальных медицинских учреждениях или в коммерческих клиниках. Последний вариант чаще рассматривается при отсутствии у пациента свободного времени или в экстренных случаях. Цена на исследование зависит от региона и варьируется от 680 рублей и выше. Следует обозначить, что в эту сумму не входит забор крови, стоимость которого составляет 199 рублей.
Препараты для инсулинотерапии
При лечении диабета используют инсулиновые препараты разных типов. У них одинаковый эффект, но они отличаются по быстродействию и продолжительности воздействия. Это необходимо, чтобы сделать лечение более физиологичным, ведь у здоровых людей уровень инсулина естественным способом повышается и понижается в течение дня.
При диабете используют инсулин четырех типов:
- Препарат быстрого действия вводят до принятия пищи. Он подействует через 15 минут и сохраняет эффект в течение 3-4 часов.
- Короткий инсулин также используют перед едой. Он сработает через 30-60 минут. Эффект сохраняется в течение 5-8 часов.
- Промежуточный инсулин срабатывает через 1-2 часа после укола. Эффект сохраняется в течение 14-16 часов.
- Длинный инсулин срабатывает через два часа после укола. Его эффект сохраняется до суток и более.
Режим терапии и дозировку препарата подбирает лечащий врач исходя из клинического случая. При СД 1 типа обычно используется базально-болюсная инсулинотерапия. Она включает препараты короткого и быстрого действия, чтобы использовать сахар из каждого приема пищи и поддерживать уровень глюкозы в норме в течение суток.
Применение инсулина при беременности
Рискам развития сахарного диабета на фоне беременности, равно как и ведению беременности у женщины с уже подтвержденным диагнозом, уделяется особое внимание. К общим рекомендациям относят:
ведение беременности специалистами из разных областей медицины (акушер-гинеколог, эндокринолог, диетолог, возможно прочие);
соблюдение специально разработанной диеты — калорийность суточного рациона рассчитывается в 30-35 ккал/кг идеальной массы тела (в среднем 1800-2400 ккал); 40-45% калорийности отводится на углеводы, 20-30% — на белки и 30% — на жиры; важно исключить легкоусвояемые углеводы, принимать пищу 5-6 раз в день с 2-3-часовыми интервалами; прибавка массы тела не должна превышать 10 кг, а при наличии ожирения — 7 кг;
соблюдение режима физической активности, избегание чрезмерных физических и эмоциональных усилий;
посещение женской гинеколога и эндокринолога дважды в неделю в первой половине беременности и еженедельно во второй;
проведение УЗИ на 15-20 неделе для исключения грубых пороков развития, на 20-23 неделе для исключения пороков сердца, на 28-32 неделе для раннего выявления макросомии, задержки внутриутробного развития плода, оценки объема околоплодных вод, в канун родов для исключения макросомии плода и решения вопроса о тактике ведения родов;
определение уровня альфа-фетопротеина в сыворотке крови на 15-20 неделе, периодическое определение уровня гликолизированного гемоглобина, повторная офтальмоскопия в третьем триместре для решения вопроса о возможности физиологического ведения родов.
Выбору сахароснижающих препаратов для назначения беременным отводится особое внимание. Пероральные сахароснижающие препараты не рекомендованы, а потому инсулин оказывается единственным сахароснижающим средством в данной ситуации
На сегодняшний день инсулин лизпро по риску применения во время беременности относят к классу В, а инсулин аспарт и инсулин гларгин — к классу С; их использование во время беременности остается темой для обсуждений.
Гестационный сахарный диабет изначально является поводом для компенсирующей диетотерапии и лишь при неэффективности диетических мероприятий назначается инсулинотерапия, идеальный — интенсивная схема.
При наличии у беременной сахарного диабета в анамнезе (любого типа) интенсивная инсулинотерапия является методом выбора, поскольку способна предотвратить неблагоприятное воздействие гипергликемии на организм матери и ребенка. Традиционно введение инсулина осуществляют с помощью инсулиновых шприцев (используют флаконы с концентрацией инсулина 100 ЕД/мл).
Адекватно составленная инсулинотерапия женщине в период беременности позволяет предотвратить развитие осложнений и у нее, и у плода. Цель таковой — максимально приблизить обмен глюкозы к нормальному и не допустить при этом гипергликемии, кетоацидоза или тяжелой гипогликемии.
Поддержание уровня глюкозы в крови обеспечивается посредством применения человеческого инсулина. Начальную дозу инсулина рассчитывают с учетом массы тела женщины и срока беременности. Так, в I триместре она может быть равна 0,6 ЕД/кг, во II триместре — 0,7 ЕД/кг и в III триместре — 0,8 ЕД/кг. Для беременных с низкой массой тела начальные суточные дозировки препарата могут составлять 0,4; 0,5 и 0,6 ЕД/кг соответственно триместрам.
Обычно 2/3 общей суточной дозы инсулина вводят перед завтраком, 1/3 — перед ужином. Примерно треть утренней дозы приходится на инсулин короткого действия, 2/3 — на инсулин средней длительности действия.
В период родовой деятельности показано применение дробных дозировок инсулина с параллельным контролем гликемии, коррекцией ее уровня 5%-ым раствором глюкозы внутривенно. В день родов начальная доза инсулина может составлять ¼ от суточной с последующим внутривенным введением по 2-3 ЕД/ч вместе с 100-150мл 5%-ого раствора глюкозы и параллельным контролем гликемии. После родов дозу инсулина вдвое-втрое уменьшают.
При оперативном родоразрешении в день операции больную не кормят и ей не вводят инсулин. Во время операции при гликемии менее 8 ммоль/л инсулин не вводят, а при гликемии более 8 ммоль/л коррекцию производят простым инсулином короткого действия. На 4-5-е сутки после операции больную переводят на препараты пролонгированного действия.