Рентгенография грудной клетки
Содержание:
Общие симптомы неврозов
Симптомы неврозов обычно проявляются в нарушении работы многих систем человеческого организма.
- панические атаки;
- головокружение;
- головная боль напряжения;
- тремор;
- нарушение равновесия;
- подергивания мышц;
- нарушения сна.
Сердечно-сосудистая система:
- дискомфорт в области сердца;
- повышенное или пониженное давление;
- нарушение сердечного ритма;
- синдром Рейно;
- кардиалгия;
- чувство удушья и нехватки воздуха.
Кожные покровы:
- псориаз;
- крапивница;
- атопический дерматит.
Для многих видов невроза существует один общий признак — астения. Она проявляется повышенной психической или физической утомляемостью. Достаточно часто наблюдаются тревожный синдром и различного рода фобии. Иногда невроз могут сопровождать компульсии (навязчивые двигательные действия) и дистимия ( подавленное, тоскливое настроение).
Расстройство мнестических функций:
- ухудшение памяти;
- снижение концентрации и внимания;
- невозможность на чем-либо сосредоточиться;
- суженное сознание.
Признаки боли в сердце
Признаки того, что болит именно сердце:
1. Локализация. Боли в верхней части грудной клетки, за грудиной чаще всего говорят о коронарном синдроме или перикардите. Но возможны и несердечные причины: патология пищевода, реберный хондроз. Боли в области верхушки сердца (чуть ниже левого соска) чаще не обусловлены сердечной патологией.
2. Иррадиация. При коронарном синдроме боль отдает в челюсть, левую лопатку, плечо и шею. При перикардите болевой синдром усиливается на высоте вдоха. Если же боль отдает в подмышечную область, это признак патологии позвоночника. При расслоении аорты боль разлитая – она иррадиирует едва ли не во все части тела одновременно.
3. Кожа. Если на ней есть сыпь, причиной боли с высокой вероятностью является опоясывающий лишай.
4. Начало. При стенокардии боль начинается постепенно и усиливается. В случае расслоения аорты или пневмоторакса она возникает внезапно.
5. Характер. Классические боли при стенокардии – сжимающие. При пролапсе митрального клапана они длительные, ноющие, не проходят после нитроглицерина.
6. Длительность. При стенокардии боль длится до 5 минут, реже – до 20 минут. Если она не проходит в течение этого времени, возможен инфаркт миокарда. Однако если боли продолжаются больше суток, и другие симптомы не появляются, причиной может быть перикардит или плеврит.
7. Обстоятельства. Боли в сердце часто возникают на фоне физической нагрузки или стресса. Если же они появляются или усиливаются в положении лежа на спине, с высокой вероятностью это воспаление пищевода (рефлюкс-эзофагит), хотя может быть и перикардит. Сильная боль при дыхании может свидетельствовать о поражении плевры или попадании воздуха в средостение (например, при разрыве пищевода).
Лечение межреберной невралгии народными средствами
Одно из самых популярных домашних средств при мышечной невралгии, в том числе при межреберной невралгии – перцовые пластыри. Их наклеивают непосредственно на то место, где ощущается боль, что обычно приносит некоторое облегчение. Однако, как учит восточная медицина: «Лечить нужно не там, где болит, а там, откуда приходит боль». В случае межреберной невралгии – это грудной отдел позвоночника, а заболевание, которое следует лечить – остеохондроз. Поэтому лучшим средством против боли в груди будет массаж спины и иглоукалывание.
Другое народное средство – горячее, сваренное вкрутую яйцо. При межреберной невралгии его обычно катают по груди, а при невралгии тройничного нерва – прижимают к лицу. В качестве растираний при невралгии в народной медицине используют спиртовой раствор мумие, сок хрена, черной редьки, лука, мед (как вариант, мед с воском), змеиный яд, смесь скипидара с вазелином, а также высушенные цветки сирени, смешанные с маслом или свиным салом.
Еще одно средство при невралгии – горячие ванны с пихтовым или эвкалиптовым маслом, шалфеем, маслом лаванды и различными травяными сборами. В качестве средства для внутреннего употребления используют отвар ромашки аптечной, мяты, мелиссы. Эти растения оказывают мягкое успокаивающее и противовоспалительное действие.
Почему возникает межреберная невралгия
Как следует из их названия, межреберные нервы проходят между ребрами и представляют собой передние ветви спинномозговых нервов грудного отдела позвоночника. Эти нервы отходят от спинного мозга в промежутках между позвонками.
При наличии стойких, хронических спазмов спины нагрузка на позвоночник увеличивается. Одновременно нарушается циркуляция крови и кровоснабжение межпозвонковых дисков, обменные процессы в них нарушаются и начинаются дистрофические изменения. Межпозвонковые диски расплющиваются, истончаются, зазоры между позвонками уменьшаются, что приводит к защемлению спинномозговых корешков и возникновению сильных болей по ходу межреберных нервов.
Так развивается остеохондроз – наиболее частая причина межреберной невралгии. Лечение в этом случае будет направлено на устранение мышечных спазмов, восстановление кровоснабжения и питания межпозвонковых дисков, стимуляцию процессов регенерации тканей, восстановление нормальных зазоров между позвонками и высвобождение зажатых нервных корешков.
В других случаях причиной защемления нервов и, как следствие, межреберной невралгии может быть спондилит (в том числе болезнь Бехтерева), сколиоз, кифоз, спондилез. Эти заболевания также с успехом лечатся с помощью комплексной терапии методами восточной медицины.
К факторам, провоцирующим межреберную невралгию, относятся переохлаждение (на холоде, сквозняке), неудачное, резкое движение, длительное пребывание в неудобной позе, физические перегрузки, нервные стрессы, простудные заболевания, инфекционные и аллергические заболевания, серьезные нарушения обмена веществ.
Межреберная невралгия может возникнуть при сахарном диабете, сердечно-сосудистых заболеваниях (атеросклерозе сосудов), эндокринных нарушениях, а также в результате поражения герпесом на фоне пониженного иммунитета. У женщин межреберная невралгия нередко возникает на фоне климактерического синдрома, связанного с гормональными изменениями в период климакса.
В каждом конкретном случае лечение межреберной невралгии в нашей клинике проводится индивидуально, с учетом всех причин и факторов заболевания. Наряду с воздействием на позвоночник такое лечение может включать воздействие на биоактивные точки (рефлексотерапию), физиотерапию и фитопрепараты для повышения иммунитета, улучшения гормонального фона, очищения кровеносных сосудов и снижения уровня «плохого» холестерина, улучшения обменных процессов и состояния нервной системы.
Такое комплексное, индивидуальное лечение в клинике «ИТВМ» позволяет не только надежно устранить боли в груди при межреберной невралгии, но и значительно снизить риск их возобновления, а также предупредить другие осложнения сопутствующих заболеваний.
Обследование и лечение в клинике «Эхинацея»
Финлепсин, Тегретол, Карбамазепин могут уменьшить боль, но не излечивают невралгию. Поэтому мы выясним, где и почему появляется боль, а на основании полученных данных проведем необходимое лечение. Бывает достаточно провести курс противовирусного лечения или улучшить работу сосудов мозга, пролечить воспаление в пазухах носа или восстановить нормальный сон – и боль начинает стихать. В некоторых случаях хорошо помогают блокады ветвей тройничного нерва.
Обязательно берите с собой на прием результаты ранее выполненных исследований, мы тщательно изучим их, при необходимости выполним недостающие исследования. Что может понадобиться из диагностики:
- МР-томография головного мозга, тканей лица и/или шеи. На МР-томограммах хорошо видны мозговые центры тройничного нерва и его область выхода (корешок), кровеносные сосуды, околоносовые пазухи.
- Рентгеновская компьютерная томография челюстей и лица. На компьютерных томограммах видны в деталях кости, челюсти и зубы, пазухи носа. РКТ помогает в диагностике нарушений структуры костных каналов ветвей тройничного нерва.
- Панорамный снимок верхней и нижней челюстей (ортопантомограмма) или прицельные рентгеновские снимки зубов.Такие рентгенограммы позволяют судить о причинах повреждения челюстных ветвей нерва. Видны кисты корней зубов, выход пломбировочного материала за верхушку зуба, переломы корней зубов.
- Анализы крови на наличие вирусного воспаления тройничного нерва. Подозрение на присутствие вируса и слабый иммунитет, как причину его активности, нетрудно проверить с помощью анализа крови.
- Электромиография – метод исследования проведения импульсов по нервам. Электромиография тройничного нерва помогает установить наличие/отсутствие и уровень нарушения проведения импульсов по нерву (кора мозга, ствол мозга или ветви нерва).
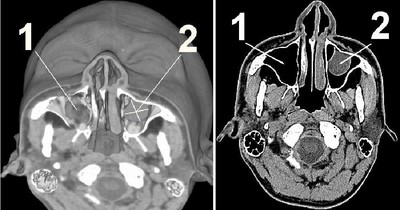 Киста пазухи вызывала боль во второй ветви тройничного нерва (компьютерная томограмма). 1 – нормальная гайморова пазуха. 2 – киста гайморовой пазухи.
Киста пазухи вызывала боль во второй ветви тройничного нерва (компьютерная томограмма). 1 – нормальная гайморова пазуха. 2 – киста гайморовой пазухи.
Вам потребуется осмотр неврологом.
Лечение – какие лекарства помогут подавить симптом
Конкретный метод лечения таких симптомов, как сухой кашель, сопровождающийся болью в грудине напрямую зависит от причины его возникновения. Даже если причиной болезни служит обычная вирусная инфекция, например сезонный грипп, его неправильное лечение может привести к серьёзным осложнениям. Назначать лечение при сухом кашле, сопровождающемся даже незначительной болью в грудной клетке должен только врач.
Классификация кашля на основе провоцируемого заболевания
Чтобы выздоровление стало быстрым, важно создать организму подходящие условия для этого. В первую очередь, воздух в помещении должен быть прохладным и влажным
Температура воздуха не должна быть выше, чем 20 – 22 С°, а оптимальная влажность не менее 60%. Это поможет не засохнуть мокроте в дыхательных путях.
При лечении сухого кашля важно пить много жидкости. Это способствует эффективному увлажнению слизистой и разжижению мокроты
Более жидкую мокроту намного легче откашлять, из-за чего она не застаивается в лёгких. Обильное тёплое питьё – это важный элемент лечения даже при непродуктивном сухом кашле. Это помогает увлажнить слизистую и вовремя восполнить потери жидкости из-за повышенной температуры.
Схема подбора методики медикаментозного лечения заболеваний с симптомом кашля
Как избавиться от боли в легких и сильного кашля медикаментозным способом
Частая причина возникновения таких симптомов – это растяжение мышц после серьёзных физических нагрузок. В этом случае стоит обратиться за помощью к хирургу. Он назначит согревающую мазь, уменьшающую боль в мышцах
Если же сухой кашель вызван воспалительным процессом в дыхательных путях, важно сделать его продуктивным
Чаще всего сухой кашель вызван воспалительным процессом в дыхательных путях, важно сделать его продуктивным. Для этого используются отхаркивающие или комбинированные препараты, способствующие лёгкому отходу мокроты
Если же сухой кашель вызван неинфекционными болезнями, такими как туберкулёз или астма, он становится непродуктивным. В этом случае сухой кашель и боль в грудине посередине сильно изматывают, мешая есть и спать. Чтобы облегчить состояние, врач назначит специальные препараты, блокирующие кашлевой рефлекс.
Народными средствами
Применять народные средства для лечения сухого кашля, сопровождающегося болью можно только если эти симптомы вызваны вирусной инфекцией. Они могут служить прекрасным дополнением к медикаментозному лечению, назначенному специалистом. Лучше всего, если это будет обильное тёплое питьё, облегчающее сухой кашель.
Домашний чай из трав не только эффективно увлажняет слизистую, но и улучшает самочувствие. Лучшими вариантами пополнения запасов жидкости в организме могут быть:
- чай с лимоном;
- чай с малиной;
- компот из сухофруктов;
- ягодный морс;
- травяной чай.
Отличным напитком при сухом кашле может стать подогретый сок из фруктов или ягод: апельсиновый, яблочный, смородиновый, виноградный. Это отличный источник витаминов для ослабленного болезнью организма.
Симптомы
Главным симптомом межреберной невралгии являются боли в области ребер, имеющий острый жгучий характер, иногда тупые.Боли могут развиваться приступообразно или появляться периодически.При приступах боль может быть интенсивной и усиливаться при кашле, чиханье,движениях туловища. Боль как правило локализуется области нижних ребер и может иррадиировать в плечо, в руку, что часто делает похожим такие приступы боли с кардиалгией. От болей в сердце боль при межреберной невралгии отличается более постоянным характером интенсивности болей, и отсутствием изменений со стороны сердечно -сосудистой системы ( изменение пульса, давления ). Кроме того, кардиогенная боль не усиливается при движении туловища и нет локальной болезненности в области ребер. Боль при межреберной невралгии может сопровождаться вегетативными проявлениями ( побледнением или покраснением кожи, потоотделением ), фасцикуляциями мышечных групп, нарушением чувствительности в области боли ( онемение).Пальпация области паравертебральных точек в межреберных промежутках в области прикрепления ребер к грудины может быть болезненной.Иногда боли при межреберной невралгии могут иррадиировать в поясницу и симулировать почечную колику.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ В ДИАГНОСТИКЕ КАРДИАЛГИИ
На основании жалоб больного, истории его жизни и заболевания врач формулирует предварительный диагноз. В дальнейшем его необходимо подтвердить данными объективных исследований, даже в том случае, если симптомы в точности соответствуют типичной клинической картине. Ошибок в дифференциальной диагностике сердечной боли и межреберной невралгии быть не должно, так как лечение при этих заболеваниях требуется различное.
Электрокардиография При подозрении на коронарогенную патологию сердца проводится электрокардиография. Этот метод позволяет выявить нарушения сердечного ритма и функции проводящей системы сердца, характерные для инфаркта миокарда и ишемической болезни сердца. В последнем случае изменения на ЭКГ в покое может не быть, для подтверждения диагноза может быть проведена ЭКГ с нагрузкой.
Коронарография Для уточнения характера и локализации сужения просвета сосудов сердца проводится коронарография – ренгенологическое исследование сосудов сердца с использованием контрастного вещества. По распределению контраста судят о наличии и степени сужения коронарной артерии и определяют наличие показаний к оперативному лечению: баллонной пластике, стентированию или аортокоронарному шунтированию.
Эхокардиография При подозрении на некоронарогенную патологию проводится ЭхоКГ – ультразвуковое исследование сердца, которое позволяет определить толщину стенок и объем сердечной камеры, оценить работу клапанной системы и визуализировать работу сердца в реальном времени. С помощью этого метода выявляются врожденные и приобретенные пороки сердца, воспалительные изменения перикарда и кардиомиопатии.
Томография позвоночника Если исключена патология сердца и других органов грудной клетки выполняют компьютерную или магнитнорезонансную томографию грудного отдела позвоночника. Оценивают состояние и взаимное расположение позвонков и межпозвоночных дисков и наличие новообразований.
Причинами болей в грудной клетке невралгического характера может быть:
— Остеохондроз грудного отдела позвоночника; — Протрузия или грыжа межпозвоночного диска; — Травмы и опухоли; — Поражения позвоночника при туберкулезе и сифилисе; — Спондиллез с разрастанием остеофитов.
1.Общие сведения
Языкоглоточным называют один из парных черепных нервов. Свое название эта (IХ) пара получила в связи с теми функциями, которые она контролирует: активность шилоглоточной мышцы, чувствительность вкусовых пупырышков прикорневой части языка, секреторная деятельность околоушной железы, а также тактильная чувствительность ряда структур органов слуха и полости рта.
Термин «невралгия» переводится как «нервная боль» или «боль в нерве». Нейрогенные болевые синдромы отличаются специфическим характером (боль, как правило, пронзительная, в ощущениях похожая на растянутый во времени удар электрическим током), значительной выраженностью и упорностью: невозможно найти вынужденную позу, слабо действуют обычные анальгетики и пр.
Подобный синдром, обусловленный изолированным поражением языкоглоточного нерва, в клинической практике встречается очень редко – его статистическая частота составляет один случай примерно на 620 000 человек. Среди пациентов преобладают мужчины, а в возрастном срезе – лица старше 40 лет.
Диагностика
При классических проявлениях диагностика межреберной невралгии не представляет затруднений ( например, при последствиях опоясывающего лишая). Но учитывая возможность появления болей в области ребер вследствие многочисленных заболеваний нередко приходится проводить тщательное обследование. Диагноз межреберной невралгии может выставлен на основании истории жалоб пациента (характер болей, локализация, интенсивность, длительность болей, наличие иррадиации, усиление болей при движениях туловища) внешнего осмотра (наличие деформаций позвоночника), наличие болезненности при пальпации в области прикрепления ребер к грудине или паравертебральных точек в грудном отделе позвоночника. При необходимости дифференцировать с кардиальным характером болей необходимо проведение ЭКГ. Для выявления дегенеративных изменений в позвоночнике применяются такие инструментальные методы исследования как рентгенография, КТ, МРТ. Кроме того, для диагностики остеопороза необходимо провести денситометрию. Для выявления степени повреждения нервных волокон может быть использовано ЭМГ. Лабораторные обследования и УЗИ могут быть назначены для диагностики как ревматологических заболеваний, так и эндокринных нарушений или заболеваний почек. Подход к диагностике межреберной невралгии должен быть основан на исключении в первую очередь соматических причин болей (заболевания сердца, заболевания почек,эндокринные заболевания).
Межреберная невралгия. Лечение
В Институте традиционной восточной медицины разработаны эффективные методики, которые позволяют с успехом лечить межреберную невралгию. Благодаря комплексному применению методов физиотерапии и рефлексотерапии восточной медицины в сочетании с фитопрепаратами удается:
- надежно устранить боли в груди,
- снять воспаление,
- предупредить возобновление симптомов межреберной невралгии,
- устранить боли в спине,
- снять мышечные спазмы и улучшить подвижность спины, повысить физическую активность,
- остановить разрушение межпозвонковых дисков, улучшить состояние позвоночника,
- улучшить подвижность спины, повысить физическую активность,
- предотвратить осложнения грудного остеохондроза (протрузию диска, межпозвонковую грыжу) и других заболеваний позвоночника,
- нормализовать иннервацию и функции внутренних органов,
- улучшить гормональный фон,
- повысить местный и общий иммунитет,
- улучшить качество жизни и работоспособность.
Лечение межреберной невралгии в восточной медицине направлено на устранение причины болевого синдрома и проводится индивидуально, после проведения тщательной диагностики.
Лечение невроза
В основе лечения любого типа невроза лежит избавление пациента от негативного влияния психотравмирующего фактора. Для этого необходимо или убрать негативную ситуацию (что иногда сделать невозможно), или изменить отношение человека к ней таким образом, чтобы он перестал воспринимать ее как травмирующую. Именно поэтому главная роль в лечении неврозов отводится психотерапии. Но для достижения положительного эффекта лечение должно быть комплексным, т.е. включать в себя и сеансы психотерапии, и прием необходимых препаратов.
Для лечения неврозов применяю различные методы психотерапии. Это может быть психокоррекция, арт-терапия, когнитивный тренинг или когнитивно-поведенческая терапия. Положительное влияние на пациента оказывает релаксация. В отдельных случаях к больному может быть применен гипноз.
Нейротрансмиттерная природа возникновения невроза является основополагающим фактором для медикаментозного лечения. Обычно у него вспомогательные функции, которые помогают пациенту лучше себя контролировать и закрепляют эффект психотерапии. Если у больного наблюдаются такие состояния, как депрессивное, тревожное, фобия, астеническое, то то ему обычно назначают уже известные антидепрессанты, например, Анафранил, Имипрамин, Деприм, и препараты нового поколения — Флуоксетин, Циталопрам, Сертралин. В легких случаях невроза назначают седативные препараты на основе лекарственных растений и мягкие транквилизаторы. При более тяжелых расстройствах — бензодиазепиновые транквилизаторы, такие как клоназепам или алпразолам.
Холодные руки у подростка. Холодные руки у ребёнка дошкольного и младшего школьного возраста
Если рассматривать холодные руки у ребенка, которому от 5 до 7 лет, то их причиной может быть дистония. На самом деле нет ничего страшного – как раз в этом возрасте дети активно развиваются и растут. Как правило, кровеносные сосуды не всегда успевают за таким быстрым темпом развития. В данном случае специалисты рекомендуют родителям следить за рационом своего ребенка, в котором должно быть как можно больше витаминосодержащих продуктов, а также продуктов с большим количеством минералов.
Если холодные руки наблюдаются с 12 до 17 лет, то это может свидетельствовать о том, что дистония до сих пор присутствует, и упускать ее из виду не стоит. Здесь нужно принять меры.
Среди родителей бытует мнение, что у ребенка холодные конечности по той причине, что он переживает стресс или сильно устает в школе. Но как показывает практика, данное утверждение имеет только частичную обоснованность. Если внимательно следить за проблемой, то есть возможность предотвратить дальнейшее появление вегетативного криза. В случае если избежать данного явления не удалось, то решить проблему можно с помощью лекарственных средств.
Нежелательно подбирать лекарства самому – здесь нужна консультация специалиста. В противном случае у ребенка может развиваться привыкание к лекарству, и в дальнейшем он не сможет без него обходиться.
В некоторых случаях холодность рук может быть связанна не со стрессом или заболеваниями, а с тем, что ребенок перемерзает. Часто встречаются ситуации, когда у него в связи с простудными заболеваниями поднимается температура тела, но руки при этом остаются по-прежнему холодными. Как правило, как только ребенок полностью выздоравливает, все становится на свои места, проблема холодных рук исчезает.
Причины холодных рук и ног
Малыш подрос. Его двигательная активность перестала быть такой однообразной, как у грудничка. Он с удовольствием играет с друзьями в подвижные игры, может некоторое время провести у экрана телевизора при просмотре мультиков. Некоторые дети не прочь порисовать или полепить из пластилина. С последним занятием иной раз случаются трудности – пластилин, как истинный южанин (чьей родиной является солнечная Италия), совершенно не переносит холод и не слушается холодных детских ручек. А почему же они такие холодные?
В этот период становление организма продолжается, ребёнок интенсивно растёт, системы и органы формируются, но асимметрично: одни стремительно вырываются вперёд, другие догоняют, но с существенным опозданием.
К последним часто относятся мышцы и кровеносные сосуды, в то время как костная система интенсивно набирает рост. Причины холодных рук могут быть следующими:
- Слишком прохладная температура помещения, где пребывает ребёнок: это может быть, как домашняя комната, так и комната специального детского учреждения (аудитория кружка, помещение группы детского сада, школьного класса, иные помещения, где ребёнок пребывает гостем). Средняя нормальная температура помещений для дошкольников варьируется в пределах 22–25°C.
- Воздействие влажности на руки ребёнка: вода, а в особенности в состоянии льда и снега, способна как резко разогревать конечности, так и резко остужать их как только её воздействие прекращается. Дети возраста 3–10 лет очень любят играть в игры с водой. Её температуру следует постоянно контролировать, так как систематическое воздействие холодной воды может впоследствии пагубно отразиться на здоровье суставов.
- Недосыпание, к которому в зимнее время присоединяется влияние короткого дня, уменьшающее выработку интерферонов и серотонина, которые непосредственно отвечают за обмен веществ и иммунные функции.
- Одежда, не соответствующая климату помещения или улицы.
- Тесные или не соответствующие размерам ребёнка одежда и обувь.
- Хождение дома босиком или без обуви в прохладное время.
- Долгое неподвижное сидение на одном месте: часто руки детей становятся холодными после долгих настольных игр, рисования, плетения и др.
- Потребление сильно холодных продуктов питания и напитков.
- После спортивных занятий или подвижных игр, в особенности, если они сопровождаются весёлым смехом и криками (при интенсивном баловстве), которые повышают температуру тела и приводят к повышению влаги, дети потеют и вследствие этого, конечности отдают температуру быстрее других частей тела.
- Если имела место детская травма конечностей, то их остужение является комплексной реакцией на неё (запотевание под гипсом, слишком туго сделанная повязка, влияние охлаждающих приспособлений (льда) или лекарственных средств и т. д.). В этом случае ввиду синхронного расположения кровеносных сосудов, равномерно охладятся обе конечности: и травмированная, и здоровая.
Симптомы межреберного невроза
Правильно поставить диагноз может только врач после полного обследования организма. Однако, характерными симптомами, которые помогут самим распознать межреберного невроза, являются:
- произвольно подергивающиеся мышцы;
- болевые ощущения между ребрами, в области лопаток и поясницы;
- дискомфорт при кашле, чихании и резких движениях. Боль может быть острой, тупой или ноющей;
- онемение в месте повреждения нервных волокон;
- во время пальпации ребер, грудины и поясничного отдела болевые ощущения могут усиливаться.
Невроз ребер по симптоматике схож с болезнями сердца, желудка и легких. Но основным отличительным симптомом этого заболевания является постоянная ноющая боль, которая может усиливаться при резких движениях, пальпации, чихании или кашле. Эти болезненные ощущения не может снять ни одно обезболивающее средство.