Тромбофлебит подкожных вен
Содержание:
- Чем и как лечить острый тромбофлебит
- Тромбофлебит или тромбоз?
- Лечение тромбозов вен
- Диагностика
- Стадии геморроя:
- Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
- Внутренний геморрой
- Что такое тромбоз
- Чем опасно варикозное расширение вен: возможные осложнения болезни
- Чтобы кровь по венам бежала…
- Основные причины тромбоза вен
- История заболевания
- Клеить или резать?
- Другие рецепты на основе пчелиного подмора
- Этиология. Факторы риска тромбофлебита
- Диагностика и лечение тромбофлебита и тромбоза в «МедикСити»
- Тромбофлебит – причины
- Диета при тромбозе вен
- Факторы риска развития варикоза
- Какой период вывода Диазепама?
Чем и как лечить острый тромбофлебит
Лечение тромбофлебита будет зависеть от той стадии, на которой находится заболевание. Существует консервативное лечение или активная хирургическая тактика. Какой метод выберет доктор, зависит от его знаний, квалификации и опыта лечения острого тромболебита. В нашей клинике проводится комплексное лечение острого тромбофлебита:
- постоянное ношение компрессионного трикотажа;
- противовоспалительные препараты и мази;
- препараты для разжижения крови;
- лечение лазером;
- лечение РЧА.
Лечение острого тромбофлебита лазером в нашей клинике
При одновременном применении всех этих методов, мы получаем хорошие результаты, а пациенты занимаются своми обычными делами, не отрываясь от работы и семьи. Часто мы сталкиваемя с пациентами, которые применяют народные методы лечения тромбофлебита. Эти методы не помогут устранить тромбофлебит нижних конечностей, симптомы которого очень неприятны, а только усугубят положение больного.
Тромбофлебит или тромбоз?
Если тромбы образуются в глубоких венах нижних конечностей, то мы говорим не о тромбофлебите, а о тромбозе. В чем же различие этих двух заболеваний?
Тромбофлебит — заболевание, возникающее в основном в результате травмирования стенки вены. Оно сопровождается воспалением, которое вместе с замедлением тока крови и вызывает формирование кровяных сгустков. Тромбоз вен нижних конечностей — заболевание, вызванное нарушением работы свертывающей системы крови. Оно не связано с варикозом, а также ему не предшествуют повреждения вен, хотя наличие травм повышает риск тромбоза. А опасность для организма оно представляет не меньшую, чем тромбофлебит, так как существует возможность перекрытия кровотока или отрыва тромба.
В числе факторов, способствующих развитию тромбоза, можно выделить:
- пожилой возраст
- повышение массы тела, снижение двигательной активности
- прием оральных контрацептивов
- беременность (в этот период у женщины могут меняться свертывающие свойства крови)
- курение
- хирургические операции
Лечение тромбозов вен
Медикаментозное лечение
Прямые антикоагулянты: Гепариннизкомолекулярные гепариныКлексан, Фрагмин, Фраксипарин. Непрямые антикоагулянты: Варфарин, КумадинТромболитики или ферментные препараты, относящиеся к антикоагулянтам: Стрептокиназа, УрокиназаГемореологически активные препараты: Рефортан, Реосорбилакт, Реополиглюкин Неспецифические противовоспалительные средства (НПВС) Диклофенак и Кетопрофен
Хирургическое лечение
Показания к операции
- На участке, где образовался тромб, возникло воспаление, развился тромбофлебит.
- Высокая опасность отрыва тромба и развития тромбоэмболии легочной артерии.
- Тромб распространяется вверх по глубоким венам.
- Тромб не прикреплен в стенке вены (флотирующий тромб).
Противопоказания к операции
- Острая стадия тромбоза, когда есть риск появления новых послеоперационных тромбов.
- Тяжелые болезни сердечно-сосудистой системы.
- Острый период инфекционных заболеваний.
Виды операцийОперация Троянова–ТренделленбургаУстановка кава-фильтраТромбэктомия – операция по удалению тромба из вен
Диагностика
Боль в члене при эрекции нередко является проявлением серьезных заболеваний, способных нарушить репродуктивное здоровье мужчины. В некоторых случаях нарушения в целом могут угрожать здоровью и жизни пациента (например, при инфекционных заболеваниях или тромбозе). Именно поэтому возникновение болевого синдрома – весомый повод для обращения к специалисту.
Первый прием уролога-андролога начинается со сбора анамнеза (истории болезни) пациента. Для этого врач выясняет у мужчины обстоятельства заболевания:
- Как долго длится болевой синдром, и с каким моментом связано его появление (например, после удара, урологической процедуры, перенесенного заболевания)
- Имеются ли сопутствующие проявления (повышение температуры тела, резь при мочеиспускании, выделения из уретры и т.д.).
- Характер боли (тянущая, режущая, острая, тупая).
После сбора необходимых данных уролог осматривает половой член и проводит пальпацию. При этом врач может выявить отечность и гиперемию тканей полового члена, сужение крайней плоти, наличие патологических выделений из уретры, скоплений патологического секрета под крайней плотью, сыпи на коже и других проявлений инфекционных и неинфекционных заболеваний.
Для того, чтобы исключить простатит, уролог проводит ректальное обследование предстательной железы.
После сбора первичных данных пациент направляется на дополнительные исследования:
- анализы крови и мочи;
- мазок из уретры;
- УЗИ органов мочеполовой системы;
- УЗИ органов мошонки;
- Допплерографию сосудов полового члена
- МРТ малого таза.
Полученные в ходе исследований данные помогут специалисту определить истинную причину боли в паху при эрекции. В соответствии с установленным диагнозом подбирается оптимальное лечение.
Стадии геморроя:
- 1-я стадия определяется выделением крови из заднего прохода без выпадения геморроидальных узлов;
- 2-я стадия характеризуется выпадением геморроидальных узлов с самостоятельным вправлением в анальный канал (с кровотечением или без);
- 3-я стадия характеризуется периодическим выпадением узлов с необходимостью их ручного вправления в анальный канал (с кровотечением или без него);
- 4-я стадия характеризуется постоянным выпадением геморроидальных узлов вместе со слизистой оболочкой прямой кишки и невозможностью вправления в анальный канал (с кровотечением или без него).
| Стадии | Симптомы | Клиника | |
|
1-я стадия |
Кровотечения, дискомфорт |
Геморроидальные узлы не выпадают из анального канала. Сосудистый рисунок слизистой оболочки усилен. |
|
|
2-я стадия |
Кровотечения, выпадение узлов, зуд, слизистые выделения |
Узлы выпадают, но самостоятельно вправляются в анальный канал. |
|
|
3-я стадия |
Кровотечения, выпадение узлов, анальный зуд, слизистые выделения |
Выпадение геморроидальных узлов требует ручного пособия для их вправления в анальный канал. |
|
|
4-я стадия |
Кровотечения, постоянное выпадение узлов, зуд, дискомфорт, недержание сфинктера, болевой синдром |
Постоянное выпадение и невозможность вправления геморроидальных узлов в |
Возникает логичный вопрос, с какой целью разработана классификация геморроя? Ответ прост: для того, чтобы определить дальнейшую тактику лечения.
Сегодня в медицинской практике широко распространены малоинвазивные методы лечения геморроя, применяемые как в амбулаторных условиях, так и в стационаре. К ним относятся инфракрасная фотокоагуляция, склеротерапия, лигирование геморроидальных узлов латексными кольцами, перевязка геморроидальных сосудов под контролем ультразвуковой допплерометрии и другие. Применение малоинвазивных методов в амбулаторных условиях способствует успешному лечению большинства больных геморроем.
На поздних стадиях заболевания выполняется операция (геморроидэктомия), направленная на радикальное удаление трех основных коллекторов кавернозной ткани, являющихся основой геморроидальных узлов.
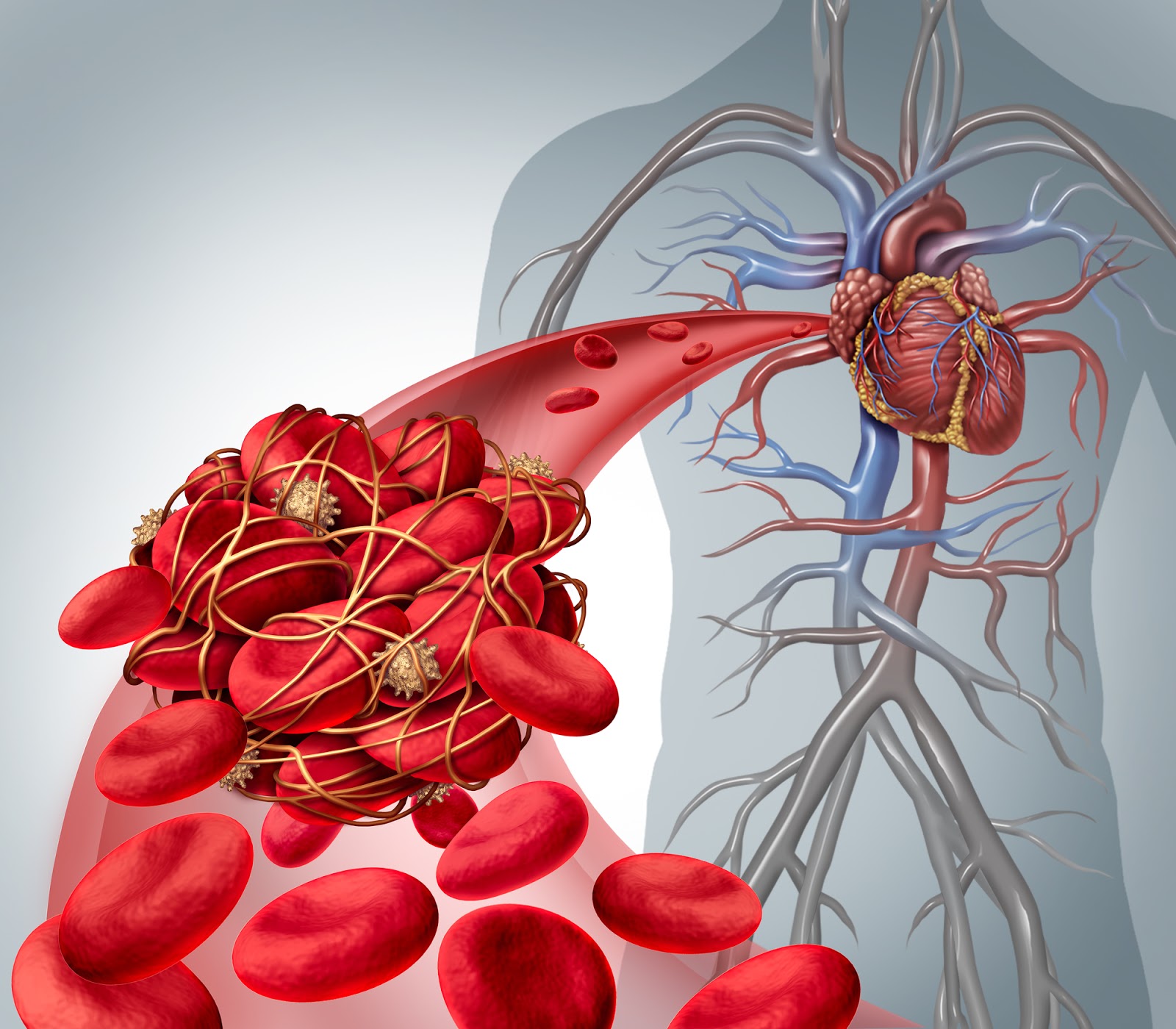
Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
Тромбофлебит вен нижних конечностей (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен) — все это названия одного из самых серьезных осложнений варикозной болезни нижних конечностей.
Острые патологические состояния, связанные с кровеносными сосудами, могут принести массу неприятностей. Одним из таких заболеваний является тромбофлебит (острый варикотромбофлебит, тромбоз поверхностных вен), который обычно наблюдается на нижних конечностях, а игнорирование лечения может принести человеку опасные осложнения, вплоть до летального исхода.
Как возникает тромбофлебит на ногах
Тромбофлебит (варикотромбофлебит, тромбоз поверхностных вен) является серьезным заболеванием, во время которого наблюдается воспалительный процесс стенок кровеносных сосудов с образованием тромба, вследствие чего конечность становится опухшей (отекает).
Внутренний геморрой
При внутреннем геморрое у больного появляются геморроидальные узлы, которые визуально практически незаметны. Они расположены под слизистой оболочкой прямой кишки (т.е. внутри анального канала в месте его перехода в прямую кишку) вследствие выпячивания стенок кровеносных сосудов. Обычно внутренние геморроидальные узлы безболезненны.
Признаки геморроя данного типа на начальной стадии — это небольшие кровяные выделения, которые можно обнаружить на туалетной бумаге после дефекации.
При этой форме заболевания тоже может возникать геморроидальный тромбоз.
1
A.M.I. HAL-Doppler II — аппарат для лечения геморроя
2
A.M.I. HAL-Doppler II — аппарат для лечения геморроя
3
Аппарат для проведения аноскопии
Для внутреннего геморроя характерны следующие признаки:
- выделение крови после дефекации;
- боль во время и (или) после дефекации;
- чувство неполного опорожнения кишечника;
- выпадение геморроидальных узлов;
- появление объемных образований;
- чувство дискомфорта и зуд в области ануса и т.д.
Геморроидальный тромбоз, выпадающие геморроидальные узлы – симптомы запущенного геморроя. Не доводите ситуацию до осложнений, не занимайтесь самолечением! Если появился хоть один из симптомов проктологического заболевания, срочно обратитесь к врачу-колопроктологу! На ранних стадиях геморрой лечится за 1 день с помощью малоинвазивных методик.
Что такое тромбоз
Тромбоз это образование кровяного сгустка внутри сосуда. Тромбоз вен возникает в сосудах, несущих кровь от периферии к сердцу и к легким. При формировании тромбов возникает препятствие оттоку крови. Иногда от тромбов в венах могут отрываться фрагменты, которые попадая сначала в сердце, а затем в легкие, вызывают опасное для жизни состояние – тробоэмболию легочной артерии. Тромбы могут возникать в венах и артериях. Здесь мы коснемся вопросов диагностики тромбозов вен нижних конечностей
Тромбоз глубоких вен нижних конечностей наиболее частое состояние, вызывающее смертельно опасные осложнения, поэтому очень важно в кратчайшие сроки диагностировать это заболевание для того, чтобы быстро назначить лечение
Чем опасно варикозное расширение вен: возможные осложнения болезни
Тромбофлебит – опасное для жизни состояние. При нем в венах формируются тромбы, которые могут отрываться и закупоривать легочные сосуды, что приводит к инфаркту миокарда. Если поражается крупный сосуд, возможен летальный исход.
Венозный тромбоз – закупорка сосуда сгустком крови. Проявляется болью в конечности, которая усиливается при физической нагрузке, отеком.
Тромбоэмболия легочной артерии – перекрытие просвета легочной артерии оторвавшимся тромбом. Смерть может наступить в первые 30 минут. Если же тромб небольшой, то возникает инфаркт легкого, пациенту требуются реанимационные мероприятия. Состояние сопровождается пневмонией и хронической сердечной недостаточностью.
Трофические язвы – уплотнение подкожной клетчатки, потемнение и истончение кожи с последующим появлением язвы. Такие язвы существуют длительно, не реагируют на лечение, закрываются очень медленно.

К чему может привести варикоз
Чтобы кровь по венам бежала…
Напоследок хотим предложить вам несколько полезных советов:
- Не сидите «нога на ногу»;
- При длительном сидении, например за столом, кладите ноги на маленькую скамеечку;
- Во время ночного или дневного отдыха подкладывайте под ноги подушку, чтобы стопы и голени оказались немного выше уровня сердца;
- Путешествуя на машине, желательно каждые 1,5–2 часа останавливаться, выходить из машины, делать несколько приседаний и 10–15 минут ходить вокруг;
- Если велика вероятность проявления болезни, не принимайте горячих ванн, не посещайте баню и сауну;
- Избегайте перегрева ног и солнечных ожогов;
- Не носите тесную обувь и обтягивающую одежду.
Основные причины тромбоза вен
Множество факторов, часто в комбинации, ведут к возникновению тромбоза глубоких вен. Все факторы можно разбить на приобретенные и врожденные.
Приобретенные факторы – например травмы, прием некоторых лекарственных препаратов. Врожденные – анатомические особенности строения венозного русла, нарушения системы свертывания крови, мутации. Частым пусковым механизмом тромбоза служит длительный венозный застой, например после поездок в автобусе на дальние расстояния, при трансконтинентальных перелетах, после длительного постельного режима.
Наиболее часто встречающиеся состояния, угрожающие развитием тромбоза:
- Снижение скорости кровотока в венах. Снижению скорости кровотока в венах способствует повышение вязкости крови и повышение венозного давления. Повышенная вязкость крови возникает при обезовоживании или при увеличенном количестве форменных элементов крови – например при полицитэмии (увеличении количества эритроцитов). Повышенное давление в глубоких венах ног возникает при сдавлении нижней полой вены. Наиболее часто это состояние наблюдается у беременных и у онкологических больных. Также снижение скорости кровотока в венах ног возникает при длительных поездках в автомобиле или при полетах на самолете. В этом случае вынужденная обездвиженность выключает работу «мышечной помпы» — мускулатуру голеней, сокращение которой приводит к выталкиванию крови из глубоких вен в направлении к сердцу.
- Анатомические отклонения. Чаще всего анатомические отклонения приводят к тромбозам нижней полой вены и подвздошных вен. Например при сужении или отсутствии нижней полой вены. Также известен синдром Кокетта, при котором возникают тромбозы в левой подвздошной вене из-за того, что она сдавливается одноименной артерией.
- Механические повреждения вен. Повреждение вен, например при операциях, может привести к тому, что на поверхности вен начинают вырабатываться факторы, способствующие свертыванию крови и наоборот, ослабляться действие противосвертывающих факторов. Также механические повреждения могут происходить при родах (повреждение подвздошных вен).
- Общие факторы риска. Наиболее значительные независимые факторы риска венозного тромбоза – возраст старше 75 лет, онкологические заболевания, предшествующие тромбозы, наличие острого инфекционного заболевания.
Суммарно факторы риска тромбоза глубоких вен:
- Возраст
- Неподвижное положение в течение 3 дней и более
- Беременность и послеродовый период
- Время после больших операций в течение 4 недель
- Длительные поездки в автомобиле или в самолете (более 4 часов) и последующие 4 недели
- Рак
- Предшествующие эпизоды тромбоза вен
- Инсульт
- Острый инфаркт миокарда
- Застойная сердечная недостаточность
- Сепсис
- Нефротический синдром
- Язвенный колит
- Спинальная травма
- Политравма
- Ожоги
- Переломы костей ног
- Системная красная волчанка
- Синдром Бехчета
- Гомоцистеинурия
- Истинная полицитэмия
- Тромбоцитоз
- Наследственные нарушения системы свертывания/антикоагуляции
- Дефицит антитромбина III
- Дефицит протеина С
- Дефицит протеина S
- Мутация протромбина 20210А
- Фактор V Лейдена
- Дисфибриногенэмия и нарушения активации плазминогена
- Внутривенное введение лекарств
- Прием противозачаточных средств
- Повышенный уровень эстрогенов (например в менопаузе)
- Индуцированная гепарином тромбоцитэмия
- Курение
История заболевания
История варикоза началась во времена Византии, Древнего Египта, ветхозаветного Израиля, о чем свидетельствуют археологические раскопки. В самые разные эпохи люди пытались лечить эту болезнь, в частности этим занимались Авиценна и Гиппократ. Во второй половине 19 века русские и немецкие доктора заговорили об эффективности лигирования большой подкожной вены.
Так выглядит варикоз нижних конечностей
В начале 20 века в России проводились очень травматичные операции, во время которых глубоко рассекались ткани бедра и голени, повреждались вены, которые потом перевязывались, нервные окончания, артерии, лимфатические протоки. Заживление шло очень долго, оставались большие и заметные шрамы.
Зарубежные врачи в 1908 году предложили удалять большую подкожную вену и ввели в практику зонд из металла, который снижал травмирование пациента. Это был первый шаг к малоинвазивной хирургии.
Прорыв произошел, когда появилась возможность делать рентгенографию. Впервые ее сделали по поводу варикоза в 1924 году. При этом в вену вводился контраст на основе раствора бромида стронция. Потом появился ультразвук, и методика еще более усовершенствовалась.
В конце 90-х годов 20 века появилась лазерная терапия, что стало современным прорывом в лечении варикоза.
Посмотрите наше видео, в котором врач клиники доктора Груздева подробно рассказвает о том, что такое варикозная болезнь:
Клеить или резать?
Склеротерапия вен
- Стоимость: 6 500 руб.
- Продолжительность: 20-60 минут
- Госпитализация: Госпитализация не требуется
Подробнее
Страницы современных журналов пестрят рекламой о безоперационном болезни, так называемой «». Однако, к сожалению, лишь редкие формы этой патологии ликвидируются нехирургическим путем. Радикальным методом остается операция. Склеротерапия (введение в расширенные вены «склеивающих» веществ) лишь дополняет, но не заменяет лечение варикозной болезни.
Страх перед болью, большими послеоперационными рубцами порой заставляет пациентов отказываться от оперативного вмешательства. Безусловно, операция – это определенный риск, однако риск получить осложнения, отказавшись от операции — намного выше. Бытует мнение, что хирургическая операция не приводит к стойкому положительному результату, и варикозные вены появляются вновь даже после ее проведения. Это не совсем так. Дальнейшее течение болезни зависит от типа строения венозной системы. Существует группа больных, которые после операции «забывают» о своих венах. Другая же замечает появление новых расширенных протоков. Этого не надо бояться. Регулярное посещение флеболога позволит вам избавиться от этих неприятностей. И в этом случае склеротерапия занимает ведущее место.
Другие рецепты на основе пчелиного подмора
Существует несколько вариаций приготовления пчелиного подмора для применения в лечебных целях. Главный ингредиент можно комбинировать с другими полезными веществами. Это позволит повысить эффективность лечения.
Рецепт отвара из подмора пчел
Отвар на основе пчелиного подмора помогает стабилизировать артериальное давление и очистить организм от вредных веществ. Его нередко используют и для выведения паразитов. В некоторых случаях отвар применяют в целях ускорения процесса похудения.
Ингредиенты:
- 50 г подмора;
- 500 мл кипятка.
Процесс приготовления:
- Сырье заливают горячей водой и ставят на огонь.
- После закипания подмор необходимо варить на медленном огне в течение двух часов.
- После снятия с огня отвар настаивают под крышкой еще два часа.
Полученное средство принимают по 100 мл два раза в день. Прием длится один месяц. После проведения лечебного курса необходимо сделать перерыв длительностью 10 дней.
Экстракт пчелиного подмора
Экстракт пчелиного подмора можно приобрести в аптеке в готовом виде. Но также можно изготовить его в домашних условиях. В качестве основы выступает любое растительное масло.
Компоненты:
- 1 ст. л. измельченного подмора;
- 1 ст. растительного масла.
Процесс приготовления:
- Тельца пчел заливают необходимым количеством предварительно разогретого масла.
- Емкость закупоривают и тщательно встряхивают в течение 20 минут.
- Уже через 4-5 часов настаивания продукт готов к применению.
Экстракт используют для изготовления аппликаций. Они эффективно справляются с болями в позвоночнике. Перед применением экстракт разогревают на водяной бане. Небольшой кусочек ткани пропитывают масляной смесью и прикладывают к больному месту. После проведения процедуры эту область необходимо промокнуть мокрым полотенцем.
Внимание! Иногда для приготовления целебного экстракта подмор слегка обжаривают.
Мазь на подморе
Мазь из пчелиного подмора считается действенным многофункциональным лечебным средством. Она обладает способностью ускорять регенерацию тканей и снимать болевые ощущения. Мазь нередко используют при псориазе и экземе. Она снимает раздражение и отечность. Чтобы достичь необходимого результата, мазь следует использовать на протяжении длительного времени.
Компоненты:
- 25 г пчелиного подмора;
- 100 г вазелина.
Процесс приготовления:
- Пчелиный подмор измельчают до порошкообразного состояния в ступе.
- Полученную смесь смешивают с вазелином.
- Перед применением мазь необходимо слегка разогреть на водяной бане.
Мазь эффективно справляется с тромбофлебитом и варикозным расширением вен. Ее разрешено использовать в профилактических целях. Мазь необходимо наносить на проблемную область дважды в день. Срок лечения составляет 21 день.
Этиология. Факторы риска тромбофлебита
Наиболее строгим фактором риска венозного тромбоза является перенесенный ранее подкожный тромбофлебит или другие проявления венозных тромботических осложнений, таких как тромбоз глубоких вен и тромбоэмболия легочных артерий. Другими провоцирующими тромбоз факторами являются перенесенные хирургические вмешательства, варикозная болезнь, длительная иммобилизация, онкологические заболевания, ваксулит (болезнь Бюргера).
БЕРЕМЕННОСТЬ Повышенная вероятность возникновения тромбофлебита наблюдается на протяжении большей части беременности, и также примерно 6 недель после родов. Это отчасти связано с повышенной адгезивностью тромбоцитов и частично из-за снижения фибринолитической активности. Вероятность тромбофлебита во время беременности потенцируется при наличии других факторов риска, например такими как наследственная тромбофилия.
ЭСТРОГЕННАЯ ТЕРАПИЯ Еще одним потенциальным фактором риска тромбофлебита является применение эстрогенов в терапевтических целях или прием гормональных контрацептивов. Исследования показывают, что при использовании пероральных контрацептивов с высоким эстрогеном риск тромбофлебита увеличивается в 3-12 раз.
Диагностика и лечение тромбофлебита и тромбоза в «МедикСити»
В клинике «МедикСити» Вам помогут при любых имеющихся у Вас проблемах с сосудами-венами и артериями. Наши специалисты владеют всеми консервативными и хирургическими методиками для лечения сосудистых заболеваний, мы работаем на лучшем в своем классе оборудовании.
1
МРТ в МедикСити
2
УЗИ сосудов в МедикСити
3
Консультация флеболога в МедикСити
«Золотым стандартом» диагностики тромбофлебита являются ультразвуковые методы диагностики (допплерография и дуплексное ангиосканирование вен). При необходимости могут быть назначены МРТ или рентгенография сосудов, а также другие исследования. Программу обследования индивидуально подбирает врач-флеболог во время консультации.
Способ лечения тромбофлебита, в зависимости от состояния пациента, определяет врач-флеболог. Лечение может быть как консервативным (применяется в большинстве случаев), так и хирургическим.
Консервативное лечение включает в себя особый двигательный режим (с бинтованием пораженной конечности с помощью эластичных бинтов), прием антикоагулянтов, сосудистых препаратов, антибиотиков и др. Обязательный пункт в схеме лечения – компрессионная терапия (причем компрессионное белье должно быть качественным, подобранным индивидуально).
Хирургическое лечение (флебэктомия) позволяет сократить сроки лечения и, как правило, оказывается наиболее результативным. Назначают его не всем и только по данным комплексного обследования.
Поскольку в большинстве случаев тромбофлебит — это следствие запущенного варикоза, то после операции потребуется комплексное лечение варикозного расширения вен.
Тромбофлебит – причины
Образование сгустков крови является основной причиной воспаления вены. Ниже приводится список факторов риска, которые могут привести к образованию тромба.
- Повреждение стенки вены (травмы, операции)
- Изменение скорости кровотока по венам (при варикозной болезни)
- Использование противозачаточных таблеток (если есть предрасположенность)
- Постельный режим в течение длительного периода (малоподвижный образ жизни)
- Диабет (ІІ типа)
- Дефицит витаминов в крови, например, дефицит витамина B-12
- Тромбофилии (наследственные генетические заболевания)
Активное движение способствует циркуляции, которая препятствует слипанию клеток крови.
Диета при тромбозе вен
Диетическое питание при тромбозе направлено на достижение 3-х целей:
- снижение веса;
- укрепление стенки сосудов;
- снижение вязкости крови.
ряд рекомендаций
- Выпивайте минимум 2 литра жидкости в день.
- Употребляйте растительную клетчатку: овощи, фрукты, отруби.
- Включите в пищу продукты, богатые антиоксидантами, для защиты внутренней оболочки сосудов:
- витамин С: шиповник, черная смородина, сладкий перец, белокочанная капуста, облепиха, шпинат, чеснок, цитрусовые, укроп, петрушка.
- витамин Е: проросшие зерна пшеницы, семена подсолнечника, авокадо, орехи, печень, листья мяты, спаржа, отруби, капуста брокколи, горох, фасоль, кукурузное и оливковое масло, рыбий жир и жирные сорта рыбы.
- бета-каротин: кедровые орехи, ананасы, морковь, щавель, зелень, говяжья печень, арбузы.
- Флавоноиды укрепляют сердце и стенку сосудов, повышают их тонус и устраняют застой крови. К ним относятся:
- рутин или витамин Р: шпинат, клубника, ежевика, абрикосы, малина, гречка, грецкие орехи, капуста, салат, помидоры, виноград, зеленые листья чая, рута.
- гесперидин: мандарины, шиповник, ежевика.
- Медь необходима для синтеза эластина, укрепляющего стенки сосудов. Ее много в говяжьей печени и морепродуктах: кальмарах, креветках, крабах, мидиях.
- Особенно полезны для разжижения крови лук, чеснок, имбирь, вишня, клюква и черника.
Ряд продуктов придется ограничить:
- Животные жиры. Их много в колбасе, сосисках, сливочном масле, яичнице, коже домашней птицы, утке и в свином сале.
- Сливки, концентрированное молоко, жирные сыры, сметана.
- Кондитерские изделия: торты с масляным кремом, пирожные, бисквиты, шоколадные конфеты и ириски, сливочное мороженое.
- Блюда, приготовленные во фритюре: чипсы, картофель фри.
- Кофе, шоколад.
- Майонез, соусы на сливках.
- Алкоголь.
Факторы риска развития варикоза
- Наследственность. Слабость стенок вен передается детям. Если у обоих родителей варикоз, то для ребенка вероятность заболеть составляет 90 %. Если только у одного – 60 %.
-
Беременность. Во время беременности варикоз провоцируют три фактора:
- Изменение гормонального фона – выработка большого количества прогестерона. Этот гормон расслабляет мышцы, поэтому вены становятся более уязвимыми.
- Давление матки, которая увеличивается в размерах. В связи с этим ухудшается отток крови из ног.
- Увеличение количества крови в среднем на 20-30 %. Венозные клапаны не выдерживают такой нагрузки, особенно если они были слабыми от природы.
- Ожирение и просто большой избыточный вес, который сопровождается нарушением липидного обмена. Этот процесс вызывает сосудистые патологии.
- Неправильное питание – преобладание жареной пищи, жирного, фастфуда, жиров животного происхождения, молочных жиров. Бесконтрольное потребление соли и сахара, полуфабрикатов.
- Гормональный фон – всплеск выработки гормонов может ослаблять мышечный слой стенок вен, что расширяет просвет сосуда и препятствует нормальному смыканию клапанов.
- Неправильная одежда, отрицательно влияющая на кровообращение. Негативно сказываются на состоянии вен брюки, которые давят в талии, стягивающие пояса, слишком обтягивающие джинсы, ткань которых лишена эластичности.
- Обувь на высоком каблуке, из-за которой вены работают на пределе. Это связано с тем, что неравномерно распределяется нагрузка – основная ее часть приходится на передний отдел стопы, сосуды которого испытывают слишком сильное давление. Женщины, которые носят обувь на высоком каблуке, обычно отмечают, что к вечеру ноги болят, ноют, отекают. Это первые признаки начинающегося варикоза.
Какой период вывода Диазепама?
Продолжительность абстиненции диазепам определяется несколькими факторами, в том числе:
- Частотой и продолжительностью употребления диазепама;
- Уровнем наркотической зависимости и толерантности;
- Полом человека, возрастом и уникальностью реакции препарата на метаболизм;
- Одновременное наличие других психических заболеваний (Эс).
Наиболее интенсивный вывод диазепа с устранением симптомов длится 5-7 суток, но может достигать до 3-4 недель после последнего употребления диазепама. Лечение (синдрома после острой абстиненции) может затянуться на несколько месяцев. Некоторые люди сообщают, что реабилитация от бензодиазепинов после острой абстиненции может, длится от 3 до 6 месяцев или даже лет. Мозгу необходимо время для реанимирования изменений, которые он перетерпел в ходе диазепам зависимости. До сих пор, нет единого мнения, сколько времени необходимо, а продолжительность реабилитации варьируется в зависимости от общего состояния здоровья человека.