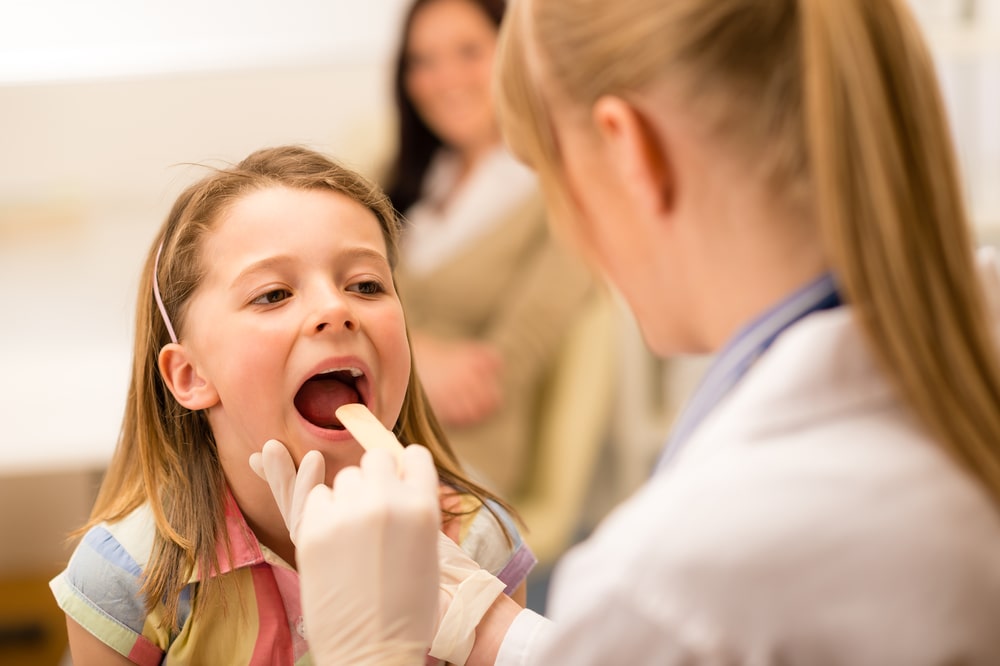
Одиночные и множественные кисты печени — причины возникновения, диагностика и лечение
Содержание:
Особенности психосоматики
Как уже отмечалось выше, психосоматические нарушения представляют собой набор симптомов, возникающих в ответ на стрессовую ситуацию. Это могут быть единичные проявления, например, слабость, головокружение или боль в области груди. Но часто психосоматика проявляется в виде отдельных заболеваний. К таким можно отнести язвенный колит, ревматоидный артрит, астму бронхиальную и другие патологические состояния. Под влиянием некоторых жизненных обстоятельств психика человека и его нервная система дает сбой, организм не в состоянии приспособиться к окружающей обстановке, и тогда возникают различные заболевания.
Но как именно возникают психосоматические заболевания? Человеческий организм в стрессовой ситуации начинает ускоренную выработку гормонов, отвечающих за экстренное реагирование в момент опасности. Дофамин, адреналин и норадреналин ускоряют все физиологические процессы (усиливается моторика желудка и почек, ускоряется сердцебиение и дыхание становится более частым). Поскольку органам и мышцам в этот момент требуется больше кислорода, то кровоток, а значит и давление, в сосудах значительно увеличивается.
Когда человек оказывается в безопасности, у него должен произойти выплеск эмоций и нормализоваться работа сердечно-сосудистой системы. Но если таковой разрядки не происходит, то спазм сосудов сохраняется, и развивается артериальная гипертензия. В современных условиях человеку приходится часто сдерживать свои эмоции, особенно негативной окраски (агрессию), что неизбежно сказывается на изменениях во внутренних органах.
С какими заболеваниями может быть связано
- Эхинококкоз печени
- Желчнокаменная болезнь
- Абсцесс печени
- Травмы живота
Кисты печени более чем в половине случаев сочетается с поликистозным поражением почек, а иногда и поджелудочной железы.
Осложнения солитарных кист печени разнообразны, они значительно отягощают заболевание и сопровождаются яркой клинической симптоматикой. Чаще наблюдаются нагноение, разрыв и кровоизлияния в стенку или полость кисты.
Большие кисты печени, содержащие около 5-10 л жидкости, могут вызывать механическую желтуху вследствие сдавления внепеченочных желчных путей.
Множественные кисты с развитием холангита наблюдаются обычно у детей и лиц молодого возраста. Такие кисты вызывают боль типа печеночной колики, а также желтуху холестатического типа и волнообразную лихорадку.
Виды
По происхождению кисты выделяют две основные группы:
- паразитарные – кистозные образования, которые возникли вследствие проникновения и жизнедеятельности в организме паразитов, они являются личиночной стадией ленточных червей. В свою очередь делятся на два типа: альвеококковые и эхинококковые.
- непаразитарные – кистозные образования, возникшие вследствие воздействия разнообразных факторов.
По количеству кистозных узелков разделяют:
- одиночные;
- множественные.
По происхождению:
- истинные (врожденные). К ним относятся поликистоз, кистофиброз и солитарные кисты, внутренняя поверхность выстелена эпителием.
- ложные (приобретенные) – имеют внутреннюю поверхность из фиброзно-измененной ткани.
M05-M14 Воспалительные полиартропатии[править | править код]
M05 Серопозитивный ревматоидный артритправить | править код
- M05.0 Синдром Фелти
- M05.1 Ревматоидная болезнь легкого J99.0*
- M05.1 Ревматоидный васкулит
- M05.3 Ревматоидный артрит с вовлечением других органов и систем
- M05.8 Другие серопозитивные ревматоидные артриты
- M05.9 Серопозитивный ревматоидный артрит неуточненный
M06 Другие ревматоидные артритыправить | править код
- M06.0 Серонегативный ревматоидный артрит
- M06.1 Болезнь Стилла, развившаяся у взрослых
- M06.1 Ревматоидный бурсит
- M06.3 Ревматоидный узелок
- M06.4 Воспалительная полиартропатия
- M06.8 Другие уточненные ревматоидные артриты
- M06.9 Ревматоидный артрит неуточненный
M07* Псоаритические и энтеропатические артропатииправить | править код
- M07.0 Дистальная межфаланговая псориатическая артропатия L40.5
- M07.1 Мутилирующий артрит L40.5
- M07.2 Псориатический спондилит L40.5
- M07.3 Другие псориатические артропатии L40.5
- M07.4 Артропатия при болезни Крона K50.-
- M07.5 Артропатия при язвенном колите К51.-
- M07.6 Другие энтеропатические артропатии
M08 Юношеский артритправить | править код
- M08.0 Юношеский ревматоидный артрит
- M08.1 Юношеский анкилозирующий спондилит
- M08.1 Юношеский артрит с системным началом
- M08.3 Юношеский полиартрит серонегативный
- M08.4 Пауртикулярный юношеский артрит
- M08.8 Другие юношеские артриты
- M08.9 Юношеский артрит неуточненный
M10 Подаграправить | править код
- M10.0 Идеопатическая подагра
- M10.1 Свинцовая подагра
- M10.1 Лекарственная подагра
- M10.3 Подагра, обусловленная нарушением почечной функции
- M10.4 Другая вторичная подагра
- M10.9 Подагра неуточненная
M11 Другие кристаллические артропатииправить | править код
- M11.0 Отложение гидроксиапатита
- M11.1 Наследственный хондрокальциноз
- M11.1 Другой хондрокальциноз
- M11.8 Другие уточненные кристаллические артропатии
- M11.9 Кристаллическая артропатия неуточненная
M12 Другие специфические артропатииправить | править код
- M12.0 Хроническая постревматическая артропатия
- M12.1 Болезнь Кашина-Бека
- M12.1 Ворсинчато-узелковый синовит пигментный
- M12.3 Палиндромный ревматизм
- M12.4 Интермиттирующий гидроартроз
- M12.5 Травматическая артропатия
- M12.8 Другие уточненные артропатии, не классифицированные в других рубриках
M13 Другие артритыправить | править код
- M13.0 Полиартрит неуточненный
- M13.1 Моноартрит, не классифицированный в других рубриках
- M13.8 Другие уточненные артриты
- M13.9 Артрит неуточненный
К каким докторам обращаться, если у Вас кисту печени
- Гастроэнтеролог
- Гепатолог
- Хирург
Поликистоз печени следует заподозрить у людей старше 30 лет при значительно увеличенной печени с узловатой поверхностью, хоть и без явных признаков нарушения функции. Обнаружение пальпируемой опухоли, смещающейся при дыхании вместе с печенью, является важным симптомом кисты этого органа.
Важную информацию дают эхолокация печени и компьютерная томография. Радиоизотопное сканирование в значительной степени заменено другими методами визуализации. Эхолокационное исследование позволяет осуществлять диагностику уже в детском возрасте. С помощью КТ с контрастированием и МРТ проводится дифференциальная диагностика с опухолями печени.
Для исключения эхинококкоза используют серологические реакции.
Окончательно диагноз подтверждается при лапароскопии или во время оперативного вмешательства.
Когда показана операция по удалению матки?
Теперь рассмотрим те случаи, когда операция по удалению матки неизбежна.
- Размеры узлов больше 12 недель, опухоль давит на близлежащие органы: мочевой пузырь, кишечник.
- Быстрый темп роста узлов — размеры матки увеличиваются до шести месяцев беременности всего за четыре недели или меньше.
- Из-за миомы у женщины начинаются сильные маточные кровотечения.
- Ткани в миоматозных узлах отмирают, становятся омертвевшими.
- Некроз узла.
- Миома матки и аденомиоз одновременно.
Раньше при наличии таких показаний один единственный выход — полное удаление матки (гистерэктомия). Но достижения современной медицины позволяют делать наиболее щадящие операции, оставляя женщинам шансы на нормальную жизнь и возможность в будущем иметь детей. Есть несколько видов таких операций. Самым распространенным является миомэктомия. При данном типе оперативного вмешательства врач старается удалить непосредственно только сам узел миомы, не травмируя при этом матку. Миомэктомию проводят тремя способами, выбор которых зависит от величины миомы, ее типа и месторасположения.
Лапароскопический — в брюшной стенке делается несколько небольших проколов, через которые и производят иссечение узлов.
Гистероскопический — делается при помощи специального инструмента, который вводят в матку через влагалище.
Эти два способа операций по удалению узлов на сегодняшний день считаются наиболее востребованными и щадящими. После них не остается следов, сохраняется репродуктивная функция женщины, восстановление после хирургического вмешательства не занимает много времени.
Но когда рост узлов не удается остановить никакими из вышеперечисленных способов, врачам приходится прибегать к самой крайней и радикальной мере — гистерэктомии, полному удалению матки.
Современная медицина предлагает женщинам еще один очень деликатный и щадящий способ лечения миомы матки — эмболизацию маточных артерий. Этот метод уникален тем, что врачи блокируют кровоток в тех сосудах, которые питают миому, подача крови к узлам прекращается и они рассасываются.
Лечение кисты печени в домашних условиях
В домашних условиях лечение кисты печени не проводиться. В послеоперационном периоде рекомендовано на протяжении полугода соблюдать строгую диету, а потом придерживаться щадящей диеты в течение жизни. Первое время после операции следует избегать тяжелых физических нагрузок. Рекомендуется обязательно проведение УЗИ каждые полгода, а затем не реже чем один раз в год.
Образование кист печени в ряде случаев, как и развившийся поликистоз, оценивается медиками без неблагоприятного прогноза, болезнь обычно не уменьшает продолжительности жизни. У больных с массивным и распространенным процессом, при котором происходят замещение и дегенерация большей части паренхимы печени, рискует развиться печеночная недостаточность.
При сочетанном поликистозе печени и почек прогноз обычно определяется тяжестью поражения почек, а скончаться больные могут от явлений почечной недостаточности.
Клиническая картина
Клинически кисты печени размером до 3 см никак себя не проявляют и являются случайной находкой на УЗИ (Ультразвуковое исследование — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн). При кистах огромных размеров появляются боли (переживание, связанное с истинным или потенциальным повреждением ткани) в правом подреберье без связи с физической перегрузкой, приемом еды. При нарушении оттока желчи возникает синдром (совокупность симптомов с общим патогенезом) желтухи. Более небезопасными отягощениями являются разрыв кисты с мощным кровотечением, при разрыве паразитической кисты наступает инфекционно-токсический шок, нагноение кисты.
Классификация
По происхождению кисты печени могут быть непаразитарными и паразитарными. Паразитарные кисты формируются при заражении эхинококком. Эхинококкоз — хоть и опасное, но достаточно редкое заболевание, поэтому далее речь пойдет преимущественно о непаразитарных кистах печени.
Кроме того, кисты могут быть истинные и ложные. Истинная киста печени — врожденное образование. Формируется из желчного протока, потерявшего связь с желчным деревом. Стенки истинной кисты сформированы билиарным эпителием, а ее содержимое — это раствор электролитов, производимый эпителиальными клетками. Ложная киста — это приобретенное, вторичное новообразование, которое может сформироваться после травмы или воспаления. Стенкой ложной кисты служит не эпителий, а фиброзно (рубцово) измененные ткани печени.
M65-M68 Поражения синовиальных оболочек и сухожилий[править | править код]
M65 Синовиты и теносиновитыправить | править код
- M65.0 Абсцесс оболочки сухожилия
- M65.1 Другие инфекционные тено синовиты
- M65.1 Кальцифицирующий тендинит
- M65.3 Щелкающий палец
- M65.4 Теносиновит шиловидного отростка лучевой кости
- M65.8 Другие синовиты и теносиновиты
- M65.9 Синовит и теносиновит неуточненный
M66 Спонтанный разрыв синовиальной оболочки и сухожилияправить | править код
- M66.0 Разрыв подколенной кисты
- M66.1 Разрыв синовиальной оболочки
- M66.1 Спонтанный разрыв сухожилий разгибателей
- M66.3 Спонтанный разрыв сухожилий сгибателей
- M66.4 Спонтанный разрыв других сухожилий
- M66.5 Спонтанный разрыв неуточненных сухожилий
M67 Другие поражения синовиальных оболочек и сухожилийправить | править код
- M67.0 Короткое пяточное сухожилие приобретенное
- M67.1 Другая контрактура сухожилия влагалища
- M67.1 Синовиальная гипертрофия, не классифицированная в других рубриках
- M67.3 Мигрирующий синовит
- M67.4 Ганглион
- M67.8 Другие уточненные поражения синовиальной оболочки и сухожилия
- M67.9 Поражение синовиальной оболочки и сухожилия неуточненное
Осложнения и последствия кисты печени
Пациентов волнует, какие последствия при кисте в печени могут развиться в ближайшей перспективе.
После полной резекции солитарной кисты вероятность рецидива очень низкая при соблюдении рекомендуемой гастроэнтерологом-гепатологом диеты и всех рекомендаций.
После проведения пункции кисты риск её повторного возникновения либо появления аналогичного новообразования рядом очень велик.
При отсутствии адекватной терапии могут развиться такие осложнения, как:
- разрыв кисты;
- кровотечение из кисты;
- воспаление тканей вокруг кисты;
- печёночная недостаточность;
- попадание паразитов в брюшную полость.
Киста печени — причины
Кисты печени зачастую бывают врожденными. Этот означает, что кисты образовались до рождения, когда ребенок развивался в утробе матери. Кисты печени также могут возникать в любой момент жизни человека по причинам, которые ученые еще не обнаружили. Согласно исследованию, у женщин чаще развиваются кисты печени, чем у мужчин.
Инфицирование ленточным червем Echinococcus также может привести к образованию кист печени. Эти паразиты присутствуют у сельскохозяйственных животных. Человек может заразиться эхинококком при контакте с фекалиями этих животных. Инфицирование эхинококком известно как эхинококкоз. Это заболевание может также вызвать кисты в легких, почках, мозге и других органах по всему телу.
Поликистоз печени является еще одним состоянием, которое может вызвать кисты печени. Поликистоз печени — это редкое генетическое заболевание, которое зачастую проявляется без каких-либо признаков.
Другие причины кисты печени —рак печени и травма печени.
Киста печени — чем опасна
Редко кисты печени могут вырасти настолько, что начинают влиять на функцию близлежащих органов. Например, очень большая киста может препятствовать кровотоку в нижней полой вене — главной вене, которая несет кровь назад к сердцу. В этом случае врач может порекомендовать операцию по удалению кисты. Кисты печени обычно доброкачественные, тем не менее, около 5% кист печени являются кистозными опухолями. Очень редко эти кистозные опухоли могут озлокачествляться и распространяться за пределы печени. Из-за этого врачи обычно рекомендуют операцию, чтобы полностью удалить кистозную опухоль.
Причины кист слюнных желез
Чаще всего киста слюнной железы формируется из-за затрудненного или вообще прекращенного оттока секрета из слюнных желез. Это может произойти по нескольким причинам: из-за закупорки протока слизистой пробкой, облитерации из-за стоматита, сиаладенита или другого воспаления, травмирования железы разрушенным зубом или протезом, обструкции камнем слюнной железы, из-за рубцового сужения, внешней компрессии опухолью и т.п.
Также существует мнение, что некоторые кисты слюнных желез — врожденные, и развиваются из рудиментарного протока, отшнуровавшегося еще во время формирования плода в утробе матери.
Часто диагностируемые кисты печени
Билиарная киста печени из собственных протоков появляется во внутриутробном периоде. Провоцирующим фактором является воспаление желчных путей на этапе эмбриогенеза. Происходит сбой в делении тканей, из-за чего появляются как доброкачественные, так и злокачественные новообразования.
Солитарная киста печени представлена единичной камерой с серозным содержимым. Не влияет на гепатобилиарную функцию, но требует динамического наблюдения. Дермоидные развиваются из эпителия. Ретенционные провоцирует нарушение оттока желчи.
Опасны и приобретенные единичные кисты. К их причинам относятся: перенесенные операции, травмы брюшной полости. В таких случаях происходит разрыв сосудистой стенки. Крупная гематома может лопнуть, мелкие нагнаиваются.
Врожденные множественные кисты печени ― это наследственный поликистоз, прогрессирующий с возрастом, делая печень многокамерной. Генетическая патология сопровождается поликистозом почек. Встречаются комбинации с аневризмой (риск инсульта), слабостью двустворчатого клапана (сердечная недостаточность).
Паразитарные кисты появляются при глистной инвазии. К печеночным паразитам относится: альвеококк, эхинококк, описторх, аскариды. Последние находятся в печени на стадии личинки. После созревания спускаются в кишечник.
Фокальная узловая гиперплазия (ФУГ)
Фокальная узловая гиперплазия (ФУГ) считается вторым (после гемангиом) наиболее распространенным доброкачественным новообразованием печени. По данным ряда авторов, ФУГ встречается у 0,9-5% населения, в 5-20% случаев может сочетаться с кистами и гемангиомами. Согласно литературным данным, ФУГ, не имея признаки опухоли, входит в группу доброкачественных гепатоцеллюлярных опухолей эпителиальной природы. Это одиночное, округлое, неинкапсулированное образование с нарушенной печеночной архитектоникой, разделенное септами, достигающими центрального рубца. Средние размеры очага – 5,7 см (от 1,5 до 12,0 см). Установлено, что ФУГ не склонна к кровоизлияниям и не имеет злокачественного потенциала. Обычно опухоль является случайной находкой при диагностических исследованиях. Узлы малых размеров, как правило, бессимптомны. Крупные опухоли могут вызывать боли в животе.
При нативном УЗИ в большинстве случаев ФУГ визуализируются с трудом, отображаясь в виде участка округлой формы с четкими контурами, изоэхогенной или незначительно гипо- или гиперэхогенной структуры. По мнению некоторых авторов, в диагностике ФУГ контрастное УЗИ является более информативной в отличие от других методов диагностики. Появление эхоконтрастных препаратов второго поколения значительно расширило возможности метода
Это позволяет дифференцировать различные типы опухолей, учитывая их характер васкуляризации, имеющего важное значение в дифференциальной диагностике очаговых образований печени. Повышенная васкуляризация опухоли в сочетании с характерным рисунком «колеса со спицами» является патогномоничным признаком ФУГ (71,4%)
При этом частота обнаружения «питающей» артерии опухоли увеличивается до 98%. Чувствительность и специфичность УЗИ с применением внутривенного контрастирования в диагностике ФУГ достигают 83 и 98% соответственно.
Гипоэхогенное образование в печени — доброкачественная фокальная нодулярная гиперплазия. В литературе описывают, что для нее характерен центральный рубец (белая стрелка).
В-режим. В IV сегменте печени, выходя на контур печени, деформируя его, визуализируется тканевой плотности гипоэхогенное, несколько неоднородное по эхоструктуре образование размерами 50 х 40 мм, неправильной формы, с четкими ровными контурами.
Судороги икроножных мышц ночью – причины и лечение
Причины мышечных спазмов мы уже разобрали. Пока не найдена специфическая терапия этого состояния, но существует несколько способов справиться с судорогами; однако, как всегда, не забудьте обсудить их с вашим врачом :
- Выполните легкие упражнения перед сном (например, несколько минут на беговой дорожке или велотренажере )
- Упражнения на растяжку и массаж перед сном
- Избегайте диуретиков ( а также кофеин и алкоголь , которые вызывают обезвоживание организма)
- Используйте добавки магния (но будьте осторожны, чтобы не переусердствовать, так как магний может быть токсичным при передозировке )
- Витамин В12 (если вы страдаете недостатком этого витамина в организме )
- Можно попробовать миорелаксанты (мидокалм)
- Препараты, влияющие на нейропатическую боль (например, габапентин )
- Блокаторы кальциевых каналов ( часто используемые для лечения гипертонии и мигрени ). Однако эти препараты могут вызвать гипотонию и др. нежелательные эффекты.
- Для исправления водно-электролитного дисбаланса пейте достаточное количество воды во время интенсивных физических нагрузок. Кальций можно восполнить употреблением препаратов кальция и магния. Но если Вы предпочитаете натуральные средства, то лучше всего Вам подойдет светлое кунжутное масло. Кунжутное масло содержит наибольшее количество кальция из всех известных нам продуктов. Вы не любите масло? Тогда ешьте побольше творога и других молочных продуктов!
Быстрая помощь при спазмах в ногах
Но если икры ног сводит судорогой, что делать в тот момент? Встаньте и походите босиком. Если это не помогает, опустите ноги в очень горячую воду, только не обожгитесь, пожалуйста; или согрейте ноги любым другим способом. Обычно тепловые процедуры снимают судороги в икроножных мышцах довольно быстро. Не надо колоть мышцы иголками, как советуют некоторые целители. Это не поможет! Выпейте горяченького чая или молока, укутайте ноги потеплее и постарайтесь, чтобы они находились пониже.
Если причины судорог в ногах ночью возраст за 50, то избегайте приподнятого положения ног. Этим нарушается нормальное артериальное кровоснабжение мышц и могут появиться спазмы. Можно насыпать в носки горчицу, которая будет прогревать подошвы и снимать спазмы в мышцах стопы.
Большинство пациентов, обычно, не страдают другими заболеваниями, которые могли бы вызвать судороги в икрах ног. Но при частом появлении судорог все равно обратитесь к врачу, чтобы сделать хотя бы самые минимальные исследования для собственного душевного спокойствия. Даже простая проверка артериального давления и анализа крови может быть достаточна, чтобы определить, есть ли у Вас факторы риска, есть заболевания периферических сосудов , или не больны ли Вы диабетом и электролитным дисбалансом.
Мы с вами теперь знаем много о том, как возникают судороги икроножных мышц ночью, их причины и лечение очень много. А теперь давайте отвлечемся и посмотрим веселый мультфильм про находчивый пылесос от моей любимой киностудии!
Актуальные проблемы здоровья: Советы и секреты от врача-эксперта
Как стать здоровым и радоваться жизни снова?
О сайте
Распространенные осложнения
Аваскулярная киста печени лишена кровоснабжения, отличительно раковых опухолей. Они не перерождаются, но несут другие риски для здоровья:
- нарушение пищеварения
- воспаление ЖКТ
- печеночная недостаточность
- инфицирование
При отсутствии лечения, страдают органы пищеварения. Присоединяются новые заболевания: гастрит, панкреатит, цирроз, энтероколит, ЖКБ.
Инфекционная киста печени нагнаивается, вызывает некроз тканей. Ее разрыв осложняется септическим воспалением брюшной полости ― перитонитом.
Застой и сгущение желчи ведет к появлению конкрементов. Камни перекрывают протоки, растягивают стенки. Перфорация может закончиться летально.
Солитарная киста на ножке имеет сосуды, поэтому при ее перекруте возникает острая ишемия. Отмирание тканей сопровождается гнойно-септическим процессом.
Этиология, патогенез, классификация
Заболевание клинически проявляется обычно в возрасте от 30 до 50 лет и встречается у женщин в 35 раз чаще, чем у мужчин. Различают истинные и ложные кисты печени. Первые имеют на внутренней поверхности полости покров, состоящий из эпителия желчных протоков. Считается, что они образуются за счет изменения протоков в эмбриогенезе с последующим их отключением от общего желчного дерева. Ложные кисты чаще являются следствием травмы. Основой стенки ложной кисты становится фиброзно-измененная ткань печени в месте повреждения или воспалительного процесса.
Жидкость, содержащаяся в кистах печени, чаще всего прозрачная, светлая или слегка желтоватая, в редких случаях — имеет примесь крови или желчи.
Эндовидеохирургические операции
Современная видеолапароскопическая техника позволяет получить высококачественное изображение печени, выявить патологические изменения в ней, выполнить прицельную биопсию и оперативное лечение. Приближение лапароскопа к объекту создает эффект его многократного увеличения, что открывает возможности детального, более полноценного изучения патологических очагов. Лапароскопические вмешательства производят после наложения пневмоперитонеума, который отодвигает переднюю брюшную стенку от органов брюшной полости и создает достаточные условия для выполнения различных хирургических манипуляций. Непаразитарные кисты печени, располагающиеся на ее передне-верхней, боковой и нижней поверхностях, хорошо визуализируются и вполне доступны для выполнения таких лапароскопических операций как наружное дренирование, фенестрация, резекция-вылущение и энуклеация кист.
Основные принципы безоперационного лечения миомы матки
Для того, чтобы вылечить миому матки без операции, конечно же приема одних только гормональных препаратов недостаточно. Нужно пройти полный курс консервативного лечения. А он включает в себя некоторые дополнительные меры.
Если в анамнезе присутствуют половые инфекции, их нужно обязательно пролечить. Женщина должна пересмотреть свой рацион питания, и в будущем придерживаться определенной диеты, а именно: как можно меньше жирных, жареных и мучных продуктов, и побольше овощей, фруктов, полезной и здоровой пищи.
- Стоит подумать и над укреплением иммунитета, применяя для этого специальные средства.
- Необходимо нормализовать обмен веществ.
- Если присутствуют нарушения психоэмоционального плана, надо пройти курс сеансов у психолога или психотерапевта.
- Если затяжные месячные стали причиной анемии, нужно обязательно заняться и ее лечением.
M15-M19 Артрозы[править | править код]
M15 Полиартрозправить | править код
- M15.0 Первичный генерализованный остео артроз
- M15.1 Узлы Гебердена с артропатией
- M15.1 Узлы Бушара с артропатией
- M15.3 Вторичный множественный артроз
- M15.4 Эрозивный остео артроз
- M15.8 Другой полиартроз
- M15.9 Полиартроз неуточненный
M16 Коксартроз править | править код
- M16.0 Первичный коксартроз двусторонний
- M16.1 Другой первичный коксартроз
- M16.1 Коксартроз в результате дисплазии двусторонний
- M16.3 Другие диспластические коксартрозы
- M16.4 Посттравматический коксартроз двусторонний
- M16.5 Другие посттравматические коксартрозы
- M16.6 Другие вторичные коксартрозы двусторонние
- M16.7 Другие вторичные коксартрозы
- M16.9 Коксартроз неуточненный
M17 Гонартроз править | править код
- M17.0 Первичный гонартроз двусторонний
- M17.1 Другой первичный гонартроз
- M17.1 Посттравматический гонартроз двусторонний
- M17.3 Другие посттравматические гонартрозы
- M17.4 Другие вторичные гонартрозы двусторонние
- M17.5 Другие вторичные гонартрозы
- M17.9 Гонартроз неуточненный
M18 Артроз первого запястно-пястного суставаправить | править код
- M18.0 Первичный артроз первого запястно-пястного сустава двусторонний
- M18.1 Другие первичные артрозы первого запястно-пястного сустава
- M18.1 Посттравматический артроз первого запястно-пястного сустава двусторонний
- M18.3 Другие посттравматические артрозы первого запястно-пястного сустава
- M18.4 Другие вторичные артрозы первого запястно-пястного сустава двусторонние
- M18.5 Другие вторичные артрозы первого запястно-пястного сустава
- M18.9 Артроз первого запястно-пястного сустава неуточненный
M19 Другие артрозыправить | править код
- M19.0 Первичный артроз других суставов
- M19.1 Посттравматический артроз других суставов
- M19.1 Вторичный артроз других суставов
- M19.8 Другой уточненный артроз
- M19.9 Артроз неуточненный