Корешковый синдром, лечение корешкового синдрома с помощью массажа, мануальной терапии и квантовых воздействий в сочетании с электростимуляцией
Содержание:
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
- 1 стадия. Толщина межпозвонковых дисков незначительно уменьшается. Симптомы практически отсутствуют, иногда возникает легкий дискомфорт в шее, например, при длительном пребывании в неудобной позе.
- 2 стадия. Высота диска становится еще меньше, начинается патологическое разрастание хрящевой ткани, возникают протрузии (выпячивания). Боль становится сильнее, к ней присоединяется скованность в шейном отделе.
- 3 стадия. Фиброзное кольцо, окружающее ядро диска, разрывается, формируется межпозвонковая грыжа. Позвоночный столб заметно деформируется, повышается риск вывихов и подвывихов позвонков. Боль приобретает постоянный характер, к ней присоединяются другие симптомы остеохондроза.
- 4 стадия. В позвоночном столбе происходят необратимые изменения: появляются костные разрастания, межпозвонковый диск замещается рубцовой тканью и теряет способность амортизировать нагрузку. Симптомы становятся выраженными и оказывают значительное влияние на образ жизни пациента и его самочувствие. Качество жизни снижается.
Вопрос-ответ:
Распорядок дня должен включать в себя обязательные пешие прогулки, тогда как прыжков и бега лучше избегать. Долго проводить время в сидячем положении противопоказано, полезно плавание – оно не только укрепляет мышечный тонус, но и снимает сковывающие тело спазмы. Вечером не лишним будет принять горячий душ (за исключением периода лечения шейного отдела во время обострения болезни)
Важно следить и за диетой. Употребляйте продукты, насыщенные магнием и кальцием – орехи, молочные и морепродукты, бобовые
Придется отказаться от алкоголя, так как он сбивает налаженную работу всей системы кровообращения.
Обычно прогревание идет на пользу пациенту, но после усиленного пропаривания вам придется отказаться от погружения в холодную воду. Выбегать разгоряченным на мороз также нельзя. Иначе возникнет обострение болезни. ОХЗ чувствителен к любым перепадам температуры, в том числе – и климатическим. К примеру, осенняя зябкость может негативно сказаться на самочувствии человека.
Если вовремя, при появлении первых признаков болезни, не начать курс лечения, то шея может перестать вас слушаться в буквальном смысле слова. И осложнения у этого заболевания достаточно серьезные. Есть риск появления протрузии — так называемого «выпячивания» межпозвонкового диска за пределы позвоночника, которое впоследствии способно приобрести форму грыжи. Могут травмироваться нервные корешки в области шеи. Или появиться остеофиты (костные наросты на позвонках).Осложнения часто представляют собой и ослабление мышц или парез – состояние, когда голова начинает свисать в сторону или вперед. В этом отделе в отростках шейных позвонков расположены позвоночные артерии, подпитывающие мозг кровью. Нарушение данной циркуляции крови – одно из самых серьезных явлений. Нежелание лечиться может привести к невралгии, глухоте и даже утрате зрения. Но если заняться решением вопроса еще на раннем этапе его развития, то болезнь можно предотвратить.
Это ортопедический фиксатор из гибкого материала, который используют для иммобилизации шеи при лечении шейного ОХЗ. Но носить такое приспособление для фиксации шеи долго нельзя, так как мышцы со временем могут ослабеть, и вы привыкнете непроизвольно наклонять голову в стороны без дополнительной поддержки.Воротник Шанца не позволяет позвонкам сместиться и сохраняет корректирующий эффект после сеанса массажа. Он принимает на себя вес головы и распределяет его в равной степени на ключицу и основание шеи. При этом голова остается в правильной позиции.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
-
- История пациента. Врач собирает подробную информацию о наличии любых предшествующих или текущих заболеваниях или состояниях, несчастных случаях или травмах, семейной истории и образе жизни. Это позволяет получить более полное представление о том, что может потребоваться для дальнейшего обследования.
- Физический осмотр. Врач на основании осмотра и пальпации определяет наличие аномалий, болезненных участков, а также диапазон движений и силу мышц шеи.

Сперлинг(Spurling) тест позволяет врачу определить, может ли компрессия шейного отдела позвоночника спровоцировать или (временно) ухудшить корешковые симптомы у пациента. Этот тест обычно проводится так: пациент наклоняет голову в сторону, где появились симптомы, а затем врач рукой оказывает мягкое давление на верхнюю часть головы. Этот процесс приводит к сужению фораминальных отверстий, откуда выходят нервные корешки и это приводит к воспроизведению корешковых симптомов, которые испытывал пациент. Если тест Сперлинга воспроизводит корешковые симптомы, то, вероятно, имеет место цервикальная радикулопатия.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Массаж
Для проведения сеанса массажа мы наносим на кожу гель «Радикулитный бальзам», в состав которого входит масло австралийского чайного дерева, ментол, камфара.
 |
|
Рис. 1. Нанесение на кожу геля |
Массажные движения делают от периферии к сердцу, для улучшения венозного и лимфатического оттока. Независимо от локализации (места) патологического процесса массируют пациента полностью, т.к. необходимо комплексное воздействие на все рефлексогенные зоны, что уменьшает возбуждение в коре головного мозга и подавляет болевую компоненту. Основная задача массажа — расслабить спастически сокращенные мышцы.
Массажисты используют такие приёмы, как поглаживание, вибрация, растирание, щипки, разминание мышц.
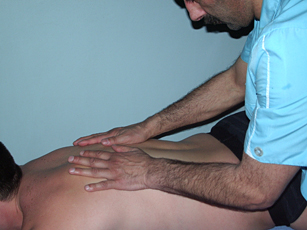
Рис. 2. Поглаживание |
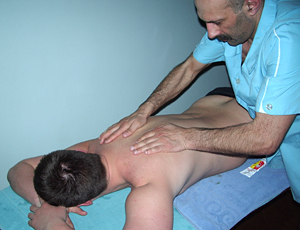
Рис. 3. Вибрация |
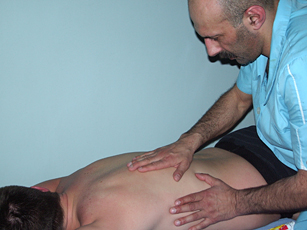
Рис. 4. Растирание |
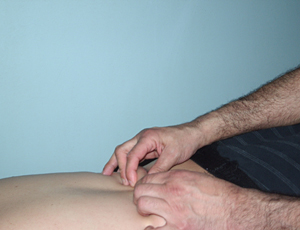
Рис. 5. Щипки |
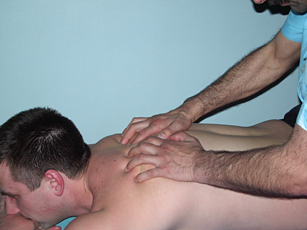
Рис. 6. Разминание мышц |
На крыловидных мышцах (трапециевидная, широчайшая мышца спины) применяется приём сочетанного воздействия (кончики пальцев подкладываются под мышцу спины и продвигаются по ходу мышечных волокон, тогда как другой рукой на них осуществляется разминание, вибрация и растирание).
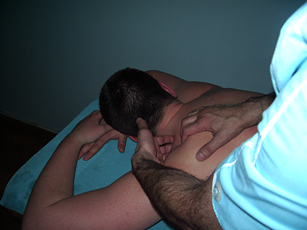 |
|
Рис. 7. Разминание, вибрация и растирание мышц (сочетанное воздействие) |
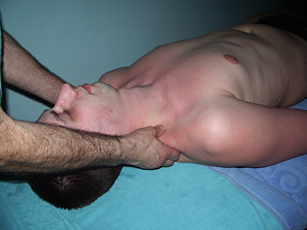
Воротниковую область массируют по ходу трапециевидных мышц от плечевых суставов к затылку, т.е. таким образом, чтобы кровь притекала к голове. Мышцы шеи и надплечий мы, чаще всего, массируем в положении пациента «на спине». В этой позиции они находятся в состоянии наибольшей расслабленности. Если имеется болевая контрактура с напряжением трапециевидной мышцы, мы не выполняем массаж воротниковой зоны в положении больного «сидя» или лежа на животе, т.к. трапециевидные мышцы ещё больше напрягаются и, по нашему мнению, эффективность массажа в этих условиях снижается
 |
|
Рис. 8. Массаж трапециевидных мышц |
Для улучшения лимфооттока, отделяют кожу и подкожную жировую клетчатку на дорзальной (спинной) части тела от остистых отростков позвоночника и рёбер «прокатыванием» по спине кожного валика от области ягодиц к затылку и плечевым суставам.
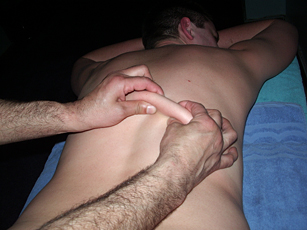
Рис. 9. «Прокатывание кожного валика» — восстановление лимфодренажа |
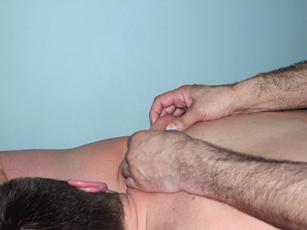
Рис. 10. «Прокатывание кожного валика» — восстановление лимфодренажа |
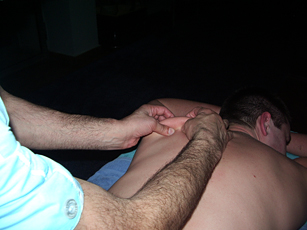
Рис. 11. «Прокатывание кожного валика» — восстановление лимфодренажа |
После общего массажа, концевыми фалангами пальцев оператор осуществляет точечный массаж зон болевых ощущений. Обостряя боль, массажист добивается усиления выработки эндорфинов и их воздействия на структуры головного мозга, в результате чего размыкается дуга болевого рефлекса.
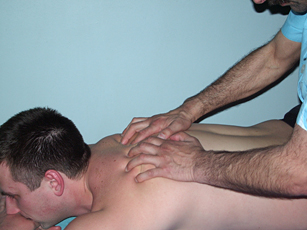
Рис. 12. Прессура кончиками пальцев для усиления болевых ощущений |
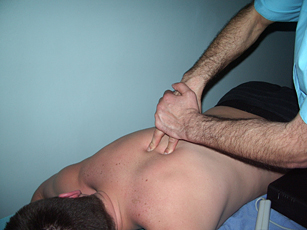
Рис. 13. Паравертебральный точечный массаж |
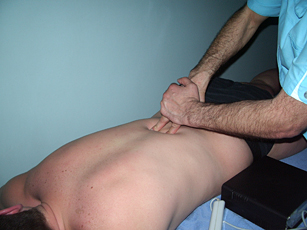
Рис. 14. Паравертебральный точечный массаж |
О массаже мышц шеи будет сказано ниже, в разделе «мануальная терапия», т.к. его выполняют непосредственно перед мануальными действиями.
Симптоматика корешкового синдрома
Самыми явными клиническими симптомами и признаками появления данного недуга являются следующие:
- Начинают появляться интенсивные, нарастающие или «простреливающие» сильнейшие боли в позвоночнике. Далее эти боли могут стать «стабильно беспокоить» руки, ноги, другие части тела больного человека.
- Всё чаще и чаще пациенты с корешковым синдромом ощущают неоправданно быструю утомляемость мышц, общую физическую слабость, раздражительность, нервные срывы, недовольство собой и окружающими людьми, вплоть до полного безразличия к жизни.
- Очень часто эта болезнь проявляет себя в виде резкого уменьшения нормальной работоспособности всех органов чувств, необъяснимой зябкости в теле и прочими проявления постепенной «атрофии чувств».
- Очень высока вероятность появления болей в сердце, частичной утраты способности совершать обычные для людей движения, прочие физические действия.
- Появляются проблемы с «привычными рефлексами», боли в сухожилиях, кожа обретает неприятные бледные, «синюшные» и прочие «ненормальные» цвета.
Причем все эти «симптомные боли» имеют очень широкую вариативность. Они могут быть нудно-ноющими, внезапными, режущими, колющими разные части тела и так далее.
А ввиду что патогенез обретения корешкового синдрома имеет сложнейшие нервные нарушения и факторы, своевременное диагностирование и назначение срочного лечения профессиональными неврологами имеет колоссальное значение в получении реальных шансов на избавление от этого «многоликого недуга».
Как носить свою голову на плечах с легкостью?
Если вам трудно повернуть голову, когда вас окликают на улице, если шея не держит в буквальном смысле слова и причиняет вам одну лишь боль, то самое время проверить себя на остеохондроз.
Именно шейная часть наиболее подвержена травмам, так как она самая подвижная и вместе с тем имеет слабый мышечный корсет. На мелкие подвижные позвонки тело создает большую нагрузку. А сам позвоночный канал достаточно узкий. Он легко пережимается при любом давлении на него.
Тяжесть в затылке или покалывания в руках чувствуют тысячи людей каждый день. И, не подозревая об опасности, называют подобные физиологические проявления усталостью, а подчас обыкновенной простудой. В области шеи сосредоточено много кровеносных сосудов и нервных окончаний. При остеохондрозе сдавливается позвоночная артерия, которая обеспечивает питание мозжечка, продолговатого мозга и задних отделов головного мозга. В результате у человека выходят из строя координация движений, возможна потеря чувства равновесия, падает зрение, ухудшается слух, а порой данное явление приводит к инсульту.
Инструментальные методы диагностики
- Рентгенографияшейного отдела позвоночника обычно является первым методом диагностики корешкового синдрома и позволяет обнаружить наличие травм, остеофитов, сужение пространства между позвонками. Рентгенография считается наиболее оптимальным начальным исследованием у всех пациентов с хронической болью в шее.
- КТ (МСКТ)
-
КТ-сканирование обеспечивает хорошую визуализацию морфологии костей и может быть полезным диагностическим инструментом для оценки острых переломов. Точность диагностики грыж дисков в шейном отделе позвоночника при КТ –визуализации колеблется от 72-91% .
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
- МРТ
-
МРТ стала методом выбора для визуализации шейного отдела позвоночника и позволяет обнаружить значительную часть патологий мягких тканей, например грыжу диска. МРТ может обнаруживать разрывы связок или секвестрацию грыжи диска, что не может быть обнаружено с помощью других методов визуализации. МРТ может хорошо визуализировать весь спинной мозг, нервные корешки и позвоночный столб . Было обнаружено, что МРТ достаточно информативный метод оценки количества спинномозговой жидкости (CSF), окружающей тяж спинного мозга , при обследовании пациентов с стенозом спинального канала:
- ЭМГ (ЭНМГ)
-
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Диагностика
Самостоятельно определить у себя данное заболевание невозможно, так как симптомы корешкового синдрома шейного отдела схожи с теми, что возникают при нарушении работы сердца или ряде неврологических заболеваний. Постановкой диагноза должен заниматься специалист. Для обследования привлекают аппаратные методики, например, рентген, КТ или МРТ. Они помогают получить полную клиническую картину болезни и степень поражения.
В процессе диагностических мероприятий уточняется анамнез пациента, и рекомендуется сдать кровь и мочу для проведения лабораторных исследований. Важным инструментальным методом диагностики вступает УЗИ позвоночных артерий, которые могут быть сдавлены сместившимися позвонками в шейном отделе.
Грудная радикулопатия
Радикулопатия грудного отдела позвоночника характеризуется разной интенсивности острыми или хроническими болезненными ощущениями, носящими различные качественные и субъективные характеристики от острой пронзающей, невыносимой боли до ощущения дуновения ветра и зависит от вызывающего радикулопатию заболевания. Болезненные ощущения могут менять от положения тела, головы, движений, времени, суток, климатических феноменов, менструального цикла у женщин, психоэмоционального статуса и множества других причин которые может выяснить врач при тщательном сборе анамнеза. Помимо этого, объективно могут наблюдаются следующие клинические проявления:
- мышечная слабость рук и спины;
- нарушения чувствительности кожи спины, верхних конечностей, грудины, живота;
- отдышка, учащённое сердцебиение;
- повышенный тонус мышц с стороны поражённого нерва.
- нарушение окраски кожных покровов на теле;
- кожные высыпания на теле;
- гипотрофия, похудение мышц тела;
Поясничная радикулопатия
Радикулит обычно ассоциируется с корешковым синдромом, локализованном в пояснично-крестцовом отделе позвоночника. Клиника поясничной радикулопатии:
- острое начало;
- интенсивный болевой синдром в области поясничного отдела позвоночника;
- боль усиливается в положении сидя, особенно в мягком кресле, наклонах, поворотах, кашле и чихании, надавливании на яремные вены;
- болевой синдром снижается в положении на боку с согнутой ногой, в покое;
- триггеры боли в ягодицах, икроножной мышце, бедре;
- корпус немного согнут (вынужденное положение);
- напряжение паравертебральных мышц в поясничной области;
- люмбаишалгия в анамнезе;
- выраженное ограничение движений (наклон вперед);
- функциональный сколиоз (искривление в сторону);
- боли могут иррадиировать по задней поверхности бедра, в пах, голень сзади, ягодицу;
- парестезии или онемение по задней поверхности нижней конечности, включая стопу;
- ограничение движений в тазобедренном суставе;
- нарушение функционирования стоп (вставание на носки, сгибание в голеностопном суставе;
- гипотрофия мышц тазового пояса и свободной нижней конечности .

Рис. 7. Поясничная радикулопатия
Что такое радикулит
Радикулит (радикулопатия, корешковый синдром) представляет собой воспалительное поражение спинномозговых корешков, сопровождающееся выраженным болевым синдромом.
В массовом сознании этот недуг неразрывно связан с пожилым возрастом, что в целом верно: по статистике, острым или хроническим радикулитом страдает каждый восьмой человек из старшей возрастной группы. Однако не застрахованы от этого заболевания и люди в возрасте 30+. Этому «омоложению» болезни мы во многом обязаны увеличению числа офисных «сидячих» профессий.
Патологические изменения могут происходить как в одном спинномозговом корешке, так и в нескольких одновременно.
1
Диагностика и лечение радикулита
2
Диагностика и лечение радикулита
3
Диагностика и лечение радикулита
Анатомические особенности
Нервные корешки берут свое начало в спинном мозге, который расположен в дуральном мешке внутри позвоночного столба. Одна пара этих корешков – двигательный и чувствительный – образует нервный отросток, проходящий сквозь отверстия позвоночника и связывающий спинной и головной мозг. Путь нервных отростков в области шеи довольно тесен. Суставы, позвонки, связки, артерии, мышцы – все это сжато в узком участке данной части позвоночника.
В такой тесноте каждое патологическое новообразование создает проблему – развитие остеохондроза шейного отдела позвоночника и корешковый синдром:
- Протрузии, остеофиты, грыжи травмируют и сдавливают все соседние ткани, провоцируют их воспаление.
- Нарушаются процессы кровообращения, появляются отеки – болезненность при движениях шейных мышц является сигналом мозгу о патологии.
- Артерии, сдавленные спазмированными и отечными мышцами, не могут обеспечить мозг достаточным количеством питательных элементов. От этого может болеть и кружиться голова.
- Болевой синдром наиболее выражен в нервных отростках. Когда при неосторожных движениях головы они ущемляются, боль проходит по всему нерву и отдается в мышцы головы, лица, в плечи и руки. Примерно 60% всех защемлений нервов происходит вследствие воспаления и спазмов соседних тканей и сосудов.
Наиболее частой причиной возникновения корешкового синдрома шейного отдела выступает сужение (стеноз) одноименной артерии, которая питает нерв. Его кислородная недостаточность — голодание, вызывает сильный болевой синдром. А боль является сигналом о воспалении тканей, окружающих позвоночный столб, когда в нем развиваются дегенеративные процессы. Причина же этой дегенерации кроется в недостатке питания, что, в свою очередь, вызывает дистрофию.
Упражнения утром (не менее 10 раз каждое упражнение)
|
1. Лежа на спине (без подушки) поднять руки вверх и начать вращать сначала в луче-запястных суставах, потом в локтевых, затем в плечевых. Руки к себе, сильно сжав в кулаки, от себя — разжимая пальцы. 2. Не меняя положения (на спине) делать осторожные повороты головы, перекатывая ее вправо-влево, затем сгибание — разгибание шеи. 3. Опираясь лопатками и ступнями ног, согнутых в коленных суставах, поднимать таз вверх и медленно опускать на покрытие. 4. Поднимать поочередно прямые ноги до угла 30–45 градусов. 5. Лёжа на спине поднять ноги вверх и делать движения, подобные вращению педалей велосипеда. 6. Лёжа на спине положить ногу на ногу. Не отрывая лопаток, положить ноги в сторону нижней. 7. Лечь на живот и поочередно поднимать вверх ноги, напрягая мышцы спины, ягодиц и задних групп мышц бёдер. 8. Встав на четвереньки прогнуть позвоночник вниз, затем выгнуть его вверх. 9. Оставаясь в той же позиции, представить себе, что на уровне ваших глаз натянута колючая проволока, подлезть под неё головой и спиной, прогнуться, затем вернуться в исходное положение. 10. Стоя на четвереньках и опираясь на руки перемещать плечевой пояс поочередно вправо-влево до упора. 11. Из положения «на четвереньках» встать с кровати и выпрямиться во весь рост, затем принять исходную позицию (5–10 раз). |
На начальном этапе можно выполнять упражнения так же днём и вечером. Это тот минимум, который поможет пациенту почувствовать себя если не полностью здоровыми, то во всяком случае значительно облегчит его существование.
Следует периодически «подвисать» на турнике, делая при этом вращательные движения вправо-влево вокруг оси позвоночника. Если нет турника, можно опираясь руками на край устойчивого стола отрывать ноги от пола. Такие упражнения способствуют растяжению позвоночника и освобождению ущемлённых корешков, что значительно облегчает состояние больного.
Впоследствии следует заниматься уже не лечебной физкультурой, а перейти к регулярным тренировкам с целью создания мышечного корсета. Кстати говоря, постоянное ношение лечебного корсета лишь облегчает боли, но не улучшает состояния, т.к. происходит постепенная атрофия мышц.
В заключение хочу сказать расхожую, и от долгого употребления немного навязшую на зубах истину: «Спасение утопающих — дело рук самих утопающих». Никто не может дать человеку здоровье, если сам он ведёт нездоровый образ жизни и надеется только на врачей или Господа Бога. Природу обмануть нельзя. Она молниеносно реагирует на всё, что вредно для человека.
Нужно умело регулировать свои взаимоотношения с ней и тогда Вы поразитесь возможностям своего организма. Желаю Вам счастья и здоровья.
Евгений Яковлевич ГаткинДоктор медицинских наук, врач высшей категории
|
Телефон для записи:(495) 781-90-36 Адрес амбулаторного приёма:Москва, ул. Фотиевой д10. Доктор медицинских наук, врач высшей категории Евгений Яковлевич Гаткин |
Стадии развития остеохондроза
В развитии шейного остеохондроза принято выделять 4 стадии. Но это довольно условное деление, так как большинство симптомов болезни могут проявляться и в других патологиях. Кроме того, реальная степень деградации тканей шейного отдела позвоночного столба может не соответствовать внешне проявляемым симптомам.
Первая стадия (доклиническая)
На начальной стадии симптомы слабо выражены и их часто приписывают стрессам или другим заболеваниям. Чувствуется неприятная скованность в шее, боль при резких движениях или наклонах. На этой стадии вполне можно избавиться от зарождающегося остеохондроза с помощью лечебной гимнастики или просто больше двигаться, скорректировать питание.
Вторая стадия
Боли усиливаются, становятся постоянными, при резких поворотах или наклонах уже сильные. Появляются сильные головные боли, больной начинает быстро уставать, становится рассеянным, периодически немеют участки лица.
Третья стадия
Образование грыжи дисков часто вызывает головокружение, слабость рук, боль отдает в затылок и руки, постоянно ощущается в плечах.
Четвертая стадия
В конце концов межпозвоночные диски разрушаются, они замещаются соединительной тканью. Нервы защемляются, что приводит к трудностям в движении, острой боли, усилению головокружения, появляется шум в ушах.
Мануальная терапия
После купирования острого болевого синдрома можно подключать мануальные манипуляции.
Методы мануальной терапии (мобилизации) позволяют снизить боль и уменьшают симптомы на начальных стадиях лечения.
На начальном этапе реабилитации мануальные манипуляции необходимо выполнять один раз в неделю в сочетании с программой ЛФК. В дальнейшем, по мере восстановления, процедуры мануальной терапии можно проводить до 2-3 раз в неделю и они должны выполняться в сочетании с активной программой упражнений.
Тракционная терапия. Этот метод лечения корешкового синдрома позволяет увеличить расстояние между позвонками и уменьшить компрессию корешка .Осевая декомпрессия позвонков (VAX-D) является относительно новым техническим методом тракции и результаты применения этого метода достаточно хорошие .
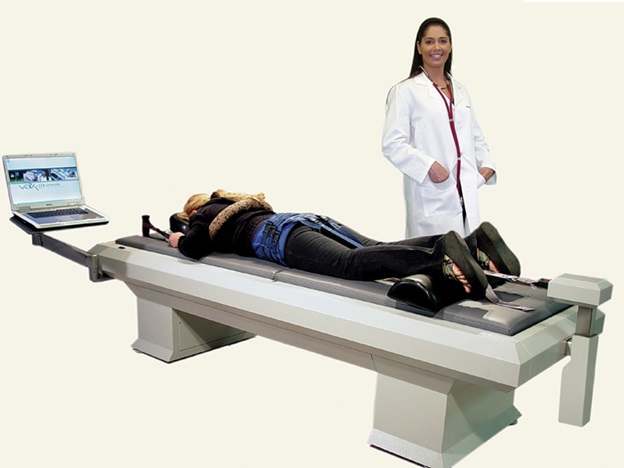
Лечение корешкового синдрома
В большинстве случаев применяется консервативная терапия, например, в случаях, если болезнь протекает с дегенеративно-дистрофическими заболеваниями. В данном случае, если болевой синдром ярко выражен, назначается покой, обезболивающая терапия с лекарствами. Применяются такие лекарства, как ибупрофен, кеторолак и диклофенак. Назначаются также лекарства, направленные на купирование синдрома и противоотечные лекарства, вроде фуросемида.
Для улучшения кровообращения также назначаются лекарственные препараты, например, экстракт конского каштана, эуфиллин, троксерутин. Возможно назначение лекарств с высоким содержанием витамина C и хондроитинсульфата и препаратов для улучшения передачи нейронной связи, например, неостигмин.
При длительном протекании болезни возможно назначение антидепрессантов. Если боль сопровождается нейротрофическими расстройствами, тогда вдобавок назначаются ганглиоблокаторы. В случае, если у пациента наблюдаются мышечные атрофии, могут назначить лекарства с витамином E.
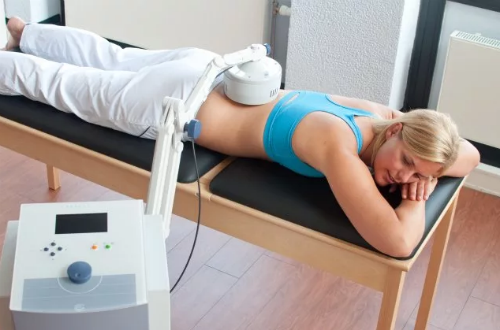 Тракционная терапия оказывает положительное воздействие, увеличивая межпозвонковое расстояние и уменьшая негативное воздействие на спинальные корешки. Также нашло место применение рефлексотерапии, применение УВЧ и ультрафонофореза.
Тракционная терапия оказывает положительное воздействие, увеличивая межпозвонковое расстояние и уменьшая негативное воздействие на спинальные корешки. Также нашло место применение рефлексотерапии, применение УВЧ и ультрафонофореза.
В ранней стадии развития болезни назначается ЛФК и массаж в период реабилитации. В период реабилитации также проводится лечение сульфидными ваннами, радоновыми ваннами, грязелечением и парафинотерапией.
Хирургическое лечение может быть назначено, в случае если консервативное не помогло и симптомы продолжают прогрессировать. В данном случае проводится операция опытными нейрохирургами, целью которой является удаление компрессии корешка и ее причин. В случае с грыжами может быть назначена дискэктомия или микродискэктомия, а опухоли удаляют. При нестабильности корешкового синдрома проводится фиксация позвоночника.
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие