Зелень при панкреатите: какую можно и какую нельзя?
Содержание:
Как лечить поджелудочную железу – диета
От того, как будет питаться человек, зависит его состояние. Перед тем как лечить поджелудочную железу в стадии обострения, пациенту нужно на несколько дней отказаться от приема любой пищи. В этот период можно только пить минеральную негазированную воду «Боржоми» и отвар шиповника. Голод поможет разгрузить поджелудочную железу. В результате она быстрее восстановится. Начиная с третьего дня терапии, прописывается диета для лечения поджелудочной железы. Она предусматривает постепенное расширение пищевого рациона и увеличение калорийности потребляемых блюд.
Что нельзя есть, когда болит поджелудочная железа?
Составить подробное меню поможет врач. Он знает, как лечить воспалившуюся поджелудочную железу и что при этом можно потреблять. Доктор подробно разъяснит пациенту, чем вызваны те или иные пищевые ограничения. Если болит поджелудочная железа, что нельзя есть:
- копчености;
- мучное;
- консервы;
- колбасы;
- сладости;
- сыры;
- майонез;
- грибы;
- солености;
- алкоголь;
- напитки-энерготоники;
- баклажаны;
- помидоры;
- апельсины;
- виноград;
- мороженое.
Болит поджелудочная железа – что можно кушать?
Диета при обострившимся заболевании строгая. Если воспалена поджелудочная железа – что можно кушать:
- печеные яблоки;
- паровые котлеты;
- овощной крем-суп;
- вареные яйца;
- отварную нежирную рыбУ;
- слизистые каши на воде или овощном отваре;
- шиповниковый отвар;
- паровой пудинг;
- нежирный творог;
- белковый омлет на пару;
- отварное нежирное куриное мясо;
- подсушенный хлеб;
- галетное печенье.
Сокотерапия
Регулярное употребление свежевыжатых соков ускоряет восстановление пораженного органа, снимает слабость и боль, нормализует пищеварение. Кроме того, это отличный способ восполнить дефицит витаминов и микроэлементов. Свежие соки способны подарить заряд энергии.
Подборка рецептов напитков, применяемых при лечении заболеваний поджелудочной железы. В рацион рекомендуют вводить свежевыжатые соки из овощей, плодов черной бузины.
- Сок «Овощной микс» . Взять по 100 г листьев салата, свежей моркови, брюссельской капусты и стручков фасоли. Тщательно вымыть и пропустить через соковыжималку. Пить на протяжении месяца дважды в день.
- Сок из бузины . Плоды вымыть, слегка обсушить и выжать из них сок. Принимают утром на голодный желудок. Курс лечения не должен превышать 21 день.
- Напиток с лимоном и перепелиными яйцами . Выжать из лимона 50 мл сока. Добавить в него 4 свежих перепелиных яйца. Взболтать, выпить утром на голодный желудок. Принимать не дольше 3 дней.

Рекомендуют вводить в рацион картофельные, свекольные и огуречные соки. Главное, они должны быть свежими. Готовят напитки непосредственно перед употреблением.
Основные принципы
Основные принципы, как лечить поджелудочную железу и печень народными средствами:
- Выбор методов согласовывать с лечащим врачом.
- Учитываются полезные свойства и противопоказания трав при наличии сопутствующей патологии.
- Начинать лечение следует с минимальной дозы, постепенно доводя до 100-150 мл в сутки.
- Принимают средства натощак утром.
- Строгое соблюдение диеты — часть лечения.
- Не забывать про питьевой режим.
- Не рекомендуется заменять народные средства на прием лекарственных препаратов.
В домашних условиях народными средствами справимся с хроническим панкреатитом. Применение настоев, отваров и киселей станет разнообразием в питании пациента в момент рецидива заболевания и в стадию ремиссии.
Народные средства для лечения поджелудочной железы способны бороться с различными видами заболеваний органа. В зависимости от болезни будет зависеть и выбор народного способа лечения. Рассмотрим самые действенные рецепты.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Ведущие врачи
-
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр., 47
-
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
-
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
-
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
-
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
-
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр., 47
-
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
-
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
-
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
-
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех
-
Винцковский Станислав Геннадьевич
Дунайский пр., 47
-
Огородников Виталий Викторович
Выборгское шоссе, 17-1
-
Горбачев Виктор Николаевич
Дунайский пр., 47
-
Петрушина Марина Борисовна
пр. Ударников, 19
-
Арамян Давид Суренович
Дунайский пр., 47
-
Устинов Павел Николаевич
Дунайский пр., 47
-
Ардашов Павел Сергеевич
пр. Ударников, 19
-
Волков Антон Максимович
пр. Ударников, 19
-
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
-
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
-
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
-
Салимов Вахоб Валиевич
Дунайский пр., 47
-
Синягина (Назарова) Мария Андреевна
ул. Маршала Захарова, 20
-
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Сокотерапия
Регулярное употребление свежевыжатых соков ускоряет восстановление пораженного органа, снимает слабость и боль, нормализует пищеварение. Кроме того, это отличный способ восполнить дефицит витаминов и микроэлементов. Свежие соки способны подарить заряд энергии.
Подборка рецептов напитков, применяемых при лечении заболеваний поджелудочной железы. В рацион рекомендуют вводить свежевыжатые соки из овощей, плодов черной бузины.
-
Сок «Овощной микс» . Взять по 100 г листьев салата, свежей моркови, брюссельской капусты и стручков фасоли. Тщательно вымыть и пропустить через соковыжималку. Пить на протяжении месяца дважды в день.
- Сок из бузины . Плоды вымыть, слегка обсушить и выжать из них сок. Принимают утром на голодный желудок. Курс лечения не должен превышать 21 день.
- Напиток с лимоном и перепелиными яйцами . Выжать из лимона 50 мл сока. Добавить в него 4 свежих перепелиных яйца. Взболтать, выпить утром на голодный желудок. Принимать не дольше 3 дней.

Рекомендуют вводить в рацион картофельные, свекольные и огуречные соки. Главное, они должны быть свежими. Готовят напитки непосредственно перед употреблением.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Самые эффективные рецепты
Чтобы понять, какие народные средства самые эффективные в лечении поджелудочной железы, достаточно ознакомиться с отзывами пациентов. Выясняется, что одинаково эффективными названы травяные сборы в виде БАД с разными составами компонентов.
«Сбор №1 Поджелудочный» из серии «Монастырский чай» состоит из:
- травы бессмертника, зверобоя, чабреца, мяты перечной, стевии, тысячелистника;
- цветков (лепестков) розы, календулы, ромашки;
- плодов можжевельника, ежевики, шиповника.
 «Сбор №2 для поджелудочной железы» из серии «Травы Кавказа» содержит 14 компонентов:
«Сбор №2 для поджелудочной железы» из серии «Травы Кавказа» содержит 14 компонентов:
- створки фасоли;
- плоды черники и софоры;
- топинамбур сушёный;
- траву золототысячника, репешка, галеги, вахты трёхлистной, цикория, зопника клубненосного;
- корни лопуха, девясила, аралии.
Пациенты положительно отзываются об этих сборах, указывая на их выраженный болеутоляющий и общеукрепляющий эффект. Кроме того, по их словам, эти поджелудочные сборы отличаются приятным вкусом и пьются с удовольствием, как обычный чай с добавками. На этикетках приведены и рецепты, как лечить поджелудочную железу при помощи этих средств. Сбор № 1 нужно заваривать из расчёта 1 столовая ложка на 1 стакан кипятка, а сбор № 2 – 1 столовая ложка на 500 мл кипятка.
Характеристики лямблиоза
Лямблиоз относится к группе кишечных инфекций, и развивается при попадании лямблий в просвет тонкой кишки. Это заболевание распространено повсеместно, а в развитых странах заболеваемость лямблиозом составляет от 3 до 5%.В развивающихся странах, распространенность лямблиоза составляет от 10 до 15%. Повышенному риску заболеваемости этой протозойной инфекцией подвержены дети, посещающие дошкольные и школьные учреждения.
Причины развития
По своей природе, лямблии являются простейшими одноклеточными паразитами. Питаются эти микроорганизмы с помощью осмоса. Источником распространения инфекции является больной человек, который выделяет лямблий с испражнениями в окружающую среду. Распространителями лямблиоза, также могут быть животные (морские свинки, кошки, кролики, собаки). Благоприятные условия для распространения инфекции и инфицирования людей создаются районах с низким качеством питьевой воды, при недостаточном уровне навыков личной гигиены среди населения, а также при большой скученности людей.
К предрасполагающим факторам развития лямблиоза, можно отнести:
- физическое истощение;
- детский возраст до 10 лет;
- хронический холецистит и дискинезия желчевыводящих путей;
- врожденные или приобретенные дефекты желчевыводящих путей
- ранее перенесенные операции на желудке
- дефицит белка в рационе.
Попадая в просвет пищеварительного тракта, возбудители лямблиоза мигрируют в сторону двенадцатиперстной кишки, после чего трансформируются в вегетативные формы . Далее, лямблии достигают проксимального отдела тощей кишки и фиксируются к эпителиальным ворсинкам. Этот процесс сопровождается механическим повреждениям клеток кишечного эпителия (энтероцитов) и нарушением процесса всасывания.
Клинические симптомы
С момента проникновения возбудителей лямблиоза во внутреннюю среду организма и до момента появления клинических симптомов проходит от 1 до 3-х недель. К основным симптомам лямблиоза у взрослых можно отнести:
- уменьшение аппетита, ощущение тяжести в желудке;
- тошнота и рвота;
- чередование запоров и диареи;
- водянистый или пенистый стул с вкраплениями жира;
- боль в правом подреберье;
- повышенное газообразование в кишечнике (метеоризм);
- уменьшение массы тела, астенизация.
Острая фаза клинических симптомов поражения тонкой кишки может продолжаться от 5 до 7 дней. После завершения острой фазы, лямблиоз самопроизвольно проходит или переходит в хроническое подострое течение.
От масштабов инвазивного поражения кишечника лямблиями напрямую зависит выраженность интоксикации. Кроме перечисленных симптомов, лямблиоз может сопровождаться увеличением температуры тела до субфебрильных показателей, увеличением регионарных лимфатических узлов, быстрой утомляемостью, бруксизмом и эмоциональной лабильностью. Если данное заболевание развивается в детском возрасте, то оно нередко сопровождается гиперкинезами, снижением артериального давления и обморочными состояниями.
Сборы, которые помогают вылечить железу
При составлении сборов для поджелудочной железы необходимо учитывать симптоматику, которая сопровождает течение панкреатита:
- если пациент страдает запорами, желательно включать растения со слабительным эффектом, если диареей – вяжущие;
- если превалирует болевой синдром, основными компонентами народного средства должны быть растения со спазмолитической и болеутоляющей способностью;
- если панкреатит сопровождается застоем желчи, не вызванным закупоркой протоков, предпочтительны травы с желчегонным эффектом;
- при вздутии живота и метеоризме следует заваривать травы с ветрогонным действием и так далее.
Обычно все компоненты отмеряют в равных частях – берут по столовой ложке каждого сырья, ссыпают в одну ёмкость, тщательно перемешивают и непосредственно перед приготовлением напитка используют необходимое количество смеси.
Сырье для народных средств, какими можно лечить поджелудочную железу, хранят в плотно закрытой ёмкости, например в жестяной банке с крышкой. Сухая трава гигроскопична (хорошо впитывает влагу из окружающей среды), поэтому при неправильном хранении может заплесневеть.
Причины и симптомы заболевания
От состояния поджелудочной железы зависит общее состояние здоровья. Нарушения в работе этого органа способны спровоцировать развитие серьезных патологий и даже инвалидности. Основные причины развития заболеваний поджелудочной железы:
- злоупотребление алкоголем;
- инфекции, интоксикация, прием стероидов и лекарственных препаратов;
-
заболевания желчного пузыря;
- травмы в области органа;
- обилие в рационе углеводов и жиров.
При возникновении проблем с поджелудочной железой применяют лечение народными средствами, давно доказавшими свою эффективность.
Лечение народными средствами особенно показано тем, у кого наблюдается несовместимость с препаратами, применяемыми в медикаментозной терапии.
Лекарственная терапия гепатоза
Медикаменты и биологически активные добавки в борьбе за здоровье печени – не главный, но важный фактор для достижения положительно динамики. Специалисты используют в своих схемах лечения антиоксиданты, витаминные комплексы, препараты на основе селена. Но основной упор делается на лекарства, которые имеют гепатопротекторые свойства. Эта группа средств включает широкий перечень наименований, между собой препараты различаются принципом действия и активными веществами. Некоторые гепатопротекторы основаны на одном компоненте, другие комбинируют в себе несколько, это же касается и оказываемого эффекта, кроме регенерации гепатоцитов, препарат может дополнительно обеспечить улучшение движения желчи, снимать воспаление, убирать тошноту, улучшать аппетит.
Гепатопротекторы на основе фосфолипидов – то есть веществ, родственных клеточным мембранам органа. Фосфолипиды показаны к длительному курсовому приему, только в этом случае они дают заметный эффект. К таким препаратам относятся Эссенциале, Эссливер, Резалют и Фосфоглив. Среди нежелательных эффектов возможны аллергии и расстройства пищеварения.
Лекарства на основе орнитина – Орнитин, Гепа-Мерц — прописывают для лечения алкогольного гепатоза, беременным и кормящим они противопоказаны.
Некоторые пациенты сталкиваются с гепатозом, совмещенным с застоем желчи, в таком случае эффективность проявляют лекарства на основе урсодезоксихоевой кислоты: Урсолив, Урсосан, Усордез, Ливодекса. Все перечисленные средства обеспечивают правильный отток желчи, не дают образовывать камням. Данная категория лекарств также требует длительного приема.
Еще одно активное вещество, входящее в состав гепатопротекторов – адеметионин. Кроме детоксикации органа, препараты его содержащие имеют антидепрессивное свойство, благодаря чему их выписывают людям, чья печень пострадала в результате алкоголизма. В это группы входят Гептор и Гептрал.
На основе флавоноидов расторопши пятнистой производят огромное количество гепатопротекторных средств. В их числе Гепабене, Сибиктан, Силимар и пр. Расторопша показывает хорошие результаты в улучшении состояния печени, возвращает аппетит, но часто не дает желаемого эффекта в лечении гепатозов алкогольной этиологии.
Еще одно активное вещество – тиоктовая кислота. Препараты с ней в составе включают в схему медикаментозной терапии гепатоза у пациентов с сахарным диабетом, алкоголизмом, а вот беременным его нельзя. В ассортименте аптек можно найти Октолипен, Тиогамма, Берлитион.
Последней разработкой в области стимуляции регенерации печении, усиления ее собственной способности к обезвреживанию ядов и токсинов, улучшения проницаемости мембран клеток являются низкомолекулярные сахара, аффинные человечески гепатоцитам. Препарат Гептронг – уникальная инновационная разработка, которая показывает впечатляющие результаты в борьбе с гепатозом. Инъекционный способ введения препарата позволяет ему в кратчайшее время достигать цели. Средство максимально удобно использовать – одно введение в день и никаких гостей таблеток в течение дня, а курс имеет относительно невысокую цену. Высокая биодоступность Гептронга гарантирует достижение желаемого результата уже после первых нескольких применений. Гептронг можно использовать при беременности, препарат полностью натурален, из возможных побочных действий – только индивидуальная непереносимость.
Побочные проявления
Во время проведения терапевтического курса медицинским средством возможно развитие негативных эффектов описанных ниже:
При длительной терапии могут развиваться различные нарушения функций пищеварительной системы, в частности расстройства дефекации, запоры, болезненность в абдоминальной области, возникать ощущения тошноты и рвотных позывов, редко — потеря аппетита.
Со стороны иммунной системы могут наблюдаться лихорадочные проявления (в виде повышения и снижения температуры тела), состояния озноба, а также может развиваться резкое и быстрое сужение просветов бронхиального дерева (бронхоспазм).
Со стороны сердечно-сосудистой системы могут развиваться патологии сердечного ритма тахикардического характера, возникать понижение давления в артериях (гипотония).
Со стороны нервной системы возможно развитие повышенной утомляемости, бессонницы. В редких случаях могут возникать патологические расстройства функций нервной периферической системы.
Со стороны системы кроветворения возможно понижение лейкоцитарных показателей (лейкоцитопения), снижение концентрации гемоглобина в кровяном потоке (анемия). В редких случаях могут развиваться проявления тромбоцитопении (снижение тромбоцитного уровня в крови).
Кожные покровы. Могут возникать проявления алопеции (частичная или полная потеря волосяного покрова).
Общее. Может повыситься уровень мочевины в крови, а также возможно развитие инфекций.
Профилактика изжоги
Чтобы изжога Вас не беспокоила, соблюдайте некоторые правила.
Измените образ жизни:
- после еды не наклоняйтесь;
- не ложитесь сразу после приема пищи (подождать нужно 1,5-2 часа);
- спите на двух подушках;
- не носите тесную одежду, тугие пояса, бандажи или корсеты;
- не поднимайте тяжелое;
- откажитесь от сигарет;
- задумайтесь о похудении при лишнем весе.
Измените режим питания:
- не переедайте;
- не ешьте очень горячую или слишком холодную пищу;
- не наедайтесь на ночь (ужин должен быть за 3 часа до сна);
- старайтесь не есть жирное, жареное, маринованное, острое, а также цитрусовые, лук, чеснок, кислые фрукты и шоколад;
- попробуйте не пить алкоголь, кофе, крепкий чай, кислые соки и морсы.
Как избежать язвенной болезни
Самый надежный способ не получить язву — избегать факторов риска. Эти факторы не вызывают болезнь сами по себе, но могут ее спровоцировать.
Откажитесь от курения — это поможет уменьшить риск развития язвенной болезни, связанный с присутствием H. pylori. Во-первых, дым от сигарет раздражает желудочно-кишечный тракт, ослабляет защитные механизмы слизистой и облегчает вторжение бактерии в оболочку кишечника. А во-вторых, избавиться от этой бактерии при помощи антибиотиков курильщикам сложнее, чем некурящим людям.
Не употребляйте алкоголь — спиртные напитки раздражают стенки желудка и провоцируют выделение кислого желудочного сока.
Принимайте нестероидные препараты строго по инструкции и не злоупотребляйте ими.
Если у вас в семье были случаи гастритов или язвенной болезни и если у вас есть проблемы с желудком, имеет смысл обсудить с врачом, стоит ли вам сдать анализ на H. pylori. Возможно, вы сможете избавиться от бактерии заблаговременно, снизив риск развития язвы.
Заболевания поджелудочной железы
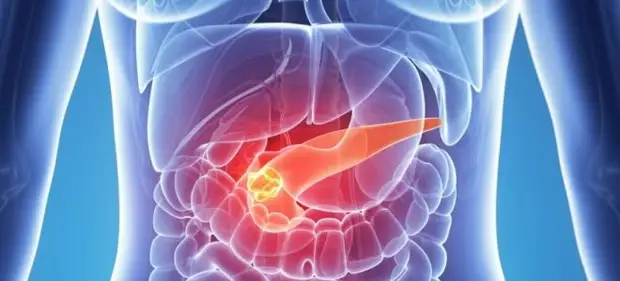
Этот орган считается одним из важнейших в работе пищеварительной системы. Сбой в его функционировании ощутим для всего организма. Он провоцирует дисфункцию соседних органов. Вот какие заболевания поджелудочной встречаются чаще:
- Панкреатит – болезнь, могущая протекать в острой и хронической формах. При первом типе течения наблюдается воспаление и разрушение тканей поджелудочной железы.
- Онкологическое заболевание – рак на начальном этапе может сопровождаться неспецифичными симптомами. В активной стадии опухоль ускоренно растет. По мере того, как заболевание прогрессирует, у пациента наблюдается «раковое истощение». При росте опухоли происходит сдавливание рядом расположенных органов. Образование может прорастать и в них, что вызывает сбой в их работе.
- Кисты на поджелудочной железе – образования могут локализироваться в любой области данного органа, но чаще они обнаруживаются на теле и хвосте.
Если капсулы небольшого размера (менее 5 см), они не доставляют пациенту неприятных ощущений. Кисты побольше могут провоцировать боль, повышение температуры и стремительное снижение массы тела. - Камни в поджелудочной – образуются как в паренхиме, так и в протоках. Чаще кальцинаты появляются после панкреатита.
- Сахарный диабет – из-за дисфункции железы орган вырабатывает недостаточное количество инсулина. В результате это вызывает развитие данного заболевания.