Маточные трубы: анатомия и роль в репродукции
Содержание:
Какие существуют методы проверки проходимости маточных труб
- Эхосальпингография (соногистеросальпингография)
- Гистеросальпингография (она же метросальпингография)
- Лапароскопия (в том числе трансвагинальная лапароскопия)
Эхосальпингография
Эхосальпингография — один самых простых методов исследования, выполняется с помощью УЗИ. В полость матки вводится тонкий резиновый катетер, а по нему с помощью шприца вводится физраствор. Врач на УЗИ видит жидкость в полости матки, и как она проходит через маточные трубы — как быстро их наполняет и выливается в брюшную полость. Процедура занимает обычно не более 10–15 минут, практически безболезненная, но иногда может сопровождаться небольшими ноющими болями внизу живота.
Дискомфорт чаще возникает при наличии спаечного процесса, в этом случае раствор под давлением может разделять тонкие спайки. Иногда это даже способствует улучшению проходимости труб, и нередки ситуации, когда после этого исследования у женщины наступает долгожданная беременность. Но надеяться на эхосальпингографию как на метод терапии при наличии нарушения проходимости маточных труб все-таки не стоит, чаще всего «продувание труб» таким образом оказывается как минимум просто неэффективным, а зачастую сопряжено с риском развития внематочной беременности.
Рентгенографическое исследование проходимости маточных труб
Рентгенографическое исследование проходимости маточных труб (гистеросальпингография или метросальпингография) заключается в введении в полость матки водорастворимого рентгеноконтрастного вещества с последующим рентгеновским снимком, оценивающим его распределение в полости малого таза. Растворов существует множество видов, все они йодсодержащие, поэтому проведение данной процедуры возможно только при отсутствии аллергической реакции на препараты йода.

Техника гистеросальпингографии следующая: процедура проводится без анестезии в специально оборудованном кабинете. Женщине вводят в шеечный канал металлический катетер, по которому в полость матки вливают 2 мл контрастного вещества, после чего делают рентгеновский снимок. Потом дополнительно вводят еще несколько мл контраста и делают повторный снимок.
В среднем вся процедура занимает около 30 минут. На снимке видно полость матки и маточные трубы на всем их протяжении, заполненные контрастом. По форме маточных труб, их заполнению, расположению контраста в полости малого таза можно определить наличие спаечного процесса, если есть непроходимость — в каком именно участке маточной трубы она возникла. Плюсами такого исследования является ее значительно большая точность, по-сравнению с ультразвуковой сальпингографией, и то, что у Вас на руках остаются снимки Ваших труб, которые можно будет посмотреть любому специалисту даже через несколько лет. К минусам можно отнести то, что она сопряжена с более выраженным дискомфортом, обусловленным техническими особенностями процедуры.
Лапароскопия
Лапароскопия — это самый точный метод исследования проходимости маточных труб, самым ценным фактором которого является то, что можно сразу устранить практически все недочеты, которые будут выявлены, от спаек до очагов эндометриоза. К тому же у него отсутствует момент спазма гладкой мускулатуры труб в ответ на болевой раздражитель, который может симулировать непроходимость труб при эхосальпингографии или ГСГ, поскольку лапароскопия проводится под наркозом и мускулатура полностью расслаблена. Но это уже полноценное оперативное вмешательство, поэтому о нем речь пойдет отдельно.
Расшифровка результатов УЗИ ОМТ
Узи малого таза отчетливо визуализирует структуру матки, яичников и придатков у женщин и структуру предстательной железы и смежных органов у мужчин.
По результатам исследования у женщин могут быть выявлены следующие патологии:
- врожденные аномалии матки;
- эндометриоз – разрастание эндометрия за пределами матки;
- миомы – опухолевидные образования в теле матки;
- внематочная беременность;
- наличие новообразований;
- кисты яичников.
Также УЗИ легко устанавливает диагноз “беременность малого срока”.
У мужчин УЗИ выявляет новообразования, аденому простаты, воспалительные процессы в тканях предстательной железы, патологии семенных пузырьков и протоков.
У пациентов обоего пола могут быть выявлены заболевания мочевого пузыря и почек.
Расшифровкой результатов протокола УЗИ занимается квалифицированный врач. При необходимости он назначит другие диагностические процедуры, даст направление к узким специалистам или самостоятельно составит схему лечения.
— А почему возникает непроходимость маточных труб? В чем причина?
Причин много. Чаще всего, непроходимость маточных труб связана с воспалительными процессами. К ним приводят аборты, заболевания, передающиеся половым путем.
Гинекологи со мной согласятся, когда мы убеждаем женщину не делать аборт, подумать о будущем своей семьи, о планировании ребенка, нас не слушают, а потом уже поздно: функция труб нарушена, на маточных трубах рубцы. То же самое касается и инфекционных заболеваний.
Не зря мы просим женщин вести себе за правило посещать гинеколога хотя бы раз в полгода. Иногда воспалительный процесс проходит настолько незаметно, что пациентка ничего не чувствует. К примеру, бессимптомно протекает хламидиоз. Пока суть да дело. а микробы уже заполнили маточные трубы, развиваются. Организм, конечно, борется. Но, спустя несколько лет, когда женщины задумывается о планировании ребенка, выясняется «скрытые инфекции» уже оставили свой след в виде непроходимых маточных труб, рубцов. Если бы женщина взяла себе за правило регулярно посещать гинеколога, ущерб, нанесенный организму, можно было бы минимизировать.
Оперативные вмешательства на органах малого таза тоже могут стать причиной непроходимости маточных труб – удаление трубы после внематочной беременности, миомы матки, удаление кист яичников (но это мы можем помочь и предложить альтернативный вариант), даже кесарево сечение и аппендицит.
Непроходимость маточных труб — в чем причина:
-
инфекции передаваемые половым путём (хламидиоз, уреаплазмоз, микоплазмоз, генетальный герпес, вирус папилломы человека, сифилис, гонорея, трихомониаз)
-
полипы матки
-
механические повреждения слизистой матки и маточных труб (при абортах, операциях на маточных трубах)
-
воспаление соседних органов
-
сдавливание трубы извне
-
функциональные расстройства
-
хирургическая перевязка маточных труб
- врожденные дефекты
— Зависит ли непроходимость маточных труб от возраста?
Конечно, нет. У нас есть пациентки, которым в детстве вырезали аппендицит, в 12 лет вместе с трубами, есть те, у которых в 20 лет убрали кисту, есть те, у кого трубы непроходимыми стали после одного аборта, а есть у кого только после 5-6 абортов. Непроходимость маточных труб не зависит от возраста, скорее от образа жизни. Не даром гласит народная мудрость: «Блюсти себя надо смолоду».
— А что делать? Есть симптомы, можно выяснить это заболевание самостоятельно?
Непроходимость маточных труб может проявляться:
-
бесплодием,
-
синдромом тазовых болей
-
альгоменореей (болезненные менструации)
-
белями или
- развитием внематочной беременности
Непроходимость маточных труб выявляют, когда пациенты обращаются за помощью к врачу-репродуктологу и проходят обследование на бесплодие, либо устанавливается внематочная беременность. Диагностировать заболевание можно разными способами – с помощью УЗИ, рентгена или лапароскопии. В МЦРМ «Меркурий» мы выбрали самую щадящую и безболезненную процедуру ЭГСС.
Непроходимость маточных труб, как лечить
-
при функциональных нарушениях прибегают к консервативному лечению, в процессе которого снимается нервное напряжение и восстанавливается гормональный фон
-
частичная непроходимость может быть вылечена операцией лапароскопией
- при полной непроходимости маточных труб единственным эффективным способом познать радость материнства-является экстракорпоральное оплодотворение (ЭКО)
— Посоветуйте, есть ли простые правила для того, чтобы избежать непроходимости маточных труб?
-
Для того, чтобы избежать неприятностей, лучше обязательно после лечения воспаления и инфекций пройти обследование на проходимость маточных труб.
-
Прерывание беременности и гинекологические операции следует делать только при отсутствии какого-либо воспалительного процесса половых органов.
-
При отсутствии постоянного полового партнера методом выбора контрацепции являются презервативы, так как они защищают не только от нежелательной беременности, но и от инфекций.
-
Количество абортов должно быть сведено к минимуму, в крайнем случае, лучше вовремя использовать экстренную контрацепцию.
-
Раз в полгода приходите на прием к гинекологу.
Прописная истина гласит «Лучше предотвратить. Чем лечить!» . Будьте здоровы!
Непроходимые трубы в Тюмени, Ишиме, Тобольске, Сургуте, Нижневартовске, Надыме, Увате, Ханты-Мансийске, Нефтеюганске, Салехарде
Фимоз воронки маточной трубы и фимбрий
Несмотря на незначительную длину (7-12 см), фаллопиева труба состоит из нескольких отделов. Самый дальний отдел, воронка, открывает просвет в брюшную полость. С яичником маточная труба напрямую не соприкасается.
Зачатие было бы невозможным, если бы не фимбрии — тончайшие ворсинки диной 1-5 см, а самая большая, fimbria ovarica, доходит непосредственно до яичника и упирается в него. Без фимбрий оплодотворение станет попросту невозможным.
Незадолго до овуляции фолликулостимулирующий гормон совместно с эстрогеном стимулируют кровообращение, в результате чего фимбрии набухают и приходят в движение. Они выглядят как бахрома, окутывающая яичник. При разрыве фолликула и выхода из него яйцеклетки фимбрии захватывают её и продвигают внутрь маточной трубы. Стенки органа благодаря активному кровоснабжению начинают активно сокращаться, продвигая яйцеклетку вперёд.
При воспалении, вызванном инфекциями, фимбрии слипаются между собой и теряют подвижность. Яйцеклетка свободно выходит, но не захватывается и не попадает внутри придатка. Она попадает в брюшную полость, где её подстерегает другая опасность.
При хорошем просвете маточной трубы сперматозоид проходит через неё и также выходит в брюшную полость. Там он имеет определённые шансы встретиться с яйцеклеткой и оплодотворить её. Зигота в этом случае прикрепляется недалеко от места оплодотворения: к наружной стенке матки, к яичнику или даже печени, но такое случается крайне редко.
Диагностика проходимости маточных труб
Золотым стандартом диагностики проходимости маточных труб является хирургическая лапароскопия, когда трубы можно осмотреть непосредственно и увидеть, как проходит и изливается из них диагностическая жидкость. Но лапароскопия – это оперативное вмешательство, требующее проведения наркоза, перебывания в стационаре. К тому же, это достаточно дорогостоящая операция. Рекомендовать именно такой метод диагностики проходимости маточных труб более целесообразно при необходимости решения других необходимых задач, если таковые имеются, (удаление кист на яичниках, опухолей матки – фибромиом, рассечение спаек и т.д.).
Наиболее информативной, безопасной, безболезненной процедурой является ультразвуковая гистеросальпингоскопия или гидротубация. Стоимость гидротубации невысока по сравнению с лапароскопией в связи с тем, что процедура амбулаторная (не трубующая перебывания в больнице), проводится без наркоза.
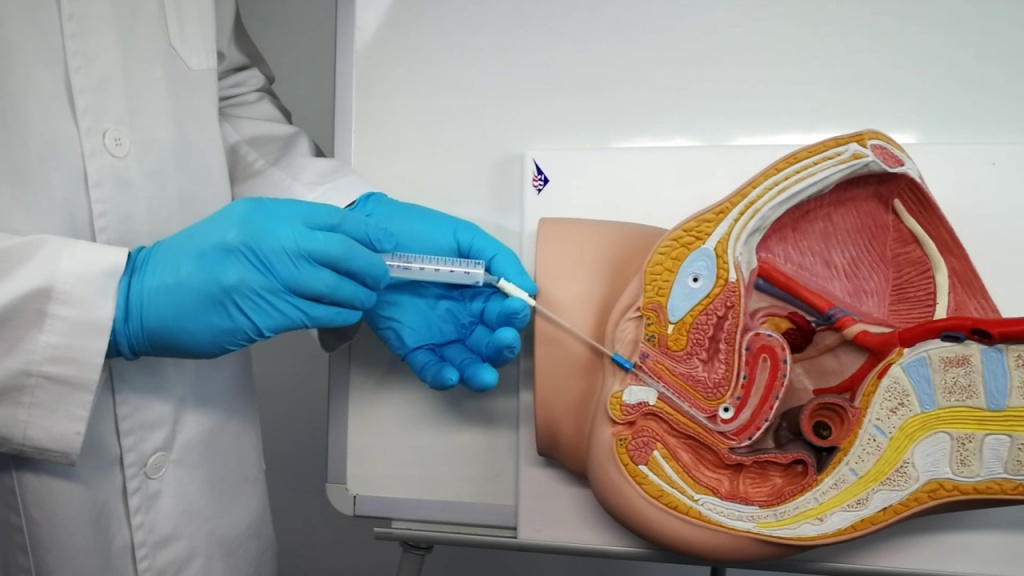
Методика ее проведения следующая: через цервикальный канал в шейке матки вводится одноразовый стерильный тонкий катетер со специальным раздувающимся баллоном (для фиксации). Затем по этому катетеру вводится специальный раствор (Эховист, физиологический раствор или комбинированное их применение), который, проходя по полости матки и маточным трубам, позволяет сделать видимыми внутренние структуры.
При введении катетера для гидротубации пациентка может испытывать определенный дискомфорт, подобный менструальным болям. Количество расствора, используемого для гидротубации не превосходит 13 мл.
При гистеросальпингоскопии сначала оценивается полость матки на предмет наличия сращений, подслизистых узлов, полипов (все эти структуры препятствуют развитию беременности), далее жидкость начинает поступать в маточные трубы, проходит все их отделы (если трубы проходимы), изливается вокруг яичников и позади матки.
Метод позволяет оценить, в каком конкретно отделе трубы блок, от этого зависит тактика ведения пациентки.
При ультразвуковой гистеросальпингоскопии (гидротубации) нет влияния ионизирующего облучения (как при рентгенографии), что позволяет планировать беременность в том же цикле.
Наступление беременности становиться более очевидным в том же цикле, т.к. жидкость способна смыть дериват, закупоривающий маточные трубы, активизировать бахромки для более эффективного захвата и продвижения яйцеклетки, рассоединить негрубые тонкие сращения.
Нет необходимости переносить наркоз и делать проколы в передней брюшной стенке (как при лапароскопии).
Как проводится УЗИ проходимости маточных труб?
Пациентку просят расположиться на гинекологическом кресле. Антисептическим раствором обрабатывают влагалище, чтобы не занести инфекцию во время процедуры. Далее вводят одноразовый катетер через канал шейки матки. У катетера небольшой диаметр, это позволяет избежать неприятных ощущений. Но иногда процесс продвижения катетера может причинять боль. Особенно это проявляется у еще не рожавших женщин, шейка матки у них достаточно плотная, поэтому катетер даже небольшого диаметра может стать причиной болевых ощущений. Сообщите о них врачу, и вам дадут обезболивающие.
Теперь следует убедиться, что катетер зафиксирован в нужном положении. Для этого вводят вагинальный датчик УЗИ, на него надевают презерватив, чтобы не допустить попадания инфекции. Если все в порядке, то по катетеру вводят контрастное вещество. Это может быть либо гель, либо физиологический раствор. Его подогревают до температуры человеческого тела, чтобы пациентка не испытывала дополнительный дискомфорт от прохладной жидкости.
Врач наблюдает за постепенным продвижением контрастного вещества по фаллопиевым трубам. Посредством УЗИ исследуют контуры, размеры маточных труб и локализацию. Визуализируется и рельеф стенок маточных труб, что позволяет обнаружить спайки на них. Спайки на эхограмме будут отображаться как чередующиеся светлые и темные участки.
В конце процедуры контрастное вещество окажется в маточно-кишечном углублении. Если оно осталось в маточных трубах, то это свидетельствует об их непроходимости.
Подробнее о патологии
Среди общего числа раковых процессов женской половой системы, подобный тип рака встречается у 1% пациенток. Болезнь может поражать женщин любого возраста, но больше ей подвержена возрастная категория 50–65 лет, особенно, ранее нерожавшие женщины и имеющие бесплодие в анамнезе. В фаллопиевых каналах встречаются почти все морфологические разновидности опухоли, поражающие ткани яичников. Классифицируют злокачественное образование по стадии, гистологии, типу и другим факторам:

- в 70% случаев диагностируют серозную аденокарциному, остальные приходятся на муцинозные, светлоклеточные, эндометриоидные, переходноклеточные опухоли. В 1% случаев встречается недифференцированная аденокарцинома;
- по типу развития очага болезни различают первичный, вторичный и метастатический рак;
- стадии заболевания классифицируют по распространенности онкологического процесса, вовлеченности лимфоузлов и наличии метастаз.
При ранней диагностике противораковая терапия достаточно успешна. Более поздние стадии характеризуются быстрым распространением метастаз в окружающие органы. Записаться на прием, быстро пройти качественное обследование и получить эффективное лечение можно в центре хирургии GMS Hospital.
ЭКО при непроходимости маточных труб
Однако восстановить функциональность маточных труб, а именно способность ворсинок, которые выстилают внутренний слой трубы, продвигать оплодотворенную яйцеклетку в матку, чаще всего не удается. Более того. именно по этой причине риски внематочной беременности после лапароскопических вмешательств в трубы возрастает. Наши репродуктологи проведут полную диагностику, после чего оценят шансы пациентки на естественную беременность и разработают тактику лечения.
ЭКО в случае трубного фактора имеет самые высокие шансы закончиться беременностью с первого же протокола. В этом случае, если анамнез не отягощён никаким другими заболеваниями, предлагается классическая программаЭКО со стимуляцией. Пациентке последовательно вводятся гормоны, вызывая созревание в яичниках нескольких доминантных фолликулов. Скорее всего пациентке порекомендуют короткий протокол стимуляции, который сокращает общее время лечения и снижает гормональную нагрузку. Использование длинного протокола позволяет получать большее количество яйцеклеток, а значит, большие шансы на получение качественных эмбрионов. После пункции фолликулов, которая проходит под общей седацией, ооциты оплодотворяют спермой партнера, далее эмбрионы культивируют в чашке Петри до 5 дня и переносят будущей маме в количестве 1-2. Остальные эмбрионы консервируются методом витрификации до того момента, пока пара не решит прийти в клинику за вторым или даже третьим ребенком. Если пара хочет провестипреимплантационную генетическую диагностикуэмбрионам или по каким-то причинам врач назначает парам криопротокол, эмбрионы точно также консервируются и хранятся в нашемкриобанке до момента переноса.
Патологии фаллопиевых труб и их последствия
Если маточная труба не имеет никаких патологий, то продвижение яйцеклетки завершается её попаданием в маточную полость, закреплением и дальнейшим развитием там. Однако в некоторых случаях происходит иначе. В трубе могут присутствовать спайки, полипы, сращения и наросты. В этом случае на пути оплодотворённой яйцеклетки встречается препятствие и она не может попасть в матку. Возникает состояние внематочной беременности
Очень важно, чтобы врач-гинеколог вовремя обратил внимание на данную патологию и принял необходимые меры по улучшению состояния беременной женщины
Внематочная беременность требует незамедлительного хирургического вмешательства, искусственного прерывания. При развитии такой патологии велика вероятность разрыва фаллопиевой трубы, в результате чего кровь хлынет в брюшную полость и разовьётся перитонит. Внематочная беременность – одно из самых опасных для жизни женщины состояний.
Существуют и менее опасные патологии фаллопиевых труб, при которых женщина не может забеременеть. К примеру, конец, трубы, соединяющийся с маткой, по каким-то причинам заблокирован (закрыт). При такой патологии яйцеклетка не может выйти навстречу сперматозоиду. Если такая непроходимость наблюдается лишь в одной маточной трубе – то у женщины ещё есть шанс забеременеть. Если же патология присутствует в двух трубах сразу, то врачи говорят о физиологическом бесплодии женщины. В данном случае забеременеть можно только искусственным путём (экстракорпоральное оплодотворение).
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Лечение: непроходимость маточных труб
Когда врачом уже поставлен диагноз «маточных труб непроходимость», лечение может быть назначено как консервативное, так и оперативное.
Консервативное лечение маточных труб заключается в противовоспалительном и физиотерапевтическом направлении. Если женщина перенесла воспалительный процесс не более полугода назад, лечение будет эффективным. Если времени после воспалительного процесса прошло больше, и уже начали образовываться спайки, консервативный метод не эффективен.
Ранее применяемые методы гидротурбации (промывание труб жидкостью под давлением) и пертурбации (продувка фаллопиевых труб) на сегодняшний момент используются довольно редко вследствие их плохой эффективности. Кроме того при проведении данных процедур существует опасность появления таких осложнений, как обострение воспалительного процесса и излишнее растяжение фаллопиевых труб.
Оперативное лечение маточных труб проводится методом лапароскопии. При данной операции спайки, поражающие органы малого таза, рассекаются, и по возможности восстанавливается проходимость трубы. Эффективность данной операции зависит от того, в какой части трубы появилась непроходимость, и от степени поражения органов спайками. Лапароскопия дает положительный эффект в 60% случаев, когда спайки развились вокруг труб, и лишь в 10% – когда трубы поражены ними изнутри. При полной непроходимости данная операция неэффективна. Иногда положительный эффект от процедуры снижается в случае, если спайки образовались снова. Максимальный эффект, как правило, наблюдается на протяжении 6 месяцев послеоперационного периода. Если первая проведенная операция не дала положительного результата, то и последующая вряд ли будет эффективной.
Если, после проведения лапароскопии беременность все же не наступает, применяют экстракорпоральное оплодотворение (ЭКО). Для лечения функционального трубного бесплодия применяют психотерапию, гормональные препараты и седативные средства.
Наружные (внешние) половые органы
Половой член (фаллос или пенис) – половой орган, с помощью которого из организма выводится моча и сперма во время полового акта. Член имеет корень или основание, ствол и головку. Корень скрепляется с лобковой костной тканью. Ствол состоит из пещеристых и губчатых тел, которые наполняются кровью. В конце ствола находится головка, покрытая нежной кожей, обладающей железами, вырабатывающими смегму.
Крайняя плоть соединяется с головкой эластичной кожной складкой – уздечкой. С её помощью во время эрекции головка полностью обнажается. Надрывы болезненны, разрыв же может повлиять на нарушение половой функции. Головка полового члена, как правило, имеет форму гриба. Остроконечные головки встречаются у длинных, узких пенисов. В редких случаях также возможна цилиндрическая форма.
На самой головке имеется большое количество нервных окончаний, что делает её крайне чувствительной. Чуть меньшей чувствительностью обладает ствол члена на участке 2-3 см ниже головки. Вверху головки имеется отверстие, которое является выходом из уретры, через которое выводится моча или сперма во время эякуляции.
Внешне половой член может различаться. Во время эрекции он часто искривляется, в прямом виде при в возбуждённом состоянии бывает редко. Средние размеры члена зависят от состояния: в спокойном – 5-10 см, во время эрекции – 14-16 см, то есть соответствуют глубине женского влагалища.
Смегма (смазка) – является секретом желез крайней плоти, состоящим из жиров микобактерий. Они имеют белый цвет и равномерно распределяются по поверхности головки. Её функция – уменьшение трения головки о крайнюю плоть. Застаивание смегмы при нарушении личной гигиены приводит к её застоям и образованиям воспалительных процессов. Её необходимо удалять с помощью подмывания, не дожидаясь затвердевания.
Сперма – это смесь, выделяемая при эякуляции (оргазме) во время полового акта или мастурбации. Она является продуктом внутренних половых органов: яичек и их придатков, предстательной железы, уретры и семенных пузырьков. Она состоит из семенной плазмы и сперматозоидов.
Состав спермы:
- жидкость семенных пузырьков – 65%;
- жидкость простаты – 30%;
- сперматозоиды – 5%.
Согласно медицинским нормам, удельный вес подвижных сперматозоидов должен составлять не менее 70% от общего числа. Эти данные определяются с помощью специального теста, который проходится в рамках обследования половой системы мужчины – спермограммы.
Мошонка – кожно-мышечный орган, состоящий из внешнего кожного покрова и внутренней полости, где располагаются яички, их придатки и начальный отдел семенного канатика. Кожа данного органа имеет пигментированный вид, содержит большое количество потовых и сальных желез и покрыта редкими волосами. Мошонка является также эрогенной зоной мужчины.
Ваш лечащий докторКалайчев Онис Владимирович
О клинике
Отзывы
Диагностика
Наличие опухоли до 3 см в диаметре, врач-гинеколог способен определить во время пальпации, при обычном гинекологическом осмотре. Комплексное обследование включает:
- УЗИ малого таза;
- анализы крови (общий, биохимический, на онкомаркер СА-125);
- исследование мазка и соскоба цервикального канала и эндометрия;
- биопсия полости маточной трубы с последующим гистологическим анализом биоптата;
- диагностическая лапароскопия;
- обзорная рентгенография, КТ, МРТ тазовых органов и брюшной полости.
Для постановки точного диагноза в центре хирургии GMS Hospital используется высокотехнологичное оборудование ведущих производителей.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Недостаточность лютеиновой фазы НЛФ
Что же такое НЛФ? В норме в организме женщины после овуляции начинает вырабатываться лютеинизирующий гормон, о котором мы уже говорили ранее. Под действием этого гомона в яичнике образуется желтое тело (лат. corpus luteum), вырабатывающее прогестерон. Недостаточная выработка этого гормона во второй половине цикла называется недостаточностью лютеиновой фазы и проявляется в нарушении функционирования маточных труб (в результате зигота может не попасть в полость матки) и недостаточной секреторной трансформации эндометрия, т.е. его готовности принять эмбрион. Это состояние может приводить к бесплодию или спонтанным выкидышам в I триместре беременности. Диагностика НЛФ заключается в:
- Оценке роста фолликулов и эндометрия в течение всей менструального цикла,
- Определении уровня прогестерона в крови во вторую половину цикла,
- Биопсии эндометрия (Пайпель-биопсии) в конце второй половины цикла.
Лечение НЛФ направлено на восполнение недостатка прогестерона гормональными препаратами во вторую фазу менструального цикла.
Современные методы лечения
План лечения при раке фаллопиевых труб составляют, исходя из стадии, степени агрессивности опухоли, состояния здоровья и возраста женщины.
Хирургическое лечение
Хирургическое удаление опухоли — основной, радикальный вид лечения при раке маточных труб. Если заболевание «поймано» на ранней стадии, удается выполнить сальпингоофорэктомию — одностороннее или двухстороннее удаление придатков матки (маточных труб и яичников).
В большинстве случаев приходится прибегать к тотальной гистерэктомии (экстирпации матки) с двухсторонней сальпингоофорэктомией. Удаляют матку вместе с шейкой, яичники, фаллопиевы трубы, при необходимости — пораженные опухолевой тканью органы брюшной полости, таза, лимфатические узлы. В некоторых случаях хирургическое вмешательство можно выполнить лапароскопически.
Основное последствие операции при раке маточной трубы — наступление менопаузы, бесплодие, так как зачастую удаляют оба яичника.
Химиотерапия при раке маточной трубы
Чаще всего при злокачественных опухолях маточных труб применяют химиопрепараты: паклитаксел, карбоплатин, параплатин, цисплатин, топотекан. Их вводят внутривенно, при распространении опухоли в брюшной полости — интраперитонеально. Удобнее всего это делать с помощью перитонеальных порт-систем. Такая порт-система представляет собой резервуар, подшитый под кожу, и соединенный с ним катетер, введенный в брюшную полость.
Химиотерапия может применяться в качестве дополнения к операции либо, при неоперабельной опухоли на поздней стадии, в качестве самостоятельного вида лечения.
Лучевая терапия
Лучевая терапия при раке маточной трубы применяется редко. Основные показания к ее назначению:
- У пожилых и ослабленных женщин, которым не может быть назначена химиотерапия.
- Для уничтожения метастазов и рецидивировавшего рака.
- Для борьбы с болью и другими симптомами.
Таргетная терапия
В некоторых случаях эффективны таргетные препараты — они блокируют белки, которые стимулируют размножение раковых клеток, рост новых сосудов в опухоли или другие процессы, играющие важную роль в прогрессировании рака.
При злокачественных опухолях маточных труб применяют два таргетных препарата:
- Олапариб (Линпарза) эффективен против раковых клеток, в которых есть мутации гена BRCA1 или BRCA2. Препарат принимают дважды в день в виде капсул.
- Бевацизумаб (Авастин) обычно применяется в сочетании с химиопрепаратами, его вводят внутривенно раз в 2–3 недели.
Результаты исследования
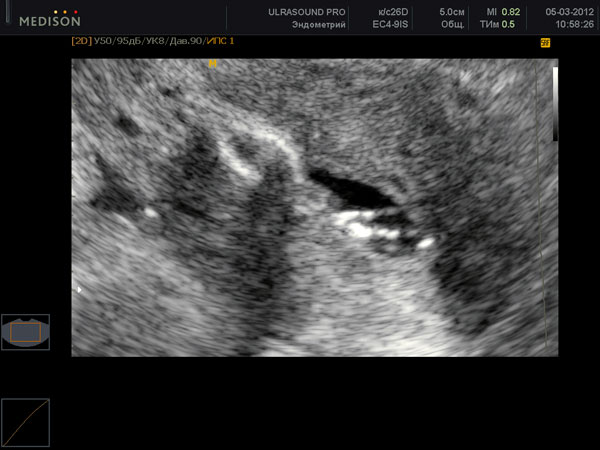
При анализе рентгенограмм (рис. 1) следует учитывать, что в норме полость матки имеет форму равнобедренного треугольника, к-рая может изменяться в зависимости от фазы менструального цикла; маточные трубы имеют вид тонких извилистых полосок.
При воспалительных изменениях маточных труб обычно наблюдается расширение истмического отдела. Так наз. сактосальпинкс выглядит как значительное расширение ампулы маточной трубы.
Рис. 2. Метросальпингограмма при туберкулезном сальпингите: полость матки (1) заполнена контрастным веществом; маточные трубы (2) булавовидно расширены, контрастное вещество из них не проникает в брюшную полость (Hепроходимость труб).
При туберкулезе половых органов в начале заболевания выявляются утолщенные складки слизистой оболочки ампулярных отделов маточных труб. В их просвете могут определяться дефекты наполнения и кальцинаты, контуры маточных труб неровные. В более поздних стадиях процесса просветы маточных труб суживаются, истмические их отделы становятся непроходимыми, а ампулярные имеют булавообразные расширения на концах (рис. 2).
При эндометриозе маточных труб на метросальпингограмме видны множественные перитубарные ходы в виде коротких штрихов или точек.
При трубной беременности определяется ограниченное расширение чаще ампулярного отдела маточной трубы с дефектами наполнения; иногда могут быть видны контуры плодного яйца.
Рис. 3. Метросальпингограмма при спаечном процессе в малом тазу: контрастное вещество заполняет ампулярные отделы маточных труб (1) и осумкованные полости в малом тазу (2).
При спаечном процессе в брюшной полости могут определяться различной величины и формы скопления контрастного вещества в осумкованных полостях (рис. 3).
См. также Матка, Маточные трубы.
Библиография: Абдурасулов Д. М. и Ищенко Г. Т. Цервикогистеросальпингография в гинекологии, Ташкент, 1976; Абрамова М. М. Атлас гистеросальпингографии, М., 1963; Констант и-неску П. и Морариу В. Гистеросальпингография в гинекологической и акушерской практике, Атлас, пер. с румын., Бухарест, 1973; МаршалекЯ. иЖенишек Л. Рентгенодиагностика заболеваний женской половой сферы, пер. с чешек., Прага, 1963; Побединский Н. М., В о л о б у e в А. И. и Гудкова М. В. Совершенствование методики и техники гистеросальпингографии, Мед. техн., № з, с. 49, 1974; P у-с и н Я. И. Контрастная рентгенография в гинекологии, М., 1959.