Эзофагит — симптомы и лечение
Содержание:
Классификация
Классификация аденокарциномы пищевода проводится по критериям международной классификации злокачественных новообразований TNM (8-ой пересмотр):
T
- Tis карцинома in situ/дисплазия высокой степени;
-
Т1 прорастание опухоли в собственную пластинку или подслизистый слой:
- Т1а собственная пластинка или мышечная пластинка слизистой оболочки;
- Т1b подслизистый слой.
- Т2 прорастание в мышечный слой;
- Т3 прорастание в адвентицию;
-
Т4 прорастание прилегающих структур:
- Т4а плевра, брюшина, перикард, диафрагма;
- Т4b – прилежащие органы: аорта, позвонки, трахея.
N
- N0 нет метастазов в регионарных лимфоузлах;
- N1 поражение 1-2 регионарных лимфоузлов;
- N2 поражение 3-6 регионарных лимфоузлов;
- N3 поражение 7 и свыше регионарных лимфоузлов.
М
М1 наличие отдаленных метастазов.
Регионарными являются следующие группы лимфатических узлов:
- прескаленные,
- внутренние яремные,
- верхние и нижние шейные,
- шейные околопищеводные,
- надключичные (билатеральные),
- претрахеальные (билатеральные),
- лифоузлы корня легкого (билатеральные),
- верхние параэзофагеальные (выше v. azygos),
- бифуркационные,
- нижние параэзофагеальные (ниже v. azygos),
- задние медиастинальные,
- диафрагмальные,
- перигастральные (правые и левые кардиальные, лимфоузлы вдоль малой кривизны желудка, вдоль большой кривизны желудка, супрапилорические, инфрапилорические, лимфоузлы вдоль левой желудочной артерии).
Поражение чревных лимфоузлов не является противопоказанием к проведению химиолучевой терапии и решению вопроса об оперативном лечении.
Степень дифференцировки опухоли
GX – степень дифференцировки опухоли не может быть определена;
G1 – высокодифференцированная опухоль;
G2 – умеренно дифференцированная опухоль;
G3 – низкодифференцированная опухоль;
G4 – недифференцированная опухоль.
В классификации аденокарциномы пищевода выделяют кардиоэзофагеальный рак, т.е. рак, развивающийся в области пищеводно-желудочного перехода и кардии.
Классификация Зиверта
Аденокарцинома пищеводно-желудочного перехода, согласно классификации Зиверта, подразделяется на 3 типа:
I тип – аденокарцинома дистального отдела пищевода (часто ассоциируется с пищеводом Баррета), центр опухоли расположен в пределах 1–5 см выше кардии (зубчатой линии);
II тип – истинная аденокарцинома зоны пищеводно-желудочного пере хода (истинный рак кардии), центр опухоли расположен в пределах 1 см выше и 2 см ниже кардии (зубчатой линии);
III тип – рак с локализацией основного массива опухоли в субкардиальном отделе желудка в пределах 2–5 см ниже зубчатой линии и возможным вовлечением дистальных отделов пищевода.
Опухоли пищеводно-желудочного перехода I и II типа подлежат лечению согласно алгоритмам, соответствующим РП. Опухоли III типа подлежат лечению согласно алгоритмам, соответствующим раку желудка.
Классификация рака пищеводно-желудочного перехода по Siewert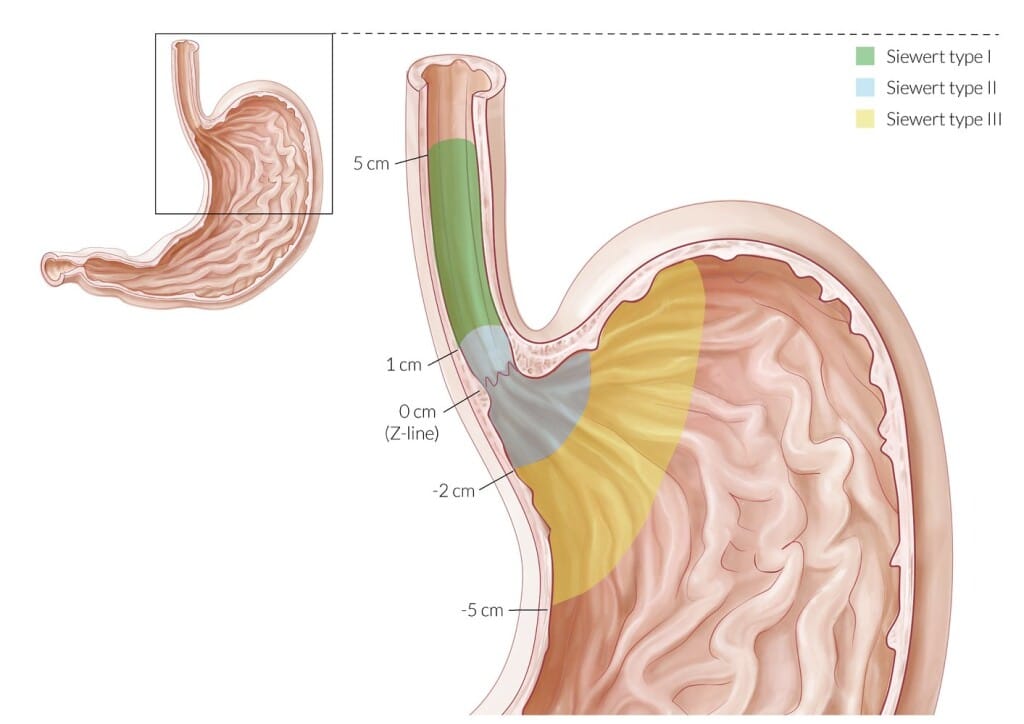 Классификация аденокарциномы пищевода по стадиям
Классификация аденокарциномы пищевода по стадиям
Сравнительная анатомия
По мере развития организмов формируются отдельные системы, обеспечивающие ту или иную функцию. Так, П. с. обособляется впервые у кишечнополостных. У плоских червей, кроме П. с., образуется выделительная система, а у кольчатых червей появляется примитивная дыхательная система (наружные жабры). Пищеварительный канал уже у червей подразделяется на передний, включающий ротовую полость, средний и задний отделы, к-рые у позвоночных получают дальнейшее развитие. У рептилий произошло разделение ротовой полости посредством неба на первичные полости носа и рта. У млекопитающих окружность ротового отверстия включает мышцы, способные закрывать рот. В зависимости от способа питания существенно усложняются нек-рые части пищеварительного канала. Так, желудок жвачных разделяется на ряд отделов: рубец, вентральный мешок, сетка, книжка, сычуг и т. д. В зависимости от характера пищи меняется длина кишечника — у растительноядных животных он длиннее. Происходит усложнение строения пищеварительных желез.
Как происходит хирургическое вмешательство?
Эзофагэктомию выполняют под наркозом. Кроме того, пациенту может быть установлен эпидуральный катетер — тонкая трубка, которую вводят через прокол на спине в эпидуральное пространство, окружающее спинной мозг. Это может потребоваться для эффективного обезболивания в послеоперационном периоде.
Продолжительность операции зависит от выбранного типа хирургического вмешательства. Хирург удаляет пищевод, выполняет пластику желудком или участком кишки. Также при злокачественной опухоли чаще всего удаляют окружающие ткани, близлежащие лимфатические узлы. После завершения вмешательства накладывают швы или соединяют края раны специальным хирургическим клеем.
Разновидности хирургических вмешательств на пищеводе
Пищевод можно удалить с помощью разных хирургических доступов. Врач выбирает подходящий вид операции в зависимости от размера и расположения опухоли, стадии заболевания (распространилась ли злокачественная опухоль в соседние органы, например, легкие или крупные кровеносные сосуды), возраста, общего состояния здоровья пациента.
Выделяют следующие разновидности эзофагэктомии:
- Операция Айвора-Льюиса также известна как трансторакальная эзофагэктомия или эзофагогастрэктомия. Во время нее делают разрезы по задней стенке грудной клетки справа и на животе.
- Трансхиатальная эзофагэктомия предполагает удаление пищевода через два разреза: один на шее и один на брюшной стенке.
- Торакоабдоминальная эзофагэктомия — удаление пищевода через разрез, который делают на грудной и брюшной стенке слева, и второй разрез на шее.
- Эзофагэктомия по Маккеуну выполняется через три разреза: на шее, брюшной стенке и стенке грудной клетки справа.
Удаление пищевода может быть полностью или частично выполнено малоинвазивным способом. При этом разрезы не нужны: вмешательство проводят через проколы с помощью специальных инструментов, на конце одного из которых находится миниатюрная видеокамера. Такая операция при раке пищевода возможна только на самых ранних стадиях, и ее должен выполнять хирург, который обучен этой методике, обладает соответствующим опытом. Преимущества малоинвазивной эзофагэктомии:
- минимальная травматизация тканей и кровопотеря;
- короткий восстановительный период, пациент намного быстрее возвращается к привычной жизни;
- более короткие сроки госпитализации;
- ниже риск осложнений.
В клинике Медицина 24/7 работают хирурги, которые успешно выполняют такие вмешательства, наши операционные оснащены необходимым оборудованием.
Формы пищевода Баррета
Выделяют следующие морфологические варианты пищевода Барретта:
- Кардиальный тип. Характеризуется поверхностью в виде ямок (фовеолярная поверхность), в клеточном составе имеются муцинпродуцирующие клетки.
- Фундальный тип. При таком варианте патологии помимо муцинпродуцирующих клеток отмечается наличие клеток, характерных для эпителия желудка — главные и обкладочные клетки.
- Цилиндроклеточный тип. Такой вариант патологии гистологически напоминает слизистую кишечника, поскольку эпителий образует складки и помимо муцинпродуцирующих клеток содержит в своем составе бокаловидные.
Именно последний вариант ПБ больше всего подвержен диспластическим изменениям и трансформации в рак. Поэтому многие авторы предлагают к пищеводу Баррета относить только метаплазию, содержащую бокаловидные клетки.
Кроме того, заболевание классифицируется в зависимости от протяженности измененного участка. Здесь различают короткий пищевод Барретта, когда длина измененного участка не превышает 3 см, и длинный ПБ — превышающий в размерах 3 см.
Распространенность и этиология
Рак — наиболее часто встречающееся заболевание пищевода. На его долю приходится 70-90% всех заболеваний пищевода. В структуре заболеваемости злокачественными новообразованиями человека рак пищевода занимает 9-10-е место. Рак пищевода чаще встречается у мужчин, женщины болеют им в 2-3 раза реже. Это, в основном, заболевание людей пожилого возраста, в возрастной группе лиц старше 60лет находится до 80% всех заболевших раком пищевода. В возрасте до 30лет рак пищевода описан только в виде единичных наблюдений. Отмечается значительная неравномерность в географическом распределении заболевания. Особенно высокая заболеваемость раком пищевода в государствах Средней Азии. Здесь она в 3-5 раз превышает средний уровень и в 10-12 раз выше заболеваемости, наблюдаемой на юго-западе и западе СНГ. Так, например, в Молдове, Украине, Белоруссии заболеваемость раком пищевода колеблется в пределах 1,7-2,6 на 100000 человек населения, в Казахстане и Туркменистане достигает 23,7-28,3 на 100000 населения.
Быстрый переход:
За пределами СНГ наиболее часто рак пищевода встречается в Иране, Швейцарии, Панаме, Бразилии, Японии. Редко болеют раком пищевода на Кубе, в Мексике, южных штатах США, Нигерии. Так, в северных районах Ирана заболеваемость составляет 114 на 100000 населения, а наивысший уровень заболеваемости раком пищевода зарегистрирован в северном Китае, Корее — 140 на 100000 населения. К факторам, способствующим возникновению рака пищевода, относят систематический прием горячей, обжигающей, грубой, плохо пережеванной пищи, потребление крепких алкогольных напитков и курение. Эти факторы вызывают хронические воспалительные процессы, которые при длительном существовании приводят к развитию злокачественных новообразований. Здесь же следует отметить процессы, влекущие за собой развитие рубцов, хронических воспалительных изменений — послеожоговые стриктуры, эзофагиты на почве грыжи пищеводного отверстия диафрагмы, «короткого» пищевода и др. Наряду с этим, рак пищевода носит и профессиональный характер — чаще болеют механизаторы: трактористы, шоферы, комбайнеры.
Развитию рака пищевода способствуют также дивертикулы, в которых поддерживаются хронические воспалительные процессы. Большую роль в развитии рака пищевода отводят лейкоплакии.
Лейкоплакия слизистой оболочки переходит в рак пищевода в 48% случаев. Поэтому большинство исследователей считают лейкоплакию облигатным предраком. Отмечена связь между раком пищевода и сидеропеническим синдромом, возникающим вследствие понижения содержания железа в плазме (сидеропения). Сидеропенический синдром (сидеропеническая дисфагия, синдром Пламмера-Винсона) характеризуется дисфагией, ахилией, хроническим глосситом и хейлитом, ранним выпадением волос и потерей зубов, выраженной гипохромной анемией. Определенное значение в развитии рака пищевода имеют полипы и доброкачественные опухоли. Однако сами по себе эти заболевания встречаются относительно редко, а при развившемся раке не всегда удается установить следы существовавшего ранее патологического процесса.
Восстановительный период
Обычно после эзофагэктомии пациента на 1–2 суток помещают в палату интенсивной терапии. Он в течение некоторого времени находится на искусственной вентиляции легких, затем ее отключают. Первое время кормление осуществляется через зонд — трубку, введенную через рот в тонкую кишку. Затем, когда происходит заживление пищевода, пациент постепенно возвращается к привычному рациону. Если часть желудка была удалена или использована для пластики, то его объем после операции уменьшается, и пациенту приходится принимать пищу чаще, небольшими порциями. Из-за таких перемен многие пациенты теряют вес.
После эзофагэктомии в грудной клетке оставляют дренажную трубку — она нужна для оттока жидкости. Когда жидкость перестает оттекать, трубку удаляют. В послеоперационном периоде пациентов беспокоят боли, их снимают с помощью обезболивающих препаратов или применяют эпидуральную анестезию. Для профилактики осложнений с пациентами в ранние сроки начинают проводить дыхательную гимнастику, применяют стимулирующие спирометры
Важно как можно раньше (с разрешения врача) начинать вставать и ходить — это помогает предотвратить тромбоз вен нижних конечностей.
После выписки из стационара пациент должен придерживаться диетических рекомендаций, ежедневно выполнять упражнения. В течение 8 недель запрещается поднимать грузы весом более 4,5 кг. Вождение автомобиля разрешается после завершения приема обезболивающих препаратов. Обычно врач назначает контрольный осмотр через 1–3 недели после выписки.
При раке пищевода хирургическое лечение нередко сочетается с неоадъювантной (до операции) или адъювантной (после операции) химиолучевой терапией.
Прогноз при раке пищевода
Пятилетняя выживаемость больных после комбинированного лечения достигает 56,6% при радикальном характере оперативных вмешательств и 7,0% после паллиативных. При комплексном лечении после паллиативных операций выживаемость достигает 30,8%.
Рак пищевода в большинстве случаев является относительно медленно прогрессирующим заболеванием. По степени злокачественности он находится между самыми злокачественно текущими заболеваниями и теми, которые достаточно доброкачественны. Нелеченный рак имеет плохой прогноз. Средняя продолжительность жизни таких больных не превышает 5-8 месяцев с момента появления признаков болезни. Правда, при ранней диагностике зарегистрированы случаи продолжительности жизни до 6лет без какого-либо лечения.
Прогноз заболевания при лучевой терапии зависит от формы роста опухоли. Наихудшими являются результаты при эндофитной форме роста опухоли. Трехлетние результаты при этой форме роста составляют 6%, тогда как при экзофитной форме — 27%.
Применение лучевой терапии по паллиативной программе дает возможность 7-10% больных прожить более года. Повышение эффективности лучевого лечения связывается с совершенствованием методик облучения, увеличением чувствительности опухоли к облучению за счет использования радиосенсибилизирующих препаратов и сочетанием с химиотерапией и иммуностимулирующими воздействиями.
Причины возникновения рефлюкса:
- сниженный тонус нижнего сфинктера пищевода (возникает вследствие употребления алкоголя, никотина, напитков с содержанием кофеина, некоторых лекарственных препаратов, а также может происходить при беременности);
- повышенное внутрибрюшное давление (может возникнуть в результате ожирения, метеоризма, беременности);
- диафрагмальная грыжа;
- быстрое и обильное употребление пищи (при этом прием пищи сопровождается заглатыванием воздуха и, соответственно, повышением внутрижелудочного давления);
- чрезмерное употребление продуктов с высоким содержанием животных жиров, жареной, острой, пряной пищи и проч., которая долго переваривается, что провоцирует повышение давления внутри желудка;
- язвенная болезнь двенадцатиперстной кишки.
Симптомы гастроэзофагеальной рефлюксной болезни
Выброс содержимого желудка вызывает раздражение слизистой оболочки пищевода и провоцирует воспаление, которое сопровождается следующими характерными симптомами:
- изжога, чувство жжения за грудиной;
- отрыжка;
- кислый привкус во рту (кислотный рефлюкс);
- тошнота и рвота;
- кровь в рвотных массах или кале;
- внепищеводные симптомы (сложность или боль при глотании, боль в груди, раздражение в горле, осиплость голоса, кашель, одышка, аритмии).
Данные признаки обычно проявляются и усиливаются после приема пищи, физических нагрузок, в горизонтальном положении. Приняв вертикальное положение тела и выпив щелочной минеральной воды, можно уменьшить симптомы.
Если изжога повторяется несколько раз в неделю в течение 4-8 недель, вам необходима консультация врача-гастроэнтеролога. Не оставляйте подобные симптомы без внимания! На фоне ГЭРБ могут возникнуть эрозии и язвы пищевода, предраковые (пищевод Барретта) и онкологические (рак пищевода — аденокарцинома) заболевания. Возможны также внепищеводные осложнения — развитие бронхиальной астмы, хронического бронхита, пневмонии.
К каким докторам следует обращаться если у Вас Доброкачественные опухоли пищевода:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Доброкачественных опухолей пищевода, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Причины
Главной причиной метаплазии пищевода является гастроэзофагеальный рефлюкс — заброс желудочного содержимого обратно в пищевод. При этом агрессивный желудочный сок раздражающе действует на слизистую оболочку и провоцирует замещение многослойного плоского эпителия на более устойчивый к такому воздействию цилиндрический эпителий, т. е. происходит метаплазия — замена одного типа ткани на другой. Дальнейшее раздражающее действие приводит к тому, что метаплазированный эпителий формирует клон клеток с нарушением системы запрограммированной гибели (апоптоза). Такое состояние называется дисплазией и в последствии приводит к раку.
Дополнительными факторами риска являются:
- Пищеводно-диафрагмальные грыжи. Они приводят к постоянной диспозиции желудка и, как следствие, к постоянному рефлюксу.
- Ожирение. Во-первых, ожирение приводит к повышению внутрибрюшного давления, что провоцирует рефлюкс. Во-вторых, в данном состоянии происходит увеличение объема околопищеводной клетчатки, которая высвобождает провоспалительные цитокины, негативно влияющие на слизистую пищевода.
- Курение.
- Метаболический синдром.
Профилактика
Главным моментом профилактики пищевода Баррета является своевременная диагностика и лечение рефлюкса. Для раннего выявления ПБ рекомендуется проводить эзофагоскопию с уточняющей диагностикой и прицельной биопсией пациентам с ГЭРБ более 5 лет
Особое внимание должно уделяться мужчинам старше 50 лет, пациентам с ожирением, ГЭРБ более 10 лет и изжогой более 5 лет
Общие меры профилактики хоть и тривиальны, но также оказывают положительный эффект:
- Снижение веса до нормы.
- Отказ от курения.
- Рациональное питание с достаточным содержанием свежих овощей, фруктов, витаминов С и Е.
- Отказ от злоупотребления алкоголя, особенно крепких алкогольных напитков.
Классификация
Для правильной оценки распространенности процесса, выбора метода лечения и достоверной оценки отдаленных результатов лечения пользуются классификацией рака пищевода по стадиям.
-
I стадия — небольшая опухоль, поражающая слизистую оболочку и подслизистую основу стенки пищевода, без прорастания его мышечной оболочки. Сужения просвета пищевода нет. Метастазов нет.
-
II стадия — опухоль поражает и мышечную оболочку пищевода, но не выходит за пределы стенки органа. Имеется сужение просвета пищевода. Обнаруживаются единичные метастазы в регионарных лимфатических узлах.
-
III стадия — опухоль прорастает все слои стенки пищевода, переходи околопищеводную клетчатку или серозную оболочку. Прорастания в соседние органы нет. Сужение пищевода. Множественные метастазы в регионарных лимфатических узлах.
-
IV стадия — опухоль прорастает все слои стенки пищевода, околопищеводную клетчатку, распространяется на прилежащие органы. Может иметься пищеводно-трахеальный или пищеводно-бронхиальный свищ, множественные метастазы в регионарные и отдаленные лимфатические узлы (классификация принята Министерством здравоохранения СССР в1956г.).
Лечение аденокарциномы пищевода
Выбор тактики лечения аденокарциномы кишечника в каждом случае подбирается индивидуально. В каждом конкретном случае метод лечения зависит от размеров опухоли, стадии заболевания, вовлечения в процесс регионарных лимфатических узлов и отдаленных органов, а также общее состояние организма.
Методами лечения могут быть:
-
Оперативное вмешательство
-
Лучевая терапия
Каждый из методов может применяться как в качестве самостоятельного лечения, так и комбинироваться между собой.
Оперативное вмешательство
Этот метод лечения чаще всего является основным и применяется как при изолированном поражении пищевода, так и при наличии признаков метастазирования. Основным правилом при оперативном лечении аденокарциномы пищевода является иссечение краев новообразования, отступая от его краев минимум на 5 см и выполнением двухзональной лимфодиссекции.
Объем операции зависит от степени аденокарциномы. Чаще всего применяют следующие методы хирургического лечения:
-
Субтотальная резекция пищевода
-
Экстирпация пищевода
-
Удаление регионарных лимфатических узлов
-
Пластика пищевода
-
Стентирвание пищевода
Химиотерапия
Метод медикаментозного лечения при помощи цитостатиков и проводится по индивидуальной схеме.
Существуют следующие виды химиотерапии:
Неадъювантная терапия. Является методом предоперационной подготовки, с целью уменьшения размеров аденокарциномы, а также в качестве определения чувствительности клеток к препаратам химиотерапии, с целью подбора тактики лечения после хирургического вмешательства.
Адъювантная химиотерапия. Назначается после проведения оперативного вмешательства с целью уменьшения размеров метастазов.
Лучевая терапия
При аденокарциноме лучевая терапия применяется достаточно редко и, как правило, комбинируется с хирургическими методами лечения.
Паллиативная помощь
Этот метод лечения направлен на поддержание уровня жизни и облегчение страданий на последней стадии заболевания.
Прогноз
Прогноз заболевания напрямую зависит от того, на какой стадии обнаружена аденокарцинома, а также от своевременно начатого, эффективного лечения.
|
Стадия развития заболевания |
Благоприятный прогноз |
|
I стадия |
90-92% |
|
II стадия |
30% |
|
III стадия |
10-13% |
|
IV стадия |
Профилактика
Профилактические мероприятия должны быть направлены на устранение причин возникновения аденокарциномы пищевода:
-
Профилактика/лечение/устранение рецидивов хронических заболеваний пищевода и желудочно-кишечного тракта в целом
-
Отказ от вредных привычек
-
Коррекция рациона питания
-
Своевременное обращение к специалисту при обнаружении тревожных симптомов
-
Диспансерные осмотры врачей-специалистов
Патологическая анатомия и метастазирование
Частота поражения опухолями различных анатомических частей пищевода различна. Рак шейной и верхнегрудной частей пищевода составляет 10%, среднегрудной части – 60%, нижнегрудной и брюшной частей – 30%.
Различают 3 формы рака пищевода:
-
язвенный (блюдцеобразный, кратерообразный) — растет экзофитно в просвет пищевода преимущественно по длине;
-
узловой (грибовидный, папилломатозный) — имеет вид цветной капусты, обтурирует просвет пищевода, при распаде может напоминать язвенный рак;
-
инфильтрирующий (скирр, стенозирующий) — развивается в подслизистом слое, циркулярно охватывает пищевод, проявляется в виде белесоватой плотной слизистой, на фоне которой могут возникать изъязвления; стенозирующий циркулярный рост преобладает над ростом по длине органа.
По гистологическому строению в 97-99% случаев рак пищевода является плоскоклеточным различной степени зрелости: с ороговением и без ороговения.
В 1-3% случаев обнаруживают железистые формы, развивающиеся из желез слизистой оболочки пищевода или из дистопированного эпителия. В редких случаях обнаруживается низкодифференцированный рак.
Метастазирование рака пищевода зависит от гистологического строения опухоли и своеобразно развитой сети лимфатических сосудов. Поскольку в подслизистой основе пищевода имеется мощное сплетение лимфатических сосудов для рака характерно внутристеночное распространение опухолевых метастазов по лимфатическим путям на расстояние 4-5, а иногда и 10см от видимого края опухоли.
Нередко наблюдаются так называемые «пылевые» метастазы на слизистой оболочке гораздо дальше (обычно выше) определяемого микроскопически края опухоли.
Вторым этапом метастазирования является распространение опухоли в лимфатические узлы. Каждый отдел пищевода имеет свои пути лимфооттока. Так, метастазирование рака шейного отдела пищевода происходит в глубокие шейные лимфатические узлы, верхнегрудного и среднегрудного отделов – в параэзофагеальные, трахеобронхиальные и задние средостенные, а нижнегрудного и брюшного отделов — в лимфатические узлы, находящиеся под диафрагмой: параэзофагеальные, паракардиальные, и узлы, расположенные вдоль малой кривизны желудка и левой желудочной артерии. Часть лимфатических сосудов пищевода впадает непосредственно в грудной проток.
Нередки случаи обнаружения метастазов рака в лимфатических узлах малого сальника, вдоль левой желудочной артерии при поражении верхнегрудной части пищевода, и в шейных и надключичных лимфатических узлах при раке нижнегрудной части пищевода. Отдаленные лимфо- и лимфогематогенные метастазы рака пищевода наблюдаются в печени, легких, реже — в костной системе.
Физиология
Нормальное пищеварение (см.) совершается при участии всех органов П. с. Функциональная связь этих органов осуществляется благодаря расположенным в различных органах специализированным нервным аппаратам, к-рые могут регистрировать состав пищи, степень ее переработки и усвоения.
В ротовой полости (см. Рот, ротовая полость) с помощью зубов (см.), жевательных движений челюстей и языка (см.) происходит измельчение и перетирание пищи, а под влиянием выделяющейся слюны (см.) совершается ее размягчение, разжижение и ферментативная обработка. Слюнные железы (см.) бывают большие — околоушные железы (см.), подчелюстная железа (см.), подъязычная железа (см.) и малые — щечные, язычные, небные, губные. Большие слюнные железы расположены в особых вместилищах и имеют длинные выводные протоки. Малые слюнные железы находятся в слизистой оболочке соответствующих отделов ротовой полости, протоки их короткие. Обработанная слюной пища поступает через глотку и пищевод в желудок.
Глотка (см.) соединяет ротовую и носовую полости с пищеводом и гортанью. При акте глотания мягкое небо закрывает отверстия носовой полости, а надгортанник и корень языка — вход в гортань. Из глотки пища попадает в пищевод (см.) и отдельными порциями (глотками) проходит по нему в желудок. Глотание (см.) является сложным рефлекторным актом. В пищеводе происходит дальнейшая, хотя и кратковременная, переработка пищи: перетирание и хим. обработка ее соком пищеводных желез. На месте перехода пищевода в желудок располагается пищеводно-желудочный сфинктер, который предупреждает регургитации) — обратное поступление содержимого желудка в пищевод.
В желудке (см.) осуществляется дальнейшее размельчение пищи, ее ферхментативно-химическая обработка желудочным соком (см.) и частичное всасывание. Желудок выполняет, кроме того, защитную функцию, т. к. желудочный сок обладает бактерицидным действием. При достаточной переработке пищи продукты расщепления действуют на нервные окончания желудка; сфинктер привратника рефлекторно периодически открывается и пропускает часть содержимого желудка в двенадцатиперстную кишку.
Двенадцатиперстная кишка (см.), куда открываются выводные протоки кишечных желез, общий желчный проток, протоки поджелудочной железы, и тощая кишка (см. Кишечник), в слизистой оболочке которой находится огромное количество кишечных желез, являются основным местом ферментативной обработки пищи. В тонкой кишке происходит всасывание (см.) расщепленных продуктов. Слизистая оболочка в тонкой кишке имеет сложное строение. Она складчатая и образует многочисленные выросты (ворсинки) и углубления (крипты). Регулятором степени ферментативно-химической переработки пищи и процесса всасывания является терминальный отдел подвздошной кишки и илеоцекальный клапан.
Большие пищеварительные железы — печень (см.) и поджелудочная железа (см.) — органы, сложные по устройству и функции. Наряду с участием в пищеварении путем выделения пищеварительных соков им принадлежит важная роль в ряде других жизненных процессов. Так, в печени происходит синтез гликогена; она обладает защитной и обезвреживающей функциями (нейтрализует поступающие в кровь вредные вещества), участвует в регуляции водного обмена. Поджелудочная железа функционирует и как железа внутренней секреции (см. Железы внутренней секреции).
Толстая кишка (см. Кишечник) является продолжением тонкой и простирается от илеоцекального клапана до заднепроходного отверстия (см. Задний проход); она выполняет следующие функции: в ней происходит в основном всасывание воды, формирование плотного содержимого и в определенный момент удаление его из организма (см. Дефекация).
Патология органов пищеварительной системы — см. статьи, посвященные отдельным органам (напр., Желудок, Кишечник, Пищевод), а также статьи по отдельным заболеваниям и патол, состояниям (напр., Гастрит, Геморрой, Гепатит, Дуоденит, Кариес зуба, Колит, Проктит, Фарингит, Холангит, Холецистит, Холецистопанкреатит).
Библиография: Алмазов И. В. и Сутулов Л. С. Атлас по гистологии и эмбриологии, с. 359, М., 1978; Синельников Р. Д. Атлас анатомии человека, т. 2, с. 11, М., 1979; Хирургическая анатомия живота, под ред.А. Н. Максименкова, Л., 1972; Schumacher G. H. Embryonale Entwick-Jung des Menschen, B., 1977.
Online-консультации врачей
| Консультация гастроэнтеролога |
| Консультация офтальмолога (окулиста) |
| Консультация кардиолога |
| Консультация нефролога |
| Консультация массажиста |
| Консультация нейрохирурга |
| Консультация сексолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация онколога |
| Консультация гастроэнтеролога детского |
| Консультация проктолога |
| Консультация специалиста банка пуповинной крови |
| Консультация нарколога |
| Консультация дерматолога |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Послеоперационное ведение
В первые двое суток питание больных осуществляют парентеральным путем. На 3—4-е сутки после операции начинают дополнительное кормление через гастростому. Необходимо следить за жизнеспособностью трансплантата. В случае расположения трансплантата под кожей наблюдение за ним облегчается. Обычно на вторые сутки после операции при легком поколачивании пальцами в области расположения трансплантата можно видеть его перистальтику или тоническое сокращение, что указывает на его жизнеспособность. При некрозе кишки возникает вздутие трансплантата на всем протяжении, затем покраснение кожи над кишкой и появляются признаки интоксикации. В сомнительных случаях следует небольшим разрезом кожи обнажить верхний участок трансплантата с целью контроля его жизнеспособности. При расположении трансплантата в загрудинном пространстве или в плевральной полости единственным объективным способом контроля является осмотр трансплантата на шее. В случае обнаружения некроза необходимо удалить весь трансплантат или его часть. После удаления некротизированной кишки средостение следует дренировать со стороны шеи и брюшной полости.
После эзофагопластики могут развиться такие заболевания, как рефлюкс-эзофагит (см. Эзофагит), связанный с отсутствием кардии или нарушением ее сфинктерно-клапанной функции; нарушение проходимости искусственного пищевода в результате рубцовых изменений в области анастомозов или на почве рефлюкс-эзофагита; дивертикулы искусственного пищевода; язвы трансплантата; свищи, полипоз и редко рак искусственного пищевода.
Подготовка к операции
Перед хирургическим вмешательством проводят обследование, чтобы установить точный диагноз, оценить локализацию злокачественной опухоли, уточнить ее стадию. Чтобы правильно спланировать операцию, врач назначит обследование, которое может включать компьютерную томографию, магнитно-резонансную томографию, ПЭТ/КТ-сканирование, эндоскопическое исследование пищевода с биопсией, эндоУЗИ, тонкоигольную биопсию соседних органов.
Также необходимо пройти стандартное предоперационное обследование, которое включает общий и биохимический анализы крови, общий анализ мочи, исследование свертываемости крови, определение группы крови и резус-фактора, тесты на инфекции (ВИЧ, сифилис, вирусные гепатиты), ЭКГ, флюорографию или рентгенографию грудной клетки, консультацию терапевта и при необходимости других врачей-специалистов.
Перед операцией врач должен уточнить, какие сопутствующие заболевания имеются у пациента, какие лекарственные препараты он принимает, нет ли у него аллергии на лекарства.
Удаление пищевода проводится под общей анестезией, поэтому за 8–12 часов до хирургического вмешательства нельзя ничего есть и пить.
Онтогенез
У зародыша человека на 3—4-й неделе эмбрионального развития образуется первичная кишка, имеющая два слоя: внутренний (слизистая оболочка), образованный энтодермой, и наружный (мышечная и серозная оболочки), образованный висцеральной мезодермой. После отграничения тела эмбриона от внезародышевой части зародышевых листков и формирования полости тела выделяют в первичной кишке три отдела: переднюю, среднюю и заднюю кишку. У 4—5-недельных эмбрионов на поверхности тела в области головы и в каудальной части появляются две ямки, к-рые постепенно углубляются до встречи со слепыми концами первичной кишки, а затем прорываются, образуя ротовое и клоачное отверстия. Клоака в дальнейшем разделяется на анальное и мочеполовое отверстия (см. Мочеполовая система). К концу 2-го месяца эмбрионального развития передняя кишка кзади от будущей глотки суживается, превращаясь в первичный пищевод. Каудальнее пищевода кишка расширяется и образует первичный желудок. Средняя кпшка и задняя кишка преобразуются в кишечник. В этот же период развития ниже желудка из средней кишки появляются выросты — зачатки поджелудочной железы и печени.
У новорожденных органы П. с. не достигают еще своих окончательных формы и положения. Так, прорезывание молочных (временных) зубов отмечается в сроки от 6 мес. до 2,5 лет, а постоянных от 6 до 25 лет. Пищевод не имеет изгибов, сформировавшихся сужений. Желудок веретенообразной формы, залегает почти вертикально. Кишечник относительно короткий, илеоцекальный угол расположен высоко, слепая кишка маленькая и лежит почти под печенью. С возрастом пищеварительный канал постепенно удлиняется, наблюдается опущение подвижных его отделов (желудка, кишечника).