Эмбриологический этап эко: причины неудач
Содержание:
Как получить направление на криоперенос по ОМС в 2021 году?
Хотя в 2021 году вступил в силу новый Приказа Минздрава и порядок получения направлений на криоперенос несколько изменился, основным документом для оформления квоты по-прежнему остается выписка из амбулаторной карты.
В выписке указывают выявленные показания для лечения методом ЭКО, она включает историю болезни, информацию об уже пройденном лечении, результаты обязательного обследования перед ЭКО. Кроме того, потребуется выписка из протокола стимуляции и эмбриопротокола — её нужно взять в клинике, в которой хранятся эмбрионы.
Как правило, будущие родители, которые планируют криоперенос по ОМС уже проходили программу ЭКО по полису, собирали для нее документы, сдавали анализы, получали выписку и направление. Этот процесс придется повторить за небольшими исключениями.
Ваши шаги будут такими.
1. Сделать исследования и анализы для криопереноса по ОМССписок медицинских анализов и исследований, обязательных для вступления в программу ВРТ, регламентирован Приказом Минздрава, найти его можно на нашем сайте
Обратите внимание: если перед базовой программой ЭКО по полису обследоваться нужно обоим будущим родителям, то перед криопереносом — только маме. . 2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
3. Подать пакет документов в региональную комиссиюКвоты на криоперенос по ОМС в 2021 году, как и раньше, оформляются региональными министерствами здравоохранения. Контактные данные вашей комиссии можно узнать на сайте Минздрава РФ. Пакет документов следующий:
- заявления (от каждого партнера);
- ксерокопии паспортов (каждого партнера);
- копия полиса ОМС женщины;
- копия СНИЛС женщины;
- выписка из ЖК.
Комиссия рассматривает полученные документы, принимает решение, и вы получаете направление на криоперенос за счет средств фонда ОМС. Как правило, будущим мамам приходится немного подождать своей очереди. Проверить её продвижение можно на сайте регионального Минздрава, в листе ожидания ЭКО.
Обратите внимание! В направлении указывается медицинское учреждение, в котором будет проводиться перенос. Клинику выбирает пациент и заранее сообщает о своем выборе комиссии
Чтобы пройти программу у нас, выбирайте в реестре участников территориальных программ ООО «Центр репродукции «Линия Жизни» (№ 775235).
4. Обратиться в «Линию жизни»Свяжитесь с нами сразу после получения направления, чтобы записаться на консультацию репродуктолога и назначить вместе с доктором дату криопереноса. Если какие-то из обязательных анализов на тот момент будут просрочены, их потребуется сдать заново. Сделать это можно в наших клиниках и по месту жительства.
Сделать криоперенос в нашем центре репродукции могут не только те будущие родители, чьи эмбрионы получены у нас и хранятся в криобанке «Линия жизни». Приглашаем и тех пациентов, кто делал ЭКО со стимуляцией в других клиниках. Перевозку «снежинок» мы возьмем на себя. А если их несколько, то в дальнейшем вы сможете воспользоваться нашими услугами по хранению эмбрионов.
Правила поведения после переноса эмбриона в матку
Пациентки, знающие, что нельзя делать перед переносом эмбрионов, имеют максимальные шансы на зачатие и благополучную беременность после первой процедуры. За несколько недель до экстракорпорального оплодотворения рекомендованы:
- половой покой;
- минимизация физических нагрузок;
- отказ от курения, употребления спиртного;
- воздержание от горячих водных процедур (приема ванн, посещения саун, бань).
Женщина должна полноценно высыпаться и питаться, исключить работу в ночные смены. Также необходимо принимать препараты, предназначенные для поддержки предстоящей беременности.
Для того, чтобы точно узнать, сколько стоит подсадка эмбрионов, необходимо посетить нашего специалиста. Цена процедуры оговаривается с врачом индивидуально во время проведения консультации.
Материалы для трансплантации
Для подсадки используются либо собственные ткани пациента – аутотрансплантат, либо донорская кость – аллоплант. Применяются также ксеноблоки – фрагменты костей животных или искусственные блоки – из гидроксиаппатита.
-
Собственные ткани пациента лучше и быстрее приживаются, их использование является предпочтительным. Забор костных блоков чаще всего выполняют в области подбородка, зубов мудрости или с угла нижней челюсти. Если требуется фрагмент большого размера, его заимствуют из большеберцовой или тазовой костей. К недостаткам аутотрансплантата можно отнести то, что вмешательство в организм происходит дважды – при заборе и установке костного блока.
-
Ксеноблоки – это подготовленная особым образом костная ткань крупных рогатых животных. При обработке костных фрагментов удаляется вся органика, остается только минеральный каркас, который незначительно отличается от костной структуры человека. Благодаря этому достигается высокая биосовместимость трансплантата. Однако риски его отторжения организмом все же есть.
-
Искусственные материалы из гидроксиаппатита биологически нейтральны. Они выпускаются в виде цельного костного фрагмента, пластин или блоков, гранул или порошка. В каком виде использовать их, определяет врач в зависимости от стоящих перед ним задач по наращиванию костной массы.
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
- Дробность — есть желательно 4-5 раз в день небольшими порциями, чтобы избежать большой нагрузки на пищеварительную систему, газообразования и запоров, которые могут вызвать перенапряжение тазовых мышц и спровоцировать отторжение эмбриона от матки;
- Регулярность – принимать пищу нужно в одно и то же время, чтобы организм адаптировалась к режиму питания и максимально эффективно извлекал из продуктов питательные вещества, необходимые матери и будущему малышу;
- Умеренность – сразу после пересадки эмбрионов не нужно есть «за двоих», на этом этапе поступающих питательных веществ вполне достаточно для развития зародыша, а излишняя нагрузка на пищеварительную систему снизит вероятность его успешного закрепления.
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.
ЭКО в центре Medical Plaza – самые высокие шансы на успех
Репродуктологи МЦ «Medical Plaza» обладают большим опытом проведения процедуры экстракорпорального оплодотворения. Наши специалисты применяют самые передовые методы борьбы с бесплодием, и сумели сделать счастливыми родителями огромное количество бездетных пар. В клинике «Медикал Плаза» Вам гарантирован положительный результат, даже если в прошлом остались два неудачных ЭКО и более.
Если имело место неудачное ЭКО, не стоит отчаиваться и терять надежду на благополучный исход. Благодаря обращению к опытным профессионалам нашего медицинского учреждения мечта о рождении малыша обязательно станет реальностью!
Когда выполняют пересадку?
Забор и подсадка костных блоков – довольно травматичное вмешательство. Поэтому опытные имплантологи предпочитают восстанавливать зубы при помощи имплантатов особой конструкции, не прибегая к костной пластике. Но в отдельных клинических ситуациях пересадка костных блоков – неизбежная процедура.
Например, ее выполняют, когда невозможно провести расщепление костного гребня – по причине того, что гребень равномерно узкий по всей высоте или имеет изогнутую форму, например, в виде месяца или песочных часов. Крайне низкая высота десневой кости – также является показанием для ее наращивания с помощью костных блоков.
Преимущества короткого протокола
Короткий протокол обладает множеством положительных аспектов:
- минимальная нагрузка на организм. Небольшие дозировки гормональных препаратов не оказывают сильного воздействия;
- быстрота. Пациенткам гораздо проще следовать рекомендациям врача в течение такого малого срока. Это снижает вероятность появления ошибок;
- уменьшение риска развития гиперстимуляции яичников. Слишком сильная ответная реакция яичников — одно из главных осложнений при ЭКО;
- сохранение нормального психологического состояния. Схожесть по времени с естественным менструальным циклом помогает женщине легче пережить процесс.
К сожалению, ни один протокол ЭКО не дает 100 % гарантии беременности после первой попытки. Если результат отрицательный, по результатам анализов в следующий раз репродуктолог может назначить длинный протокол ЭКО.
Видео: правда и мифы об ЭКО
https://youtube.com/watch?v=vTQzLXzvSRc
Что это такое?
Само оплодотворение при ЭКО свершается не в пробирке, несмотря на устоявшееся определение, а в чаше Петри – специальной емкости, в которую помещают половые клетки мужчины и женщины. Иногда встречу сперматозоиды и яйцеклетки приходится «организовывать» вручную – методом ИКСИ. Если оплодотворение состоялось, уже через 14 часов наблюдаются начальные метаморфозы в структуре яйцеклетки. Далее начинается культивирование зародышей.
Выращивание эмбрионов под бдительным наблюдением эмбриологов проходит несколько дней. Перенос «подросших» зародышей в матку производится тогда, когда по мнению репродуктолога и эмбриолога, наступает наиболее благоприятное для этого время.
Сам перенос бывает стандартным, двойным и комбинированным. При стандартном переносе процедура проводится один раз в назначенный день. При двойном подсадку осуществляют дважды – сначала подсаживают эмбрион, который культивировался 2-3 дня после оплодотворения, а затем подсаживают эмбрион, который достиг стадии бластоцисты (5-6 день после оплодотворения). Двойной перенос повышает шансы пары на долгожданную беременность. Но есть и обратная сторона медали – ранее перенесенный эмбрион может «выпасть», его смоет раствором. Также повышается вероятность многоплодия.

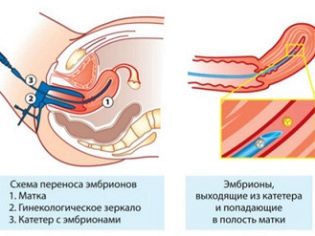
Комбинированный перенос повышает шансы на зачатие при повторном протоколе после неудачного. При нем вводят два вида эмбрионов – свежие, полученные в текущем протоколе, и криоконсервированные, которые заморозили еще в предыдущем протоколе или даже ранее. Такую подсадку наиболее часто делают в естественном цикле, без предшествующей гормональной стимуляции яичников.
При успешном протоколе через несколько дней происходит перенесенных зародышей в матку. Эмбрион приживается и начинается полноценная, вполне обычная беременность.
Изменения в организме после ЭКО
Завершающий этап ЭКО предусматривает пересадку в полость матки эмбрионов, которые культивировались в питательной среде на протяжении нескольких суток. Сразу после проведения процедуры в женском организме происходит каскад специфических процессов:
- биохимические – активация биосинтеза ферментов, необходимых для расщепления тканей эндометрия во время имплантации бластоцисты в слизистую матки;
- биофизические – дифференциация клеток зародыша и формирование наружных и внутренних клеточных масс, а также тканей плаценты;
- трофические – питание эмбриона за счет разрушения клеток эндометрия, а впоследствии – за счет формирования единой с материнским организмом кровеносной системы.
Что происходит на 3 день после переноса эмбрионов? Все зависит от того, какие именно эмбрионы были перенесены в полость матки. Бластоцисты пятидневного возраста являются более зрелыми, поэтому имплантируются в эндометрий в течение 2-х суток после ЭКО. На 3 день после переноса 3 дневных эмбрионов хетчинг только завершается. Наружная оболочка плодных яиц вскрывается, из которых выходят диплоидные клетки, готовые к имплантации в слизистую матки.
Процесс внедрения бластоцисты в эндометрий занимает в среднем от 2 до 4 суток. За это время происходит первый контакт эмбрионов с поверхностью матки. После этого они прилипают к наиболее благоприятным для внедрения участкам слизистой. Количество лизосом в бластоцисте увеличивается, благодаря чему она начинает продуцировать достаточное количество ферментов для расцепления клеток эндометрия и имплантации.
Почему не приживается эмбрион после ЭКО – медицинские факторы
Неудачный протокол ЭКО чаще всего связан со следующими причинами:
- низким качеством эмбрионов;
- патологиями эндометрия;
- заболеваниями маточных труб;
- болезнями эндокринной системы.
Для осуществления ЭКО оптимально подходят эмбрионы, насчитывающие не менее 6 клеток, и обладающие высокими показателями деления. Их низкое качество бывает обусловлено плохими яйцеклетками или спермой, не имеющей всех необходимых показателей.
Успешная имплантация эмбриона и последующее вынашивание во многом зависят от состояния эндометрия. Благополучный исход ЭКО становится возможным только тогда, когда его размер составляет 7-14 мм. Также должны быть исключены различные заболевания – хронический эндометрит, аденомиоз, полипоз, воспалительные процессы в области цервикального канала.
Заболевания маточных труб, провоцирующие неудачу при ЭКО, протекают в разнообразных формах. К отсутствию зачатия приводят шеечный фактор бесплодия, невылеченная полностью непроходимость, гидросальпинксы. Последняя патология провоцирует накапливание внутри труб жидкости, на фоне чего эмбрион лишается возможности нормально развиваться.
Стимуляция овуляции, являющаяся одним из основных этапов ЭКО, способна вызвать обострение некогда имеющихся эндокринологических нарушений. Именно поэтому пациенткам, желающим пройти процедуру экстракорпорального оплодотворения, показана консультация эндокринолога
Особенно важно получить рекомендации этого врача, если в прошлом женщина перенесла такие заболевания как диабет, гипо- гипертиреоз, гипо-гиперандрогения
Если имели место неудачные попытки ЭКО, причины этого могут заключаться в наличии иммунных нарушений, поликистоза яичников, спаек в малом тазу, хронических инфекций в организме. Отсутствие зачатия бывает обусловлено негативной наследственностью или привычным невынашиванием беременности.
Что такое «криопротокол»?
Криопротокол – отсроченный перенос эмбрионов, которые получены в результате ЭКО и заморожены для использования в одном из следующих циклов. Термины «криоперенос» и «криоцикл» из этой же области. Первоначально сфера применения таких протоколов ограничивалась случаями, когда пациенты замораживали свои эмбрионы в ходе ЭКО для наступления беременности в отдаленном будущем. Сейчас криопереносы часто проводят по медицинским показаниям.
Рекомендации перед криптопротоколом
Этот вид протокола возможен только после обычного ЭКО (за исключением переноса донорских эмбрионов). Если криопротокол назначается по медицинским показаниям, то предваряющая его программа завершается на этапе получения эмбрионов. Эмбрионы замораживаются методом витрификации – только он может обеспечить бережную заморозку и размораживание.
Подробнее про витрификацию читайте в разделе про наш криобанк.
Когда начинается криопротокол, эмбрионы размораживаются и переносятся будущей маме. Нужна ли какая-то подготовка к криопереносу? Обследование – такое же, как перед свежим циклом ЭКО. Если эмбрионы получены недавно, то большинство анализов обычно еще действительны, надо пересдать только просроченные. Кроме того, лечащий врач-репродуктолог может сделать индивидуальные назначения.
Подготовка к переносу эмбрионов
Что перед протоколом может сделать сама пациентка для увеличения шансов на успех? По-особенному готовится к процедуре криопереноса не нужно. Достаточно выполнить несколько простых правил:
- строго следовать предписаниям своего доктора;
- избегать больших нагрузок, но не отказываться от физической активности;
- остерегаться респираторных инфекций, переохлаждений, других неблагоприятных внешних факторов;
- за несколько дней до процедуры отказаться от половой жизни.
Полезная информация
Криоконсервация эмбрионов. Рекомендуется при следующих факторах:
- Процедура проводится в программах ЭКО с преимплантационной генетической диагностикой методом СGH или NGS, для проведения которой необходимо несколько дней, поэтому перенос эмбрионов в свежем цикле невозможен и для сохранения биоматериала, необходимо его криоконсервировать;
- При риске развития синдрома гиперстимуляции яичников (когда у женщины получено более 10–15 ооцитов, и есть признаки осложнений, связанных с избыточным количеством гормонов — вздутие живота, болевой синдром, выпот жидкости в брюшную полость и т. д.). В этом случае самая безопасная тактика — отмена переноса, заморозка всех полученных образцов с их последующей подсадкой в полость матки при наличии подходящих условий.
- При планировании оперативных вмешательств (например, процедуре удаления миоматозного узла). После операций на матке рекомендуется выдержать паузу перед планированием беременности не менее 6 мес, а иногда и более года. В этом случае мы можем заранее получить и заморозить эмбрионы, т. к. через год вероятность их получения будет меньше, в связи все с теми же особенностями нашего с Вами фолликулярного запаса.
- При недостаточном качестве эндометрия для криопереноса клеток (несоответствие его толщины и структуры оптимальным параметрам). В этом случае разделение цикла на 2 части позволяет продолжить криоконсервирование и осуществлять перенос именно тогда, когда созданы максимально благоприятные условия для разморозки и имплантации под контролем ультразвукового и гормонального мониторинга.
- В тех же случаях, перечисленных выше, когда используется криоконсервация ооцитов, но у женщины есть половой партнер, с которым она в будущем планирует беременность. Тут надо оговориться, что криоконсервация оплодотворенных яйцеклеток гораздо надежнее и перспективнее, чем криоконсервация ооцитов, поскольку криоконсервированный эмбрион лучше переносит этот процесс и легче восстанавливается после размораживания.

Программы с переносом размороженных эмбрионов. Статистика
Современная общемировая статистика показывает, что программы с криоконсервацией эмбрионов не только не уступают программам с использованием свежего биоматериала, но и оказываются более результативными. Это может происходить благодаря лучшей подготовке эндометрия к переносу в таких протоколах и использованию высококачественной методики криоконсервации, также важную роль играет профессионализмом эмбриологов и соответствие каждого этапа принятому криопротоколу.
Наша статистика использования криоконсервированных клеток также подтверждает эти заключения, и мы гордимся работой нашей эмбриологической службы, благодаря которой наши программы ЭКО настолько успешны.
Стоимость переноса эмбрионов при ЭКО
| Название | Цена |
| Перенос размороженных эмбрионов (разморозка, перенос) | 49000 руб. |
| Перенос размороженных эмбрионов из других клиник (разморозка, перенос) | 39999 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Выше ли риск невынашивания беременности после ЭКО по сравнению с естественным зачатием?
Есть статистические данные, в которых указано, что количество выкидышей после ЭКО выше, чем при самостоятельном зачатии для пациентов тех же возрастных групп (от 18 до 32% всех беременностей после ЭКО останавливаются на малом сроке).
Но при этом не учтены результаты ПГД, которая существенно снижает риск невынашивания беременности (так, при сравнении групп с привычным невынашиванием беременности у пар с самостоятельным зачатием частота выкидышей достигала 28%, а у пар после ЭКО с ПГД средняя частота абортов составила 9%).
Частота выкидышей после ЭКО не связана непосредственно с ЭКО.
Она напрямую связана с факторами, которые стали причиной, вызвавшими необходимость пары прибегнуть к лечению методом ЭКО.
Действия врачей после неудачного экстракорпорального оплодотворения
Если метод экстракорпорального оплодотворения не привел к благополучной беременности из-за низкого качества эмбрионов, стоит обратиться к более опытным репродуктологам. В подобной ситуации помогут высококвалифицированные врачи нашего центра, владеющие всеми современными методами осуществления ЭКО.
В своей работе доктора «Медикал Плаза» применяют самые действенные репродуктивные техники. Высокой эффективностью обладает процедура хэтчинга, суть которой состоит в выполнении микронадреза в оболочке эмбриона. К данному методу прибегают в тех случаях, когда несколько попыток ЭКО оказались безрезультатными.
Также специалисты осуществляют другие действия, определяющиеся причиной неудачного экстракорпорального оплодотворения:
В случае недостаточного ответа яичников. Важно выяснить, насколько он не соответствует норме, и что следует предпринять, чтобы улучшить его в будущем. Если ответ был слабым/чрезмерным, или спровоцировал СГЯ, стоит задуматься об изменении протокола, использовании других гормональных препаратов, или пересмотре их дозировки.
При низких показателях оплодотворения и недостаточно высоком качестве ооцитов
Если после неудачной попытки ЭКО частота оплодотворения оказалась низкой, в следующий раз на помощь может прийти метод ИКСИ. При неудовлетворительном качестве яйцеклеток может быть использован донорский материал, либо проведено ЭКО в естественном цикле.
При структуре и толщине эндометрия, не соответствующих нормальным показателям. При наличии каких-либо отклонений решается вопрос о выполнении гистероскопии перед повторной попыткой ЭКО. При слишком тонком эндометрии показаны допплеровское картирование сосудов матки, пайпель-биопсия, посев из полости матки, а также последующая коррекция обнаруженных дефектов.
В случае обнаружения изменений со стороны маточных труб. При подготовке к программе ЭКО очень важно вовремя выявить наличие гидросальпинкса, требующего удаления патологических труб в процессе лапароскопии. При возникновении этой проблемы также рассматривается возможность криоконсервации полученных эмбрионов, и их последующего переноса в криоцикле.
При неудовлетворительном состоянии спермы партнера на момент пункции. Несмотря на выбор наиболее подходящего сперматозоида для оплодотворения при процедуре ИКСИ, в некоторых случаях эмбриолог вынужден использовать лучший из худших сперматозоидов, что и становится одной из причин малоуспешной процедуры.
В случае неудачи с ЭКО пациентке следует поддерживать тесное сотрудничество с лечащим врачом. Только опытный специалист сможет тщательно проанализировать ситуацию, определить причину возникшей проблемы, и подобрать способы для ее эффективного решения.
Классификация бластоцит
Столбец 5, 6 — день переноса и/или криоконсервации (день 5 и 6).
При классификации бластоцист в обозначении указывают цифру от 1 до 6 (степень развития эмбриона):
- полость бластоцисты меньше, чем половина целого эмбриона
- полость бластоцисты больше, чем половина целого эмбриона
- полная бластоциста, полость заполняет почти весь эмбрион
- развитая бластоциста, полость включает весь эмбрион, тонкая оболочка
- бластоциста пробивается из оболочки
- бластоциста без оболочки
Буквенное обозначение
Качество внутриклеточной массы, из которой будет развиваться зародыш:
- A — много клеток, плотно упакованные
- B — несколько клеток, свободно сгруппированные
- C — очень немного клеток
Качество трофэктодермы (TE), которая обеспечит прикрепление эмбриона к эндометрию и разовьется в плаценту
- A — много клеток, образуют единый слой
- B — мало клеток, образуют свободный эпителий
- C — очень мало крупных клеток
Подготовительный этап
Перед переносом эмбрионов женщина проходит тщательное обследование. Если обнаружатся заболевания или патологии, назначается обязательная терапия, которая также направлена на нормализацию гормонального фона.
Сами эмбрионы готовятся к имплантации разными способами:
- Витрификация, или замораживание. Этот метод предполагает обработку жидким азотом. 30 % оплодотворенных клеток погибают, оставшиеся продолжают развиваться.
- Вспомогательный хэтчинг. В этом случае на оболочку эмбриона оказывается химическое или механическое воздействие, из-за которого она ослабевает. Итог подобных манипуляций — более легкий выход плодного яйца и его закрепление на стенках матки.

Как переносят эмбрионы при ЭКО?
Чтобы процесс имплантации прошел гладко, необходимо подготовить и эндометрий. Пациентке назначают специальные лекарственные препараты. Под их воздействием слизистая оболочка матки становится более толстой и рыхлой, количество кровеносных сосудов увеличивается, и в тканях накапливаются питательные вещества, которые нужны для нормального роста плода.
Как проходит криопротокол
Через какое время после свежего цикла, в котором эмбрионы получены и заморожены, проводится криоперенос? Решение принимается врачом в зависимости от состояния репродуктивной системы пациентки и ее общего здоровья. В среднем перерыв составляет два цикла.
Если речь идет об эмбрионах, когда-то витрифицированных на будущее, то длительность перерыва зависит только от супругов. Когда они решают, что пришло время для беременности, тогда и возвращаются в нашу клинику.
Есть два основных варианта проведения криопротокола: перенос может быть осуществлен в естественном цикле (ЕЦ) или на заместительной гормональной терапии (ЗГТ). Оптимальный вариант подбирает лечащий врач-репродуктолог.
Естественный криоцикл
Криоперенос в ЕЦ проводится в условиях, близких к физиологическим. Гормоны назначаются по минимуму – только чтобы поддержать лютеиновую фазу и тем самым повысить шансы на беременность. С этой целью до переноса витрифицированных эмбрионов и после него будущая мама принимает препараты прогестерона.
С самого начала цикла врач по УЗИ следит, как созревает яйцеклетка и растет эндометрий. Когда овуляция подтверждается, специалист назначает перенос витрифицированных эмбрионов.
Для выбора криопереноса в ЕЦ есть несколько условий. Это возраст младше 35 лет, регулярность менструального цикла и отсутствие проблем с овуляцией.
Криоперенос за ЗГТ
Предполагает управление менструальным циклом будущей мамы, для этого используются гормональные средства. Данный вид криопротокола показан женщинам позднего репродуктивного возраста, пациенткам с нерегулярным циклом, сниженным фолликулярным резервом, отсутствием овуляции.
Схема криопротокола на ЗГТ
С начала цикла используются эстрогенные препараты. Они вызывают рост эндометрия, который контролируется по УЗИ. Когда слизистая оболочка матки достигает нужных параметров, эстрогены заменяются на препараты прогестерона (чтобы поддержать лютеиновую фазу), и назначается процедура переноса.
Иногда врачам не удается добиться нормального роста эндометрия в ЕЦ или на ЗГТ. Тогда в протокол включаются небольшие дозы медикаментов для стимуляции яичников.
Сама процедура переноса, независимо от схемы криопротокола, проходит так же, как в классической программе ЭКО
Риски при многоплодной беременности
Для человека физиологической нормой является одноплодная беременность. Вынашивание двух и более детей нередко сопряжено с рядом рисков, о чем свидетельствуют многочисленные отзывы практикующих специалистов. Вероятность наступления преждевременных родов при многоплодной беременности особенно высока. Кроме того, возможны следующие варианты осложнений:
- Тазовое или поперечное предлежание, встречающееся в 50% случаев при многоплодной беременности. Неправильное положение плода усложняет или полностью исключает естественное родоразрешение. При проведении такового высока вероятность получением ребенком родовых травм.
- Увеличение риска развития гестоза на поздних этапах вынашивания. В большинстве случаев такое осложнение приводит к отслойке плаценты и гипоксии у плода.
- Трансфузионный синдром. Одна из распространенных причин самопроизвольного прерывания многоплодной беременности – трансфузионный синдром. Патология возникает на фоне многоплодной беременности, когда оба плода имеют единую плаценту, в результате чего развивается гемодинамический дисбаланс.
- Патологии развития. Если количество эмбрионов при ЭКО два и более, есть риск незначительный риск развития патологий внутриутробного развития, что обусловлено недостаточным количеством важных микроэлементов, необходимых для формирования плодов.
Если решается вопрос о том, сколько подсаживать эмбрионов при ЭКО, учитывается общее состояние здоровья матери. Вынашивание многоплодной беременности чревато риском для женщины, так как организму необходимо выдерживать двойные нагрузки. В ряде случаев беременность сопровождается различными осложнениями, в числе которых анемия, гестозы, повышенное артериальное давления, преэклампсия.