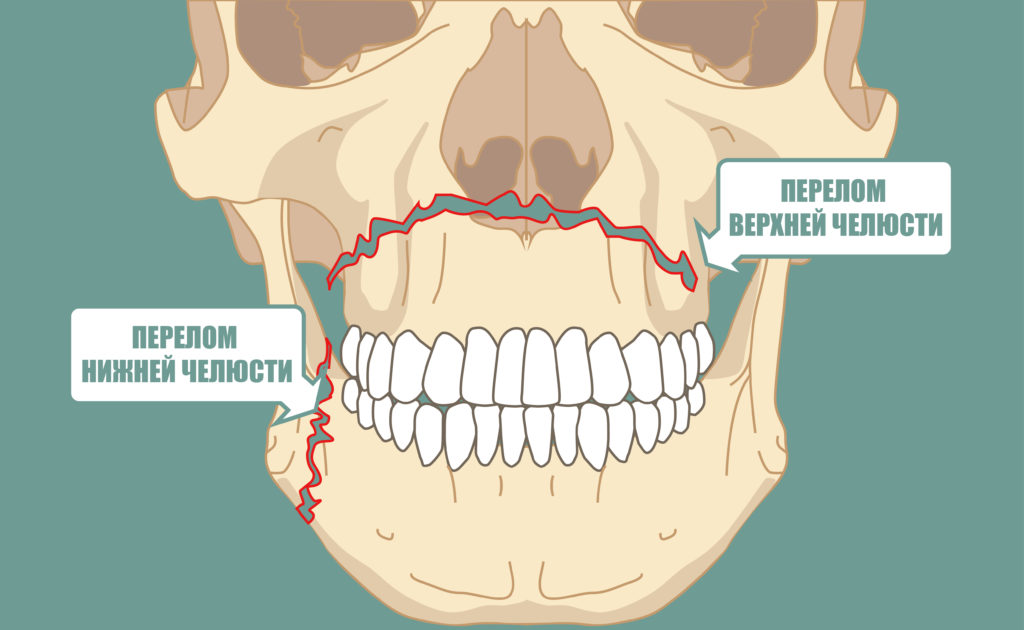
Периостит челюсти
Содержание:
Как помочь себе до визита к врачу
При воспалении надкостницы челюсти стоит забыть о таких народных методах, как прогревание: любые горячие компрессы усугубят ситуацию. Если вскрывать образование, пить антибиотики без назначения врача, удалять гной самостоятельно, это может привести к печальным последствиям.
Облегчить свое состояние можно следующим образом:
- прополоскать рот слабо-солевым раствором комнатной температуры или антисептическим средством с обезболивающим эффектом;
- сделать прохладный компресс на щеку со стороны воспаления;
- принять безрецептурное обезболивающее средство.
Эти меры помогут облегчить боль и немного уменьшить отек, однако обратиться к специалисту необходимо при первой же возможности. В качестве антисептического средства для ополаскивания можно использовать ополаскиватель для полости рта АКТИВ. Он не содержит спирта, поэтому отсутствует риск ожога воспаленных тканей, а хлоргексидин и бензидамин в составе помогут облегчить состояние до того, как вы попадете на прием к врачу.
Причины возникновения периостита
По словам специалистов, периостит челюсти может появляться по ряду следующих причин:
- Чрезмерное размножение патогенных микроорганизмов в ротовой полости;
- Челюстное инфицирование, вызванное нагноением пораженного зуба или тканей десны;
- Некачественная гигиена полости рта, приводящая к развитию воспалений;
- Инфицирование тканей челюсти пораженными органами через лимфо- или кровоток;
- Осложнение таких стоматологических заболеваний, как периодонтит и пульпит.
Кроме того, образование периостита возможно тогда, когда лечение патологий ротовой полости только устраняет симптоматику, но не сами причины. При этом риск заболевания заметно повышается.
Разновидности и признаки периостита
Одонтогенный воспалительный процесс в надкостнице челюсти бывает хроническим и острым. Острое воспаление диагностируют в девяноста пяти процентах случаев, а хроническое – всего у пяти пациентов из сотни. Примерно в шестидесяти процентах клинических ситуаций воспаление локализуется на нижней челюсти, где патологический процесс менее опасен, но более ощутим – у пациентов отекает большой участок с внешней и внутренней стороны полости рта. Остальные сорок процентов воспалений приходятся на верхнюю челюсть, где в опасной близости от воспаленного участка может находиться гайморова пазуха.
Чтобы инфекция из надкостницы не попала в гайморову пазуху, необходимо в срочном порядке диагностировать периостит и купировать его. Впрочем, любая форма и стадия периостита нуждается в срочном и профессиональном лечении – в домашних условиях периоститы не лечатся.
Выделяют две формы воспаления надкостницы челюсти – серозную и гнойную. Серозное воспаление протекает легче гнойного: в тканях надкостницы собирается немного прозрачной жидкости, которая быстро рассасывается в ходе лечения. При гнойном воспалительном процессе формируется абсцесс, гной из которого при отсутствии лечения может выходить в ротовую полость.
Симптомы воспалительного процесса в периосте могут различаться зависимо от разновидности заболевания, но при остром воспалении у пациентов всегда опухает щека и отмечается сильная боль. Если воспаление приобретает хроническую форму, пациенту становится легче, но в зоне поражения образуется плотный отек, костная ткань начинает разрастаться, и хронический периостит в будущем может привести к деформации челюсти.
О начале воспалительного процесса в надкостнице свидетельствует небольшое опухание десневой ткани и боль, возникающая при надавливании на проблемный зуб. Через сутки после появления первых признаков воспаления болезнь становится более явной. При серозном воспалении немного повышается температура тела, увеличиваются лимфоузлы за ушами и под челюстью, отмечается умеренная боль, покраснение десны и появляется болезненная припухлость на мягкой ткани, которая соединяет десну со щекой, лицо становится асимметричным.
Если развивается острый гнойный периостит, пациент чувствует симптомы интоксикации, у него опухает половина лица, в районе отека отмечается пульсирующая боль. Боль может проходить по ветвям тройничного нерва, также может чувствоваться движение гноя внутри мягких тканей при давлении на опухшую складку, которая соединяет десну и щеку, либо гной может выходить в полость рта через свищевой ход, образующийся в десне.
Показания и противопоказания к наращиванию кости
Костная пластика назначается в следующих клинических ситуациях:
- Повреждения и травмы челюсти любого типа, которые видны врачу невооруженным глазом, либо на панорамных рентгеновских снимках.
- Подготовка к двухэтапной имплантации – классические методы вживления титановых штифтов не подходят даже при минимальном дефиците ткани.
Как и любая сложная операция, процедура имеет ряд противопоказаний:
- Злокачественные новообразования.
- ВИЧ, туберкулез и другие серьезные заболевания.
- Гайморит и ангина – операцию откладывают до полного выздоровления.
- Индивидуальная непереносимость обезболивающих препаратов.
- Нарушения свертываемости крови.
- Эпилепсия и психические расстройства.
Беременность и кормление грудью давно не являются строгим противопоказанием для проведения костной пластики. Современные методы позволяют решить проблему без последствий, как для матери, так и для будущего ребенка. Единственное ограничение – сроки, вся терапия должна проводиться строго во II триместре.
Беременность не являются противопоказанием для проведения костной пластики
Симптоматика воспалительного процесса
То, как проявляет себя воспаление периоста, во многом связано с формой течения заболевания. Острый воспалительный процесс диагностируется примерно у 95 процентов пациентов, а на хронический – приходится соответственно 5 процентов клинических случаев.
 Существует несколько общих симптомов, зная которые, стоматологи идентифицируют любые периоститы, не путая их с другими местными гнойно-воспалительными процессами. Воспаление надкостницы проявляется постепенно. Его первые признаки выглядят, как незначительное опухание десны, а боль возникает только при надавливании на зуб. Если в течение суток человек не обращается к стоматологу, проявления болезни становятся более явными.
Существует несколько общих симптомов, зная которые, стоматологи идентифицируют любые периоститы, не путая их с другими местными гнойно-воспалительными процессами. Воспаление надкостницы проявляется постепенно. Его первые признаки выглядят, как незначительное опухание десны, а боль возникает только при надавливании на зуб. Если в течение суток человек не обращается к стоматологу, проявления болезни становятся более явными.
Острое серозное воспаление характеризуется:
- покраснением слизистой оболочки десневой ткани;
- болезненной припухлостью на складке мягкой ткани, соединяющей щеку с десной;
- умеренной болью;
- повышением температуры до 37 °C;
- асимметрией лица из-за инфильтрирования тканей;
- увеличением лимфоузлов за ушами и под челюстью.
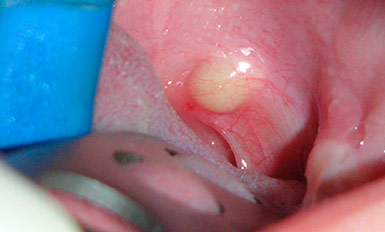 Острый гнойный периостит – заболевание более тяжелое, и его симптомы доставляют более значительные неудобства:
Острый гнойный периостит – заболевание более тяжелое, и его симптомы доставляют более значительные неудобства:
- состояние пациента ухудшается из-за интоксикации;
- температура может вырастать до 38 °C;
- опухает половина лица;
- в области отека отмечается пульсация;
- боль распространяется по ветвям тройничного нерва;
- может открыться ход для выхода гноя;
- при надавливании на опухшую складку мягкой ткани может возникнуть колебание гнойной жидкости.
Биомеханика травмы
Основное отличие бега от ходьбы в отсутствии фазы двойной опоры (когда обе ноги находятся на земле одновременно), в результате чего вес тела приходится при приземлении на одну конечность, что приводит к 1) резкому увеличению ударной нагрузки на ногу; 2) необходимости увеличивать активность мышц-стабилизаторов стопы. То есть мышц, обеспечивающих не столько мощность (как икроножная и камбаловидная мышцы), сколько правильную позицию приземляющейся и отталкивающейся стопы, адаптацию к неровной поверхности.
В результате повышенной нагрузки мышцы-стабилизаторы “забиваются” и укорачиваются, как и любые мышцы после тренировки. И тут включается второй механизм, обуславливающий травму, – распределение ударной нагрузки.
Когда мы приземляемся на ногу, мышцы, связки и кости принимают и рассеивают ударную нагрузку. Если мышца эластична и находится в нормальном тонусе, то большая часть удара поглощается удлинением её брюшка (центральной части), а сухожилия и места прикрепления к кости берут на себя остаток удара. Если же мышцы укорочены и не эластичны, значительно больше ударной нагрузки приходится на место прикрепления.
надкостницу (плотный слой соединительной ткани, которая покрывает всю кость). При приеме удара мышцы как бы дергают за надкостницу, что приводит к ее микротравматизации и воспалению.
Усиливать ударную нагрузку на мышцы голени могут также структурные нарушения стопы, такие как избыточно-высокий свод стопы ( иллюстрация 3) , что снижает его амортизационную способность, и плоско-вальгусные стопы, часто ведущие к гиперпронации (избыточного завала голеностопного сустава и стопы кнутри при приземлении) и, следственно, дополнительной нагрузке на заднюю большеберцовую мышцу. {banner_st-d-2}
Причины шинсплинта:1) Слабые и забитые мышцы-стабилизаторы стопы2) Высокая ударная нагрузка.
Причиной высокой ударной нагрузки могут быть:избыточный вес;структурные особенности стопы – гиперпронация, высокий ригидный свод стопы;обувь с низкой амортизацией;жесткая поверхность для бега;жесткий контакт с поверхностью (излишне высокое напряжение стоп при контакте);ускорения или бег по наклонной поверхности вниз;бег по неровной поверхности.
Причем забить мышцы можно в один день, к примеру, при тренировке в парке, а повредить надкостницу на следующей тренировке при беге по обычной для вас жесткой поверхности, просто на укороченные мышцы.
Симптомы остеомиелита челюсти
Симптоматика заболевания у детей отличается выраженными проявлениями:
- Резкое повышение температуры тела;
- Капризное настроение, отказ от еды;
- Нарастание отечности в области глаза-щеки-носа;
- Увеличение лимфатических узлов со стороны поражения;
- Закрытие глазной щели в течение суток, минимизация чувствительности верхней губы, исчезновение носогубной складки, асимметрия и перекошенность лица;
- Отек распространяется на область шеи в течение 3 суток;
- Развитие процесса нагноения, отторжение секвестров;
- Сужение или перекрытие носового хода, препятствующее нормальному дыханию. Вскоре заполняется гнойными выделениями;
- Через 1-2 суток после инфицирования кожа в пораженной области становится розоватой и слегка лоснится. При прикосновении к данной области ощущается сильная боль;
- Возможно появление локальных инфильтратов на альвеолярном отростке. Отмечается гиперемия слизистой оболочки, ее размягчение, появление флюктуации – жидкости в ограниченной области с эластичными перегородками;
- Через 5 суток отмечается секвестры, появляются свищи в полости носа. Они могут возникать на небе, около внутреннего глазного уголка, в области зачатков зубов. Специалисты диагностируют патологическую подвижность верхней челюсти;
- Вскоре отмечается переход воспаления на глазницу, появляется абсцесс век. Движения болезненны, глазное яблоко теряет подвижность с развитием флегмоны глазницы;
- Последствия в виде сепсиса, флегмоны глазницы, менингита, абсцесса мозга или легкого, пневмония, гнойный плеврит и других опасных состояний и болезней.
- Симптомы остеомиелита челюсти
Базовая клиническая картина недуга, по мнению специалистов, проявляется в следующих пунктах:
- Признаки, похожие на отравление: сниженный жизненный тонус, повышенная температура тела, плохой сон, частые головные боли, раздражительность;
- Патологическая подвижность близлежащих зубов;
- Острая болезненность в области кариозного зуба, усиление боли, появление пульсирующей боли при пальпации;
- Анализ крови, подтверждающий наличие воспалительного процесса в организме;
- Покраснение и отечность слизистой оболочки ротовой полости;
- Увеличение размера лимфатических узлов, болезненность при их пальпации;
- При несвоевременном обращении к врачу возможно дифференцирование свища с оттоком гнойного содержимого. Болезненность снижается, но костная ткань отмирает.
4.Лечение
Терапевтическая схема определяется результатами диагностического обследования. В зависимости от масштабов, локализации и этиологии воспаления, назначаются антибактериальные препараты, противовоспалительные средства, иммуномодуляторы и иммуностимуляторы. Нередко выявляются абсолютные показания к хирургическому вмешательству – в частности, для удаления некротических (отмерших) участков. Эффективна терапия особыми протеолитическими ферментами, а также физиотерапевтические методы. Обязательна санация всех очагов хронической инфекции, купирование обострений сопутствующих и/или первичных по отношению к оститу заболеваний (например, ревматоидного артрита, сифилиса, туберкулеза).
Хирургическое лечение периостита
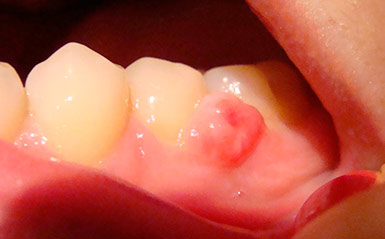 Целью оперативного вмешательства при лечении периостита является очищение инфицированной полости от содержимого и предотвращение дальнейшего распространения инфекции. Лечение периостита гнойного характера проводится по такому плану:
Целью оперативного вмешательства при лечении периостита является очищение инфицированной полости от содержимого и предотвращение дальнейшего распространения инфекции. Лечение периостита гнойного характера проводится по такому плану:
- Введение анестезии. Следует отметить, что при сильном гнойном воспалении уколы обезболивающих препаратов могут быть недостаточно эффективными, так как кислая среда, образующаяся в зоне воспалительного процесса, нейтрализует анестезирующие препараты.
- Осуществление в области больного зуба небольшого надреза. Разрезается мягкая ткань, костная – при необходимости.
- Из раны выпускается гной, и полностью устраняются следы воспаления. Для полного оттока гноя в сформированную область вставляется дренаж, чтобы в течение нескольких дней, пока гной не выйдет, рана не заросла.
- Если врач вторгался в строение костной ткани, ее объем восстанавливается. Десна либо зашивается, либо заживает сама.
- Если зуб претерпел сильные разрушения, он удаляется. Если врач видит возможность сохранения зубной единицы, проводится ее лечение.
Боли после удаления зуба из-за врачебной ошибки
Сильная боль после удаления зуба может свидетельствовать о некорректной работе стоматолога-хирурга. Существует несколько врачебных ошибок, совершаемых во время удаления зуба и приводящих к длительной невыносимой боли.
Выпиливание кости при помощи бормашины
Если оно проводится по правилам, врач должен использовать специальный наконечник, подающий на область обработки жидкость для охлаждения. Некоторые врачи пренебрегают данным пунктом, из-за чего костная ткань подвергается термическому ожогу, а вслед за ним – поверхностному некрозу. Именно они и вызывают острые болевые ощущения. Реабилитационные мероприятия будут зависеть от состояния зубной лунки. Если воспаление отсутствует и сформировался нормальный сгусток, придется набраться терпения и принимать анальгетик. Если сгустка нет и заметны признаки воспаления, требуется чистка лунки.
Наличие в лунке острых костных краев
Если после извлечения зуба стенки кости слишком острые, они могут травмировать слизистые оболочки и прорываться сквозь них.
Чрезмерно высокая перегородка между зубными корнями может не полностью перекрываться сгустком крови и выступать за его пределы. Такое случается, если врач не удаляет острые края кости и высокие корневые перегородки, не накладывает швы на излишне подвижную десенную ткань с целью сближения раневых краев. Неприятные ощущения в данном случае появляются из-за нарушения целостности мягких тканей, может присутствовать дискомфорт при потреблении холодных и горячих напитков.
Подвижные элементы кости в лунке
После раскачивания зуба для его извлечения врач может не заметить в лунке оставшиеся подвижные части кости. Это может провоцировать луночный воспалительный процесс и болезненность, поэтому их необходимо удалить.
Отсутствие кровяного сгустка в лунке
Это может случиться из-за применения анестезии с вазоконстриктором (вызывает сосудистый спазм в зоне введения). Лунка после этого не сможет заполниться кровью и будет обнажена, а это чревато сильным дискомфортом и осложнениями.
В норме после удаления зуба лунка должна наполняться кровью
Отсутствие швов после хирургических работ
В рамках операции слизистая оболочка вокруг него отслаивается, из-за чего ее края вокруг лунки приобретают подвижность. Некоторые хирурги пренебрегают необходимостью наложения швов, хотя это следует делать даже при извлечении однокорневых зубов. Результат – болезненность и травмирование тканей. Швы помогают снизить вероятность воспаления на 90%, ослабить болезненность на 30-50%, ускорить заживление раны, предотвратить утрату сгустка и возможность кровотечений. Не все врачи самостоятельно проводят данную услугу, поэтому пациенту следует настоять на ее проведении, пусть и за дополнительную плату.
Отсутствие антибиотического лечения после сложного удаления
Если врач не назначил прием антибиотиков после манипуляций, может развиться луночное воспаление и болевой синдром. В данном случае нужно посетить доктора и сообщить о своих жалобах. Принимать следует только назначенные стоматологом медикаменты.
Возможные осложнения
К сожалению, даже современные технологии не гарантируют полную защиту от неприятных последствий костной пластики. В течение нескольких дней после сеанса у пациентов могут наблюдаться следующие симптомы:
- Длительное кровотечение – причин может быть множество, от ослабившихся швов до врачебной ошибки при зашивании. Обычно проблема проходит на вторые сутки.
- Отечность лица – нормальная защитная реакция организма, который реагирует на хирургическое вмешательство. Сроки сугубо индивидуальны.
- Синяки и подкожные кровоподтеки в районе надрезов – проявляются при повышенной чувствительности эпителия. Облегчить дискомфорт помогут мази с анестетиком – камистад и метрогил-дента.
- Простреливающие боли в шейном отделе позвоночника – последствия долгой анестезии. Решаются легким массажем и отсутствием физических нагрузок.
- Повышенная чувствительность эмали – реакция «проснувшихся» нервных окончаний пульпы. Также устраняется обезболивающими мазями.
Любой из перечисленных симптомов должен пройти сам в течение 48-72 часов после выхода из кабинета врача. За это время не рекомендуется злоупотреблять обезболивающими таблетками, чтобы внимательно прислушиваться к ощущениям. Если дискомфорт не проходит – это может стать первым признаком отторжения, который ни в коем случае нельзя игнорировать, а нужно немедленно обратиться за повторной помощью, желательно к тому же врачу.
Интересный факт Общий процент отторжений при современных методиках костной пластики не превышает 2% всех клинических случаев. Большинство клиник дает гарантию для таких ситуаций, и пациенту бесплатно оказывают помощь по устранению или даже предоставляют скидку на альтернативный метод восстановления или имплантации.
Почему развивается зубной флюс?
Причина разрушительных процессов, происходящих в тканях, кроется в инфекции. В процессе жевания вместе с остатками пищи «утрамбовываются» болезнетворные, вредоносные бактерии. Через кариозную полость они как бы стремятся проникнуть в глубокие зубные ткани, и, прорываясь через кость, останавливаются под надкостницей нижней или верхней челюсти. Происходит воспаление надкостницы. В окружающих зуб тканях стремительными темпами развивается серьезный воспалительный процесс.
Спровоцировать быстрое развитие флюса могут такие неблагоприятные факторы, как нервные переживания, простуды, кашель, переохлаждения. Очень часто бывает так, что перед развитием воспаления у пациента сначала начинается пульпит – реакция зуба на проникновение внутрь болезнетворных бактерий, попадающих во внутренние полости с остатками пищи. Симптомы пульпита и флюса очень похожи, что закономерно, потому что заболевание перетекает из первого во второе.
Гораздо реже бывает, что заболевание развивается из-за механической травмы. Также среди нераспространенных причин можно отметить воспаление пространства между зубом и десной (десневого кармана), причиной которого является деятельность все тех же болезнетворных микробов.
Отличительная особенность зубного флюса – наличие гнойных образований внутри полости зуба. Именно они могут в дальнейшем стать причиной серьезных осложнений или даже потери зуба.
Временами случается, что гнойник вскрывается самопроизвольно. Но течение болезни на этом не заканчивается, разрушительные процессы все равно продолжают идти в тканях зуба. Если и в этот момент не обратиться к врачу, то существует риск развития флегмоны – острого воспалительного и гнойного процесса, поражающего жировую клетчатку и мышцы.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Обзор
Флюс или дентальный абсцесс — это скопление гноя, который образуется в больном зубе и может распространяться на соседние ткани. Причина флюса — бактериальная инфекция.
Как взрослые, так и дети одинаково часто страдают от флюса. Согласно результатам исследования, которое проводили американские ученые, в среднем один из восьми человек обращается за медицинской помощью по поводу флюса каждые два года.
Основной симптом флюса: резкая пульсирующая боль в пораженном зубе. Боль обычно появляется внезапно и постепенно усиливается в течение следующих нескольких часов или дней.
Различают два типа флюса:
- периапикальный абсцесс — когда поражается внутренняя часть зуба (это наиболее распространенный тип дентального абсцесса);
- периодонтальный абсцесс — когда происходит воспаление десны и кости, удерживающей зуб.
Дентальный абсцесс обоих типов связан с заражением бактериями, которые скапливаются внутри рта. Предрасполагающими факторами развития инфекции обычно являются:
- плохая гигиена полости рта — нетщательная и нерегулярная чистка зубов и десен (узнайте, как чистить зубы и пользоваться зубной нитью);
- потребление большого количества продуктов и напитков с высоким содержанием сахара или крахмала — из-за углеводов бактерии размножаются интенсивнее.
Если вы подозреваете у себя симптомы флюса, нужно как можно быстрее записаться на прием к стоматологу.
Чтобы в ожидании приема у врача облегчить боль, вы можете принять ибупрофен или парацетамол. Эти средства можно приобрести в аптеке без рецепта.
В зависимости от причин флюса и тяжести состояния, врач может предложить различные варианты лечения. Как правило, прежде всего необходимо удалить гной, а далее возможно лечение зубных каналов, удаление пораженной части зуба или десны. Лечение обычно проводится под местным обезболиванием.
Диагностика периостита челюсти
Заболевание устанавливается на основе тщательного сбора анамнеза, опросе, осмотре полости рта. Рентгенография позволяет установить только хронический периостит — на снимке отображаются лишь структурные изменения костной ткани, а не воспалительный процесс, поэтому она применяется только в дифференциальной диагностике и при подозрении на вялотекущую форму.
Кроме основных диагностических мер, врач обязательно проводит дифференцирование с такими заболеваниями, как:
- силаденит;
- абсцесс;
- острый периодонтит;
- околочелюстная флегмона;
- остеомиелит и др.
С этой целью также применяется визуальный, инструментальный осмотр (перкуссия, зондирование), а также принимаются во внимание субъективные ощущения пациента. Учитываются следующие параметры:
- характер боли (интенсивность, периодичность или постоянное ощущение);
- гиперемия, отек десневой ткани, наличие видимых воспалительных изменений;
- локализация очага;
- структура тканей, подвергшихся отеку, — гладкость, пастозность и прочее.
Также врач обращает внимание на время возникновения болезненных ощущений и других симптомов, уточняет, подвергался ли причинный зуб лечению перед появлением характерной клинической картины, были ли запломбированы каналы и т.д.
Кроме того, для диагностики могут потребоваться визиты к смежным специалистам, а также сдача анализов для установления достоверного диагноза — общий или биохимический анализ крови, анализы мочи и др. В этом случае оценивается ряд параметров: скорость оседания эритроцитов, численность лейкоцитов как признак воспалительного процесса и т.д.
О костной пластике нижней челюсти
Имплантация является самым передовым и эстетичным видом протезирования и с успехом применяется для восстановления целостности зубного ряда при отсутствии одного или нескольких зубов.
Нередко в результате различных травм челюсти, осложнений после неудачных удалений зубов, перенесенных заболеваний (гранулемы, пародонтита) или атрофии в результате длительного отсутствия зуба, возникает недостаток костной ткани в челюсти. В таких случаях требуется производить наращивание зубной кости.
Наращивание кости в стоматологии способствует восстановлению формы и эстетическому изменению положения челюстной ткани, обеспечивает возможность проведения успешного зубного протезирования путем установки импланта.
Народные методы лечения периодонтита у детей
Такие способы борьбы с заболеванием не приветствуются врачами, но в ситуациях, когда до приема в поликлинике приходится ждать несколько часов, можно воспользоваться широко известными и проверенными средствами. В них входят:
Отвар шалфея или ромашки – обе лекарственные травы обладают мощным антисептическим и противовоспалительным действием, но практически не уменьшают боль. Полоскать рекомендуется каждые 2 часа, не забывая при этом об элементарной гигиене и чистке зубов после еды. Отвар календулы или тысячелистника – имеют аналогичное действие, но при этом не настолько сильно пахнут, если у ребенка непереносимость к резким запахам. Полоскания не рекомендуются чаще 3-4 раз в день. Настойка прополиса – подходит для детей с постоянными зубами, если нужно срочно уменьшить отек и боль при воспалении. Лучшее действие – примочки с ватными тампонами, но нужно объяснить ребенку, что слюну нельзя ни в коем случае глотать. Применяется не чаще 2 раз в день. Клюквенный сок – «вкусная» альтернатива неприятным настойками и отварам. Можно использовать как свежевыжатые соки из ягод, так и купленные таблетки с экстрактом
Главное – обратить внимание, чтобы в составе не было сахара. иначе состояние зубов только ухудшится
Все эти методы разрешается применять только после согласования с лечащим врачом, иначе можно спровоцировать массу осложнений и довести дело до госпитализации и операции под общим наркозом.
Неполное удаление
Иногда после сложной операции осколки зуба могут остаться в лунке. Если врач вовремя их не заметит, то со временем в челюсти обязательно разовьется воспаление, которое легко может перерасти в остеомиелит или флегмону.
Лечение данной неаккуратности стоматолога достаточно простое – требуется извлечь осколки, обеспечить отток гноя и тщательно промыть рану. Иногда на десну накладываются швы.
Очень часто людям кажется, что после операции в лунке остались части зуба, так как языком они нащупывают что-то острое. Но на самом деле это простой край лунки, который со временем рассосется и не будет причинять беспокойства. При неполном удалении обязательно возникают боли, десна краснеет и отекает, и даже возможно выделение гноя.
Профилактика и предотвращение рецидивов
В профилактических целях необходимо укреплять мышцы-стабилизаторы стопы безударной нагрузкой.
– Если вы ездите в метро, можно, взявшись за поручень, немного приподнять одну ногу и проехать на одной ноге 1-2 станции и ещё 1-2 станции на другой ноге
Важно начинать упражнение после разгона состава и при этом не высоко поднимать от пола вторую ногу, чтобы не упасть во время торможения. Метро вообще отличный тренажер для мышц-стабилизаторов
– Можно тренировать мышцы, производя амплитудные вращения голеностопом по часовой и против часовой стрелки с утяжелителем в области подъёма стопы весом от 500г до 1кг по 40 раз в каждую сторону, удерживая стопу на весу. Если делать такие упражнения каждый день в течение 2х месяцев, это позволит отлично укрепить голеностоп и даст профилактику не только воспаления надкостницы, но и ряда других беговых травм.
– Также используются специальные балансировочные подушки, занятия на которых в течение 5-10 минут в день дают результаты уже через 3-4 недели.
Другой частью профилактики является хорошая растяжка голеностопа и мышц-стабилизаторов, а также их массаж после высоких нагрузок.
Выполнение: встаньте на край ступеньки или бордюра, оставаясь на опоре, внутренней частью стопы опустите пятку максимально вниз и наружу. При выполнении растяжки немного согните колено, чтобы усилить растяжку мышц голени и уменьшить растяжений задней поверхности бедра и икроножной мышцы. Удерживайте позицию 40 секунд. Можно повторять 5-7 раз.
Для профилактики и лечения также используется обувь с защитой от гиперпронации (подбирается специалистами, желательно с использованием видео-съемки на беговой дорожке) и/или специальных беговых индивидуальных стелек.
Внимание! Не совмещайте стельки и специализированную обувь без совета специалиста, так как механизмы защиты от гиперпронации, встроенные в стельку и в кроссовок, при наложении друг на друга могут дать обратный эффект, полностью погасить пронацию или даже перевести стопу в обратное положение!
4.Лечение воспаления рёберной кости
Консервативное лечение при воспалении ребра может быть эффективно лишь на самых ранних стадиях. В этом случае назначаются антибиотики и необходим регулярный контроль эффективности проводимой терапии. Если воспаление продолжает прогрессировать, не обойтись без оперативной помощи.
Объём хирургического вмешательства зависит от тяжести состояния. Если вскрытием гнойника достигается выход гноя до самого очага поражения, а также операционная рана позволяет отходить мелким секвестрам, этого может быть достаточно для дальнейшей положительной динамики и выздоровления, особенно в остром течении.
Если же секвестр и свищевой ход сохраняются, может потребоваться резекция ребра. При такой операции удаляется пораженная воспалительным процессом часть ребра или нескольких рёбер, а также воспалённые мягкие ткани вокруг них. Оперативное лечение обычно весьма эффективно. Примерно в 4% случаев такого вмешательства существует риск повреждения плевры. Однако современные точные операционные инструменты и аппараты практически исключают такие ошибки, связанные с человеческим фактором. В послеоперационном периоде могут быть назначены антибиотики, а позднее требуются меры реабилитации, направленные на восстановление функций грудины и связанных с ней движений конечностей.
Диагностика периостита
Установить диагноз флюс не очень сложно – обычно для этого достаточно просто осмотра больного, хотя может потребоваться рентгенологическое исследование и различные лабораторные анализы, чтобы определить стадию и степень распространения воспалительного процесса.
Дифференциальная диагностика
При диагностике периостита важно отличить его от:
- Острого периодонтита. При периодонтите припухлость локализуется строго вокруг причинного зуба. При периостите же она может захватить соседние зубы;
- Различных абсцессов, лимфаденитов и флегмон. Все эти заболевания характеризуются плотными образованиями в мягких тканях шеи и лица, кожа над которым покрасневшая и лоснящаяся. При периостите же ткани размягчаются, в слизистой возникает флюктуация, некоторые области лица опухают без натяжения тканей и покраснения;
- Острого сиалоаденита. При сиалоадените зубы пациента здоровы, и из слюнных желез выделяется гнойный экссудат. При периостите обязательно поражен хотя бы один зуб, а выделений из слюнных желез не наблюдается;
- Острого осмеомиелита. При остеомиелите альвеолярный отросток утолщается не с одной, а с обеих сторон, также отмечается очень сильная слабость, озноб, лихорадка, высокая температура и головные боли.