Что такое плацента, когда она формируется и какие функции выполняет?
Содержание:
Фетоплацентарная система — как новая эндокринная железа
После имплантации зиготы в полости матки в организме женщины начинает формироваться новая эндокринная железа — плацента (детское место).
Плацента имеет две части: плодную и материнскую, кровообращение которых никогда не смешивается. Эти части плаценты максимально сближены, что позволяет совершать обмен веществ между организмом матери и плода, т.е., по сути, позволяет ребенку «кушать, писать и дышать», а, значит, расти и развиваться.
Обмен веществ между организмом матери и плода является основным фактором для его развития. Осуществляется обмен за счет проницаемости плаценты, которая нарушается при большинстве острых и хронических осложнений в течение беременности. Нарушение целостности частей плаценты и ухудшение ее проницаемости ведет к гибели плода и прекращению беременности.
Гибель плода и прекращение беременности возможно и еще по одной причине, когда организм матери вдруг решит, что плод — это чужеродный белок для него. Но это на самом деле так. Однако природа предусмотрела защитный механизм, который не позволяет иммунной системе матери распознать антигены отцовского происхождения, заложенные в ребенке.
Этот защитный механизм представляет из себя некие факторы, блокирующие иммунную систему матери и обеспечивающие локальный иммунологический комфорт. При самопроизвольных абортах блокирующие факторы в крови матери снижаются или отсутствуют.
Плацента вырабатывает широкий набор гормонов и специфических белков, которые поступают в кровь матери и в амниотическую жидкость. Они регулируют нормальное течение беременности и развитие плода путем изменения функции других эндокринных желез, органов жизнеобеспечения в целом.
По уровню гормонов и специфических белков плаценты, определяемых в крови матери, в крови плода или в амниотический жидкости можно оценивать состояние плода и функцию плаценты, чем и занимается акушерская эндокринология. Т.о., изучение эндокринной функции фетоплацентарного комплекса позволяет существенно улучшить диагностику состояния плода в различные сроки беременности.
Изменяется внешний облик женщины. Появляется:
- пигментация кожных покровов (лба, щек, подбородка, верхней губы, белой линии живота, сосков и околососковых зон), которая связана со значительной стимуляцией образования пигмента клетками кожи. Образование пигмента зависит от меланоформного гормона надпочечника, повышенная продукция которого имеет место во время беременности;
- отмечается субфебрильная температура тела, которая может продолжаться до 16—20 недель беременности и связывается с гормональными колебаниями.
С момента начала продуцирования прогестерона плацентой температура снижается и приходит к норме.
- отмечается нагрубание и болезненность молочной железы за счет увеличение ее объема в результате разрастания железистой ткани, увеличение сосков и выпячивание ареолярных желез. Во второй половине беременности может отмечаться выделение молозива;
- нарушение пропорций лица (увеличение носа, губ, подбородка, щитовидной железы, особенно во второй половине беременности), некоторое увеличение конечностей;
- растяжение тканей передней брюшной стенки, молочной железы, бедер и возникновение стрий («полос беременных») на этих участках (striagravidarum). Их возникновение связано с чрезмерным растяжением брюшной стенки; это чаще наблюдается у лиц с большим объемом живота (крупный плод, многоводие, многоплодие) или при некотором недостатке эластических волокон в коже;
- усугубляется или впервые проявляется варикозное расширение вен, особенно нижних конечностей;
- «Гордая осанка и походка» беременной женщины обусловлены смещением центра тяжести туловища, увеличением подвижности суставов таза и ограничением подвижности тазобедренных суставов.
- Прогрессивное увеличение массы тела, что обусловлено как ростом плода и матки, так и особенностями метаболических процессов, задержкой жидкости в тканях. Средняя прибавка массы тела за период беременности составляет 10-12 кг, из них 5-6 кг приходится на плодное яйцо (плод, послед, околоплодная жидкость), 1,5-2 кг на увеличение матки и молочных желез, 3-3,5 кг — на прибавку непосредственно массы тела женщины.
Перед родами (за 3—4 дня) масса тела беременной женщины падает на 1,0-1,5 кг, в связи с особенностями обменных процессов.
Источники
- Petersen DS., Kreuter N., Heepe L., Büsse S., Wellbrock AHJ., Witte K., Gorb SN. Holding tight to feathers — structural specializations and attachment properties of the avian ectoparasite Crataerina pallida (Diptera, Hippoboscidae). // J Exp Biol — 2018 — Vol221 — NPt 13 — p.; PMID:29712747
- Mori H., Kobara H., Nishiyama N., Masaki T. Novel concept of endoscopic device delivery station system for rapid and tight attachment of polyglycolic acid sheet. // World J Gastroenterol — 2018 — Vol24 — N2 — p.211-215; PMID:29375206
- Voigt D., Tsipenyuk A., Varenberg M. How tight are beetle hugs? Attachment in mating leaf beetles. // R Soc Open Sci — 2017 — Vol4 — N9 — p.171108; PMID:28989792
- Adams GC., Stoops MA., Skomro RP. Sleep tight: exploring the relationship between sleep and attachment style across the life span. // Sleep Med Rev — 2014 — Vol18 — N6 — p.495-507; PMID:24721278
- Fau M., Kowalczyk A., Olejnik P., Nowicka AM. Tight and uniform layer of covalently bound aminoethylophenyl groups perpendicular to gold surface for attachment of biomolecules. // Anal Chem — 2011 — Vol83 — N24 — p.9281-8; PMID:22047188
Как работает плацентарная терапия
Плацентарная терапия – это лечение «умными» препаратами, которые самостоятельно находят в организме очаги неблагополучия и немедленно «приступают к работе». С помощью этих препаратов очищаются клетки печени, уменьшается вязкость крови, нормализуется мозговое кровообращение и работа сердца, повышается иммунитет, оптимизируется деятельность всех органов и систем. В результате в целом оздоравливается и омолаживается весь организм.
Говоря другими словами, плацентарная терапия делает вас моложе и биологически, и внешне!
В этой статье мы рассмотрим плацентарные препараты «Лаеннек» и «Мэлсмон».
В растениях
У цветковых растений плацентация — это прикрепление семяпочек внутри завязи . Семяпочки внутри завязи цветка (которые позже становятся семенами внутри плода ) прикрепляются через канатики , часть растения, эквивалентную пуповине. Часть яичника, к которой прикрепляется семенной канатик, называется плацентой .
В ботанике термин «плацентация» чаще всего относится к расположению семяпочек внутри яичника. Типы размещения включают:
- Базальный: Плацента находится в одно- и многопластиковом синкарпном яичнике. Обычно у основания (внизу) прикрепляется одиночная семяпочка. Например: Helianthus , Tridex , Tagetus .
- Париетальный: он находится в бикарпеллярном или многокарпеллярном синкарпном яичнике. Одноглазный яичник становится двухглазным из-за образования ложной перегородки, например, огурца.
- Аксиле: он находится в бикарпеллярном или многокарпеллярном синкарпном яичнике. Плодолистики сливаются, образуя перегородки, образующие центральную ось, а семяпочки расположены на оси. Например: гибискус, лимон, помидор, лили.
- Свободный центральный: он находится в двух- и многокарпеллярном синкарпном яичнике. Из-за деградации ложной перегородки формируется одноглазное состояние, семяпочки располагаются на центральной оси. Например: диантус , примула (примулы).
- Маргинальный: находится в монокарпеллярном одноглазном яичнике, плацента образует жесткую по вентральной стороне, а семяпочки расположены в два вертикальных ряда. Например: Pisum sativum (горох).
Гистология
П. покрыта амнионом (см. Плодные оболочки), который состоит из 3—6 рядов переходного эпителия. Поверхностный слой эпителия П. в конце беременности состоит из двух четко выраженных типов клеток с промежуточными формами. По данным Парри и Абрамовича (Е. Parry, D. Abramovich, 1970), большинство клеток представляются инертными, остальные имеют хорошо развитые микроворсинки и нормальные клеточные органеллы. На поперечных срезах П. видны просветы двух пупочных артерий и одной пупочной вены. Пупочные артерии относятся к артериям мышечного типа и имеют два мышечных слоя, развитых значительно сильнее, чем в артериях тела плода,— наружный (циркулярный) и внутренний (продольный). По данным Н.Д. Зайцева, мышечная оболочка пупочной артерии имеет 3 нечетко разграниченных слоя: внутренний — с продольным направлением волокон, средний — с косопродольным и наружный —с циркулярным направлением волокон. После перерезки П. пупочные артерии резко сокращаются и просвет их приобретает звездчатый вид. При введении в пупочные артерии контрастной массы обнаруживаются кольцеобразные сужения, которые не являются истинными клапанами, но они принимают участие в закрытии просвета артерий после рождения плода.
Пупочная вена изнутри выстлана эндотелием, к к-рому прилежит эластическая мембрана. Вена имеет хорошо выраженную мышечную оболочку, состоящую, по мнению большинства исследователей, из внутреннего (продольного) и наружного (циркулярного) слоев. Н. Д. Зайцев считает, что пупочная вена имеет три мышечных слоя. Истинных клапанов в вене нет, но имеются возвышения на ее внутренней оболочке. Стенки вены плотно соединены с вартоновой студенью, эмбриональной студневидной тканью, к-рая выполняет функцию адвентиции сосудов П. В сосудах П. нет и vasa vasorum.
На поперечном срезе П. почти в центре можно обнаружить остаток желточного пузыря — пупочно-кишечный проток (см. Зародыш), выстланный слоем кубических или уплощенных клеток; сам же рудимент желточного пузыря можно найти под амнионом на плодной поверхности плаценты вблизи прикрепления П. На срезах пуповины, проведенных через ее плодный конец, иногда обнаруживают остатки аллантоиса.
П. почти на всем своем протяжении, как и плацента, лишена иннервации, однако отдельные нервные волокна найдены по всей длине пуповины, а также на плодном и плацентарном ее конце. Нервные волокна по выходе из пупочного кольца распространяются в плодном конце П. и подходят к пупочным артериям на 15—16 см от пупочного кольца и к пупочной вене — на 5—6 см. Здесь обнаруживается большое количество нервных окончаний неодинакового калибра. Нервные окончания проникают и в мышечный слой средней оболочки сосудов. В наружной оболочке (адвентиции) пупочных артерий обнаружены вегетативные нервные волокна, некоторые из них холинергической природы.
Как обеспечивается кровоснабжение?
Этот вопрос является очень важным, так как без бесперебойного кровотока функционирование плаценты невозможно. Питание матки, в которой развивается малыш, осуществляется посредством яичниковой и маточной артерий. Именно их врачи и называют спиральными сосудами. Ветви яичниковой и маточной артерий находятся в межворсинчатом пространстве.
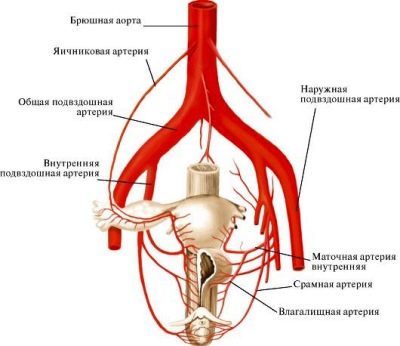
Важно отметить, что между спиральными сосудами и межворсинчатым пространством существует разница давления. Такая особенность необходима для того, чтобы происходил газообмен и обеспечение питательными веществами
Разница давления способствует тому, что кровь из артерий проникает до ворсинок, омывает их и далее движется к хориальной пластинке. Затем она попадает уже в материнские вены.
Такая особенность кровотока обеспечивает определенную проницаемость плацентарной ткани. Считается, что способность к проникновению различных питательных веществ и кислорода постепенно увеличивается с каждым последующим днем беременности. К 32-34 неделе проницаемость плаценты является максимальной. Затем она начинает постепенно уменьшаться.
Физиология
Разработка
Плацента
Начальные этапы эмбриогенеза человека .
Плацента начинает развиваться после имплантации бластоцисты в эндометрий матери . Внешний слой бластоцисты становится трофобластом , который образует внешний слой плаценты. Этот внешний слой делится на два следующих слоя: нижележащий слой цитотрофобласта и расположенный выше слой синцитиотрофобласта . Синцитиотрофобласт — это многоядерный непрерывный клеточный слой, покрывающий поверхность плаценты. Он формируется в результате дифференциации и слияния нижележащих цитотрофобластных клеток, процесса, который продолжается на протяжении всего плацентарного развития. Таким образом, синцитиотрофобласт (также известный как синцитий ) способствует барьерной функции плаценты.
Плацента растет на протяжении всей беременности . Развитие материнского кровоснабжения плаценты завершается к концу первого триместра 14-й недели беременности (СД).
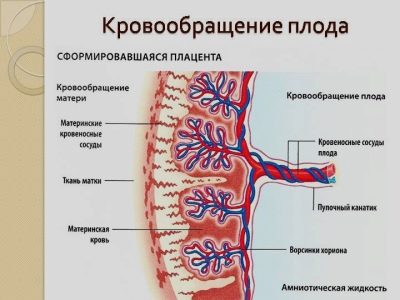
Плацентарное кровообращение
Материнская кровь заполняет межворсинчатое пространство , происходит активный и пассивный обмен питательных веществ, воды и газов, затем дезоксигенированная кровь вытесняется следующим материнским импульсом.
Материнское плацентарное кровообращение
При подготовке к имплантации бластоцисты эндометрий подвергается децидуализации . Спиральные артерии в децидуальной оболочке реконструируются, поэтому они становятся менее извилистыми, а их диаметр увеличивается. Увеличенный диаметр и более прямой путь потока увеличивают приток материнской крови к плаценте. Это относительно высокое давление, поскольку материнская кровь заполняет межворсинчатое пространство через эти спиральные артерии, которые омывают ворсинки плода кровью, обеспечивая обмен газов. В организме человека и других hemochorial плацентарных, материнская кровь вступает в непосредственный контакт с плодом хорионом , хотя отсутствует обмен жидкости. Когда давление снижается между импульсами , дезоксигенированная кровь течет обратно по венам эндометрия.
Материнский кровоток в срок составляет примерно 600–700 мл / мин.
Это начинается с 5-го по 12-й день.
Фетоплацентарное кровообращение
Деоксигенированная кровь плода проходит через пупочные артерии к плаценте. На стыке пуповины и плаценты пупочные артерии радиально разветвляются, образуя хорионические артерии . Хорионические артерии, в свою очередь, разветвляются на семядольные артерии . В ворсинках эти сосуды в конечном итоге разветвляются, образуя обширную артерио-капиллярно-венозную систему, в результате чего кровь плода становится очень близкой к материнской; но не происходит смешения крови плода и матери («плацентарный барьер»).
Эндотелин и простаноиды вызывают сужение сосудов плацентарных артерий, а оксид азота вызывает расширение сосудов . С другой стороны, нервно-сосудистая регуляция отсутствует, а катехоламины имеют лишь незначительный эффект.
Фетоплацентарное кровообращение уязвимо для стойкой гипоксии или периодической гипоксии и реоксигенации, что может привести к образованию избыточного количества свободных радикалов . Это может способствовать преэклампсии и другим осложнениям беременности . Предполагается, что мелатонин играет роль антиоксиданта в плаценте.
Это начинается с 17-го по 22-й день.
Рождение
Изгнание плаценты начинается с физиологического отделения от стенки матки. Период от момента рождения ребенка до момента выхода плаценты называется «третьим периодом родов». Плацента обычно выделяется в течение 15–30 минут после рождения.
Изгнанием плаценты можно управлять активно, например, вводя окситоцин посредством внутримышечной инъекции с последующей тракцией за пуповину, чтобы помочь доставить плаценту. В качестве альтернативы, им можно управлять выжидательно, позволяя изгнать плаценту без медицинской помощи. Кровопотеря и риск послеродового кровотечения могут быть снижены у женщин, которым предложено активное ведение третьего периода родов, однако могут возникнуть побочные эффекты, и необходимы дополнительные исследования.
Привычка перерезать пуповину сразу после рождения, но есть теория, что для этого нет никаких медицинских причин; Напротив, предполагается, что отказ от перерезания пуповины помогает ребенку адаптироваться к внематочной жизни , особенно у недоношенных.
Плацента традиционно считается стерильной , но недавние исследования показывают, что в здоровой ткани может присутствовать резидентная, непатогенная и разнообразная популяция микроорганизмов . Однако вопрос о том, существуют ли эти микробы или имеют ли они клиническое значение, весьма спорен и является предметом активных исследований.
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.
Амнион, пупочный канатик и амниотическая жидкость
Зона контакта между амнионом и зародышевой эктодермой (амниоэктодермальное сообщения) имеет овальную форму и получила название первичного пупочного кольца. На пятой неделе развития через это кольцо проходят следующие структуры:
1) связующий стебелек, содержащий алантоис и пупочные сосуды, которые представлены двумя артериями и одной веной;
2) желточный стебелек (яичный пролив), который сопровождается желточными сосудами;
3) канал, соединяющий внутризародышевую и внезародышевую полость. Желточный мешок локализуется в хорионической полости, т.е. в пространстве между амнионом и хорионической пластинкой.
В течение дальнейшего развития амниотическая полость быстро увеличивается за счет хорионический полости, и амнион окружает соединительную ножку и пролив желточного мешка, соединяя их и образуя первичный пупочный канатик. В дистальной части первичный пупочный канатик содержит желтковую пролив и пупочные сосуды, а в проксимальной — петли кишки и остатки аллантоиса.
Желточный мешок содержится в хорионический полости и сообщается с пупочным канатиком своим протоком. В конце третьего месяца амнион расширяется так, что вступает в контакт с хорионом, и хорионического полость облитерируется. Желточный мешок также облитерируется. Полость живота тогда становится недостаточной для кишечных петель, которые развиваются и некоторые из них в составе пупочного канатика выталкиваются в внезародышевое пространство. Эти вытолкнутые петли кишки формируют физиологическую пупочную грыжу. В конце 3-го месяца развития кишечные петли втягиваются в тело плода, а полость в пупочного канатика заростает.
После облитерации желточного протока и аллантоиса в пупочного канатика остаются только пупочные сосуды, окруженные вартоновой студней— специализированным типом соединительной ткани с высоким содержанием протеогликанов, которая функционирует как защитное окружение для сосудов пупочного канатика. Стинкы пупочных артерий имеют много мышечных и эластичных волокон, которые способствуют быстрому сужению и сокращению пупочных сосудов после перевязки пупочного канатика.
Амниотическая полость заполнена прозрачной водянистой жидкостью (амниотической жидкостью), которую частично производят амниотические клетки и которая первично происходит из материнской крови. Количество жидкости возрастает с 30 мл на 10-й неделе беременности до 350 мл — на 20-м и 800-1000 мл — на 37-й неделе. Амниотическая жидкость позволяет эмбриону двигаться и смягчает толчки, отделяет плод от амниона. Полный объем амниотической жидкости возобновляется каждые 3 часа. С начала 5-го месяца плод начинает заглатывать амниотическую жидкость: он выпивает около 400 мл амниотической жидкости в сутки, что составляет половину ее общего количества. С 5-го месяца в состав амниотической жидкости присоединяется моча плода, которая содержит преимущественно воду (конечные продукты метаболизма удаляются плацентой). Во время родов амниотическая оболочка формирует гидростатическое клин, который способствует расширению цервикального канала.
Клинические корреляции
Аномалии пупочного канатика. При рождении ребенка пупочный канатик имеет диаметр около 2 см и длину 50-60 см. Он извитую форму и может образовывать псевдоузлы. При увеличении своей длины пупочный канатик может охватывать шею плода, без неблагоприятных последствий, а очень короткий пупочный канатик может вызвать преждевременное отслоение плаценты во время родов. В норме пупочный канатик имеет 2 артерии и 1 вену. В 1 из 200 новорожденных присутствует только 1 артерия, причем 20% таких детей могут иметь пороки сердечно-сосудистой системы. Артерия пупочного канатика или не образуется (агенезия), или дегенерируют на ранних стадиях развития.
Амниотические перетяжки. Редко разрывы амниона в ранние сроки беременности могут привести к образованию амниотических перетяжек, которые охватывают части плода: конечности, пальцы рук. Это вызывает ампутации, кольцевые сужения, черепно-лицевые деформации.