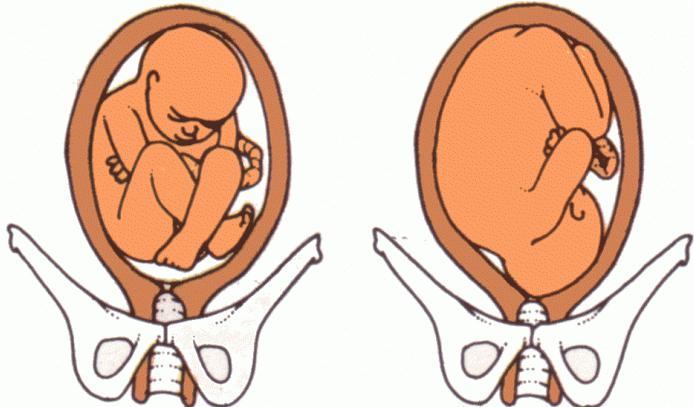
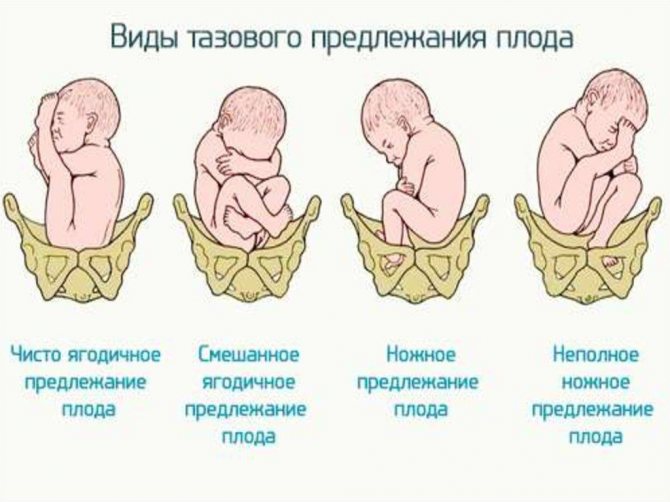
Тазовое предлежание: руками не трогать!»
Содержание:
- Также в разделе
- Методы диагностики
- Риски и последствия при тазовом предлежании плода
- Выявление и профилактика осложнения беременности
- Ведение беременности при тазовом предлежании
- Руками не трогать!
- Изменения в организме мамы при беременности 20 недель
- ЛОБНОЕ ПРЕДЛЕЖАНИЕ
- Роды. К чему готовиться?
- Что означает головное предлежание плода?
- Персистирующий задний вид затылочного предлежания
- Подходы к диагностике головного предлежания плода
- Методика В.В Фомичевой
- Какие делать упражнения?
- Что такое предлежания плаценты при беременности
- Заключение
Также в разделе
| Осложнения беременности при экстрагенитальных заболеваниях: ЖКТ Беременность сопровождается физиологическими изменениями в любой системе организма. Кроме того, она влияет на течение заболеваний матери, которые существовали… | |
| Рак эндометрия: симптомы, лечение, прогноз Рак эндометрия является наиболее частым типом гинекологического рака и четвертым по частоте раком у женщин в большинстве стран мира (после рака молочной железы,… | |
| Адаптация к беременности Анатомические, физиологические, биохимические адаптационные изменения в организме женщины при беременности является выраженными и касаются всех органов и… | |
| Внематочная беременность: понятие, диагностика, лечение Под внематочной или эктопической, беременностью понимают имплантацию плодного яйца вне полости матки (вне эндометрия). В 97,7- 99% случаев эктопическая… | |
| Кондиломы у женщин Кондиломы у женщин на половых органах являются не такой уж редкой проблемой. Возбудителем этой патологии является ВПЧ (вирус папилломы человека). Сама болезнь… | |
| Опухоль яичника, опухоль маточной трубы Существуют многочисленные типы доброкачественных и злокачественных опухолей яичников, каждая из которых имеет свои собственные особенности. Около 80% всех… | |
| Синдром после тотальной овариэктомии (посткастрационный) Гистерэктомия с удалением придатков матки является одной из более часто выполняемых операций в гинекологии и сопряжена с развитием синдрома после тотальной… | |
|
Эндометриоз Эндометриоз — появление ткани, аналогичной эндометрию и подвергающейся циклическим изменениям за пределами слизистой оболочки тела матки. Выделяют… |
|
| Гарднереллез Гарднереллез — болезнь, которая также известна как бактериальный вагиноз, и возбудителем которой является бактерия под названием Gardnerella vaginalis. У здоровых… | |
| Белые выделения у женщин Выделения из половых органов у женщин — это норма. Это вещество производится слизистым слоем, покрывающим влагалище. Выделения очищают половые органы… |
Методы диагностики
В 21 веке основным и наиболее достоверным методом диагностики предлежания плода является ультразвуковое исследование (УЗИ). В частности, получить точную картину положения ребенка в утробе матери позволяет трехмерная эхография.
Также есть и другие методы исследования, при которых мы, акушеры-гинекологи, можем диагностировать тазовое предлежание малыша:
- Наружное акушерское. Проводится путем прощупывания живота беременной. При тазовом положении в нижней части ощущается малоподвижная часть плода неправильной формы. При этом в области дна матки можно различить голову малыша.
- Влагалищное. Предполагает осмотр женщины в гинекологическом кресле. При ягодичном предлежании четко различается мягкая часть с крестцом, копчиком и паховым сгибом. Если плод размещен ножками вниз (или смешанным способом), то врач сможет нащупать стопы и пальчики.
Запомните – тазовое предлежание диагностируется только в конце беременности. Делать это раньше 32 недели не имеет смысла, так как малыш внутри мамы постоянно меняет позиции.
Как правильно дышать и расслабляться в родах,
чтобы родить легко без осложнений?Зарегистрируйтесь на наш бесплатный мастер-класс
и сразу после регистрации получите в подарок
видеоурок «Как обезболить роды?»Получить бесплатно
Риски и последствия при тазовом предлежании плода
Основная опасность такого размещения малыша связана с серьезными рисками и возможными осложнениями во время родов.
Рассказываю, чем оно опасно:
- Отхождение вод раньше времени (ПРПО) – характеризуется преждевременным и одномоментным разрывом оболочки плодного пузыря. В этом случае воды отходят еще до начала родов. Серьезность последствий излития околоплодных вод зависит от срока беременности, на котором это произошло. Чем он меньше, тем выше риски.
- Неправильное положение плода может привести к слабости родовой деятельности – в этом случае шейка матки не раскрывается с необходимой скоростью и замедляется продвижение малыша по родовому каналу.
- Высокий уровень травматизма во время родов – при рождении малыша с тазовым предлежанием естественным способом, у него могут быть диагностированы внутричерепные травмы, гипоксия, асфиксия, энцефалопатия и пр.
- Определенному риску подвергается и сама женщина. Наиболее распространенные проблемы: всевозможные разрывы (влагалища, шейки матки и т.д.) различные повреждения тазовых костей.
Во многих случаях малышам, появившимся на свет в тазовом предлежании, требуется реанимационная помощь. Кроме того, такие дети должны быть под особым медицинским наблюдением в ранний неонатальный период.
Выявление и профилактика осложнения беременности
Определение рисков патологий — важнейшая составляющая программы ведения беременности. В ходе обследования врач выявляет у будущей матери факторы, способствующие осложнению, и присваивает каждому из них балл. После этого, по совокупности результатов, он определяет степень риска для женщины и ее ребенка, на основании чего в дальнейшем выстраивается стратегия по сохранению или прерыванию беременности.
Важную роль в процессе определения рисков играет сбор анамнеза у будущей матери. Таким образом выявляются следующие факторы:
- наличие патологий беременности в прошлом — в частности, имевшиеся ранее выкидыши серьезно повышают шансы на самопроизвольный аборт в текущий период вынашивания;
- генетический риск осложнения беременности — наличие у родителей родственников с наследственными заболеваниями также является причиной для более строго наблюдения за состоянием матери и плода;
- перенесенные и имеющиеся общие заболевания — сбор сведений о них от самой пациентки позволяет ускорить обследование, что особенно полезно в случаях, когда требуется экстренная помощь.
Безусловно, помимо сбора данных от самой матери, врач осуществляет комплексное медицинское обследование (скрининг), включающее следующие тесты:
- ультразвуковое исследование;
- генетический ДНК-тест;
- лабораторный анализ мочи и крови (на гормоны, антитела);
- тест на наличие инфекций;
- биопсию хориона, околоплодной жидкости и другие анализы.
Базовый набор обследований включает УЗИ и лабораторные анализы мочи и крови. При высоком риске нарушений назначаются дополнительные, в том числе инвазивные процедуры, такие как биопсия. Однако их применяют только в сложных ситуациях, так как такие методы сами способны привести к осложнениям беременности и патологиям плода.
Ведение беременности при тазовом предлежании
Если тазовое предлежание обнаружено до 28 недель, никаких особых мероприятий не требуется, осуществляется только динамическое наблюдение. У 70% повторнобеременных женщин малыш переворачивается самостоятельно, у первобеременных это происходит в 30% случаев. Тазовое предлежание, сохранившееся после 29 недели, требует уже более пристального внимания.
Постоянное ношение бандажа до 30 недель у беременных с тазовым предлежанием нежелательно, так как он фиксирует ребёнка, мешая ему свободно совершать движения. После 30 недель, если нет угрозы прерывания беременности, от бандажа вообще лучше отказаться.
При отсутствии противопоказаний в сроке 32 — 37 недель женщине рекомендуют выполнять комплекс гимнастических процедур по методике Диканя И. Ф. или по методике Шулешовой А. Е. и Грищенко И. И.
В сроке 34 — 37 недель в условиях стационара может быть выполнен профилактический наружный поворот плода на головку. Несмотря на относительно высокую эффективность процедуры (до 65%), в последнее время она практически не выполняется, т.к. существует риск развития тяжёлых осложнений:
- начало родовой деятельности при недоношенной беременности;
- травмы, кислородное голодание и гибель плода;
- разрыв матки;
- отслойка плаценты, кровотечения.
Помимо возможных осложнений, этот метод имеет целый ряд противопоказаний:
- оперированная матка и аномалии её развития;
- угроза прерывания беременности;
- бесплодие и невынашивание в анамнезе, наступление беременности при использовании ВРТ;
- узкий таз;
- аномалии расположения плаценты и патология околоплодных вод;
- тяжёлые соматические заболевания.
Учитывая количество противопоказаний и возможные осложнения, а также имея в наличии такую альтернативу, как кесарево сечение, следует не один раз подумать, прежде чем согласиться на данную процедуру.
Руками не трогать!
Для нормально протекающих родов в тазовом предлежании по-прежнему актуальна
проверенная временем рекомендация – РУКАМИ НЕ ТРОГАТЬ. Уберите руки; если
надо – сядьте на них. Когда ягодицы подходят к промежности, нужно принять
решение относительно необходимости эпизиотомии. Если ткани промежности тугие
и плохо растяжимые, значительно мешают продвижению, несмотря на хорошие схватки
и потуги, то эпизиотомия оправдана. В такой ситуации акушер должен принимать
решение, исходя из ситуации.
Когда смотришь, как выходят вытянутые вдоль туловища ноги, то кажется: они
не кончатся никогда; но все же не трогайте их, они выпадут сами, а вскоре
вслед за ними – и ручки. Теперь к ребенку можно прикоснуться, мягко поддерживая
тельце, но, все же, позволяя весу тела вывести подбородок к промежности. Голова
обычно выходит сама, если к ней не прикасаться, но я считаю, что акушеру позволительно
согнуть головку (прижать подбородок к груди), поместив указательный палец
правой руки ребенку в рот, а указательный палец левой руки в подзатылочную
область, способствуя таким образом сгибанию головки.
Изменения в организме мамы при беременности 20 недель
Вы можете отметить, что ногти и волосы стали лучше. Это происходит под влиянием гормонов беременности. Несколько позже, когда расход кальция и других микроэлементов и витаминов станет больше в связи с интенсивным ростом плода и при недостаточном поступлении этих веществ с пищей, вы можете отметить противоположный процесс. Чтоб такого не произошло, употребляйте не менее 300 гр твердого нежирного сыра, творога, пейте молоко. Ваш доктор может порекомендовать вам поливитаминные комплексы при необходимости.
Вы продолжаете ощущать симптомы изжоги и чувство тяжести в животе. Виновны в этом все те же гормоны беременности. Старайтесь пить каждый час по стакану воды. Это облегчит симптомы. Также необходимо перестать есть большие порции. Лучше поесть чаще, но не много.
По мере роста вашего ребенка, растет и количество вагинальных выделений. Это необходимо для защиты родового тракта от инфекции и обеспечивает нормальный баланс бактерий. Старайтесь не поддаться соблазну ношения ежедневных гигиенических прокладок для профилактики развития воспаления и молочницы.
Вы можете чаще отмечать головные боли после провокаций, к которым относятся: яркий, мерцающий свет, душные помещения и замкнутые пространства, жаркая одежда, запахи духов. Старайтесь избегать этих раздражителей.
Слабость и головокружения связаны с увеличением объема циркулирующей крови в вашем организме. Необходимо избегать жарких мест, например длительного нахождения возле плиты, готовя пищу. Необходимо чаще выходить на свежий воздух.
Судороги икроножных мышц могут быть связаны с недостатком кальция и магния,а так же со спазмом периферических сосудов
Для уменьшения таких проявлений так же важно достаточно пить (на менее 1 стакана в час), употреблять в пищу продукты, содержащие кальций и магний
Небольшие отеки голеней и стоп приводят к тому, что вы вынуждены одевать более удобную, широкую обувь. Самое время отказаться от каблуков, если вы не сделали это ранее. Связки голеностопного сустава становятся растянутыми под влиянием гормонов беременности, их намного легче травмировать, если вы подвернете ногу. Будьте осторожны!
При возникновении выраженных отеков обратитесь к вашему доктору немедленно!
Выступающий пупок на вашем животике связан с тем, что растущая матка давит на него изнутри. Если вам не нравится ваш новый вид – не беспокойтесь – пупок вернется на свое прежнее место после родов по мере уменьшения живота.
Продолжайте следить за тонусом матки. При проведении УЗИ плода в 20 недель беременности можно определить, нет ли сегментарных сокращений миометрия (УЗИ матки). Тонус всей матки вы уже способны оценить самостоятельно по чувству давления и напряжения в животе ниже пупка. В таких случаях необходимо лечь на левый бок, постараться расслабиться. При отсутствии болей такие спазмы расцениваются как вариант нормы. Не забудьте сообщить о них врачу на очередном приеме.
читайте далее: 21 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
ЛОБНОЕ ПРЕДЛЕЖАНИЕ
Лобное
предлежание встречается очень редко (0,021-0,026%. Большой сегмент
головки при лобном предлежании проходит через большой косой размер (13,5
см), который является наибольшим при разгибательных предлежаниях.
Лобное предлежание (II степень разгибания) нередко является переходным
состоянием от переднеголовного в лицевое.
Диагностика
лобного предлежания наружными приемами затруднительна. Можно лишь
предполагать лобное предлежание по высокому стоянию дна матки и углу
между затылком и спинкой плода. Сердцебиение плода лучше выслушивается
со стороны грудной клетки, а не спинки. При влагалищном исследовании
определяется лобная часть головки плода: пальпируется лобный шов,
который заканчивается с одной стороны переносицей (определяются также
надбровные дуги и глазницы), с другой —
большим родничком.
После
рождения по конфигурации головки можно подтвердить лобное вставление.
Родовая опухоль, расположенная в области лба, придает головке
своеобразный вид пирамиды или башни (рис. 14.1).
Рис. 14.1. Форма головки новорожденного, родившегося при лобном предлежании
Роды. К чему готовиться?
Независимо от того, какой метод родоразрешения выбран, беременная с тазовым предлежанием плода направляется в стационар планово в сроке после 38 недель без признаков родовой деятельности.
Естественные роды
Существует ряд условий, сочетание которых позволяет специалистам сделать выбор в пользу естественного родоразрешения при тазовом предлежании:
- беременность доношенная;
- размеры таза соответствуют размерам плода (клинически нормальный таз);
- шейка матки зрелая.
При выборе в пользу естественных родов женщина будет находиться под наблюдением специалистов до начала родовой деятельности, что позволит избежать таких грозных состояний, которые развиваются при стремительном излитии околоплодных вод (что часто встречается при тазовых предлежаниях), как выпадение частей плода и петель пуповины.
При головном предлежании после вскрытия плодного пузыря изливается небольшое количество вод (передние воды), после чего головка опускается ниже, окаймлённая со всех сторон мягкими тканями родовых путей, и перекрывает дальнейшее излитие вод. Окончательное их излитие происходит вслед за рождение малыша (задние воды).
При тазовом предлежании деления околоплодных вод на передние и задние нет, т.к., если представить это просто, мягкие ткани родового канала не могут плотно охватить ягодицы и ножки ввиду их неудобной для этого формы. Это значит, что при вскрытии плодных оболочек вся имеющаяся жидкость устремляется наружу одномоментно, увлекая с собой пуповину и даже конечности.
Учитывая все вышесказанное, при тазовом предлежании целесообразнее выполнять в условиях стационара амниотомию, когда после прокола плодных оболочек доктор, не извлекая руку, выпускает воды медленно, препятствуя развитию ненужных ситуаций.
Осложнения в родах
Негативные последствия таковы:
- после быстрого излития околоплодных вод возможно выпадение петель пуповины, которое встречается, по статистике в 5 раз чаще, чем при головном предлежании;
- после 36-й недели гестации при тазовом предлежании процент преждевременного и раннего излития околоплодных вод выше, чем в те же сроки при головном предлежании (25% и 15% соответственно);
- удлинение первого и второго периода родов по причине развития первичной слабости родовой деятельности;
- нарушение микроциркуляции в сосудах матки и плаценты;
- сдавление пуповины при прохождении через родовые пути головки плода и развитие тяжёлой гипоксии со всеми вытекающими последствиями;
- травмирование в родах плода;
- травмы мягких тканей половых органов у мамы;
- гипотонические кровотечения в послеродовом периоде.
Биомеханизм родов при тазовом предлежании сложен и зависит от вида предлежания и степени сгибания-разгибания головки. Весь процесс требует максимальной внимательности от медицинских работников. Поскольку тазовый конец меньше головного, во время родов могут возникнуть определённые осложнения. Работа акушеров направлена на их предупреждение.
Одна из основных задач – не допустить стремительного рождения нижних конечностей и ягодиц, чтобы родовой канал смог подготовиться к рождению более крупной головки. При быстром рождении малыша до пояса возможно запрокидывание ручек кверху, что также осложнит дальнейший процесс рождения.
Поэтому до определённого момента ребёнка «придерживают», направляют, а после рождения нижней части применяют особые приёмы для низведения ручек и рождения головки. Как только рождается нижняя часть, процесс максимально ускоряется, т.к. возникает большой риск сдавления пуповины между головкой плода и костями таза мамы и гибели в результате гипоксии.
Когда лучше кесарево?
При поступлении в стационар для кесарева сечения плановая госпитализация нужна для подготовки беременной к операции, коррекции имеющихся патологических состояний, стабилизации хронических заболеваний, беседы с анестезиологом и выбора метода анестезии.
Показания к оперативному родоразрешению у первородящих:
- переношенная беременность;
- доношенная беременность, но неготовые родовые пути;
- возраст беременной старше 30;
- вес плода более 3600 и менее 2000 (особенно, если плод мужского пола);
- преждевременное излитие вод при неготовой шейке;
- смешанное ягодичное или ножное предлежание;
- слабость родовой деятельности.
Показания к оперативному родоразрешению у повторнородящих:
- переношенная беременность + неподготовленные родовые пути;
- преждевременное излитие вод + неподготовленные родовые пути;
- вес плода менее 2000 и более 3600;
- ножное предлежание плода;
- травматизация или гибель плода при предыдущих беременностях и родах.
Что означает головное предлежание плода?
При головном положении плода в утробе матери его головка обращена в сторону внутреннего зева шейки матки. Головное предлежание плода рассчитано на то, что головка ребенка, как самая большая часть тела, будет первой перемещаться по родовым путям. Это позволит без травм и осложнений покинуть матку и остальным частям тела малыша. Обычно до 30-ти недель положение плода в матке достаточно изменчиво, но уже к 35 неделе для большинства плодов характерно головное предлежание.
Что такое головное предлежание плода женщина может узнать и не сразу. Чаще всего в первой половине беременности женщина может вести себя вполне свободно. Но если далее определяют тазовое предлежание, то увеличивается вероятность осложнений при родах: своевременный отход вод, выпадение конечностей малыша и пуповины, патологии при родах, асфиксия плода, инфицирование, затяжное прохождение малыша. При таких родах возникает высокая вероятность послеродовых кровотечений, для предотвращения которых роженице внутривенно вводят окситоцин и метилэргометрин. В таком случае женщина должна по максимуму соблюдать постельный режим. Будущей роженице рекомендуется лежать на боку, куда «смотрит» спинка плода.
Персистирующий задний вид затылочного предлежания
Наиболее частым предлежанием плода в начале родов является затылочное предлежание, когда сагиттальный шов находится в поперечном положении в плоскости входа в таз, а малый родничок — справа или слева. Согласно основным моментами биомеханизма родов, из поперечного положения сагиттальный шов должен перейти в один из косых размеров плоскости входа в таз, обычно в правый косой размер (затылок плода делает дугу в 135 °). Но иногда сагиттальный шов остается в поперечном положении или переходит в левый косой размер плоскости входа в таз, и затылок делает дугу в 45 °. В этом тазу может наблюдаться замедление или прекращение родов. Диагноз подтверждается при вагинальном исследовании при пальпации швов и родничков плода.
Ведущей точкой является малый родничок. Головка плода прорезывается в стадии сгибания, средним косым размером. Под лобковые сочленения подходит большой родничок, на котором обычно размещается родовая опухоль. Головка вытянута в направлении большого косого размера.
Биомеханизм родов в заднем виде затылочного предлежания. Установка головки во вход таза происходит так же, как и при переднем виде затылочного предлежания — сагиттальной швом в одном из косых размеров входа таза, заднее темечко возвращено кзади. В дальнейшем имеет место сгибание головки, заднее темечко становится ведущей точкой. При внутреннем поворота головки затылок плода поворачивается или на 135 ° — тогда роды заканчиваются в переднем виде, или на 45 ° (например, при слабости родовой деятельности) — тогда затылок возвращается кзади, и роды идут в заднем виде.
После окончания внутреннего поворота головка опустилась на тазовое дно, пределом волосистой части лба (передним краем переднего родничка) подходит под симфиз и вокруг этой точки фиксации осуществляет дополнительное сгибание. Затылок опускается, и подзатылочная ямка подходит к верхушке копчика. Образуется вторая точка фиксации, вокруг которой происходит разгибание головки, и она прорезывается в среднем косом размере (10 см) окружностью, равной 33 см. Родовая опухоль располагается в области переднего (большого) родничка, конфигурация головки долихоцефаличная.
Обычно в течение опускания головки в таз задний вид затылочного предлежания переходит в передний. Если этого не происходит, возможны прекращения или замедления родов. При ведении родов при заднем виде затылочного предлежания избирается выжидательная тактика. Но спонтанное влагалищное родоразрешение не всегда возможно. При замедлении второго периода родов применяются акушерские щипцы или вакуум-экстрактор. Возможно рождение в заднем виде затылочного предлежания или ротация головки мануально, в Шипке, и с помощью вакуум-экстрактора. Если оперативное влагалищное родоразрешение не является успешным, выполняют кесарево сечение.
Подходы к диагностике головного предлежания плода
Следить за головным предлежанием плода гинекологи начинают с 28-й недели беременности. Общее исследование выполняется с помощью расположения раскрытой правой ладони врача над симфизом. В таком положении нащупывается плотная круглая часть, которая является головкой плода. О головном предлежании говорит ее размещении над входом в малый таз. Головка плода очень подвижна в маточных водах. Поэтому врачи практикуют дополнительный влагалищный осмотр.
С помощью гинекологического УЗИ выясняют позиция плода, его положение, педлежание, членорасположение, вид плода. Уточнив такие детали, под пупком женщины считают сердцебиение малыша.
Очень важно провести точную диагностику предлежания плода, что главным образом влияет на родовой сценарий.
К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода. При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения.
Все остальные варианты родов отличаются своей сложностью из-за развернутого головного предлежания плода. Малыш затылком разворачивается к крестцу. В таком случае роды значительно затягиваются по времени, что может стать причиной асфиксии плода либо развития слабой вторичной родовой деятельности. В такой ситуации очень требуется внимательность и опыт от акушеров.
Механика прохождения родов при переднем головном предлежании плода сопровождается прохождением головки малыша, следуя за движением большого родничка. От акушеров требуется усидчивость, умение ожидать, но также экстренно реагировать в критических ситуациях, если возникает опасность жизни и здоровья матери или ребенка.
После диагностики лобного головного предлежания плода роды происходят в основном с помощью хирургического вмешательства. Для женщины такие роды очень мучительные. Естественные роды с такими показаниями грозят грозят глубокими разрывами родовых путей и половых органов. В начале родов при лобном головном предлежании гинекологи стараются выполнить дополнительный разворот плода, но если попытка невозможна, то прибегают к кесареву сечению, производится краниотомия.
Диагностическими показателями к нормальному протеканию родов при лицевом головном предлежании выступают широкие размеры таза женщины, небольшие размеры плода, склонность организма к активной родовой деятельности, обращение подбородка малыша вперед
В таком случае особое внимание уделяется динамике родов, состоянию самочувствия роженицы, тщательно измеряется биение сердца плода на основе кардиотокографии, фонокардиографии. Если при лицевом головном предлежании подбородок является доминирующей точкой по направлению движения, то сразу требуется кесарево сечение
В таком случае возникают очень большие угрозы жизни малыша. Если плод рождается мертвым, то незамедлительно выполняется краниотомия.
Методика В.В Фомичевой
Вводная часть: ходьба обычная, на носках , на пятках, ходьба вперед и назад с вращением согнутых в суставах рук, ходьба с высоким подниманием колен сбоку от живота.
Основная часть:
И.п.(исходное положение) — стоя, ноги на ширине плеч, руки опущены. Наклон в сторону — выдох, и.п. — вдох. Повторить 5-6 раз в каждую сторону.
И.п — стоя, руки на поясе. Наклон назад — вдох, медленный наклон вперед , прогнувшись в поясничном отделе- выдох.
И.п — стоя, ноги на ширине плеч, руки на поясе. Развести руки в стороны — вдох, с поворотом туловища в сторону свести ноги вместе — выдох. (3-4 раза).
И.п — стоя лицом к гимнастической стенке, держась вытянутыми руками за рейку на уровне талии. Поднять ногу, согнутую в коленном и тазобедренном суставе сбоку живота с доставанием коленом руки, лежащей на рейке — вдох; опуская ногу, прогнуться в поясничном отделе позвоночника — выдох. Повторить 4-5 раз каждой ногой.
И.п — стоя боком к гимн. Стенке, нога на 2 перекладине снизу, руки на поясе. Развести руки в стороны — вдох, поворот туловища и таза наружу, медленный наклон туловища с опусканием руки вниз перед собой — выдох. Повторить 2-3 раза в каждую сторону.
И.п.- стоя на коленях, опираясь на локти. Поочередное поднимание прямой ноги вверх. 5-6 раз каждой ногой.
И.п — лежа на правом боку. Сгибание левой ноги в коленном и тазобедренном суставах- вдох. И.п — выдох. 4-5 раз.
И.п. то-же. Круговые движения левой ногой 4 раза в каждую сторону.
И.п. на четвереньках. «сердитый кот». 10 раз
На левом боку упр. 6, 7.
И.п — на четвереньках, ноги с опорой на переднюю часть стопы. 4-5 раз выпрямить ноги в коленных суставах, поднимая таз вверх.
И.п. — лежа на спине, опора на пятки и затылок. Поднять таз вверх — вдох, и.п — выдох. 3-4 раза. Заключительная часть — 3-5 медленных упражнения сидя и лежа.
Какие делать упражнения?
При обнаружении у вас на 30-32 неделях беременности тазового предлежания полезны будут упражнения для переворота:
- Поднимайте таз выше плеч при помощи подушек запрокидывайте на них ноги и лежите по несколько минут, либо закидывайте ноги на плечи сидящего мужа. Упражнения опасно делать на полный желудок и тяжелый живот. Посмотрите фото и отзывы таких упражнений в 27 недель, чтобы выполнять их правильно, не причиняя вреда плоду и не вызывая излишние шевеления.
- Можно попробовать для переворота акупунктуру у специалиста, который проведет упражнения в виде прижигания специальных точек на стопах или их укалывания иголками. Отзывы на них имеют положительную сторону, но выполнять их нужно у проверенного специалиста.
- Также можно выполнять для переворота упражнения прогибания спины, вытягивания и сгибания ног в положении лежа, приподнимания таза. Отзывы на эти упражнения встречаются различные, но большинство из них положительные. Для верного исполнения упражнений сверяйтесь с фото.
Такие упражнения благотворно влияют на живот и положение в нем плода, помогая ему перевернуться на 30-32 неделе беременности. Повторяйте их по 10-20 раз в комплексе, предварительно проконсультировавшись с врачом, тогда шевеления в процессе переворота появятся.
https://youtube.com/watch?v=oW6g0f8VXX8
Из нестандартных методов для переворота можно выделить гомеопатию и ароматерапию. Отзывы на них имеют только положительный характер. Некоторые сторонники натурального могут использовать силу внушения, указывать направления правильного положения ребенку светом и музыкой, показывать животу фото, куда ему надо перевернуться.
При посещении бассейна, если у вас нет противопоказаний, на 30-32 неделе беременности плод может повернуться. Понять, что плод переворачивается, можно по движению в животе или тому, что появились шевеления. После этого прогуляйтесь по улице, чтобы закрепить положение, и посетите врача.
Если во время очередного УЗИ вам покажут на фото и мониторе, что ребенок благополучно перевернулся, то можете оставить некоторые упражнения, но не выполнять их целиком в комплексе. Это нужно, чтобы закрепить плод в нужном положении на 27 неделе, но не вызывать лишние шевеления.
Если же ребенок упорно не хочет переворачиваться до 34 недели, то на помощь может прийти опытный акушер-гинеколог, который может провести наружный поворот на 35-37 неделе. Эта процедура проводится под наблюдением врача и постоянным мониторингом состояния ребенка, при котором делаются фото матки и плода, а шевеления становятся интенсивнее. Риском наружного поворота в 34-37 недель может стать отслойка плаценты, но в большинстве случаев все заканчивается без происшествий. Отзывы о процедуре только самые благоприятные, не стоит думать, что это опасно.
Но даже опытный профессионал может не суметь перевернуть плод в 35-37 недель, что бывает в 20% случаях. Значит, в этом случае остается ждать роды.
Что такое предлежания плаценты при беременности
При беременности без отклонений плацента расположена по дну либо телу матки, по передней (иногда задней) стенке и переходит на боковые стенки. Среди патологических предлежаний плаценты часто встречается низкое предлежание плаценты, при таком предлежании плацента находится в 6 мм от внутреннего маточного зева.
Диагностируют такое отклонение чаще в первом триместре беременности при плановом УЗИ. К счастью, данное предлежание плаценты может быть не постоянным, а к концу беременности перейдет в физиологически нормальное предлежание плаценты.
Предлежание плаценты обусловлено вытягиванием и растяжением тканей матки, часто такой процесс называют «миграцией». При росте плода, ткани, расположенные в нижних отделах матки, растягиваются и перемещаются к верху. Вместе сними подтягивается плацента, что и приводит расположение плаценты в норму.
Выделяют еще неполное предлежание плаценты (лат. placenta praevia partialis), которое включает в себя несколько видов. Одним из видов неполного предлежания плаценты является краевое предлежание плаценты.
При данном предлежании плаценты отверстие матки на одну треть заслонено плацентарной тканью, а нижний край плаценты размещён на одном уроне с краем внутреннего зева.
Характерным признаком данного предлежания плаценты являются частые маточные кровопотери, а определяется оно при помощи ультразвуковой диагностики. Беременные женщины, имеющие такую патологию, обязательно должны быть под тщательным медицинским наблюдением и симптоматическим лечением. Пациенткам с неполным предлежанием плаценты показан приём железосодержащих препаратов, так как частые кровопотери могут привести к анемии и снижении уровня гемоглобина в крови.
Самое опасное прелдежание плаценты — это полное предлежание плаценты (placenta praevia totalis), такое предлежание плаценты является серьезной угрозой для родов. При полном предлежании плаценты происходит локальное закрытие внутреннего зева, во время влагалищного исследования всюду видна ткань плаценты, оболочки плода не пальпируются. Если при этом центр плаценты расположен над уровнем зева, такое предлежание плаценты определяется как центральное. На 38-й неделе, при центральном предлежании плаценты всегда проводится Кесарево сечение. Полное предлежание плаценты встречается примерно у 20-30% беременных, а частичное у 70-80% из количества всех диагностированных предлежаний плаценты.
Полное предлежание плаценты — прямое показание к госпитализации. Беременной должно быть обеспеченно круглосуточное наблюдение и осмотр.
Степень тяжести предлежания плаценты чаще всего определяют с помощью УЗИ.
Заключение
Роды в тазовом предлежании — испытание не только для мамы и малыша, но и для специалистов, которые их ведут. К процессу родоразрешения женщина должна подходить серьёзно и осознанно. Беременная должна относиться к своему организму ещё более внимательно, выполнять все указания доктора, ведущего беременность, и заблаговременно выбрать оптимальный способ родоразрешения, взвесив все «за» и «против».
 Виктория Гурштынович, Врач акушер-гинеколог 9 статей на сайте
Виктория Гурштынович, Врач акушер-гинеколог 9 статей на сайте
Работаю врачом акушером-гинекологом, осуществляю приём детского и взрослого населения. Имею первую квалификационную категорию. Специализируюсь на детской и подростковой гинекологии.