Гипертрофия миокарда левого желудочка: основные симптомы
Содержание:
Техники ремоделирования ЛЖ
Кисетная пластика по Жатене (Jatene). После вскрытия аневризмы ЛЖ на границе рубцовой ткани и жизнеспособного миокарда накладывается кисетный шов и затягивается. ЛЖ герметизируется аналогично предыдущему случаю.
Эндовентрикулопластика заплатой по Дору (Dor). Вскрывается полость аневризмы ЛЖ, выполняется тромбэктомия, на границе рубцовой ткани и жизнеспособного миокарда накладывается и затягивается кисетный шов. В оставшийся дефект стенки вшивается заплата из ксеноперикарда, закрывая дефект стенки и исключая из гемодиамики тромбогенную поверхность. Далее куполом над заплатой сшиваются стенки аневризматического мешка двухрядным линейным швом.
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Результаты хирургического лечения аневризмы левого желудочка сердца
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
При правильном выполнении операции в отдаленном послеоперационном периоде наблюдаются, как правило, положительные эффекты. Улучшается: функция ЛЖ, фракция выброса, толерантность к физической нагрузке. Снижается класс стенокардии, класс сердечной недостаточности. 5-летняя выживаемость пациентов достигает 80%, 10-летняя — около 60%.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
Симптоматика
Гипертрофия правого желудочка в начале своего роста симптомов не имеет. Позже, по мере увеличения мышц и развития патологии, могут появиться признаки сердечной недостаточности либо легочной гипертензии. Однако часто симптомов мало либо нет вовсе, даже когда одна из камер органа начинает увеличиваться.
Прежде всего, пациента беспокоят признаки основной болезни, которая и становится впоследствии причиной гипертрофии правого желудочка.
Обратить усиленное внимание на свое здоровье нужно при следующих симптомах:
- Снижение физической выносливости, быстрая утомляемость и упадок сил;
- Одышка (обычно возникает приступами);
- Головокружения разной степени выраженности, возможны обмороки;
- Кашель: сухой, с примесями крови;
- Признаки аритмии (ощущение неравномерного ритма сердца) и тахикардии (учащение сердечного ритма в покое);
- Чувство давления либо жжения в области груди, во время нагрузки могут появиться боли за грудиной и холодный пот;
- Отеки на ногах – появляются не сразу, а по мере развития патологии. Отеки свидетельствуют о проблемах с кровообращением (застой крови);
- Болезненные ощущения в подреберье справа;
- Расширение вен передней брюшной стенки, вен пищевода.
Симптомы и причины появления
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
- повышенная физическая нагрузка в течение длительного периода времени;
- стойкое повышенное артериального давления;
- инфекционные заболевания, такие как: сифилис, бактериальный эндокардит и даже регулярное воспаление миндалин;
- травматизм (ранение в сердце, тупые травмы грудной клетки). Сюда можно отнести пулевые ранения, колото-резаные раны, падение с высоты, автомобильные аварии.
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
- болезненные ощущения в области сердца;
- сердечные боли после физических и эмоциональных нагрузок;
- дискомфорт области груди;
- одышка и учащенное сердцебиение;
- частые головокружения обморочные состояния;
- отечность конечностей;
- признаки удушья, нехватки воздуха и другие симптомы.
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Симптомы
Как правило, данная патология обнаруживается случайно, в процессе проведения ЭКГ или Эхо-КГ. Специалисты выделяют такие основные признаки гипертрофии миокарда:
- стенокардию;
- мерцательную аритмию;
- повышенное артериальное давление;
- общую слабость, плохое самочувствие.
Развитие стенокардии происходит в результате сжатия сосудов, обеспечивающих необходимым питанием сердечную мышцу. В конечном итоге происходит увеличение мышцы в размерах. Она начинает потреблять больше кислорода в комплексе с питательными веществами. У пациентов, страдающих от гипертрофии миокарда сердца, также может возникать состояние, в процессе которого замирает сердце на несколько мгновений (не бьется вообще). В этом случае человек теряет сознание.
Получить бесплатную консультациюКонсультация ни к чему Вас не обязывает
Диагностика
Как правило, заболевание выявляется при ультразвуковом исследовании. МРТ сердца считается наиболее простым, информативным методом. В определенных случаях заболевание диагностируют при помощи ЭКГ. К дополнительным исследованиям относят: вентрикулографию, коронарографию, а также радиоизотопное исследование.
Профилактика
К числу эффективных профилактических действий по предотвращению развития заболевания относят:
- изменение образа жизни: отказ от курения, употребления алкогольных напитков;
- борьбу с факторами риска: нормализацию массы тела, артериального давления;
- контроль препаратами иперлипидемии и гипертонии (если при коррекции образа жизни отсутствует результат).
В случае контроля препаратами удается поддерживать нормальный уровень сахара, а также контролировать остальные факторы риска, возникающие при сахарном диабете. Соблюдение таких профилактических мер позволяет избегать развития гипертрофии миокарда сердца.
Как сердце реагирует на спортивные нагрузки
При максимальной спортивной нагрузке сердце сокращается более двухсот раз, перекачивая более 30 литров крови в минуту. Стараясь облегчить колоссальную кардиальную работу, организм эффективнее распределяет кровь, снижая сопротивление сосудистых стенок, расширяя сосуды скелетных мышц и раскрывая дополнительные — коллатеральные сосуды, до того находившиеся в спавшемся состоянии. Тем не менее, даже при таком значимом компенсаторном уменьшении притока крови сердце работает на грани запредельных возможностей.
Под влиянием нагрузок сердце изменяет свою конфигурацию — ремоделируется для обеспечения жизнеспособности всех органов при интенсивной нагрузке. Морфологические — биологические изменения подправляют электрофизиологию миокарда, то есть возникновение электрического потенциала для сокращения камер сердца и их расслабления. У четырёх из десяти профессиональных спортсменов запись ЭКГ, отражающая электрофизиологические характеристики сердца, от нормальной электрокардиограммы отличается высотой и глубиной зубцов.
С течением времени, но до того пройдёт никак не меньше двух-трёх лет регулярных спортивных занятий, сердце приспособится к постоянным чрезмерным для обычного организма нагрузкам, чтобы скелетные мышцы были способны развить силу, недоступную нетренированному человеку.
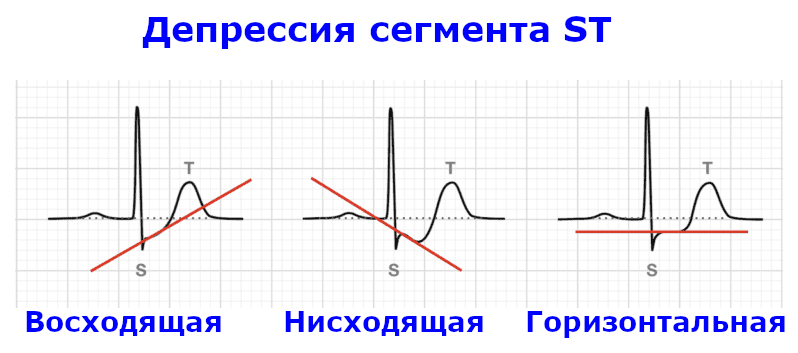
СИСТОЛИЧЕСКАЯ ПЕРЕГРУЗКА ЛЕВОГО ЖЕЛУДОЧКА
Отдельным понятием в разделе ГМЛЖ является «систолическая перегрузка левого желудочка». Нужно сказать, что на самом деле, желудочек не испытывает какой-то особой перегрузки ни в момент регистрации ЭКГ ни в течение другого периода времени, кроме той, которая связана с повышенным артериальных давлением. Бывают ситуации, когда у человека с АД 150/90 мм рт.ст. мы видим «систолическую перегрузку», а у других, даже при давлении 220/120 мм рт.ст., нет и намека на подобные изменения. Кроме того, нормализация АД никогда не приводила к исчезновению «перегрузки».
Систолическая перегрузка как ЭКГ явление, возникает в случае выраженной гипертрофии, что приводит к нарушению хода волны реполяризации, но не будем вдаваться в детали, главное чтобы вы понимали значение этого термина и не путали гемодинамику с электрической активностью.
Итак, так как же проявляется этот «феномен»? А проявляется он в виде нарушений процессов реполяризации очень специфического вида (смотрите далее на ЭКГ), возникающих в области боковой стенки левого желудочка, обязательно в сочетании с высокими зубцами R или, чаще, в сочетании с положительными критериями ГМЛЖ (ИСЛ или КВП).
В заключение стоит отметить, что на мой (и не только мой) взгляд, при наличии положительных критериев ИСЛ и КВП нужно говорить о количественных признаках гипертрофии, тогда как смещение переходной зоны влево, следует называть качественными признаками гипертрофии.
ДРУГИЕ КРИТЕРИИ
Теперь мы обсудим критерий ГМЛЖ определяющийся по динамике зубца R в грудных отведениях. Дело в том, что в негипертрофированном миокарде суммарный вектор возбуждения направлен на верхушку, поэтому наиболее высокий зубец R будет регистрироваться в отведении V4. В случае гипертрофии, (но не всегда) вектор смещается влево, частично за счет утолщения боковой стенки левого желудочка, а частично — из-за изменения границ сердца. Из-за этого, максимальный R начинает определятся не в V4, как это бывает в норме, а — в отведении V5 или V6.
Многие кардиологи «старой закалки» считают этот признак самым главным, однако, это не так. Причина кроется в том, что кардиологи привыкли видеть в основном больных людей у которых в 80%-90% есть гипертрофия, но если обследовать всю популяцию, то ошибочный вывод о ГМЛЖ будет выставлен каждому второму пациенту с такими изменениями на ЭКГ. Так что, будьте внимательны с этим критерием, хотя он и обладает большей чувствительностью чем вышеприведенные индексы (ИСЛ и КВП), но его специфичность не более 60%, тогда как у упомянутых выше индексов она приближается к 100%.
Признаки артериальной гипертензии
Зачастую гипертензия вообще не имеет никаких симптомов, кроме стойкого высокого АД. При этом далеко не каждый человек постоянно контролируют уровень своего давления, поэтому артериальную гипертонию часто обнаруживают очень поздно.
Незамедлительно обратитесь к кардиологу, если регулярно замечаете такие «метки» гипертонической болезни, как:
- головные боли в затылочной области;
- головокружения;
- «мушки», пелена перед глазами;
- шум в ушах;
- учащенное и усиленное сердцебиение;
- неприятное стеснение или боль в груди;
- отечность рук и ног, одутловатость лица.
Гипертонический криз — неотложное состояние, вызванное чрезмерно высоким уровнем АД (например, до 200/110 мм рт. ст. и выше), для него характерны: головная боль, тремор, учащение пульса, озноб, тошнота, рвота, внезапный страх смерти, тревожность, покраснение лица, отеки, потливость, искажения зрения.

1
Офтальмоскопия в диагностике АГ

2
Офтальмоскопия при гипертонии
3
Сдача анализов для диагностики гипертонической болезни
Блокада правой ножки пучка Гиса — Нарушения ритма и проводимости сердца
10.4. Нарушения внутрижелудочковой проводимости
10.4.1. Блокада правой ножки пучка Гиса (БПНПГ)
Блокада правой ножки пучка Гиса (БПНПГ) у молодых людей встречается в 0,1—0,2% случаев. С возрастом ее частота возрастает, достигая у людей старше 40 лет 0,3—0,24—4,5%. БПНПГ чаще возникает у мужчин.
При остром инфаркте миокарда БПНПГ появляется в 2—3,7% случаев и в основном при переднем инфаркте, чаще при трансмуральном. Частичная БПНПГ встречается и при заднем инфаркте миокарда.
Этиология. У молодых людей блокада правой ножки пучка Гиса часто (21— 50% случаев) доброкачественная, не связана с сердечной патологией. В остальных случаях, особенно у пожилых людей,
БПНПГ обусловлена гипертонической болезнью (60% случаев), ИБС (хотя она чаще вызывает блокаду левой ножки пучка Гиса). Реже причиной БПНПГ могут быть врожденная аномалия — недоразвитие начального сегмента правой ножки пучка Гиса; врожденные пороки сердца (дефект межпредсердной, реже межжелудочковой перегородки, стеноз устья легочной артерии); растяжение правого желудочка при тромбоэмболии легочной артерии или при обструктивных хронических заболеваниях легких (тогда чаще возникает частичная блокада правой ножки пучка Гиса); болезни Lev и Lenegre; острый инфаркт миокарда; кардиомиопатии; тупая травма грудной клетки; гиперкалиемия, прогрессирующая мышечная дистрофия; передозировка новокаинамида, хинидина, реже сердечных гликозидов; новообразования сердца; хирургические операции на сердце, например вертикальная вентрикулотомия; сифилитическая гумма.
Клиническая картина.
Могут выявляться клинические признаки органического заболевания, вызвавшего БПНПГ. Кроме того, у 1/з больных определяются некоторые изменения при аускультации: расщепление II тона, встречаемое чаще, и расщепление I тона, встречаемое реже (из-за асинхронного сокращения желудочков).
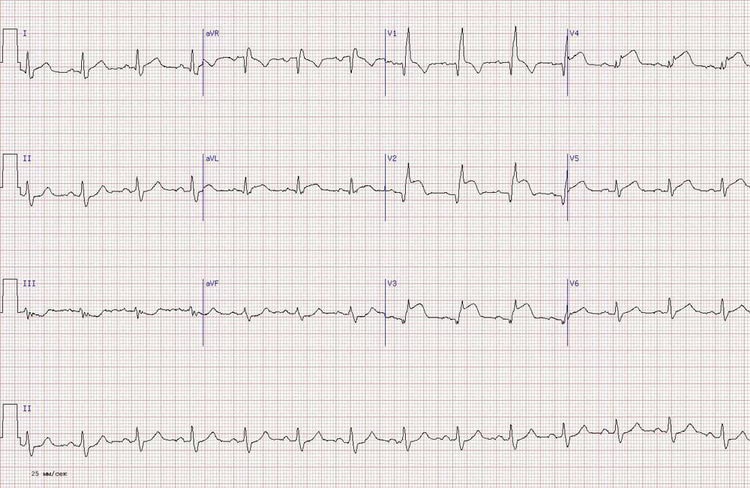
Диагностические ЭКГ-критерии. Полная БПНПГ: продолжительность комплекса #Я5>0,12 с; высокий зубец R или R’ в отведении Vi, иногда и в V2, з (перед зубцом R обычно регистрируется маленький п. В aVR отведении часто бывает глубокий зубец Q и широкий, зазубренный зубец R. В I и левых грудных отведениях обычно выявляется различной величины зубец R и широкий, зазубренный зубец S); ST и Т отклонены дискордантно от основного направления комплекса QRS. При отклонении электрической оси влево в отведении Vj регистрируются формы rR зазубренный R или qR. При отклонении электрической оси вправо в отведении V1 наблюдается форма qR.
Частичная БПНПГ: морфология комплекса QRS идентична полной БПНПГ, однако продолжительность его 0,11 с. При увеличении степени блокады продолжительность комплекса QRS увеличивается и R’ дефлексия в отведении Vi становится более высокой. Чаще (в 87% случаев) БПНПГ бывает постоянной, реже— интермиттирующей.
Лечение.
блокада правой ножки пучка Гиса в специальном лечении не нуждается. Появление БПНПГ в остром периоде инфаркта миокарда профилактической эпдокардиальной стимуляции не
требует. Если необходимо, проводят лечение основного заболевания, вызвавшего БПНПГ.
Прогноз: у молодых людей без органического заболевания сердца относительно благоприятный. Большинство авторов считают, что изолированная БПНПГ никогда не переходит в полную АВ блокаду и даже совместная находка атриовентрикулярной блокады I степени не имеет прогностического значения, так как при ЭФИ в таких случаях, как правило, находят лишь удлинение интервала А—Н, указывающее на ухудшение АВ проводимости в АВ соединении. Однако некоторые авторы указывают на редкое (1,8—6%) прогрессирование БПНПГ в АВ блокаду II или III степени.
Присоединившаяся БПНПГ на фоне гипертопической болезни или ИБС ухудшает прогноз, увеличивая летальность почти в 3 раза. Прогноз ухудшают кардиомегалия, сердечная недостаточность, удлинение интервала Н—V. Прогноз при БПНПГ всегда лучше, чем при блокаде левой ножки пучка Гиса.
На фоне острого инфаркта миокарда появившаяся полная или частичная БПИПГ не переходит, по нашим данным , в полную АВ блокаду и не ухудшает исход заболевания. Некоторые авторы при БПНПГ отмечают увеличение летальности, но только при обширном трансмуральном инфаркте миокарда с сердечной недостаточностью. На отдаленный прогноз инфаркта БПНПГ не влияет, хотя есть и противоположное мнение.
Методы диагностики
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
МРТ — предоставляет данные о локализации аневризмы и ее размеры.
УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
Когда запрещается большой спорт
Изменения миокарда при высоких физических нагрузках неизбежны, нормальная гиперфункция мобилизует все физиологические ресурсы сердца, при наличии каких-то анатомических дефектов сердца и сосудов, нагрузки на миокард не просто суммируются, а нарастают в геометрической прогрессии. При незамеченном пороке сердца или артериальной гипертонии, гиперфункция сердца непрерывна, отдыха сердцу нет, как это происходит при здоровом спортивном сердце, и очень быстро развивается кардиомиопатия на фоне обострения хронического заболевания.
Обострения хронических заболеваний сердца, вовремя не диагностированных, не относят к патологическому спортивному сердцу, потому что их не спорт сформировал, а природа человека, а спорт только выявил и обострил.
В большой спорт совершенно оправданно не допускаются люди, страдающие клапанными и другими врождёнными пороками и заболеваниями сердца и сосудов, с нарушениями сердечного ритма, нарушениями конфигурации сердца, потому что такое сердце не способно переносить избыточные нагрузки и может остановиться.
Заболевания сердца и сосудов серьезно угрожают здоровью и даже жизни человека. Периодические медосмотры призваны вовремя выявить болезнь, чтобы не пришлось запоздало бороться с последствиями. Консультация кардиолога дает возможность держать здоровье под контролем.
Для записи на консультацию к кардиологу звоните по телефону +7 (495) 308-39-92.
Степени артериальной гипертонии
В современной кардиологии используется несколько классификаций артериальной гипертонии.
1. Классификация по происхождению
Артериальная гипертензия может быть самостоятельным заболеванием (гипертоническая болезнь). Или же выступать признаком заболеваний других органов, систем — желез внутренней секреции (щитовидной железы, надпочечников), почек, сердца, сосудов. А также являться результатом приема некоторых лекарственных средств. В таком случае речь будет идти о симптоматической (или вторичной артериальной гипертонии).
1 степень (мягкая) — 140-159/90-99; 2 степень (средняя) — 160-179/100-109; 3 степень (тяжелая) — 180/110 и выше;
Отдельно выделяется изолированная систолическая гипертония — САД выше 180, ДАД — ниже 90.
3. По степени поражения органов-мишеней различают три стадии артериальной гипертензии:
- на первой стадии артериальной гипертензии повышение артериального давления не сопровождается изменениями в органах-мишенях;
- на второй стадии отмечаются стойкое повышение АД и органические изменения внутренних органов (однако без значимого нарушения их функций).На этой стадии развития АГ могут обнаружиться признаки атеросклеротического поражения крупных сосудов, сужение артерий сетчатки глаза, гипертрофия левого желудочка сердца; отмечается повышение уровня креатинина в крови и белка в моче;
- на третьей стадии артериальной гипертензии существенное повышение АД связано с патологическими изменениями органов-мишеней и выраженным нарушением их функций (инфаркт миокарда, острое нарушение мозгового кровообращения, геморрагии сетчатки глаза и др.).
1
УЗИ сердца при гипертонии
2
ЭКГ при гипертонии
3
Диагностика гипертонии в «МедикСити»
Электрокардиостимуляторы
В настоящее время существует множество вариантов постоянной электрокардиостимуляции. Общее у них одно: под кожу передней грудной стенки (обычно возле ключицы) имплантируют электрокардиостимулятор — металлическую коробочку небольших размеров, провода от которой (электроды) — идут через вены к правым отделам сердца. Эти провода улавливают собственную электрическую активность сердца (чтобы синхронизировать свою работу с ней) и передают в сердце импульсы. Современные электрокардиостимуляторы почти всегда стимулируют и предсердия, и желудочки. Кроме того, они настроены таким образом, чтобы частота сердечных сокращений увеличивалась при нагрузке и уменьшалась в покое. Противопоказаний для электрокардиостимуляции в сущности нет: имплантация кардиостимулятора — это несложная и неопасная процедура, которую можно выполнять в любом возрасте.
Отдельный вид электрокардиостимуляции — так называемая бивентрикулярная стимуляция. Ее выполняют не по поводу собственно нарушений проводимости, а чтобы добиться синхронного сокращения всех стенок левого желудочка. Поэтому установку бивентрикулярного стимулятора называют также ресинхронизационной терапией. Электроды от стимулятора идут к правому желудочку и к коронарному синусу (который непосредственно прилежит к левому желудочку). Этот вид лечения сильно помогает некоторым больным с сердечной недостаточностью.
Некоторые электрокардиостимуляторы также обладают функцией дефибриллятора: они распознают угрожающие жизни аритмии и автоматически дают разряд, чтобы их устранить.
Пациенты с электрокардиостимуляторами ведут обычный образ жизни. Им надо лишь избегать действия сильного магнитного поля. Так, больным с имплантированными кардиостимуляторами противопоказана магнитно-резонансная томография (МРТ).
Патологическое спортивное сердце
В США ведут специальный регистр, где каждый третий день отмечают смерть спортсмена, и преимущественно гибнут футболисты — своеобразный американский футбол «густо замешан» на регби. У нас такого учёта нет, но все случаи гибели широко освещаются прессой, российские спортсмены явно погибают много реже. Причиной их смерти становится, как правило, патологическое спортивное сердце, которое формируют бессистемные запредельные нагрузки, допинг, тренировки на фоне банальных инфекций и, конечно, генетические особенности.
Масса и толщина стенок сердца в этой ситуации тоже больше нормы, но из-за отставания роста коронарных капилляров от увеличения непосредственно миокарда его питание нарушается. Мышца менее эластична, поэтому страдает сократительная способность и, следовательно, невозможно максимальное расслабление в покое. Растёт объём не только желудочков, выбрасывающих кровь, а и принимающих кровь предсердий. Объём сердца увеличен, но гораздо больше, чем надо бы — больше 1200 кубических сантиметров.
Так же сердце редко сокращается, возникает брадикардия. Она может быть более выраженной, то есть менее 40 сокращений за минуту, особенно ночью, что приводит к выраженному кислородному голоданию мозга. При нормальном спортивном сердце спортсмен никак не ощущает замедленное сердцебиение, когда брадикардия сопровождается клиническими симптомами, то это уже не обычная адаптация сердца к высоким нагрузкам, а патологическое состояние. Снижение артериального давления ниже 100/60 мм рт.ст. в такой ситуации тоже не приспособление организма, а реакция на болезненные изменения.
Левое предсердие
Левое предсердие имеет цилиндрическую форму, его объем у новорожденных
составляет 4-5 см3, к концу года достигает 10-14 см3,
к 7-9 годам 24-32 см3, 18-25 годам — 90-135 см3.
Размеры левого предсердия зависят от возраста. У детей до 1 года жизни
переднезадний размер составляет 0,8-1,7 см, у детей до 6 лет — 0,8-2,2
см, до 12 лет — 1,0-2,2 см, до 17 лет — 1,1-2,2 см. Ширина левого
предсердия у детей до 1 года жизни составляет 1-1,17 см, у детей до
6 лет — 1,1-2,1 см, 7-12 лет — 1,3-2,1 см, 13-17 лет — 1,5-2,3
см.
Одномерная эхокардиография левого предсердия
В одномерном режиме проводится визуализация передне-заднего размера
левого предсердия в IV стандартной позиции. В этой позиции ультразвуковой
луч пересекает область левого предсердия, прилежащую к атриовентрикулярному
отверстию.
Семиотика левого предсердия
Увеличение диаметра левого предсердия
- Открытый артериальный проток.
- Дефект межжелудочковой перегородки.
- Недостаточность митрального клапана.
- Стеноз митрального клапана.
- Надклапанное митральное кольцо.
- Рестриктивная кардиомиопатия.
- Гипертрофическая кардиомиопатия.
Уменьшение диаметра левого предсердия
- Синдром гипоплазии левого желудочка.
- Тотальный аномальный дренаж легочных вен.
- Компрессия левого предсердия экстракардиальной опухолью
средостения. - Большой дефект межпредсердной перегородки.
- Миксома левого предсердия.
- Тетрада Фалло.
- Аномалия Эбштейна.
- Двойное отхождение магистральных сосудов от правого
желудочка.
Увеличение экскурсии задней стенки левого предсердия
Связано с увеличением трансмитрального кровотока при различных физиологических
и патологических состояниях.
- Недостаточность митрального клапана.
- Начальные стадии гипертонической болезни.
- Гиперкинетический кардиальный синдром.
- Спортивное сердце.
Дополнительные эхосигналы в полости левого предсердия
- Надклапанное митральное кольцо.
- Тромб левого предсердия.
- Отрыв сухожильных нитей от передней митральной створки.
- Отрыв сухожильных нитей от задней митральной створки.
- Миксома левого предсердия.
- «Болтающийся» митральный клапан (floppy
mitral valve). - Подвижные бактериальные вегетации митрального клапана.
Левое предсердие изучают в нескольких сечениях: парастернальное сечение
длинной оси левого желудочка, в прекции 4-х камер с верхушки и из
эпигастрального доступа
Обращают внимание на форму камеры (в норме
она должна быть овальной), наличие внутриполостных образований, взаимосвязь
с левым желудочком
Лечение гипертрофии миокарда
Для проведения квалифицированного лечения необходимо продиагностировать заболевание, а также определить его характер, особенности течения. На основе этих данных подбирается оптимальный способ лечения. В большинстве случаев лечение гипертрофии миокарда состоит в приеме препарата верампила с бета-блокаторами. Комплексное применение лекарств позволяет снизить симптоматику заболевания, а также нормализовать общее состояние больного. В роли дополнительной терапии необходимо соблюдать назначенную диету, а также отказаться от курения, приема алкоголя. Кроме того, необходимо сокращение количества соли, потребляемых продуктов с максимально высоким содержанием жиров. При лечении физические нагрузки должны быть умеренными.
В особо тяжелых случаях требуется хирургическое вмешательство. В этом случае специалист удаляет гипертрофированную часть мышцы. В процессе лечения состояние пациента отслеживается при помощи ЭКГ.
Реабилитация
Как известно, после проведенного лечения, операционного вмешательства требуется полноценная реабилитация. Лечебная диета является неотъемлемой составляющей реабилитационного процесса. В таком случае питаться необходимо до 6 раз в день небольшими порциями. Мучные изделия при этом нужно ограничить, жирные, копченые блюда также исключаются из рациона. Уровень физических нагрузок необходимо снизить. Полноценная реабилитация позволяет пациенту намного оперативнее восстановиться после проведенного лечения.
Записаться на приёмЗапишитесь на приём и получите профессиональное обследование в нашем центре
Диагностика и лечение артериальной гипертонии
Выявить гипертоническую болезнь помогает комплекс мероприятий:
- сбор анамнеза;
- измерение АД;
- прослушивание сердца, сосудов шеи;
- общеклинические и биохимические анализы крови, мочи;
- офтальмоскопия;
- ЭКГ;
- Эхо-КГ;
- УЗИ почек.
Лечение гипертонической болезни основано на применении медикаментозных и немедикаментозных методов.
На сегодняшний день больным артериальной гипертонией принято назначать следующие фармпрепараты:
- ингибиторы АПФ;
- блокаторы ангиотензиновых рецепторов;
- диуретики;
- антагонисты кальция и др.
Немедикаментозное лечение артериальной гипертонии направлено на полное изменение образа жизни больного и исключение всех негативных факторов, повлекших развитие гипертензии (ожирение, курение, злоупотребление солью и солеными продуктами, алкоголем, низкая двигательная активность, склонность к стрессам и т.д.).
Пациенту необходимо сознавать, что лечение артериальной гипертензии должно продолжаться всю жизнь!
Лечение вторичной артериальной гипертонии должно идти параллельно с лечением основного заболевания. В ряде случаев с устранением первопричины исчезает и гипертензия.
Показатели артериального давления при АГ
Основным проявлением гипертонической болезни является длительное и стойкое увеличение артериального давления (АД).
Различают систолическое (или верхнее) АД, оно показывает уровень кровяного давления в момент сокращения сердца, и диастолическое (нижнее), показывающее уровень кровяного давления в момент расслабления сердца.
Нормальным показателями АД принято считать 120-134/80-84 мм.рт.ст, но данные могут варьироваться при эмоциональных потрясениях, физических нагрузках, перепадах температуры воздуха и т.д. Эти колебания нормальны, они отражают запрограммированную природой реакцию организма на изменения условий жизни. Однако постоянно повышенное АД при отсутствии очевидных для этого причин — существенный повод заняться своим здоровьем.
Об артериальной гипертонии говорит стабильное увеличение АД (систолического — выше 140 мм рт. ст., диастолического — выше 90 мм рт. ст. при измерении на приеме у врача; 135/85 мм.рт.ст. и выше — при самостоятельном измерении), подтвержденное повторными измерениями. Для установления диагноза артериальной гипертонии достаточно двух измерений с повышенным АД при отсутствии физической и эмоциональной нагрузки.
Характерные симптомы
Симптомы развиваются изолировано только в случае первичного происхождения патологии. Если же гипертоническая болезнь является осложнением других заболеваний, симптоматика развивается неспецифическая.
Общие симптомы артериальной гипертензии 3 ступени:
- Резкая, невыносимая головная боль, локализованная в области затылка, височной и теменной зоне.
- Дезориентация в пространстве. Повышение АД приводит к дисфункции вестибулярного аппарата, в результате чего больному сложно ориентироваться в пространстве.
- Звон, шум в ушах.
- Слабость, сонливость или, наоборот, гиперактивность. В последнем случае больной сильно перевозбужден, ему сложно расслабиться, заснуть даже при сильной усталости и плохом самочувствии.
- Ухудшение памяти, заторможенность мышления. Больной не всегда может следить за смыслом разговора, часто забывает недавно произошедшие события.
- Аритмия. Проявляется учащенным или, наоборот, патологически редким сердцебиением.
При хроническом течении гипертонической болезни симптоматика смазывается. Боль в голове почти исчезает и дает о себе знать лишь периодически. Другие подозрительные симптомы могут полностью отсутствовать.