Как проявляется инфаркт миокарда на экг
Содержание:
Инфаркт правого желудочка
Инфаркт правого желудочка, как правило, сопутствует инфаркту нижней стенки. При инфаркте правого желудочка на кардиограмме регистрируют следующие изменения:
- Элевация сегмента ST в отведении V1.
- Элевация ST в V1 часто сочетается с депрессией ST в V2 или, по крайней мере, подъем ST в V1 больше, чем уровень ST в V2.
- Может быть изоэлектрическое расположение ST в V1 в сочетании с выраженной депрессией ST в V2.
- Элевация ST в III отведении больше, чем элевация ST во II отведении.
- Для подтверждения диагноза инфаркта правого желудочка используют дополнительные правые отведения (V3R-V6R).
Посмотрите пример кардиограммы с инфарктом правого желудочка, приведенный ниже.
ЭКГ 10. Инфаркт правого желудочка и нижней стенки
На ЭКГ 10 зарегистрирована элевация сегмента ST в нижних отведениях: II, III, aVF, а также реципрокная депрессия в отведениях I, aVL. Это признаки инфаркта нижней стенки. Кроме того, в отведении V1 есть элевация ST, что в сочетании с депрессией ST в отведении V2 указывает на инфаркт правого желудочка. Тот факт, что подъем ST в III отведении выше, чем во II, также свидетельствует об инфаркте правого желудочка. Для подтверждения диагноза инфаркта правого желудочка здесь было бы правильно сделать запись в дополнительных правых грудных отведениях.
Основные положения и электрокардиографические признаки, связанные с инфарктом миокарда с подъемом сегмента ST
При инфаркте с подъемом ST на кардиограмме регистрируют патологическое повышение сегмента ST по крайней мере в двух соседних отведениях:
- Повышение сегмента ST, измеренное в точке J, в отведениях V2-V3> 2 мм у мужчин и > 1,5 мм у женщин.
- Повышение сегмента ST, измеренное в точке J, в остальных отведениях > 1 мм.
В развитии инфаркта с подъемом ST выделяют несколько стадий:
- Острейшая стадия. Появление на кардиограмме высоких патологических зубцов T и повышение сегмента ST, который сливается с высоким T.
- Острая стадия. Появление зубца Q. Сегмент ST начинает снижаться к изолинии. Если формируется постинфарктная аневризма сегмент ST полностью не достигает изолинии. Зубец T становится отрицательным.
- Подострая стадия. Сегмент ST достигает изолинии. Зубец Q и отрицательный T становятся максимально глубокими.
- Рубцовая стадия. Зубец T возвращается к изолинии. Зубец Q может стать менее глубоким.
- При постинфарктной аневризме на кардиограмме регистрируют комплекс QS, который переходит в повышенный сегмент ST.
Изменения на кардиограмме при инфаркте зависят от того, в каких отделах сердца возник инфаркт:
- Инфаркт с подъемом ST в области межжелудочковой перегородки
- Инфаркт с подъемом ST в области передней стенки
- Инфаркт с подъемом ST в области боковой стенки
- Подъем ST в I, aVL, V5-V6.
- Реципрокная депрессия ST в III, aVF.
- Если есть подъем ST в I, aVL, но нет в V5-V6, говорят о высоком боковом инфаркте.
- Инфаркт с подъемом ST в области нижней стенки
- Подъем ST в II, III, aVF.
- Реципрокная депрессия ST в I, aVL.
- Инфаркт с подъемом ST в области задней стенки
- Подъем ST в дополнительных задних отведениях V7-V9.
- Реципрокная депрессия сегмента ST в V1-V3.
- Высокий и, как правило, расширенный зубец R в отведениях V1-V3.
- Соотношение R/S в V2 больше 1.
- Положительный зубец T в отведениях V1-V3.
- Инфаркт с подъемом ST в области правого желудочка
- Элевация сегмента ST в V1.
- Элевация ST в V1 часто сочетается с депрессией ST в V2 или, по крайней мере, подъем ST в V1 больше, чем уровень ST в V2.
- Может быть изоэлектрическое расположение ST в V1 в сочетании с выраженной депрессией ST в V2.
- Элевация ST в III отведении больше, чем элевация ST во II отведении (инфаркт правого желудочка, как правило, сочетается с инфарктом нижней стенки).
- Подъем ST в дополнительных правых отведениях (V3R-V6R)
Причины инфаркта у женщин и у мужчин
Первые признаки, симптомы, причины инфаркта могут зависеть и от пола.
Мужской организм больше предрасположен к этому опасному состоянию, чем женский, по крайней мере до 40–50 лет (наступление менопаузы). До этого времени женская сердечно-сосудистая система лучше защищена благодаря эстрогенам. Поэтому из перечисленных общих факторов ИМ многие оказываются не такими актуальными, пока не наступит менопауза.
Разница в строении организма приводит также к тому, что у мужчин симптоматика проявляется более заметно. Женщинам моложе 55 лет в несколько раз чаще, чем мужчинам, ставят неправильный диагноз. Некоторые врачи убеждают пациенток, что у них не может быть сердечного приступа
При этом обращают внимание на «слишком молодой» возраст. В целом, и отдаленная выживаемость после приступа у женщин ниже, чем у мужчин
У молодых женщин главными проблемными факторами становятся курение (сигареты нивелируют защитное действие эстрогенов), эрозии бляшки, поражение коронарных артерий. У женщин более старшего возраста — нарушение липидного обмена в крови, разрыв бляшки, кальциноз коронарных артерий. Дополнительную роль играют уровни креатинина, глюкозы, натрия, калия.
Среди причин инфаркта у мужчин чаще, чем у женщин, существенную роль играет стресс на работе (временный или постоянный). Риск смертности повышается из-за возраста (в среднем старше 60 лет) для всех категорий пациентов.
Атипичные формы инфаркта миокарда
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Безболевая ишемия миокарда наблюдается редко. Возможна слабость. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Церебральная форма — симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами; нарушение понимания, происходящего вокруг.
- Коллаптоидная форма — начинается с развития коллапса; в клинике доминируют резкая внезапная артериальная гипотензия, головокружение, появление холодного пота, потемнение в глазах. Расценивается как проявление кардиогенного шока.
- Аритмическая форма — начинается с пароксизма нарушения ритма сердца;
- Периферическая — отличается локализацией боли не в загрудинной или прекардиальной области, а в области горла, в левой руке, конце левого мизинца, в шейно-грудном отделе позвоночника, нижней челюсти.
- Отёчная — у больного появляются одышка, слабость, сравнительно быстро отеки и даже асцит, увеличивается печень — т. е. развивается острая правожелудочковая недостаточность.
- Комбинированная — сочетает различные проявления нескольких атипичных форм.
Инфаркт боковой стенки левого желудочка
Инфаркт боковой стенки левого желудочка с подъемом ST, как обсуждалось выше, обычно сочетается с инфарктом передней стенки. Кроме того, может сочетаться с инфарктом нижней или задней стенки. Развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD) и/или огибающей ветви левой коронарной артерии (left circumflex coronary artery — LCX) .
Изолированный инфаркт боковой стенки встречается реже и связан с окклюзией мелких ветвей LAD или краевой ветви LCX.
Схема 10. Инфаркт боковой стенки левого желудочка

На кардиограмме при инфаркте боковой стенки регистрируют элевацию ST в отведениях I, aVL, V5-V6. Если элевация ST есть только в отведениях I,aVL, но нет в V5-V6, говорят о высоком боковом инфаркте. Реципрокное снижение возникает в отведениях III, aVF.
Примеры инфаркта боковой стенки в сочетании с инфарктом передней стенки были показаны выше (см. ЭКГ 3-5).
ЭКГ 6. Высокий боковой инфаркт левого желудочка

На ЭКГ 6 элевация ST в отведениях I и aVL, а также реципрокная депрессия в отведениях III, aVF. В отведениях V5-V6 нет повышения ST. Это признаки высокого бокового инфаркта левого желудочка.
Что делать если риск ИБС высокий или у пациента обнаружили бляшки?
-
Статины. Единственная группа препаратов с доказанной эффективностью предупреждающая инфаркт, инсульт и все проявления атеросклероза. Механизм их действия не сводится к снижению холестерина. Прежде всего статины действуют на «готовые» бляшки, уменьшают их, делают их стабильными и, таким образом, предотвращают инфаркт миокарда.Говорят, что статины «посадят печень»! Неизвестно кто это придумал, но на совести тех, кто так говорит- тысячи и миллионы жертв атеросклероза. Статины действительно работают в печени, но именно там синтезируется вредный холестерин (низкой плотности), который откладывается на стенках артерий. Иногда наблюдается повышение печеночных ферментов в анализах крови, но это в подавляющем большинстве случаев абсолютно безопасно и не требует даже коррекции дозы.Какие побочные эффекты статинов существуют?
Изредка возникают боли в мышцах, дискомфорт в животе, которые могут потребовать поменять препарат или уменьшить дозу. - Аспирин. В низких (кардиологических) дозах аспирин позволяет уменьшить риск образования тромбов на бляшках. Однако, в отличие от статинов, аспирин не так безопасен. Основной побочный эффект- влияние на желудок и кишечник. Аспирин способен вызывать/провоцировать эрозии и язвы желудка, 12- перстной кишки. При этом кишечнорастворимая оболочка не спасает. Риск для желудка в большей степени связан с основным (антипростагландиновым) эффектом аспирина, а не с механическим раздражением желудка. Таким образом, перед назначение аспирина необходимо взвесить все «за» и «против».
-
Немедикаментозные методы
Физические нагрузки и диета
Автор статьи
Глебова Светлана Анатольевна
Врач кардиолог, к.м.н.
Стаж работы : c 2001 года, 19 лет
Автор статьи
Войтяхов Александр Викторович
Врач-кардиолог
Стаж работы : c 2016, 4 года
Лечение
Современные подходы к лечению инфаркта миокарда в обязательном порядке включает быстрейшую госпитализацию больного в специализированное лечебное учреждение в течение 30-ти минут от времени первого контакта с медицинским работником.
К первоочередным мерам при возникновении ишемического дискомфорта в грудной клетке считается приём одной дозы нитроглицерина под язык (таблетка или спрей), при сохранении или нарастании болевых проявлений необходимо безотлагательно вызвать бригаду скорой медицинской помощи.
Следующим шагом оказания помощи является разжёвывание 150–325 мг аспирина без кишечнорастворимой оболочки, применение клопидогреля в нагрузочной дозировке.
Проведение адекватного обезболивания при помощи внутривенного введения морфина.
Не исключается возможность, при наличии показаний и отсутствия противопоказаний, проведения тромболизиса на догоспитальном этапе с последующей госпитализацией в отделение инвазивного лечения; проведение инвазивного восстановления кровотока в сердце с помощью баллонной ангиопластики, экстренного коронарного шунтирования.
Основные лечебные мероприятия направлены на ограничение размеров участка некроза, профилактику и устранение ранних осложнений (фибрилляции желудочков, иных нарушений сердечного ритма и проводимости, острой сердечной недостаточности, аритмического шока, разрыва сердца, острой аневризмы сердца).
В случаях неосложнённого инфаркта миокарда и при адекватной реперфузии нахождение в стационаре может сокращаться до 5–6-ти дней.
После завершения стационарного этапа лечения лечебные мероприятия продолжают в условиях поликлинического отделения или в кардиологическом санатории, которые должны уменьшить симптоматику заболевания с осуществлением контроля за нагрузкой на миокард.
Направление в санаторий осуществляется после обязательного стационарного определения переносимости больным физической нагрузки.
Санаторно-курортный этап реабилитации предусматривает восстановление физической трудоспособности, психологическую реадаптацию больных, подготовку больных к профессиональной деятельности, вторичную профилактику обострений ишемической болезни сердца, формирование здорового образа жизни, повышение качества жизни больного.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева | |
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ | |
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.
Рис. 6. Переднеперегородочный ИМ.
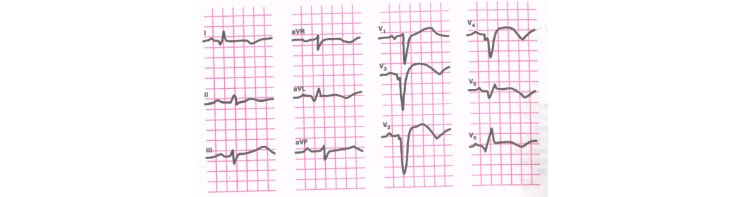
Рис. 7. ИМ с переходом на верхушку сердца.
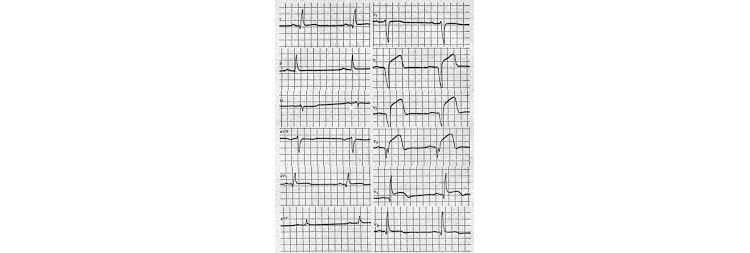
Рис. 8. ИМ передней стенки ЛЖ.
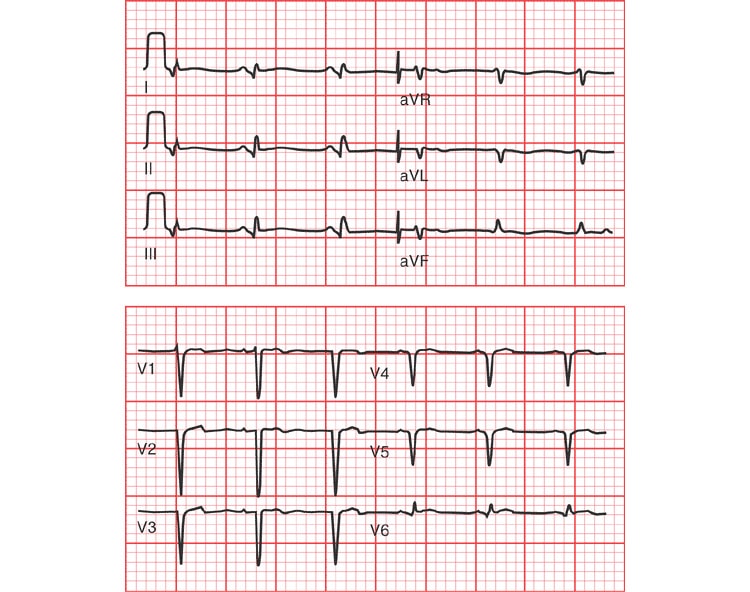
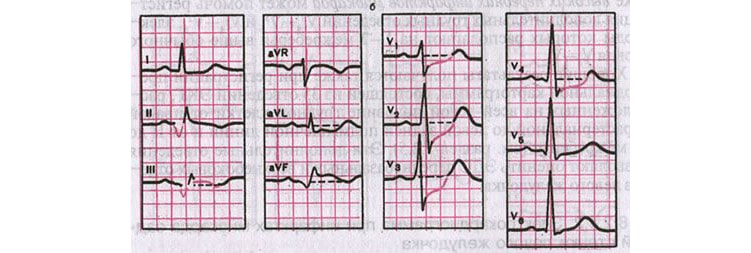
Рис. 10. Заднедиафрагмальный ИМ.
Симптомы инфаркта миокарда
Основным проявлением инфаркта является очень интенсивная, жгучая, пекущая, сжимающая, давящая, раздирающая или «кинжальная» боль за грудиной. Возможно распространение боли в левую руку, лопаточную область, плечо, шею, нижнюю челюсть.
Продолжительность эпизода всегда больше получаса, малейшее физическое напряжение вызывает усиление боли. Важным признаком является отсутствие обезболивающего действия нитратов. Также больные могут испытывать резкую слабость, нехватку воздуха, учащенное сердцебиение, потливость, тошноту. Большинство чувствует тревогу, обреченность, страх смерти.
Помимо типичного варианта, выделяют еще несколько атипичных, способных маскироваться под иные заболевания внутренних органов. Среди таких абдоминальный (боль в эпигастрии, тошнота, рвота), астматический (надсадный сухой кашель, удушье), церебральный (головная боль, нарушение координации движений), аритмический, стертый вариант (ухудшение сна, эмоционального фона, чувство необъяснимого дискомфорта в груди, потливость). Возможно и отсутствие симптомов — «немой» инфаркт, на долю которого приходится до 20% всех ИМ.
Факторы, способствующие появлению инфаркта
Наша жизнь в большинстве случаев не способствует здоровью сердечно-сосудистой системы. Причиной этого являются и постоянные стрессы, и неправильное питание, и малоподвижный образ жизни. Но наибольшее влияние на развитие ишемической болезни сердца и увеличение риска возникновения инфаркта оказывают вредные привычки: курение и неумеренное употребление алкоголя.
Что еще способствует возникновению инфаркта:
- повышенный уровень холестерина в крови,
- сахарный диабет,
- артериальная гипертензия,
- гормональные нарушения (в частности, недостаток гормонов щитовидной железы),
- лишний вес,
- стафилококковые и стрептококковые инфекции,
- пассивное курение,
- ревматизм сердца,
- чрезмерные физические нагрузки,
- стрессы, депрессии и неврозы.
Какие признаки могут свидетельствовать о сердечной недостаточности, способной привести к инфаркту:
- храп, апноэ;
- отеки ног, ступней и кистей рук;
- кровоточивость десен, пародонтоз;
- аритмии;
- боли в левом плече;
- одышка, особенно после физических нагрузок;
- частые головные боли;
- частые ночные мочеиспускания.
Все эти признаки могут быть свидетельством предынфарктного состояния организма.
Профилактика
Более чем в половине случаев инфаркт является кульминацией постепенно прогрессирующей ишемической болезни сердца. А это значит, что лечение ишемической болезни способно значительно сократить вероятность возникновения инфаркта.
При профилактике инфарктов и других тяжелых заболеваний сердечно-сосудистой системы следует большое внимание обратить на питание. Рацион должен содержать большое количество витаминов и растительной клетчатки
В то же время потребление жирного мяса, трансжиров следует свести к минимуму. Также в рационе должны присутствовать блюда из рыбы, содержащие большое количество жиров омега-3.
В число важнейших методов, помогающих избежать инфаркта, входят:
- снижение массы тела;
- физические нагрузки, позволяющие бороться с гиподинамией;
- контроль уровня холестерина и сахара в крови;
- контроль уровня артериального давления.
Локализация инфаркта с подъемом ST
Изменения на кардиограммах при инфаркте с подъемом сегмента ST различаются в зависимости от того, в каком отделе сердца развивается инфаркт. Определить локализацию инфаркта можно по тому, в каких отведениях на ЭКГ зарегистрировано повышение ST, и в каких отведениях появилась реципрокная депрессия ST. В связи с этим вспомните, какие отведения соответствуют разным участкам миокарда. Посмотрите на схему 6.
Схема 6. Соответствие отведений кардиограммы разным участкам миокарда.
На схеме 7, приведенной ниже, показано расположение крупных коронарных артерий, окклюзия которых может приводить к трансмуральному инфаркту с соответствующей локализацией.
Схема 7. Крупные коронарные артерии
| Локализация инфаркта | Отведения с подъемом ST | Отведения с реципрокной депрессией ST |
| Межжелудочковая перегородка | V1-V2 | |
| Передняя стенка | V3-V4 | |
| Боковая стенка левого желудочка | I, aVL, V5-V6 | III, aVF |
| Нижняя стенка | II, III, aVF | I, aVL |
| Задняя стенка | V7-V9 | V1-V3 (и высокий R в V1-V3) |
| Правый желудочек |
V1, III, II (STIII > STII), V3R — V5R |
V2 |
В приведенной выше таблице указано, в каких отведениях регистрируются элевация или депрессия ST в зависимости от локализации STEMI. На практике инфаркт с подъемом ST, как правило, затрагивает больше одной области. Например, инфаркт межжелудочковой перегородки обычно сочетается с инфарктом передней стенки левого желудочка. В таком случае элевация ST будет не только в отведениях V1-V2, но и в V3-V4.
Рассмотрим варианты STEMI с разной локализацией.
Осложнения инфаркта
Инфаркт опасен, прежде всего, остановкой сердца и клинической смертью. Само собой, если подобное произойдет не в стенах медицинского учреждения, а дома, то у человека практически нет шансов выжить. Есть и другие осложнения, к которым может привести инфаркт. Это:
- отек легких,
- стойкое нарушение сердечного ритма,
- повреждения головного мозга,
- язва желудка и двенадцатиперстной кишки,
- аневризма сердца,
- кардиогенный шок,
- инсульт,
- психические отклонения.
В среднем от инфаркта умирает примерно каждый десятый пациент. Но тут следует иметь в виду, что большинство умерших не получало адекватной медицинской помощи. В целом 80% людей, перенесших инфаркт, возвращается к нормальной жизни
Это говорит о том, насколько важно уметь вовремя распознавать симптомы и признаки данного заболевания
Этиопатогенез
Продолжительное выраженное уменьшение кровоснабжение клеток сердечной мышцы становится причиной их гибели. Гибель клеток миокарда развивается не одномоментно, от образования микроскопических участков некроза до формирования некротических очагов, которые определяются при макро- и микроскопическом патологоанатомическом исследовании, проходит несколько часов.
Продолжительность ишемии, при которой возможно развитие некроза сердечной мышцы, составляет от 2-х до 4-х часов. Скорость развития этого процесса зависит от развитости коллатеральной сосудистой сети в области ишемии, стойкой или интермиттирующей окклюзии кровоснабжающей этот участок артерии, индивидуальной чувствительности клеток миокарда к недостаточности кровоснабжения, феномена ишемического прекондиционирования, индивидуальной потребности в кислороде и питательных веществах.
Патофизиологический процесс рубцевания обычно продолжается от 5-ти до 6-ти недель.
Восстановление кровоснабжения ишемизированного участка может оказать значительное влияние на макро- и микроскопическую картину.
1-й тип (спонтанный инфаркт миокарда) – развивается после разрыва атеросклеротической бляшки; при образовании эрозии, трещины, или диссекции с формированием тромба внутри одной или нескольких коронарных артерий, что становится причиной значительного уменьшения миокардиального кровотока или дистальной эмболии тромбоцитами, завершающихся гибелью кардиомиоцитов.
2-й тип (инфаркт миокарда, вторичный по отношению к ишемии) – гибель кардиомиоцитов происходит без связи с ишемической болезнью сердца: дисбаланс между потребностью в кислороде и/или его поступлением к кардиомиоцитам (дисфункция эндотелия, спазм коронарной артерии, эмболия коронарных артерий, тахи- или брадиаритмии, анемия, дыхательная недостаточность, снижение или повышение артериального давления).
3-й тип (инфаркт миокарда со смертельным исходом и невозможностью определить биомаркеры) – внезапная смерть с признаками, предполагающими возникновение ишемии миокарда, которые сопровождаются вновь возникшими характерными изменениями или новой блокадой левой ножки пучка Гиса на электрокардиограмме, и наступившая до момента нарастания сердечных биомаркеров в крови (в исключительных случаях биомаркеры могут быть не были определены по другим причинам).
4-й a тип (инфаркт миокарда, связанный с чрескожным коронарным вмешательством) – диагностируется при определении уровня тропонина 5х 99 перцентиль URL у больных с его нормальными значениями или нарастание его титра +20% при уже повышенном уровне.
4-й b тип (инфаркт миокарда, развившийся из-за тромбирования стента).
5-й тип (инфаркт миокарда, возникший при оперативном вмешательстве по поводу проведения коронарного шунтирования).
Как врач может выявить признаки ИБС если симптомов нет?
- Не исключено, что симптомы есть, однако непрофессионалу сложно их оценить. Например, снижение переносимости физических нагрузок, одышка у пациентов нередко являются «эквивалентами стенокардии». Правильно оценить Ваше самочувствие и симптомы может профессионал- кардиолог.
- Выполнить нагрузочный тест. При физической нагрузке сердце бьется чаще и сильнее и его потребность в крови сильно возрастает. Если сосуды сердца «забиты» бляшками мы увидим признаки ишемии (нехватки крови) миокарда- изменения на кардиограмме и УЗИ сердца. Нагрузочный тест является рекомендованным во всем мире стандартным тестом для выявления ИБС. Наиболее информативна стресс-эхокардиография, при которой можно оценить не только кардиограмму, но и функцию сердца с помощью УЗИ.
- Выполнить коронарографию. Коронарография – «золотой стандарт диагностики ИБС». При коронарографии артерии видны предельно четко и можно наверняка сказать есть бляшки или нет, сколько их, насколько они ограничивают кровоток по артерии. Однако коронарография требует внедрения в артериальную систему человека и выполняется строго по показаниям. Например, при инфаркте, впервые возникшей стенокардии, ухудшении течения стенокардии или по результатам нагрузочного теста.
Симптомы заболевания
Признаки мелкоочагового инфаркта миокарда во многом совпадают с его крупноочаговой формой. Они могут быть менее выраженными, в зависимости от степени поражения сердечной мышцы. Больные жалуются на неприятные ощущения в области сердца. Так как давящая, колющая или ноющая боль склонна к иррадиации, пациенты кардиологического отделения жалуются на болевые ощущения в области левой руки, шеи или позвоночника. Проявления стенокардии могут напоминать межреберную невралгию или обострение остеохондроза. Отличительным признаком инфаркта миокарда является неэффективность нитроглицерина в борьбе с болью. В запущенных случаях возможна неожиданная остановка сердца.
При появлении боли в области сердца, которая не прекращается в течение 7–10 минут, необходимо звонить в «скорую помощь»
Чтобы вовремя заподозрить недуг, стоит обратить внимание на такие признаки мелкоочагового инфаркта миокарда:
- сначала возникают симптомы общего недомогания (излишняя потливость, головокружения, мигрень, тошнота, отсутствие аппетита);
- развитие воспалительного процесса сопровождается лейкоцитозом, повышением температуры тела, тахикардией, возможна потеря сознания;
- выражены признаки, общие для заболеваний сердечно-сосудистой системы (одышка после физической нагрузки, гипоксия организма, колебания артериального давления);
- с развитием некроза миокарда появляется сильная давящая боль за грудиной, которая может отдавать в левую руку, плечо, под лопатку.
Поскольку при этой форме инфаркта миокарда имеется лишь небольшой участок поражения, выраженность клинических симптомов может варьироваться от незначительного недомогания к сильной загрудинной боли с потерей сознания. Иногда больной может не испытывать никаких характерных симптомов. При скрытой форме заболевания некроз сердечной мышцы происходит незаметно и дает о себе знать, когда инфаркт затрагивает крупный участок миокарда. Лабораторные исследования на маркерные ферменты поражения сердечной мышцы помогут вовремя поставить диагноз.
Для того чтобы начать правильное и своевременное лечение, необходимо провести все исследования
Инфаркт межжелудочковой перегородки
Как уже было сказано выше, изолированный инфаркт перегородки — это редкое явление (обычно это инфаркт перегородки и передней стенки). Инфаркт перегородки развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD). На кардиограмме регистрируют элевацию ST в отведениях V1-V2.
Схема 8. Инфаркт межжелудочковой перегородки

ЭКГ 2. Инфаркт миокарда межжелудочковой перегородки

На ЭКГ 2 на инфаркт межжелудочковой перегородки указывают патологические зубцы Q в отведениях V1-V2 и умеренная элевация ST в этих же отведениях. Судя по высоте ST и наличию зубцов Q, это подострая стадия инфаркта. Кроме того, в данном случае есть диффузная депрессия сегмента ST в отведениях I, II, V4-V6 в сочетании с элевацией ST в aVR. Это указывает на субэндокардиальную ишемию миокарда.
Лечение крупноочагового инфаркта миокарда
Лечебные мероприятия при крупноочаговом поражении миокарда осуществляются в стационарных условиях. Терапия направлена на ускорение кровообращения, насыщение сердечных мышц кислородом и питательными веществами, а также купирование болевого синдрома. Такое лечение применяется на первом этапе. Далее используются препараты, которые предупреждают развитие осложнений.
Оказание первой помощи
Первое, что нужно сделать, это вызвать бригаду скорой помощи. Далее необходимо уложить больного и расстегнуть ему все пуговицы, снять обтягивающую одежду и открыть окна, чтобы попадало больше свежего воздуха. Обязательно надо дать выпить ацетилсалициловую кислоту, которая направлена на разжижение крови. Это позволит избежать тромбирования сосудов.
В таком состоянии больной чувствует беспокойство, испытывает страхи, поэтому не лишним будет применение седативных препаратов. Можно использовать валериановую настойку, пустырник, боярышник или «Валокордин». Если артериальное давление находится в норме или повышено, дайте препарат «Нитроглицерин». При сниженном давлении давать его запрещено.
Лечение в стационаре
Медикаментозная терапия включает прием таких групп препаратов:
- Анестетические средства для купирования сильного болевого порога. Обычно используются наркотические анальгетики группы опиоидов: «Фентанил» или «Морфин».
- При острой стадии развития инфаркта назначаются транквилизаторы, нейтрализующие нервную перевозбудимость: «Феназепам», «Диазепам».
- Обязательным считается тромболитическое лечение, так как с его помощью можно растворить образовавшиеся тромбы и расширить просвет коронарных сосудов. Препараты: «Альтеплаза», «Тенектеплаза». Есть у этих средств противопоказания: перенесенный инсульт, кровотечение в органах ЖКТ, новообразования.
- Для разжижения кровяной жидкости используется антиагрегантная терапия. Это может быть обычная ацетилсалициловая кислота или «Кардиомагнил».
- В острой и подострой фазе применяются антикоагулянты: «Кибернин», средства на основе гепарина.
- Чтобы снизить нагрузки на сердечные мышцы и восполнить недостаток кислорода в миокарде, врач назначит бета-адреноблокаторы. Самые популярные средства: «Атенолол», «Конкор».
- Терапевтическая схема лечения крупноочагового инфаркта миокарда предполагает использование ингибиторов АПФ. Данная группа медикаментов обладает сосудорасширяющим и гипотензивным эффектом.
Хирургическое вмешательство
Если от медикаментозной терапии нет положительного результата, а также в запущенных формах инфаркта применяется хирургия. Операция позволит нейтрализовать причину возникновения болезни и предупредить развитие осложнений.
Используются такие современные методики:
- Шунтирование коронарных артерий. В ходе процедуры искусственно создается дополнительный путь для кровообращения.
- Стентирование коронарного сосуда – расширяется артерия при помощи вставленного стента.
- Иссечение аневризмы – удаление пораженного участка.
- Установка кардиостимулятора или дефибриллятора.
Даже после оперирования возможен летальный исход. Иногда смерть наступает сразу, но может возникнуть и через трое суток.
Инфаркт нижней стенки
Инфаркт нижней стенки с подъемом ST в большинстве случаев (до 80%) развивается в результате окклюзии правой коронарной артерии (right coronary artery — RCA). В этом случае инфаркт нижней стенки может быть изолированным или сочетаться с инфарктом правого желудочка.
Схема 11. Инфаркт нижней стенки

Реже причиной инфаркта нижней стенки может стать окклюзия огибающей ветви левой коронарной артерии (left circumflex artery — LCX). Этот вариант может привести к развитию инфаркта нижней и задней стенки, что прогностически хуже из-за большей зоны поражения миокарда.
В редких случаях возможно развитие нижнего инфаркта при дистальной окклюзии левой передней нисходящей артерии (left anterior descending artery — LAD). Это приводит к сочетанию инфаркта передней и нижней стенок.
При инфаркте нижней стенки на кардиограмме регистрируют элевацию сегмента ST и последующее формирование патологического зубца Q в отведениях II, III, aVF. Реципрокное снижение ST возникает в отведении aVL и (не всегда) в I.
ЭКГ 7. Инфаркт нижней стенки с подъемом ST

На ЭКГ 7 зарегистрированы подъем ST и зубец Q в отведениях II, III, aVF. Одновременно в отведениях I и aVL есть реципрокная депрессия ST. Эти изменения указывают на STEMI нижней стенки левого желудочка.
Интрамуральный инфаркт миокарда
При этой разновидности инфаркта существенно не изменяется вектор возбуждения миокарда, излившийся из некротизированных клеток калий не достигает эндокарда или эпикарда и не формирует токов повреждения, способных отобразиться на ЭКГ ленте смещением сегмента S-T.
Следовательно, из известных нам ЭКГ признаков инфаркта миокарда остался только один – отрицательный зубец T. Это и есть признак интрамурального инфаркта.
Отличительной особенностью этого отрицательного зубца T от аналогичных изменений при ишемии является сохранение негативности 12-14 дней. Затем зубец T постепенно поднимается к изолинии или становится положительным. Поэтому электрокардиографически интрамуральный инфаркт миокарда можно установить только в динамике, осуществляя ЭКГ контроль в течение 12-14 дней.
|
ЭКГ признаки |
Мелкоочаговые инфаркты |
Крупноочаговые инфаркты |
||
|
Субэндокардиальный |
Интрамуральный |
Субэпикардиальный |
Трансмуральный |
|
|
1. Зубец R |
не изменен |
не изменен |
уменьшен в амплитуде в отведениях над областью инфаркта |
отсутствует в отведениях над областью инфаркта |
|
2. Патологический зубец Q |
нет |
нет |
имеется в отведениях над областью инфаркта |
имеется в отведениях над областью инфаркта |
|
3 Подъем сегмента ST выше изолинии |
нет |
нет |
в отведениях, расположенных над областью инфаркта |
в отведениях, расположенных над областью инфаркта |
|
4 Депрессия сегмента S-T |
более 0,2 mV в отведениях, расположенных над областью инфаркта |
нет |
в отведениях, противоположных области инфаркта |
в отведениях, противоположных области инфаркта |
|
5 Отрицательный зубец T |
не имеет диагностического значения |
сохраняется 12-14 дней в отведениях, расположенных над областью инфаркта |
появляется в подострой стадии в отведениях над областью инфаркта |
появляется в подострой стадии в отведениях над областью инфаркта |
Локализация. Стадии.Описание курса Дополнительно
Возрастные и половые особенности
Инфаркт принято считать болезнью пожилых мужчин. Однако это далеко не так. Хотя инфаркт преимущественно встречается у людей за 50 лет, тем не менее, люди более младшего возраста не застрахованы от него. В последнее время наблюдается значительное снижение нижнего возрастного порога заболевания. В целом, с инфарктом хотя бы раз в своей жизни сталкивается 60% людей старше 65 лет.
Также следует отметить, что мужчины действительно страдают от инфаркта чаще женщин (в 3-5 раз). Это связано с тем, что женские половые гормоны оказывают на сосуды сердца более интенсивное защитное действие, нежели мужские. Поэтому атеросклероз коронарных сосудов у женщин развивается в среднем на 10 лет позднее, чем у мужчин, и инфаркт у женщин до наступления менопаузы – относительная редкость. Однако после 45 лет количество половых гормонов у женщин начинает резко снижаться, что приводит к повышению риска возникновения инфаркта. В целом у женщин в возрасте 55-60 лет вероятность возникновения инфаркта столь же высока, как и у мужчин.
К сожалению, некоторые женщины оказываются не готовыми к встрече с новой напастью. Что греха таить, многие представители сильного пола страдают повышенной мнительностью и, едва что-то кольнет в сердце, сразу же бегут к врачу. Женщинам такое поведение менее свойственно, да и болевой порог у рожавших женщин обычно очень высок. Многие дамы, занятые домашними делами и семьей, долгое время не замечают опасных симптомов или приписывают их вегетососудистой дистонии, усталости, и т.д.