Поясничный радикулит
Содержание:
Клинические признаки
В зависимости от локализации очага болезни и клинических проявлений выделяют 3 формы заболевания: пояснично-крестцовую, грудную и шейную. Степень недуга определяет, как лечить радикулит. Общими симптомами являются простреливающие боли, покалывание, онемение, снижение температурной и болевой чувствительности на пораженном участке. Кроме этого, у всех больных клиническая картина дополняется сосудистыми нарушениями и мышечной слабостью.
Признаки пояснично-крестцового радикулита
При пояснично-крестцовом радикулите боль локализируется в зоне поясницы, бедер, ягодиц, голеней или ступней. Болевой синдром усиливается при кашле, ходьбе, наклонах и сопровождается ощущением холода в нижних конечностях, чувством «ползания мурашек» и онемением кожных покровов. С течением времени у больных снижается подвижность позвоночника в области поясницы и повышается тонус поясничной мускулатуры. Боли при этом становятся настолько сильными, что заболевшие люди утрачивают способность ходить и находиться в положении стоя. В попытках ослабить неприятные ощущения больные принимают одну из вынужденных поз:
- ложатся на плоскую поверхность, подложив под живот плотный валик или подушку;
- садятся на диван или кровать, подогнув под себя одну ногу, и упираются руками в поверхность перед собой.
При пальпации наблюдается болезненность в подколенных ямках, на задней поверхности бедер, в центре ступней, на пятках и в паравертебральных зонах поясницы.
Проявления шейной формы болезни
Первый признак развития этой формы патологии – односторонняя боль в области шеи, заставляющая заболевшего человека удерживать голову в наклонном положении с одновременным поворотом лица в противоположную сторону (как при кривошее). Неприятные ощущения усиливаются при чихании, кашле и любых движениях верхней части туловища. В тех случаях, когда причиной шейного радикулита становится грыжа диска, болевой синдром иррадиирует в проксимальные отделы верхних конечностей, в грудную или подлопаточную область. Нередки случаи обострения болей в ночное время.
Симптомы грудного радикулита
Признаками, сигнализирующими о развитии этой формы патологии, являются боли, возникающие при пальпации паравертебральных точек, а также повышение тонуса мышц на проблемном участке. У больных снижается чувствительность в зоне пораженных нервных корешков, развивается парез мышц предплечья. Иногда клиническая картина болезни дополняется вегетососудистыми нарушениями (чрезмерной потливостью, отеканием тканей, постоянным ощущением холода, общей слабостью). В исключительных случаях у больных развивается спондилокоронарный синдром. Его классическим проявлением считаются боли в зоне сердца, появляющиеся и усиливающиеся при наклонах, поворотах, сгибании и разгибании тела.
Классификация
Принято выделять две формы радикулита:
- острую ― характеризуется интенсивной болевой симптоматикой и молниеносным развитием;
- хроническую ― характеризуется обострениями вследствие резких движений или переохлаждения, возникает как следствие отсутствия лечения острой формы заболевания.
В зависимости от локализации поражения выделяют следующие виды поясничного радикулита:

- поясничный ― характеризуется болевой симптоматикой в области поясницы, сопровождается любмаго и скованностью движений;
- пояснично-крестцовый ― сопровождается болевой симптоматикой в области крестца, усиливающейся при ходьбе и наклонах и иррадиирующей в ягодицу, голень и пятку.
В зависимости от этиологии поясничного радикулита, выделяют:
- первичный ― возникает в результате воспалительных процессов спинномозгового корешка;
- вторичный ― возникает в результате компрессии спинномозгового корешка.
Профилактические меры
Лучшим лечением любого заболевания является его профилактика, и радикулит ― не исключение. Свести к минимуму риск развития этого заболевания можно, если:
- вести активный образ жизни;
- регулярно заниматься спортом и плаваньем;
- исключить переохлаждения и интенсивные нагрузки;
- правильно распределять нагрузки при поднятии и переноске тяжестей;
- правильно питаться;
- организовать рабочее место с учётом всех правил и рекомендаций эргономики;
- вовремя обращаться за профессиональной врачебной помощью при болезнях опорно-двигательного аппарата.
- Грудной радикулит
- Поясничный радикулит
Причины радикулита шейного отдела
В большинстве ситуаций, достаточно сложно выяснить конкретные причины радикулита. Как правило, при таком заболевании происходит сильное поражение окончаний спинномозговых нервов в отделе позвоночника, что может произойти вследствие некоторых из следующих процессов:
Полезно знать
- Частые боли в шее — возможные заболевания
- Массаж при радикулите
- Ущемление нерва вследствие смещения позвонков или прогрессирования остеохондроза
- Различные инфекции или вирусные заболевания, поражающие позвонки
- Нарушение осанки. Радикулит может возникнуть в результате длительного пребывания в неподвижном состоянии
- Воспаление мышечных тканей или связок, находящихся в непосредственной близости к нервным окончаниям
Радикулит различают на:
- пояснично-крестцовый или поясничный. Его симптомы: сильная боль в пояснично-крестовом отделе позвоночника, отдающая в ягодицы и ниже (в бедро и даже голень со стопой);
- шейно-плечевой. Его симптомы: затылочные боли, боли в плече, между лопаток, усиливающиеся при поворотах головы, движении рук или кашле, ощущение онемения, покалывания или жжения в пальцах рук, нарушение чувствительности, головокружения, ухудшение слуха, появление «пошатывающейся» походки;
- грудной. Его симптомы: приступообразные сильные опоясывающие боли в грудной клетке, усиливающиеся при движении.
Основные причины
Радикулит в области грудной клетки развивается не самостоятельно, как и другие формы заболевания, а на фоне внешних факторов. Наиболее частыми причинами радикулита являются:
2.1. Хронические заболевания
Хронические заболевания позвоночника провоцируют частичное разрушение костной ткани, что вызывает сдавливание нервных корешков с сопутствующим болевым синдромом. Грудного радикулит могут вызвать болезнь Бехтерева, остеохондроз, артрит и другие заболевания, которыми пациент пренебрегал.
2.2. Патологии врожденного характера
Врожденные патологии позвоночника – это неправильное строение костной ткани или другие отклонения, которые обычно обнаруживаются в детском возрасте.
2.3. Заболевания, провоцирующие значительное воспаление позвоночника
Воспалительный процесс в позвоночнике могут вызвать инфекционные заболевания – от обычных респираторных до более серьезных(туберкулез, сифилис, гонорея). Особенно уязвим позвоночник для инфекции на фоне переохлаждения или других неблагоприятных факторах. Грудной радикулит при нелеченных инфекционных заболеваниях развивается из-за отеков в области мышц и позвонков, которые сдавливают нервные корешки и провоцируют боль.
2.4. Ушибы, переломы позвоночного столба
Переломы и вывихи, приводящие к смещению или деформации позвонков, являются частой причиной грудного радикулита. Причиной является сдавливание нервных корешков смещенной костью или отечностью в области позвоночника. К травматическим причинам радикулита относят и позвоночную грыжу, которая смещает позвонки и повреждает нервные окончания.
Лечение
Комплексное консервативное лечение, которое уже не первый год практикуют медики ЦЭЛТ, неизменно даёт положительные результаты. Оно позволяет освободить защемлённые нервные окончания и купировать боли, слабость и онемение верхних конечностей, устранить воспалительные процессы и мышечные спазмы. Лечение проводится с применением целого ряда современных методик:
| Методика | Описание |
|---|---|
|
Медикаментозное лечение |
|
|
Ограничение двигательной активности |
|
|
Физиотерапевтическое лечение |
|
|
Хирургические методики |
Операции при заболеваниях позвоночника
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Стоит отметить, что мы прибегаем к оперативному вмешательству в крайних случаях, при наличии соответствующих показаний:
- отсутствие улучшений при консервативном лечении;
- интенсивная болевая симптоматика;
- ощущение слабости в руке;
- снижение чувствительности руки.
Нейрохирурги ЦЭЛТ применяют малоинвазивные методики, которые предусматривают небольшие разрезы или проколы. Перед началом операции проводится её планирование с созданием трёхмерной модели. В процессе применяется микрохирургическая и эндоскопическая техника, ультразвуковое оборудование и лазер. Использование современных методик позволяет сделать оперативное вмешательство минимально травмирующим и свести к минимуму период реабилитации. Наши пациенты могут отправиться домой уже на следующий день и приступить к работе через две – три недели после оперативного вмешательства.
Чем лечить грудной радикулит
Для грудного радикулита в большинстве случаев применяется консервативная терапия, поскольку при верной диагностике она достаточно эффективна. Оперативное вмешательство проводится редко и только в запущенных случаях для устранения причин заболевания. Если у пациента был обнаружен грудной радикулит, врач-невролог определяет, как его лечить, на основании полученных результатов. Лечение подбирается индивидуально для каждого случая, но в большинстве случаев включает в себя следующие методы:
4.1. Медикаментозная терапия
Лекарственные препараты при грудном радикулите применяются для снятия боли и воспалений. Врач может назначить следующие группы медикаментов:
- Нестероидные противовоспалительные препараты: устраняют боль и отечность тканей, улучшают самочувствие пациента;
- Седативные средства: расслабляют скелетную мускулатуру и снимают спазмы позвоночных мышц;
- Хондопротекторы: необходимы для укрепления хрящевых тканей позвоночника;
- Витамины: показаны витамины B1 и B6, принимаются внутрь или вводятся в организм инъекциями;
- Пластыри и мази: обладают согревающим эффектом и местным обезболивающим воздействием;
- Инъекции: используются в качестве блокады острых болей и обеспечивают длительный эффект.
Надо понимать, что показания и дозировка препаратов для каждого пациента индивидуальна, поэтому при лекарственной терапии грудного радикулита важно четко следовать рекомендациям врача
4.2. Физиотерапия
При правильном применении физиотерапия эффективно устраняет проявления грудного радикулита. Врачи назначают следующие физиотерапевтические процедуры:
- УВЧ;
- ультрафонофорез;
- рефлексотерапия.
Это процедуры улучшают кровообращение позвоночных мышц и положительно сказываются на общем состоянии здоровья. Однако прибегать к ним стоит только с согласия лечащего врача.
4.3. Лечебная гимнастика
Лечебная физкультура включает в себя комплекс упражнений, которые укрепляют мышцы позвоночного столба и улучшают состояние пациента при грудном радикулите. Для каждого пациента, в зависимости от особенностей заболевания, подбирается индивидуальный набор упражнений. Сначала лечебная гимнастика проводится под контролем врача, а затем – самостоятельно дома.
4.4. Народные средства
В качестве метода лечения в домашних условиях при грудном радикулите могут применяться народные средства. Надо понимать, что оценить их эффективность способен только лечащий врач. Но даже при правильном применении лечебные ванны и компрессы направлены на снятие болевого синдрома, а не на устранения причины заболевания.
Грудной радикулит
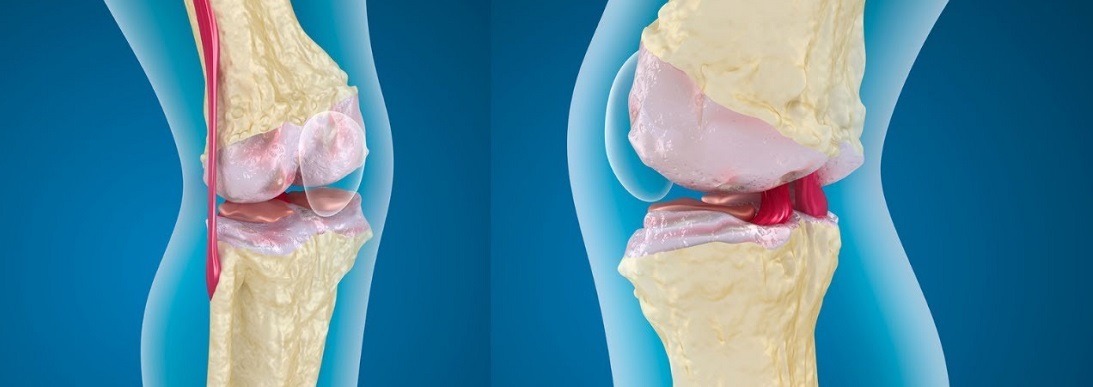
Грудной радикулит возникает вследствие защемления и воспаления нервных корешков в грудном отделе позвоночника Т1-Т12.
Основные симптомы грудного радикулита обычно ощущаются не в спине, а в груди. Это боли (как правило, односторонние) в области грудной клетки по ходу межреберных нервов. Боль может иметь колющий, жгучий или простреливающий характер. При кашле, чихании, попытке глубоко вдохнуть боль усиливается. Боль в левой части груди при грудном радикулите напоминает стенокардию, однако отличается от нее по ряду признаков. Прежде всего, она имеет длительный, стойкий характер и может продолжаться от нескольких часов до нескольких суток.
при грудном радикулите ощущается как кол, вонзенный между лопаток, или как болевой прострел. Как правило, боль отдает в область сердца, руку, плечо, голову и усиливается при поворотах и наклонах тела, кашле, глубоком дыхании.
Сопутствующие симптомы грудного радикулита – тахикардия, повышение артериального давления, ощущение изжоги в желудке, повышенная чувствительность или онемение участков кожи, и мышечная слабость руки.
Первая помощь при обострении радикулита
Острый приступ радикулита способен вызвать сильнейшую боль, которая сковывает движения человека. Чтобы облегчить его состояние, необходимо:
- уложить или усадить человека так, чтобы ему было удобно (желательно лечь на ровную поверхность);
- минимизировать передвижения;
- принять обезболивающие и седативные препараты из имеющихся под рукой (НПВС, анальгетики, средства на основе валерианы, пустырника и т.п.);
- нанести обезболивающую мазь на проблемную область;
- если это не первый приступ, и у больного имеется специальный корсет, надеть его.
Острый радикулит требует врачебного наблюдения, вот почему необходимо вызвать на дом врача для назначения срочного лечения и отправиться в клинику для обследования после стихания острого болевого синдрома.
Симптомы радикулита
Одним из основных симптомов радикулита пояснично-крестцового отдела является локализованная боль, проявляющаяся с различной интенсивностью. Данный недуг характеризуется разбуханием межпозвоночных дисков и сдавливанием волокон нервной ткани, поэтому приступ боли может внезапно настичь человека после резкого рывка или непривычной физической нагрузки. Во время обострения радикулита кашель и чихание обыкновенно сопровождаются болезненными ощущениями в области поясницы.
При подобном радикулите также имеют место следующие симптомы:
- онемение с покалыванием в ногах, пояснице или других отделах позвоночного столба;
- болевые ощущения, локализованные в области паха, ягодиц, задних поверхностей ног и под коленной чашечкой;
- ощущения «мурашек», сопровождаемые пониженной или повышенной чувствительностью;
- ряд вегетативных нарушений, таких как кожный цианоз, похолодание конечностей;
- рвота, тошнота, головокружения, общая слабость.

У кого бывает радикулит?
Независимо от пола, воспаление нервных корешков может возникать как у пожилых людей, так и у довольно молодых. Однако c возрастом риск развития радикулита повышается. Дело в том, что радикулит появляется преимущественно на фоне остеохондроза, который, как правило, прогрессирует в более зрелом возрасте. Приблизительно в 5% случаев радикулит связан с другими причинами, например: с травмами и деформациями межпозвоночных дисков, не связанными с остеохондрозом, грыжами межпозвоночных дисков.
Приступ радикулита может быть спровоцирован подъемом тяжестей или резкой сменой положения тела. Симптомы радикулита часто возникают у беременных. Это связано с увеличением нагрузки на позвоночник во время роста плода.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Дифференциальная диагностика
Дифференциальную диагностикуР., особенно с двусторонней симптоматикой, проводят с опухолями спинного мозга (см.), спинальным арахноидитом (см.), пахименингитом (см.). При остром болевом синдроме следует исключить заболевания суставов (тазобедренного или плечевого). Р. нередко дифференцируют с болевыми формами сирингомиелии (см.), поражениями узлов симпатического ствола (см. Ганглионит) и вегетативных сплетений, заболеваниями мышц (см. Миозит), внутренних органов, сопровождающихся иррадиацией болей,— стенокардией (см.), аппендицитом (см.), холециститом (см.), простатитом (см.) — и заболеваниями женских половых органов — эндометриозом (см.), параметритом (см.) и др.
Р. следует дифференцировать с менингорадикулитом, для к-рого характерны боли, локализующиеся, как правило, в зоне распределения на периферии пораженных корешков и являются постоянным признаком заболевания. Болевые точки при этом отсутствуют, болезненна обычно только перкуссия остистых отростков на уровне пораженных корешков. Симптомы натяжения при менингорадикулите выражены слабо или отсутствуют, за исключением симптомов Нери, Дежерина и Бонне. Боли сопровождаются парестезиями в зоне пораженных корешков, которые нередко им предшествуют. Чувствительные расстройства в начале болезни проявляются, как правило, по корешковому типу в виде гиперестезии, сменяющейся гипестезией; иногда наблюдается диссоциация чувствительных расстройств: тактильная гипестезия и болевая гиперестезия. Двигательные и рефлекторные расстройства по сравнению с чувствительными наблюдаются реже и соответствуют сегментам пораженных корешков. Трофические и вазомоторные расстройства имеют место лишь при длительном течении заболевания. В цереброспинальной жидкости (см.) в остром периоде болезни обнаруживают обычно умеренный плеоцитоз, при нормальном или слегка повышенном содержании белка; при хрон, течении болезни плеоцитоз, как правило, отсутствует. При развитии рубцово-спаечного процесса в цереброспинальной жидкости довольно часто определяется белково-клеточная диссоциация. В ряде случаев при менингорадикулите могут отмечаться спинальные симптомы (см. Менингит), а при распространении воспалительного процесса с заднего корешка на спинномозговой узел (межпозвоночный ганглий) наблюдается картина радикулоганглионита либо ганглионита (см.).
Что делать при приступе
При остром приступе радикулита очень важно как можно скорее обратиться к врачу. Но до этого важно снять сильную боль
Для этого нужно выпить 2 таблетки обезболивающего
Эффективны, например, Диклофенак, Кетанов, Ортофен, Нимесулид, Индометацин
Для этого нужно выпить 2 таблетки обезболивающего. Эффективны, например, Диклофенак, Кетанов, Ортофен, Нимесулид, Индометацин.
После этого нужно лечь на ровную твердую поверхность, можно на пол. Ноги приподнять на подушки или свернутые одеяла. При этом они должны быть согнуты в коленных и тазобедренных суставах под прямым углом
Очень важно, чтобы спина была в тепле. Но недопустимы горячие компрессы, лучше обернуть поясницу шарфом или надеть согревающий пояс
Чтобы убрать компрессию нервных корешков, сначала необходимо снять боль, спазм мышц и воспаление
Чаще всего для этого применяют медикаментозную терапию. Самыми распространенными препаратами при радикулопатии являются НПВП. Это Ибупрофен, Диклофенак, Индометацин, Кетопрофен, Нимесулид. Их можно принимать не более 5 дней, поэтому для ускорения выздоровления применяются другие препараты
Чтобы убрать компрессию нервных корешков, сначала необходимо снять боль, спазм мышц и воспаление. Чаще всего для этого применяют медикаментозную терапию. Самыми распространенными препаратами при радикулопатии являются НПВП. Это Ибупрофен, Диклофенак, Индометацин, Кетопрофен, Нимесулид. Их можно принимать не более 5 дней, поэтому для ускорения выздоровления применяются другие препараты.
Боль усиливается из-за спазма мышц, поэтому эффективны миорелаксанты. Применяются Сирдалуд, Мидокалм, Баксолан. Часто назначаются седативные средства, которые за счет торможение сознания обеспечивают уменьшение боли. Полезны витамины группы В, которые помогают уменьшить болевые ощущения.
Их можно применять отдельно или в составе комплексных препаратов, например, Мильгамма или Нейродикловит. Для восстановления хрящевой ткани применяются хондропротекторы – Хондроитин, Терафлекс, Артра. Они помогают уменьшить частоту обострений радикулита.
Дополнительно для снятия болей можно применять обезболивающие пластыри
Наружные средства
На начальном этапе лечения крестцового радикулита для снятия боли применяются мази. Они оказывают согревающее и раздражающее воздействие, стимулируют кровообращение и способствуют уменьшению болевых ощущений. Самостоятельно применять такие средства нет смысла, но в комплексном лечении они эффективны.
Инъекции
https://youtube.com/watch?v=N20wWpDekqM
При сильных болевых ощущениях лечить радикулит можно с помощью блокад. Это инъекции лекарственных средств прямо в область пораженного нерва. Делать их должен только врач. Уколы вводятся в эпидуральное пространство, в тригерные точки, полость сустава или в место ущемление нерва.
Применяются для этого анестетики, например, Лидокаин или Новокаин. В некоторых случаях используются кортикостероиды. Это может быть Гидрокортизон, Дипроспан, Кеналог. Дополнительно для ускорения восстановления пораженных тканей могут вводиться витамины В или биологически активные вещества.
Физиопроцедуры
После снятия острых симптомов на этапе восстановления для лечения пояснично-крестцового радикулита используются дополнительные методы. Это может быть ультрафиолетовое облучение, электрофорез с Новокаином, импульсная ультразвуковая терапия. Эффективны диадинамические токи, магнитотерапия, облучение лазером, сероводородные ванны.
Хорошо зарекомендовала себя гирудотерапия. Ведь пиявки выделяют особые вещества, которые снимают боль и воспаление. Эффективно при радикулите иглоукалывание. Этот метод улучшает кровообращение и обменные процессы, повышает защитные силы организма, снимает отек.
Физиотерапевтические процедуры помогут ускорить выздоровление
Постельный режим при радикулопатии рекомендуется соблюдать не более 3 дней. Потом нужно начинать двигаться и выполнять специальные упражнения. Они помогут активировать кровообращение и обменные процессы, предотвратят атрофию мышц. Сначала выполнять их можно в положении лежа, потом после уменьшения болей двигательная активность увеличивается.
https://www.youtube.com/watch?v=1zKzrvyGyK8
Все упражнения выполняются медленно, без рывков и резких движений. Обязательно используются упражнения на расслабление и растяжение мышц. Противопоказано при радикулопатии даже в период ремиссии выполнять наклоны вперед и вращение туловищем. Если заниматься регулярно, то можно предотвратить частые обострения патологии.
Лечение радикулита
Лечение всех форм радикулита, начиная от шейного и заканчивая пояснично-крестцовым, требует комплексного подхода, зависящего от симптомов и степени их выраженности. Врачи используют сразу несколько методик:
- медикаментозная терапия (различные препараты в виде кремов, гелей, таблеток и в инъекционной форме);
- немедикаментозная терапия (физиотерапия, ЛФК, массаж, иглоукалывание и т.п.);
- хирургическое лечение (используется при запущенных формах исходного заболевания).
Медикаментозное лечение
Медикаментозное лечение радикулита направлено на максимальное обезболивание, снятие мышечного спазма и восстановление полноценной передачи импульсов по нервным волокнам.
Обезболивающий эффект оказывают следующие группы препаратов:
- НПВС (нестероидные противовоспалительные средства): нимесулид, диклофенак, мелоксикам, ибупрофен и их аналоги; назначаются в различных формах в зависимости от выраженности симптомов; помогают остановить воспалительный процесс и снять боль;
- анальгетики: анальгин, новокаин, лидокаин и другие; применяются аналогично НПВС, снимают болевой синдром;
- гормональные противовоспалительные средства (глюкокортикостероиды): гидрокордизон, дексаметазон; используются при неэффективности препаратов предыдущих групп; хорошее действие при хроническом радикулите оказывает дипроспан, препарат длительного действия для инъекционного введения;
- спазмолитики: мидокалм и аналоги; снимают мышечный спазм, облегчая состояние пациента;
- противоотечные средства (диуретики, магния сульфат); снимают отек с защемленного корешка, уменьшая болевой синдром.
Усилить действие обезболивающих помогают седативные препараты. Они стабилизируют работу нервной системы и позволяют человеку немного отдохнуть.
Дополнительно назначаются препараты для улучшения нервной проводимости: витамины группы В (мильгамма, нейромультивит и аналоги). При шейном радикулите, вызывающем головные боли, тошноту, головокружение, применяется соответствующая терапия плюс препараты для улучшения микроциркуляции в структурах головного мозга.
В обязательном порядке назначаются препараты местного действия, способствующие быстрому снятию болевого синдрома. Помимо анальгетиков или НПВС, они могут содержать раздражающие компоненты (ментол, скипидар и т.п.). За счет расширения капилляров всасывание основного действующего вещества происходит быстрее.
Немедикаментозное
Немедикаментозное лечение назначается вне острой стадии заболевания. Оно направлено на укрепление мышечного каркаса, улучшение микроциркуляции в проблемной области и активацию процессов регенерации тканей. В зависимости от ситуации назначается:
- физиотерапия (лазерная и УФ-терапия, грязелечение, электро- или фонофорез с введением анальгетиков или гормональных средств, магнитотерапия);
- массаж (проводится с использованием щадящих техник, чтобы не спровоцировать повторное ущемление нервного корешка);
- лечебная физкультура для укрепления мышечного корсета (используются специальные комплексы упражнений, призванные разгрузить позвоночный столб);
- иглорефлексотерапия;
- мануальная терапия;
- тракция позвоночника для снятия нагрузки с нервного корешка (подводное вытяжение).
Хирургическое
Помощь хирурга необходима, если ущемление нервного корешка невозможно устранить с использованием консервативных методик. Хирурги удаляют грыжу, межпозвоночный диск или искусственно расширяют отверстие, через которое проходят корешки. В некоторых случаях позвоночный столб стабилизируется специальными конструкциями. Конкретная методика операции подбирается индивидуально.