Синдром шерешевского-тёрнера. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
- Можно ли делать ЭКО?
- Этиопатогенетические факторы
- Симптомы
- Лечение
- Терапевтические мероприятия
- Симптомы болезни
- Диагностика синдрома Мея-Тёрнера
- Наши врачи
- Лечение синдрома Мея-Тёрнера
- Диагностика заболевания
- Как выглядят дети с синдромом Шерешевского-Тёрнера?
- Симптомы синдрома Шерешевского-Тёрнера
- Установление диагноза
- Пренатальная диагностика
- Лечение
Можно ли делать ЭКО?
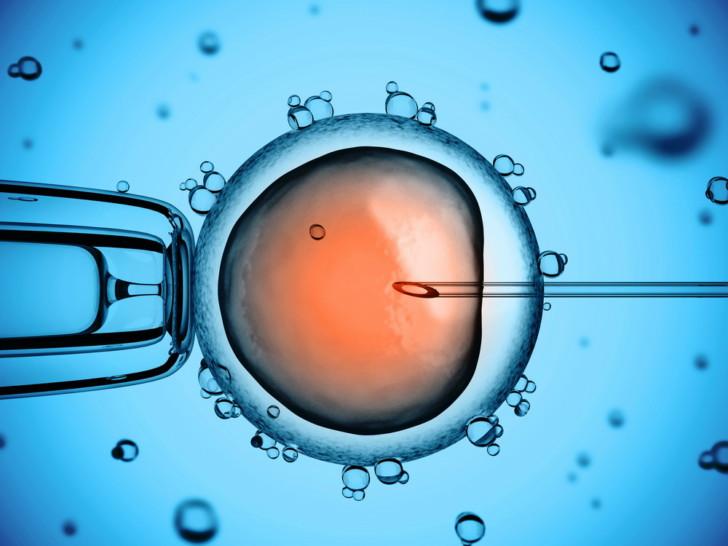
Синдром Тернера сопровождается бесплодностью. Возможность иметь детей есть только у пациенток с мозаичной формой, у которых сформирована матка. Половой инфантилизм не позволяет провести зачатие естественным путем. Шанс выносить и родить здорового ребенка есть у женщины при проведении ЭКО.
Если у женщины полноценно развиты яичника, ей подсаживают собственную оплодотворенную яйцеклетку. Чтобы ребенок родился без нарушений на генном уровне, половые клетки должны иметь нормальный кариотип 46ХХ. Современные репродуктивные методы позволяют использовать донорскую яйцеклетку.
Успешное оплодотворение происходит в 2–3 раза реже, чем у здоровых женщин, и составляет 20–30%. Вероятность прерывания беременности после ЭКО составляет у больных пациенток до 40%.
Этиопатогенетические факторы
Синдром Шершевского-Тернера — наследственная патология, обусловленная отсутствием половой хромосомы, которая, можно сказать, окончательно делает из женщины женщину. Некорректное деление клеток в процессе зачатия приводит к выстраиванию генетического материала с явными нарушениями. К указанному хромосомному дисбалансу ведут неправильно «вставшие» молекулы ДНК.
Недуг также развивается в результате неправильного формирования Х-хромосомы. Причинами ее аномального строения являются:
- потеря участка хромосомы в результате ее разрыва,
- перенес участка хромосомы,
- образование хромосомы в виде кольца,
- прочие хромосомные перестройки — мутации или аберрации.
Мозаицизм имеет большое значение в развитии недуга. У больных в тканях обнаруживают генетически разнородные клетки в различных вариациях. Все эти варианты характерны для женщин. У мужчин синдром возникает крайне редко. Его основными причинами являются транслокация или мозаицизм. Мейотическое расхождение хромосом лежит в основе патологического процесса.
Некорректная хромосомная «сборка» может заключаться в наличии Y-хромосомного элемента в кариотипе. Таким больным удаляют яичники. Это необходимое мероприятие, позволяющее продлить жизнь людям с данным недугом, поскольку Y-хромосомный элемент часто провоцирует развитие раковой опухоли — гонадобластомы.
Кариотипы при данном синдроме:
- Кариотип 45Х0 — замена железистой ткани яичника соединительнотканными тяжами. Нефункционирующие женские железы приводят к необратимому бесплодию. Для продолжения рода прибегают к помощи ЭКО. Этот тип синдрома является самым распространенным и одним из самых тяжелых. Он отличается ярко выраженной симптоматикой и развитием тяжелых осложнений. Синдром с трудом поддается лечению.
- Мозаичный кариотип 45 X0/46 XY – отсутствие матки и недоразвитие влагалища, высокий риск онкологии. Для предупреждения рецидивов болезни показано удаление яичников. Мозаичный кариотип 45 Х0/46 ХХ — ничтожно малые размеры яичников. Беременность возможна при участии донорской яйцеклетки. Мозаичный тип синдрома отличается более легким течением: пороки развития не наблюдаются, симптомов возникает намного меньше и они менее выражены. Недуг хорошо лечится. Мозаичный тип отличается сочетанием двух видов клеток — с нормальным кариотипом и без одной Х-хромосомы. От их пропорционального соотношения будет зависеть состояние здоровья женщины.
Первоначально у эмбриона закладывает нормальное количество половых клеток. В процессе роста и развития плода они подвергаются инволюции. Новорожденная девочка имеет очень мало фолликулов в яичнике или не имеет их вовсе. Кроме дисфункции яичников у больных в процессе эмбриогенеза формируются многочисленные пороки внутренних органов.
Симптомы
Наиболее характерные признаки наличия патологии:
- укороченные пястные кости, а, следовательно, и пальцы рук;
- короткая шея с крыловидными складками (еще носит название «шея сфинкса»);
- отечность стоп и кистей;
- гипертрофированность внешних половых органов;
- уменьшенные размеры матки, отсутствие яичников;
- отсутствие менструаций;
- слабо выраженные вторичные половые признаки (недоразвитость молочных желез, соски расположены далеко друг от друга, незначительные волосяные покровы в подмышках и на лобке);
- карликовость и маленький вес в начале жизни;
- низкорасположенные уши небольшого размера;
- искривление локтевых суставов;
- предрасположенность к ожирению;
- повышенное артериальное давление;
- аномально широкая грудная клетка;
- плохое зрение;
- неправильный прикус;
- большое количество родинок;
- частые переломы костей;
- врожденные пороки сердца, эндокринной и мочеполовой систем;
- деформация опорно-двигательного аппарата;
- проблемы с речью.
Во время беременности ребенком, у которого формируется синдром, женщина испытывает сильный токсикоз, существует угроза выкидыша и преждевременных родов.
Болезнь вызывает множество сопутствующих отклонений, среди них чаще всего встречаются:
Лечение
Поскольку синдром Тернера представляет собой хромосомное состояние, лечения не существует. Тем не менее, для облегчения симптомов может быть предпринято множество мер. Например:
- Врачи могут использовать инъекцию гормона роста, известного как Генотропин («Pfizer»)
- Гормон роста, в отдельности или с низкой дозой андрогена, увеличит рост и, возможно, приведет к достижению взрослого роста. Гормон роста утвержден Управлением по контролю за продуктами питания и лекарственными средствами США для лечения синдрома Тернера и оплачивается многими программами страхования. Существуют доказательства, что он эффективен даже у только начавших ходить детей.
- Терапия замещения эстрогена, такая как пероральные противозачаточные средства, применялась с тех пор, когда состояние было описано в1938 г., с целью содействия развитию вторичных половых признаков. Эстрогены крайне важны для обеспечения целостности костей, здоровья сердечно-сосудистой системы и тканей. Женщины с синдромом Тернера, не демонстрирующие спонтанного полового созревания и не проходящие лечение с помощью эстрогена, находятся в группе повышенного риска развития остеопороза и сердечных заболеваний.
- Современные репродуктивные технологии также применяются с целью помочь женщинам с синдромом Тернера в их желании зачать ребенка. Например, для образования эмбриона может использоваться донорская яйцеклетка, при этом ребенок будет вынашиваться женщиной с синдромом Тернера.
- Маточная зрелость положительно связана с годами применения эстрогена, историей спонтанного менархе и отрицательно связана с отсутствием текущей терапии замещения гормона.
Терапевтические мероприятия

Цели лечебных мероприятия при синдроме Тернера: стимуляция роста пациента, активизация формирования половых признаков, регуляция и нормализация менструального цикла, коррекция патологий внешности, возвращение женщине детородной функции.
- Стимуляция роста осуществляется с помощью гормональной терапии «Соматотропином», «Генотропином», «Джинтропином» в сочетании с анаболическими стероидами – «Прогестерном». Инъекции препаратов продолжают до 15 лет, пока ребенок активно растет.
- Заместительная терапия эстрогенами начинается с 13-летнего возраста и нормализует половое созревание девочки. Ее телосложение феминизируется, развиваются вторичные половые признаки, нормализуются размеры матки, улучшается трофика половых путей. Эстроген-прогестероновые оральные контрацептивы принимают курсами женщины до самого климакса. Они ускоряют половое развитие, формируют менструальный цикл и купируют возможность развития остеопороза.
- Экстракорпоральное оплодотворение позволяет больным женщинам забеременеть. Им подсаживают донорские яйцеклетки или свои собственные, если имеется хоть незначительная активность яичников.
- Общеукрепляющее лечение заключается в применении витаминных комплексов, посещении массажного кабинета и выполнении ЛФК. Большое значение имеет качественное и полноценное питание.
- Физиотерапия также дает хороший оздоравливающий эффект – электрофорез, УВЧ и другие.
- Пластические операции устраняют имеющиеся косметические дефекты – складки на шее, дефекты ушей и век, половых органов, а другие виды хирургического вмешательства — пороки развития внутренних органов.
- Психотерапевтическое лечение.
С синдромом Тернера можно жить полноценной жизнью, если его вовремя выявить и лечить. Необходимо подготовить родителей и пациенток к курсу основной терапии. Бесплодие — тяжелый симптом. Большинство больных женщин не могут иметь детей. Лишь у 5% пациенток сохраняется фертильность, и они самостоятельно рожают. Остальным показано лечение бесплодия. С помощью ЭКО при наличии сформированной матки можно подсадить собственную или донорскую оплодотворенную яйцеклетку.
Симптомы болезни
Симптомы — это признаки заболевания, его проявления.
Патологии у новорожденных
Недоношенность. При рождении доношенного ребенка его масса тела составляет 2-2,5 килограмма, а рост — 40-45 сантиметров.

Аномалии шеи. Она укорочена, слева и справа находятся крыловидные кожные складки. В педиатрии данное состояние носит название «птеригиум-синдром». Это один из самых ярких признаков рассматриваемой болезни.
Лимфостаз. Конечности малыша отечны. С возрастом данная проблема исчезает, однако может возвращаться в связи с высокими физическими нагрузками.
Моторное беспокойство. Ребенок много двигает руками и ногами, ведет себя возбужденно. Наблюдается нарушение процесса сосания, он срыгивает фонтаном. Ребенка часто рвет.
Период раннего детства
Задержки в развитии. Ребенок отстает от сверстников, что отражается в нарушении внимания, памяти, речи. Ему трудно общаться с другими детьми, а возникающая изоляция лишь усугубляет и без того серьезное положение малыша.

Детство
В данном периоде развития ребёнка симптомы проявляются особенно ярко.
Нарушение слуха
У больных часто развивается отит среднего уха, который дает частые рецидивы. В результате возникает кондуктивная тугоухость.
Пороки развития костно-мышечной системы
Часто детей сопровождает деформация суставов, сколиоз, искривленная голень, дисплазия тазобедренного сустава, широкая грудная клетка, похожая на щит. На пальцах иногда отсутствуют фаланги, наблюдается деформация лучезапястного сустава.
Заболевания внутренних органов
Часто встречается стенокардия, аневризма и другие патологии сосудов, измененный артериальный проток. У больных развивается артериальная гипертензия, то есть повышение давления.

Щитовидная железа тоже дает сбои: диагностируется гипотиреоз и тиреоидит. Недостаток ее гормонов приводит к снижению качества жизни.
Кожные проявления
Витилиго, облысение, пигментные пятна наблюдаются у большинства больных. Кожа ребенка сухая, шелушащаяся. Раны медленно заживают.
Проблемы с желудочно-кишечным трактом
Запоры, повышенный риск образования злокачественной опухоли толстого кишечника грозят больным с детства. У них часто встречается целиакия.
Неврологические нарушения
Косоглазие, птоз и головокружения приводят к неустойчивости при стоянии и хождении.
Подростковый период
Задержки в росте. Он редко превышает 145 сантиметров. Человек практически не растет в дальнейшем.
Характерный внешний вид. Низкий рост, чрезмерно большая грудь, скудная мимика, толстая нижняя губа, крыловидные кожные складки на шее, недоразвитие нижней челюсти, деформация черепа выдают больного с данным синдромом.
Остеопороз. Хрупкость костей возникает из-за недостаточной выработки эстрогена. Чаще всего подвергаются переломам кисти, шейка бедра и голень.

Половое недоразвитие, то есть половой инфантилизм
У больных недостаточно или неправильно развиты половые железы, поэтому присутствует ряд нарушений.
У девушек наблюдается высокая промежность, слабо развитые молочные железы (в том числе втянутые, широко отстоящие непигментированные соски), маленький размер матки, слабость яичников, которые структурно выглядят как тяжи, образованные из фиброзного волокна, задержка или отсутствие менструаций, последующее бесплодие по причине отсутствия фолликулов в яичниках. Во время внутриутробного развития количество женских клеток в них остается в пределах нормы, однако ближе к рождению малыша они погибают — все или частично.
У некоторых пациенток встречаются рудиментарные яичники, которые удаляются хирургическим путем.

У молодых людей неправильно развиваются яички, присутствует их дисплазия, зачастую — двусторонний крипторхизм. А в плазме крови обнаруживается низкий уровень мужского гормона тестостерона. Внешний вид молодых людей весьма характерен, поскольку первичные половые признаки выражены слабо, а вторичные — отсутствуют.
Высокий голос. Аномалии неба и зубов вызывают изменение высоты голоса, делая его похожим на фальцет.
Диагностика синдрома Мея-Тёрнера
Перед тем, как назначить лечение синдрома Мея-Тёрнера, флебологи ЦЭЛТ проводят комплексные исследования, направленные на постановку правильного диагноза. Для этого пациенту назначают:
- нижней полой вены с контрастом поражённого участка;
- Ультразвуковое сканирование анатомических структур мошонки и вен с обеих сторон;
- Выборочные почечные и тазовые флебографии.
Наши врачи
Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Константинова Галина Дмитриевна
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием
Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием
Лечение синдрома Мея-Тёрнера
Синдром требует хирургического вмешательства, поскольку вызван механической причиной (т. е. передавливанием). Цель операции – устранить её посредством . Для этого в поражённую синдромом область доставляют самораскрывающийся стент, при помощи которого раскрывают суженный участок.
Сам по себе стент будет выполнять функцию каркаса поражённой области и сможет обеспечить необходимый уровень проходимости вены. Для того, чтобы достичь желаемого результата, применяют специальные усиленные стенты, поскольку обычные не способны справиться с высоким давлением. Если помимо синдрома пациент страдает от тяжёлого варикоза, ему проводят микрофлебэктомию – операцию, направленную на удаление повреждённых участков сосудов.
Записаться на приём ко специалистам отделения флебологии ЦЭЛТ по поводу лечения синдрома Мэя-Тёрнера можно онлайн или связавшись с нашими операторами:
- Хроническая венозная недостаточность
- Тромбозы вен у беременных
Диагностика заболевания
Для того чтобы не потерять драгоценное время и приступить к лечению ребенка, необходимо провести своевременное качественное обследование. В противном случае процессы, запущенные в организме, могут стать необратимыми.
Пренатальный период
Некоторые случаи заболевания диагностируются во время внутриутробного развития с помощью следующих методов:
- УЗИ. Однако не всегда врач может увидеть крылоподобные кожные складки на шее ребенка.
- Анализ крови на генетические мутации.
- Инвазивное пренатальное вмешательство после применения акушерского УЗДГ: биопсия Хориона, амниоцентез. Некоторые методы позволяют получить точные результаты, однако они представляют опасность для ребенка.
- Клинические признаки. Во время беременности женщину мучает сильный токсикоз, присутствует риск выкидыша и преждевременных родов.
Период после рождения
Диагноз ставится педиатром на основании совокупности признаков:
- клинических данных;
- генетических исследований.
На анализ отправляется кровь больного человека. Определению подлежит уровень гонадотропина, эстрогена, полового хроматина. Отдельно исследуется кариотип.
Период полового созревания
Некоторым детям диагноз выставляется к 14 годам, то есть к периоду усиленного полового роста, когда болезнь начинает проявлять себя
Врач обращает внимание на низкорослость, отсутствие менструаций, слабовыраженные половые признаки. После проведения ряда диагностических мероприятий выставляется диагноз
Больным девушкам необходимо посещение гинеколога и невролога для уточнения диагноза. Рассматриваемую нами болезнь часто путают с гипоталамической первичной аменореей, являющейся неврологическим заболеванием и сопровождающейся психоневрологической симптоматикой, которая отсутствует при данном синдроме. Терапия, соответственно, тоже требуется разная. Для диагностики данного заболевания требуется выполнить анализ крови, позволяющий определить уровень гомонов гипофиза, сделать компьютерную томографию турецкого седла (области в мозге) и МРТ головного мозга.
Как выглядят дети с синдромом Шерешевского-Тёрнера?
У детей с синдромом Шерешевского-Тёрнера могут наблюдаться следующие особенности:
- появление родинок;
- прогрессирующее отставание в физическом развитии;
- отставание в умственном развитии;
- дефекты развития зубов;
- функциональные расстройства;
- половой инфантилизм.
Функциональные расстройства
Наиболее распространенными нарушениями при этом являются:
- Нарушение сосательного рефлекса. Данная проблема возникает не только при «готическом» нёбе, о котором говорилось выше. Даже при отсутствии аномалий развития ротовой полости могут наблюдаться нарушения на уровне нервной системы. Ребенок плохо контролирует работу мышц.
- Общее беспокойство. Данное нарушение не имеет конкретных проявлений. Чаще родители так характеризуют поведение малыша в целом. Ребенок плохо спит, не всегда реагирует на обращение к нему, часто плачет без причины. Все эти проблемы обычно исчезают в первые годы жизни, по мере развития центральной нервной системы и приобретения определенных навыков и рефлексов.
- Срыгивание еды. После кормления дети срыгивают плохо переваренные остатки пищи. Это может говорить о сопутствующих аномалиях развития пищеварительной системы (сужение или атрезия пищевода). Однако и без структурных нарушений срыгивание встречается очень часто. Причина в том, что мышцы в стенках желудочно-кишечного тракта (ЖКТ) не сокращаются равномерно и плохо проталкивают пищевой комок. Еда задерживается в желудке и иногда срыгивается обратно. В более старшем возрасте дети, конечно, уже не отрыгивают еду, но те же нарушения моторики кишечника могут быть причиной запоров.
- Поздние речевые навыки. Дети с синдромом Шерешевского-Тёрнера начинают говорить позже, чем их сверстники. Отчасти это объясняется некоторой задержкой умственного развития. Такая проблема, однако, наблюдается только у 15 – 20% детей.
- Недержание мочи. Данная проблема также связана с нарушением иннервации. Энурез (недержание мочи во сне) может встречаться до начального школьного возраста. Со временем он проходит.
Половой инфантилизм
внешность и половое развитиеОсновными симптомами у девочек в подростковом возрасте являются:
- Аномалии развития наружных половых органов. В норме дифференциация наружных половых органов в пубертатный период обуславливается высокой концентрацией гормонов. У девочек с синдромом Шерешевского-Тёрнера их недостаточно. Из-за этого кожа половых губ бледная, больше напоминает обычные кожные складки (мошонкообразная форма). Клитор может быть несколько увеличен. Вход во влагалище деформирован и напоминает воронку, а само влагалище имеет удлиненную форму.
- Аномалии развития молочных желез. Увеличение груди в подростковом возрасте также вызвано повышенной концентрацией половых гормонов. У девочек с данным заболеванием грудь практически не увеличивается. Соски уменьшены, несколько втянуты. Ореол вокруг соска, который в норме пигментируется меланином, бледнеет.
- Нарушения оволосения кожного покрова. В подростковом возрасте появляется волосяной покров в области лобка и подмышечных впадин. В данном случае он будет очень слабо развит либо будет отсутствовать вовсе. Иногда из-за пониженного количества эстрогенов имеются признаки оволосения по мужскому типу (больше волос на руках, груди, верхней губе). Дело в том, что даже при отсутствии Y-хромосомы некоторые ткани в женском организме производят андрогены (мужские половые гормоны). В норме они подавляются высоким уровнем эстрогена, но у пациенток с синдромом Шерешевского-Тёрнера это не происходит.
- Дисменорея. Дисменорея, или нарушение менструального цикла, встречается у большинства пациенток. В ряде случаев менструации отсутствую вовсе (аменорея). Это объясняется тем, что в яичниках большинство фолликулов заросло соединительной тканью. Они не созревают и не выходят из органа (нет овуляции). Матка и маточные трубы также развиты плохо.
- Отсутствие психологической зрелости. Отсутствие психологической зрелости часто путают с пониженным уровнем интеллекта. На самом деле, задержка в половом созревании откладывает определенный отпечаток на личность пациентки. У них обычно слабо развиты волевые качества, присутствует «детская» несерьезность при решении проблем. Однако интеллект как таковой в этом возрасте практически нормален. Девушки бывают эмоционально неустойчивы. Все это порой создает препятствия для самостоятельной жизни. Определенный отпечаток накладывает и психологическая закомплексованность. Она вызвана видимыми отличиями от сверстниц и своеобразной «стигматизацией» со стороны окружающих. Как правило, после 18 – 20 лет пациентки все же успешно адаптируются в обществе.
Симптомы синдрома Шерешевского-Тёрнера
Дети с синдромом Шерешевского-Тёрнера могут рождаться недоношенными, однако даже в случае доношенной беременности росто-весовые показатели ребенка нередко снижены (масса тела 2500—2800 г, длина 42-48 см). Уже при рождении у ребенка могут быть обнаружены типичные признаки синдрома Шерешевского-Тёрнера: короткая шея со складками кожи по бокам (птеригиум-синдром), врожденные пороки сердца, лимфостаз, отечность стоп и кистей и др. В период новорожденности таким детям свойственно нарушение сосания, моторное беспокойство, частые срыгивания фонтаном. В раннем возрасте дети с синдромом Шерешевского-Тёрнера отличаются отставанием в физическом развитии, задержкой речевого развития, частыми повторными средними отитами, приводящими к кондуктивной тугоухости.
К моменту пубертатного периода рост больных составляет 130-145 см. Кроме низкорослости, типичный внешний вид характеризуется короткой шеей с крыловидными складками, «лицом сфинкса», низкой границей роста волос, микрогнатией, деформацией ушных раковин, широкой грудной клеткой. Изменения костно-суставной системы у больных с синдромом Шерешевского-Тёрнера могут быть представлены врожденной дисплазией тазобедренных суставов, девиацией локтевых суставов, сколиозом. Ранее развитие остеопророза вследствие дефицита эстрогенов обусловливает высокую частоту переломов костей запястий, позвоночника, шейки бедра. Нарушения черепно-лицевого скелета включают микрогнатию, высокое готическое нёбо, аномалии прикуса.
Наиболее частыми сердечно-сосудистыми пороками, сопровождающими синдром Шерешевского-Тёрнера, служат ДМЖП, открытый артериальный проток, коарктация аорты, аневризма аорты. Со стороны мочевыделительной системы у больных может отмечаться наличие подковообразной почки, удвоение лоханок, стеноз почечных артерий, приводящий к артериальной гипертензии. Нарушения развития зрительной системы при синдроме Шерешевского-Тёрнера в большинстве случаев представлены птозом, косоглазием, близорукостью, дальтонизмом.
Интеллект, как правило, сохранен; в редких случаях отмечается олигофрения. Среди сопутствующих заболеваний у лиц с синдромом Шерешевского-Тёрнера обычно выявляются гипотиреоз, тиреоидит Хашимото, витилиго, множественные пигментные невусы, алопеция, гипертрихоз, сахарный диабет 1-го и 2-го типа, целиакия, ожирение, ИБС. У больных с синдромом Шерешевского-Тёрнера значительно повышен риск развития рака толстой кишки.
Ведущим признаком синдрома Шерешевского-Тёрнера является первичный гипогонадизм (половой инфантилизм), который выявляется почти у 100% пациенток. Яичники представлены двухсторонними фиброзными тяжами, не содержащими фолликулов; отмечается гипоплазия матки. Иногда встречаются рудиментарные яичники с овариальной стромой и отдельными примордиальными фолликулами. Большие половые губы имеют мошонкообразный вид; малые половые губы, клитор и девственная плева недоразвиты. При синдроме Шерешевского-Тёрнера отмечается первичная аменорея, недоразвитие молочных желез, непигментированные втянутые соски, скудное подмышечное и лобковое оволосение. В подавляющем большинстве случаев женщины с синдромом Шерешевского-Тернера страдают бесплодием, однако при мозаичных вариантах возможно зачатие и вынашивание плода.
У мужчин с синдромом Шерешевского-Тёрнера, кроме характерных внешних признаков и соматических пороков, отмечается гипоплазия яичек, двусторонний крипторхизм, иногда – анорхия, низкий уровень тестостерона.
Установление диагноза
У младенца синдром Шерешевского может выявить неонатолог или педиатр, для этого достаточно провести визуальный осмотр. Указывает на наличие патологии крыловидные складки на шее и отечные конечности. Если явные наружные симптомы отсутствуют, то болезнь обнаруживается в подростковом возрасте по низкому росту, отсутствию первого менструального кровотечения. Кроме того, у больного слабо выражены вторичные половые признаки.
Диагностика обязательно включает анализ на гормоны. Во время исследования обнаруживается увеличение количества гонадотропинов, снижение уровня эстрогенов. Большое диагностическое значение имеет исследование и кариотипа. Обнаружить специфические признаки патологии врач может после акушерского УЗИ. При подозрении на СШТ назначается пренатальная диагностика:
- УЗИ плода показывает, что у него отсутствует носовая кость, увеличена толщина воротникового пространства, недостаточно длинные бедренные или плечевые кости и т. д. Комплексное исследование включает биохимию крови матери на β-ХГЧ, РАРР-А.
- Инвазивные исследования (амниоцентез, биопсия хориона) являются более точными, чем вышеописанный скрининг. Пункцию амниотической оболочки (амниоцентез) и биопсию хориона (зародышевая часть плаценты) чаще всего назначают при повышенном риске рождения ребенка с СШТ, женщинам старше 35 лет, а также при плохих результатах неинвазивных исследований.
Инвазивные исследования проводят только по особым показаниям, они способны с высокой точностью определить патологию.
Больному может понадобиться помощь различных специалистов: генетика, эндокринолога, кардиолога, нефролога, офтальмолога, ЛОР-врача, гинеколога, андролога и т. д.
Чтобы обнаружить врожденные пороки и сопутствующие болезни, назначаются следующие исследования:
- Эхокардиография.
- МРТ сердца.
- Электрокардиограмма.
- УЗИ почек.
- Рентген позвоночного столба, суставов конечностей и остального скелета.
- Денситометрия для проверки плотности костей.
- Гинекологические исследования.
- УЗИ органов малого таза, мошонки и т. д.
Чтобы отличить СШТ от гипофизарного нанизма (задержка физического развития вследствие недостатка соматотропного гормона), нужно провести анализ на гормоны гипофиза, рентген турецкого седла (образование в клиновидной кости черепа), ЭЭГ (электроэнцефалографию).
Пренатальная диагностика
1) Инвазивные исследования (амниоцентез, биопсия хориона) в основном назначают тем женщинам, у которых наблюдается повышенный риск того, что родится малыша с синдромом Тернера, например, пациенткам, чей возраст превышает 35 лет или с плохими результатами неинвазивных тестов: УЗИ и анализов. Инвазивные методы диагностики являются высокоточными, однако, учитывая риск осложнений, не подходят для массового проведения всем беременным, а проводятся только по особым показаниям.
2) Неинвазивные технологии, так называемые скрининги. Скрининг – комплексное исследование беременных женщин на наличие у плода хромосомных аномалий. Выделено несколько признаков, указывающих на высокий риск наличия заболевания, которые может выявить УЗИ плода (отсутствие носовой кости, увеличенная толщина воротникового пространства, недостаточная длина бедренных и плечевых костей и другие особенности). В комплексе с УЗИ идёт биохимический анализ крови матери на такие гормоны как свободный бета-ХГЧ и PAPP-A. Полученные данные по биохимическим маркерам анализируют в совокупности с результатами ультразвукового исследования, а результат всего скрининга представляет собой расчет риска наличия хромосомной аномалии у плода.
Однако при использовании стандартных тестов на синдром Якоба, лишь у 3% женщин, направленных на инвазивную диагностику действительно подтверждается наличие заболевания. В то же время не исключены и ложно-отрицательные результаты, когда скрининг показывает низкий риск, а ребенок рождается с хромосомной патологией.
- точность 99%, что намного точнее классической диагностики (УЗИ и биохимический скрининг)
- совершенно безопасен, в отличие от инвазивных методик — для забора материала на анализ необходимо просто взять кровь из вены беременной женщины.
- на ранних сроках: анализ можно проводить уже на 9-й неделе беременности.
Лечение
В возрасте ненаступившего полового созревания девочкам назначается эстрогенная заместительная терапия. Она продолжается в течение всей жизни, так как собственные яичники не развиваются, поэтому эстрадиол не вырабатывается в адекватных количествах. После отмены наступает менопауза.
В случае формирования отеков на ногах и руках в детском возрасте, которые долго не проходят, некоторые хирурги рекомендуют хирургическое лечение. Но его эффективность не доказана. Обычно отеки проходят сами не позднее 3 лет.
Если обнаружена Y-хромосома в кариотипе, это говорит о повышенном риске развития злокачественной опухоли гонадобластомы. Вероятность её возникновения составляет до 10%. Родителям предлагают выполнение операции – превентивной гонадэктомии. Яичники удаляют, и это никак не сказывается на дальнейшем развитии девочки, так как гонады в любом случае не функционируют. При отказе от операции показано постоянное наблюдение с помощью УЗИ и допплерографии.
Для усиления роста назначают рекомбинантный гормон роста. Его вводят по 0,05 мг/кг в сутки. Завершают лечение после достижения костного возраста 15 лет, когда увеличение роста составляет менее 2 см ежегодно. Лечение позволяет увеличить рост на 3,5-9 сантиметров относительно прогнозируемого.
При необходимости коррекции внешности, используют хирургические операции. Чаще всего они выполняются для:
- удаления крыловидных складок шеи;
- устранения птоза (опущения века);
- улучшения формы ушной раковины.
Забеременеть большинство девочек могут только с помощью ЭКО. На заместительной терапии эстрогенами половые органы созревают. Собственных яйцеклеток нет, но можно использовать донорские ооциты.