Кости
Содержание:
СОДЕРЖАНИЕ
Методика применяется для лечения различного рода патологических состояний сопровождающихся выраженными болями в ногах, в спине, в промежности, спастичности в нижних конечностях. Также применяется для лечения эректильной дисфункции, нарушения функции тазовых органов. Методика заключается в установке на поверхность спинного мозга электродов, к которым подаются стимулы от стимулятора, вшиваемого под кожу. Перед окончательной имплантацией стимулятора проводится тестовая стимуляция, когда электроды выводятся наружу и подключаются к внешнему стимулятору, для подбора параметров стимуляции, оценки эффективности в каждом конкретном случае.
Рефлексы спинного мозга
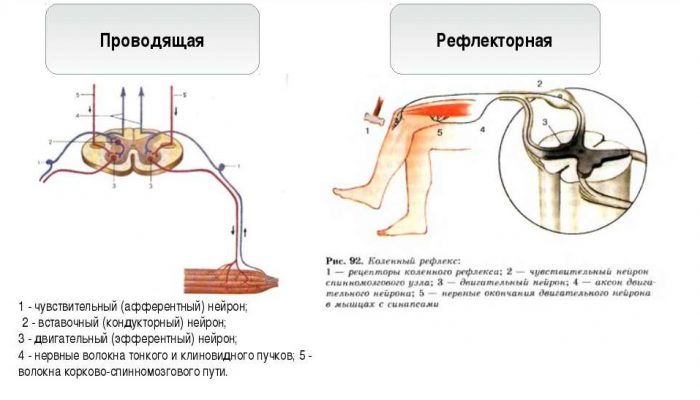
Знание функций этого важного элемента нервной системы невозможно без понимания простой рефлекторной дуги. На уровне одного сегмента она имеет довольно краткий путь:. Рефлексы спинного мозга люди имеют с рождения и по ним можно определить функциональную состоятельность отдельного участка этого органа
Рефлексы спинного мозга люди имеют с рождения и по ним можно определить функциональную состоятельность отдельного участка этого органа.
Представить рефлекторную дугу можно следующим образом:
- Начинается этот путь от специального нервного звена, называемого рецептором. Эта структура воспринимает импульсы из внешней среды.
- Далее путь нервного импульса лежит по центростремительным чувствительным волокнам, являющимся аксонами периферических нейронов. Они несут информацию в центральную нервную систему.
- Нервный импульс должен войти в нервный тяж, это происходит через задние корешки к ядрам задних рогов.
- Следующий элемент присутствует не всегда. Им является центральное звено, передающее импульс с задних на передние рога.
- Важнейшее звено рефлекторной дуги – эффекторное. Располагается в передних рогах. Отсюда импульс идет на периферию.
- По передним рогам раздражение от нейронов передается на эффектор – орган, осуществляющий непосредственную деятельность. Чаще всего им является скелетная мышцы.
Диагностика и лечение множественных спинальных опухолей
Специалисты ЦЭЛТ уделяют особое внимание точному определению локализации опухоли, её размеров, структур, вовлечённых в патологический процесс, и изменений, вызванных ею. Для этого они назначают пациенту комплексное диагностическое исследование, включающее в себя:
- рентгенографию позвоночного столба;
- забор и исследование ликвора;
- миелографию с контрастом;
- ;
- забор и гистологию образцов ткани опухоли.
Хирургическое лечение является наиболее эффективным способом, позволяющим устранить спинальные опухоли. К нему прибегают при их доброкачественном развитии с предварительным проведением операции, направленной на удаление дужки позвоночника (ламинэктомии). Она необходима, поскольку позволяет получить доступ к спинномозговому каналу. При правильном подходе после удаления экстрамедуллярной опухоли возможно полное и частичное восстановление функций спинного мозга на стадиях Броун-Секара и полного поперечного поражения соответственно.
Что касается интрамедуллярных опухолей, то их удаление отличается сложностью и может быть сопряжено с травмами спинномозгового вещества. Это обуславливает проведение операции исключительно при показаниях в виде ярко проявленных спинальных нарушений. Если они частичные — прибегают к пункционной декомпрессии СМ.
В нашей клинике оперативное вмешательство проводится врачами высшей квалификации, имеющими за спиной десятилетия опыта практической работы. Для того, чтобы получить больше информации о наших услугах, узнать их точную стоимость и условия предоставления, записывайтесь на приём к нашим специалистам: +7 (495) 788-33-88.
- Опухоли неврилеммома
- Ликворея
Спинной мозг: функции
Какую функцию выполняет спинной мозг? Характеристика роли этого органа описывается в серьезных научных томах, но её можно свести к двум основным задачам:
- Рефлекторная.
- Проводниковая.
Выполнение этих задач – очень непростой процесс. Возможность их осуществления позволяет нам двигаться, получать информацию от окружающей среды и отвечать на раздражение.
Рефлекторная функция спинного мозга во многом описывается характеристикой рефлекторной дуги, представленной выше. Эта функция спинного мозга заключается в передаче импульса от периферии к центру и ответе на неё. Важнейший отдел центральной нервной системы получает информацию от рецепторов и передает двигательный импульс на скелетные мышцы.
Проводниковая функция спинного мозга осуществляется белым веществом, а именно проводниковыми путями. Характеристика отдельных путей довольно сложная. Одни проводящие волокна направляются вверх к головному отделу, другие исходят оттуда.
Клинические проявления синовиальных кист позвоночника
Опасность кисты заключается в том, что её начальное развитие происходит практически без симптомов, и лишь по достижении её более крупных размеров и давлению на окружающие ткани больной отмечает ряд весьма неприятных явлений:
- Болевая симптоматика в области спины, на уровне кисты, не устраняемая даже посредством принятия обезболивающих препаратов и иррадиирущая в верхние или нижние конечности, ягодичные мышцы;
- Нарушения чувствительности конечностей различной степени, начиная от покалывания или онемения и заканчивая парезами;
- Нарушения функционирования нервной системы различной степени;
- Ограничения двигательной активности, больному сложно сидеть и ходить, может появиться хромота.
Причины, по которым возникает сужение спинномозгового канала
Позвоночник человека – не просто кость, а сложная структура, которая состоит из множества элементов. Будучи осью нашего тела, позвоночник помогает удерживать его в вертикальном положении, позволяя осуществлять движения, в том числе шеи, головы и конечностей
Через спинномозговой канал проходит спинной мозг, поэтому любое сдавливание канала сказывается на этой важной структуре человеческого организма, который является в своем роде центром управления нашим организмом
В нормальном состоянии спинномозговой канал имеет достаточно широкое пространство для спинного мозга. Однако, иногда у человека с рождения узкий спинномозговой канал (такие случаи крайне редки) — такая патология называется первичным стенозом.
В других случаях стеноз является приобретенным заболеванием и, по большей части, возрастным.
- Основной причиной изменения структуры спинномозгового канала является остеоартрит, костное заболевание, которое ведет к дистрофическим изменениям хрящей. Изнашиваясь, хрящи позвонков начинают разрушаться. Для того, чтобы остановить этот процесс кости начинают разрастаться и возникают костные шпоры (остеофиты). Эти шпоры оказывают давление на спинномозговой канал, сужая его пространство.
- Другой причиной возникновения стеноза является грыжа межпозвоночных дисков. Межпозвоночные диски – это мягкие элементы, располагающиеся между позвонками, которые действуют как амортизаторы при движениях позвоночника. С возрастом межпозвоночные диски становятся менее крепкими, в результате трещин на внешней стороне, внутренняя часть дисков может выпячиваться наружу – это называется межпозвоночной грыжей. Грыжа межпозвоночного диска оказывает давление на спинномозговой канал, что может привести к его сужению.
- Утолщенные связки. Связки, которые выполняют функцию удерживания частей позвоночника вместе, со временем могут потерять свою эластичность, стать более жесткими и утолщенными, и результате выступать в спинномозговой канал.
- Стеноз может образоваться по причине роста опухоли спинного мозга.
- Травмы спины и позвоночника, при которых позвонки меняют свое местоположение или ломаются, также способствуют образованию спинального стеноза.
Классификация опухолей спинного мозга
| Опухоли сходя из отношения к спинному мозгу | |
|---|---|
| Вид опухоли | Чем характеризуется |
| Экстрамедуллярные | На их долю приходится 80% всех случаев. Опухоль растёт из тканей, расположенных вокруг спинного мозга, и могут быть:
|
| Интрамедуллярные | Диагностируют в 20% случаев. Опухоли растут из вещества мозга и в основном представлены глиомами, чаще всего имеющими доброкачественную этиологию. Они локализуются в области шеи и поясницы, иногда — конского хвоста. |
Клинические проявления
Клинические проявления данной патологии зависят от того, в каком отделе позвоночника она наблюдается.
Так, стеноз поясничного отдела позвоночника характеризуется компрессией нервов спинного мозга и питающих, дренирующих их сосудов и проявляется следующей симптоматикой:
- синдром нейрогенной перемещающейся хромоты, при котором болевые ощущения возникают и усиливаются при ходьбе и уменьшаются в положении сидя или лёжа;
- распространение боли в одну или обе ноги;
- судороги икроножных мышц;
- ощущение слабости в ногах;
- расстройства чувствительности, которые выражаются в покалывании и онемении;
- расстройства мочеиспускания и дефекации;
- эректильная дисфункция.
При стенозе шейного отдела, можно выделить следующие клинические проявления:
- приступообразная жгучая боль в затылочной, височной, надбровной областях;
- приступы головокружения при попытках резко сменить положение головы, сопровождающиеся потерями сознания;
- выраженная слабость в ногах или (и) в руках;
- повышение мышечного тонуса в руках и ногах;
- нарушения зрения и слуха;
- нарушения координации движений;
- ишемия мозга.
Патогенез
Центральный канал спинного мозга представляет собой срединно расположенную ликворную полость проходящую по всему спинному мозгу и в верхнем отделе сообщающяющуюся с IV желудочком.
Канал развивается из нервной борозды, которая появляется на 7-й день эмбриогенеза и позже становится нервной трубкой. Нервная трубка закрывается на 14-й день беременности, постепенно образуя канал. При рождении его диаметр составляет всего 0,05–0,1 мм. В области терминального отдела conus medullaris канал обычно расширяется во время эмбриогенеза в виде веретенообразного конечного желудочка.
Перед облитерацией, центральный канал содержит небольшое количество ликвора и выстлан столбчатым реснитчатым эпителием. Анатомические исследования показывают, что расширенный центральный канал виден только в спинном мозге плода и новорожденного, у подавляющего большинства взрослых он облитерируется.
В связи с широким внедрением МРТ, у взрослых все чаще диагностируется наличие локализованного расширения центрального канала спинного мозга, при отсутствии динамики по данным МРТ, клинических и электрофизиологических изменений, данное состояние трактуемо как «идиопатическая локализованная гидромиелия». В случае динамических изменений /увеличение протяженности и диаметра полости/ и клинико-электрофизиологических симптомов, состояние трактуемо как “формирующаяся сирингомиелия”.
Рис. 1 Формирование и закрытие центрального канала спинного мозга .
ВИЗУАЛИЗАЦИЯ: МРТ с в/в контрастным усилением (при первичном выявлении гидромиелии, т.к. многие спинальные опухоли могут “нативно” проявляться гидромиелией, а контрастируемая опухоль может быть расположена совсем в другом месте).
Профилактика стеноза
Чтобы контролировать состояние, нужно периодически посещать доктора. Для предотвращения дальнейшего ухудшения самочувствия врачи рекомендуют выполнять такие действия в домашних условиях:
1. Принимать безрецептурные анальгетики (Аспирин, Ибупрофен, Напроксен, Ацетаминофен) для снижения болевых ощущений и воспалительного процесса.
2. Пользоваться горячими либо холодными пакетами. Избавиться от некоторых признаков стеноза в шейной области можно, прикладывая тепло или холод на шею.
3. Поддерживать в норме массу тела. При избыточном весе или ожирении доктор советует пациенту избавиться от лишних килограмм. Это уменьшает боли и снижает лишнюю нагрузку на позвоночник, в особенности на поясничную область.
4. Делать специальные упражнения, чтобы растянуть и укрепить мышечный корсет, это способствует разгрузке позвоночного столба и ослаблению давления на нервные структуры. Гимнастический комплекс для выполнения дома должен подбирать специалист.
5. Пользоваться тростью либо ходунками, как вспомогательными устройствами, обеспечивающими стабильность. Так можно ослабить болевой синдром, причем пациент сможет делать наклоны вперёд при ходьбе.
Дегенеративные заболевания
Спинальный стеноз чаще всего возникает из-за дегенеративных изменений, происходящих вследствие старения организма. Но дегенеративные изменения могут быть вследствие морфологических изменений или воспалительного процесса. По мере старения организма происходит утолщение связок и их кальцификация (образование депо солей кальция внутри связок). Происходит также разрастания в области позвонков и суставов – эти разрастания называются остеофитами. Когда страдает одна часть позвоночника, то происходит увеличение нагрузки на интактную часть позвоночника. К примеру, при грыже диска происходит компрессия корешка или спинного мозга. Когда появляется гипермобильность сегмента позвоночника капсулы фасеточных суставов утолщаются вследствие усилий по стабилизации сегмента, что также может приводить к образованию остеофитов. Эти остеофиты уменьшают пространство межпозвонковых отверстий и оказывают компрессию на нервные корешки.
Спондилолистез это состояние когда происходит сползание одного позвонка по отношению к другому. Спондилолистез возникает вследствие дегенеративных изменений или травм или крайне редко бывает врожденным. Нарушенная биомеханика позвоночника вследствии листеза может привести к давлению сползшего позвонка и вместе с ним и диска, к давлению на спинной мозг или корешки.
Возрастные дегенеративные изменения в позвоночнике являются наиболее частыми причинами развития спинального стеноза. Нередко причиной стеноза являются две формы артрита (остеоартрит и ревматическим артрит).
Остеоартрит — наиболее распространенная форма артрита и, как правило, встречается у лиц среднего и пожилого возраста. Это — хронический, дегенеративный процесс, в который могут быть вовлечены многие суставы тела. При этом заболевании происходит изнашивание и истончение поверхностного слоя хрящевой ткани суставов и часто происходит избыточные костные разрастания остеофиты и уменьшение функциональности суставов. При вовлечении в процесс фасеточных суставов и дисков возникает состояние, которое называют спондилезом.Спондилез может сопровождаться дегенерацией диска костными разрастаниями, что может приводить как с сужению спинномозгового канала, так и межпозвонковых отверстий.
Ревматоидный артрит — обычно поражает людей в более раннем возрасте, чем остеоартрит и связан с воспалением и утолщением мягких тканей (синовиальных оболочек ) суставов. И хотя ревматоидный артрит не так часто служит причиной появление спинального стеноза, но повреждение связок костей суставов может быть достаточно серьезным и начинается с синовитов. Сегменты с избыточной мобильностью (например, шейный отдел позвоночника) поражаются при ревматоидном артрите, прежде всего. Другими состояниями не связанными с дегенеративными изменениями в организме являются следующие состояния:Опухоли позвоночника — избыточный рост тканей, которые могут оказывать непосредственное давление на спинной мозг или сужать спинномозговой канал. Кроме того рост опухолевой ткани может привести к резорбции костной ткани или фрагментации костей.
Травмы, переломы позвонков могут вызвать как сужение канала, кроме того при осложненных переломах может быть воздействие фрагментов кости на спинной мозг или корешки.
Болезнь Пэджета хроническое заболевание костной ткани, проявляющееся неправильным ростом костной ткани, которая становится толстой и хрупкой (что увеличивает риск переломов). В результате возникают боли в суставах артриты. Болезнь может развиваться в любой части туловища, но чаще всего в позвоночнике. Структурные изменения в костной ткани позвоночника могут приводить к сужению спинномозгового канала и вызвать выраженную неврологическую симптоматику.
Флюороз – это чрезмерный уровень содержания фторида в организме. Может возникать вследствии вдыхания индустриальных газов и пыли, приема пищи с большим содержанием фтора или случайным приемом пищи с большим содержанием фтористых инсектицидов. Избыток фтора может привести к уплотнению связок и или размягчению костей и к дегенеративным изменениям, приводящим к спинальному стенозу.
Оссификация задней продольной связки возникает при накоплении кальцинатов в связке, которая тянется вдоль всего позвоночника. Эти кальциевые депозиты фактически превращают ткань связочную в костную. И эти кальциевые депозиты могут оказывать давление на нервы в спинномозговом канале.
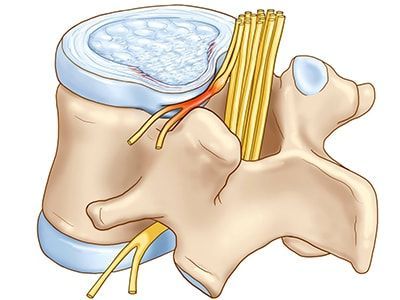
Позвоночно-двигательный сегмент (ПДС).
В вертебрологии широко используется понятие позвоночно-двигательного сегмента, представляющего собой функциональную единицу позвоночного столба. Позвоночный сегмент состоит из двух соседних позвонков, соединенных между собой межпозвоночным диском, связками и мышцами.
Благодаря фасеточным суставам, в позвоночном сегменте имеется некоторая возможность движений между позвонками. Через фораминальные отверстия, расположенные в боковых отделах позвоночного сегмента, проходят кровеносные сосуды и нервные корешки. Позвоночно-двигательный сегмент (ПДС) подробнее »
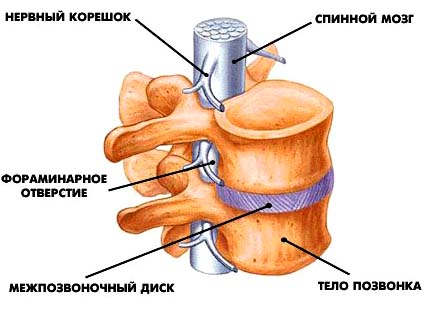
Спинной мозг и нервные корешки.
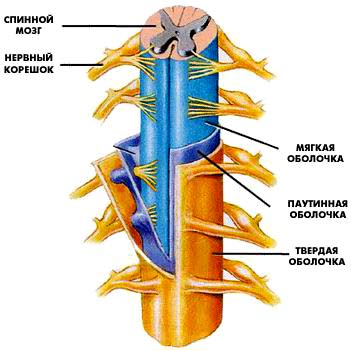
Спинной мозг является отделом центральной нервной системы и представляет собой тяж, состоящий из миллионов нервных волокон и нервных клеток.
Спинной мозг окружен тремя оболочками (мягкой, паутинной и твердой) и находится в позвоночном канале.
Твердая мозговая оболочка формирует герметичный соединительнотканный мешок (дуральный мешок), в котором расположены спинной мозг и несколько сантиметров нервных корешков.
Спинной мозг в дуральном мешке омывает спинномозговая жидкость (ликвор).
Спинной мозг начинается от головного мозга и заканчивается на уровне промежутка между первым и вторым поясничными позвонками коническим заострением. Спинной мозг и нервные корешки подробнее »
Причины
Стеноз позвоночного канала принято разделять на врождённый и приобретённый. Причинами врождённого заболевания являются:
- неправильное развитие позвонков;
- неправильное развитие хрящей позвоночного столба.
Что касается приобретённого стеноза, то причины его развития следующие:
- травмы позвоночника;
- деформации и гематомы, возникающие вследствие травм;
- смещение структур позвоночника (спондилолистез);
- ;
- новообразования;
- инфекционные заболевания;
- спондилоартрит;
- патологические состояния, сопровождающиеся нарушением обмена веществ;
- деформирующий остеит;
- осложнения после операции на позвонках.
Правильное определение причины заболевания играет важную роль, поскольку оказывает влияние на определение тактики лечения пациента.
Классификация
Классификация стеноза позвоночного канала поясничного и других отделов предусматривает разделение на виды в зависимости от анатомических особенностей и вектора распространения патологического процесса:
- Центральный стеноз — характеризуется сокращением пространства между задней поверхностью тела позвонка и самой близкой противоположной точкой, которая находится на дужке у основания остистого отростка;
- Латеральный, фораминальный стеноз — характеризуется сокращением пространства корешкового канала и межпозвоночного отверстия до 4 мм.
Степени тяжести стеноза определяются по выраженности клинических проявлений:
- 1-ая степень характеризуется хромотой, которая возникает время от времени при появлении боли в икроножных мышцах;
- 2-ая степень характеризуется умеренным нарушением ходьбы с болевыми ощущениями, возникающими время от времени;
- 3-я степень характеризуется ярко выраженной болевой симптоматикой и невозможностью передвижения без посторонней помощи;
- 4-ая степень характеризуется тяжёлыми проявлениями хромоты и ярко выраженной болевой симптоматикой.
Причины цервикальной радикулопатии
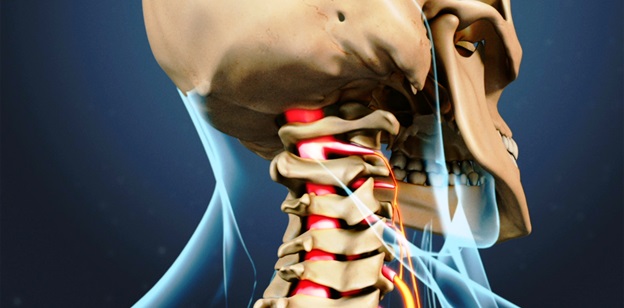
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
-
- Грыжа диска. Если внутренний материал межпозвонкового выпячивается и раздражает близлежащий корешок в шейном отделе, то возможно развитие корешкового синдрома (цервикальной радикулопатии). Если у молодого человека (20 или 30 лет) имеется цервикальная радикулопатия, наиболее вероятной причиной является грыжа межпозвоночного диска.
- Цервикальный стеноз позвоночника. Как часть дегенеративного процесса шейного отдела позвоночника, изменения в спинномозговых суставах могут привести к уменьшению пространства в позвоночном канале. Спинальный стеноз является распространенной причиной симптомов корешкового синдрома в шейном отделе позвоночника шейки у людей старше 60 лет.
- Остеохондроз (дегенеративное заболевание дисков). По мере дегенерации дисков в шейном отделе позвоночника, диски становятся более плоскими и жесткими и не поддерживают позвоночник. У некоторых людей этот дегенеративный процесс может привести к воспалению или поражению близлежащего нервного корешка. Цервикальная дегенеративная болезнь дисков является общей причиной радикулопатии у людей старше 50 лет.
- Цервикальная радикулопатия может быть вызвана другими состояниями, при которых возникают условия для компрессионного воздействия на нервные корешки или вызывать повреждение шейных нервных корешков, такими как: опухоли, переломы, инфекции или саркоидоз, синовиальная киста, синовиальный хондроматоз фасеточных суставов, гигантоклеточный артериит корешковых сосудов.
Синдромы поражения продолговатого мозга
1. Альтернирующие синдромы — одностороннее очаговое поражение половины ствола мозга на различных уровнях с гомолатеральным нарушением функции черепных нервов и контралатеральными проводниковыми расстройствами.
— Синдром Джексона (ограниченное поражение в области основания продолговатого мозга:
1) корешок (внутренний путь от ядра) XII нерва: гомолатеральный вялый парез языка;
2) пирамидный путь: контралатеральная спастическая гемиплегия.
— Синдром дорсолатерального поражения (поражение задней нижней мозжечковой артерии, верхней, средней, нижней медуллярной, позвоночной артерии) — Валленберга-Захарченко:
1) чувствительные ядра V нерва — гомолатеральное нарушение поверхностной чувствительности на половине лица
2) двойное ядро и пути IX и X нервов — гомолатеральный парез мышц мягкого неба и голосовой связки с нарушением глотания и фонации
3) одиночное ядро – гомолатеральное нарушение (утрата) вкусовой чувствительности
4) волокна симпатического центра — гомолатеральный синдром Бернара-Горнера
5) нижняя мозжечковая ножка – гомолатеральная гемиатаксия конечностей
6) вестибулярные ядра – нистагм, головокружение, тошнота, рвота
7) спиноталамический путь: контралатеральная поверхностная гемианестезия
— Синдром медиального поражения (окклюзия позвоночной артерии) – Дежерина:
1) ядро XII нерва: гомолатеральный вялый парез языка;
2) нижняя олива: гомолатеральные миоклонии мягкого неба
3) пирамидный путь: контралатеральная спастическая гемиплегия.
4) медиальная петля: контралатеральное снижение глубокой чувствительности.
— Синдром Авеллиса (поражение в области nucleus ambiguus):
1) двойное ядро: гомолатеральный парез мышц мягкого неба и голосовой связки с нарушением глотания и фонации;
2) пирамидный путь: контралатеральная спастическая гемиплегия.
— Синдром Шмидта (поражение в области двигательных ядер IX-XI пар черепных нервов).
1) двойное ядро: гомолатеральный парез мышц мягкого неба и голосовой связки с нарушением глотания и фонации;
2) ядро XI нерва: гомолатеральный парез трапециевидной мышцы
3) пирамидный путь: контралатеральная спастическая гемиплегия.
— Синдром Топиа (поражение в области ядер XI и XII нервов):
1) ядро XI нерва: гомолатеральный парез трапециевидной мышцы
2) ядро XII нерва: гомолатеральный вялый парез языка;
3) пирамидный путь: контралатеральная спастическая гемиплегия.
— Синдром Валенштейна (поражение в области nucleus ambiguus):
1) двойное ядро — гомолатеральный парез мышц мягкого неба и голосовой связки с нарушением глотания и фонации,
2) спиноталамический тракт — контралатеральная поверхностная гемианестезия.
— Синдром Глика (обширное поражение различных отделов ствола мозга):
1) зрительные центры — гомолатеральное снижение зрения (амблиопия, амавроз)
2) ядро VII нерва — гомолатеральный парез и спазм мимических мышц,
3) чувствительные ядра V нерва — гомолатерально боль в супраорбитальной области
4) двойное ядро — гомолатеральный парез мышц мягкого неба и голосовой связки с нарушением глотания и фонации,
5) пирамидный путь: контралатеральная спастическая гемиплегия.
2. Бульбарный и псевдобульбарный синдромы
— Бульбарный синдром — периферический паралич, возникает при поражении ядер IX, X, XII пар черепных нервов:
1) снижение мышечной силы (дизартрия, дисфония, дисфагия, поперхивание при еде, выливание жидкой пищи через нос, назолалия),
2) снижение глоточного рефлекса,
3) атрофия языка, мышц гортани и мягкого неба, реакция перерождения в мышцах языка по ЭНМГ.
4) фибриллярные и фасцикулярные подергивания (особенно в мышцах языка),
— Псевдобульбарный синдром — центральный паралич, при двустороннем поражении кортиконуклеарных путей к ядрам IX, X, XII пар черепных нервов:
1) снижение мышечной силы (дизартрия, дисфония, дисфагия, поперхивание при еде, выливание жидкой пищи через нос, назолалия),
2) сохранение (оживление?) глоточного рефлекса,
3) рефлексы орального автоматизма.
Клинические проявления опухолей позвоночного канала
Симптоматика опухолей СМК представлена тремя синдромами, ознакомиться с проявлениями, которых, можно в нашей таблице ниже:
| Название синдрома | Характерная для него клиника |
|---|---|
| Корешковый |
|
| Броун-Секара (поперечник СМ поражён наполовину) |
|
| Полное поперечное поражение |
|
Наши врачи

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием
Диагностика и лечение множественных спинальных опухолей
Специалисты ЦЭЛТ уделяют особое внимание точному определению локализации опухоли, её размеров, структур, вовлечённых в патологический процесс, и изменений, вызванных ею. Для этого они назначают пациенту комплексное диагностическое исследование, включающее в себя:

- рентгенографию позвоночного столба;
- забор и исследование ликвора;
- миелографию с контрастом;
- ;
- забор и гистологию образцов ткани опухоли.
Хирургическое лечение является наиболее эффективным способом, позволяющим устранить спинальные опухоли. К нему прибегают при их доброкачественном развитии с предварительным проведением операции, направленной на удаление дужки позвоночника (ламинэктомии). Она необходима, поскольку позволяет получить доступ к спинномозговому каналу. При правильном подходе после удаления экстрамедуллярной опухоли возможно полное и частичное восстановление функций спинного мозга на стадиях Броун-Секара и полного поперечного поражения соответственно.
Что касается интрамедуллярных опухолей, то их удаление отличается сложностью и может быть сопряжено с травмами спинномозгового вещества. Это обуславливает проведение операции исключительно при показаниях в виде ярко проявленных спинальных нарушений. Если они частичные — прибегают к пункционной декомпрессии СМ.
В нашей клинике оперативное вмешательство проводится врачами высшей квалификации, имеющими за спиной десятилетия опыта практической работы. Для того, чтобы получить больше информации о наших услугах, узнать их точную стоимость и условия предоставления, записывайтесь на приём к нашим специалистам: +7 (495) 788-33-88.
- Опухоли неврилеммома
- Ликворея