Синдром бругада
Содержание:
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.
Профилактика развития опущения века
Важным моментом в профилактике опущения века является своевременное лечение любых заболеваний, которые могут спровоцировать данную патологию. К примеру, невриты лицевых нервов необходимо безотлагательно лечить у невролога, а возможность опущения век после инъекций ботокса следует обязательно обсудить с проводящим манипуляцию специалистом.
Если вы замечаете слабость век, связанную с возрастными изменениями, то здесь вам могут помочь косметические и народные средства. Методы профилактики включают в себя использование подтягивающих масок, масел и массажных процедур.
Массаж кожи век следует проводить при опущенных веках. Перед процедурой веки можно протереть лосьоном, чтобы удалить сальные чешуйки и открыть выводящие протоки сальных желез. Массажируют при помощи ватного тампона или диска, пропитанного антисептическим раствором или специальной мазью. Используют поглаживание с легким надавливанием, проводя круговые и прямолинейные движения, направляясь от внутреннего угла глаза к внешнему углу. Можно слегка поколачивать веки подушечками пальцев.
Существует специальная гимнастика при слабости глазных мышц.
Исходное положение – стоя, сидя или лежа.
- Смотрим по направлению вверх, не поднимая головы, затем резко вниз. Повторяем движения 6-8 раз.
- Смотрим кверху и вправо, потом по диагонали книзу и влево. Повторяем движения 6-8 раз.
- Смотрим кверху и влево, потом книзу и вправо. Повторяем движения 6-8 раз.
- Смотрим максимально влево, потом максимально вправо. Повторяем движения 6-8 раз.
- Вытягиваем руку вперед, держим её прямо. Смотрим на кончик указательного пальца и постепенно приближаем его, не прекращая смотреть до тех пор, пока картинка не начнет «двоиться». Повторяем движения 6-8 раз.
- Кладем указательный палец на переносицу. Переводим взгляд на палец попеременно правым и левым глазом. Повторяем 10-12 раз.
- Двигаем глазами по кругу вправо и влево. Повторяем движения 6-8 раз.
- Быстро моргаем на протяжении 15 секунд. Повторяем моргания до 4 раз.
- Крепко зажмуриваемся на 5 секунд, потом резко открываем глаза также на 5 секунд. Повторяем 10 раз.
- Закрываем глаза и массируем веки пальцем по кругу на протяжении 1 минуты.
- Переводим взгляд с ближайшей точки на дальнюю и наоборот.
Движения глазным яблоком во время упражнений должны быть максимально широкими, но не до боли. Двигательный темп можно со временем усложнять. Длительность такой профилактики – минимум 3 месяца.
Стоит отметить, что при миастении и миопатии подобные упражнения противопоказаны, так как способствуют усугублению опущения века вследствие «истощения» мышцы. Поэтому, прежде чем заниматься любым способом лечения, необходимо проконсультироваться со специалистом.
Наши врачи
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.
Симптомы колоректального рака
Клинические проявления заболевания зависят от:
- уровня локализации новообразования,
- размеров и степени обтурации просвета кишечной трубки,
- от агрессивности раковых клеток и связанной с нею скоростью развития метастазов.
Один и наиболее частых симптомов колоректального рака — боль, не относится к признакам раннего рака. Для инициации болевого синдрома необходимо существенное нарушение перистальтической функции или выход опухоли за пределы кишечника с вовлечением в раковый конгломерат богато иннервированной брюшины.
Интенсивная прогрессивно нарастающая боль характерна для кишечной непроходимости, обусловленной частичным или полным перекрытием просвета трубки. В большинстве случаев КРР боли кратковременные и не стабильны по интенсивности, часто пациенты трактуют их как желудочный дискомфорт.
Задержка продвижения каловых масс проявляется ощущениями вздутия живота, негативно влияет на аппетит и может вызывать тошноту, но чаще беспокоит отрыжка. Рвота с каловым запахом характерна для кишечной непроходимости.
Изменения стула, как правило, в виде нестабильного чередования запоров и жидкого зловонного кала, и появление слизи при дефекации чаще возникает при поражении прямой кишки и левой половины ободочной. При новообразованиях правых отделов ободочной части отмечается склонность к запорам. При локализации опухоли в прямой кишке пациенты нередко не удовлетворены результатом дефекации — нет ощущения полного опорожнения.
Симптомы интоксикации — слабость и быстрая утомляемость обусловлены застоем кишечного содержимого с усилением процессов гниения и всасывания в кровь через стенку образующихся эндотоксинов. Разрушение раком сосудов может проявиться анемией вследствие хронического кровотечения.
Симптомы колоректального рака у женщин мало отличаются от мужских, но женщины внимательнее прислушиваются к голосу своего организма и много реже доводят себя до непроходимости.
В большинстве случаев симптоматика КРР настолько разнопланова и нестабильна, что не позволяет обнаружить процесс в ранней стадии, ярко манифестирует болезнь далеко не в начальной стадии.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Диагностика — синдром Горнера
Диагностика этого синдрома не составляет трудностей. Диагноз ставится уже при осмотре пациента. Больше сложностей возникает при верификации заболевания, которое вызвало синдром Горнера. Поэтому после осмотра пациента, выяснения особенностей анамнеза заболевания и жалоб, ему назначается комплекс лабораторных и инструментальных исследований.
- Общий анализ крови и мочи, биохимическое исследование крови – позволяет на начальном этапе диагностики предположить природу заболевания (воспалительные, онкологические).
- Рентгенологическое исследование органов грудной клетки и шейно-грудного отдела позвоночника – необходимо для исключения патологических процессов в грудной клетке и дегенеративно-дистрофических заболеваний позвоночника.
- МРТ, КТ – современные методы визуализации, с помощью которых можно исключить опухолевую природу возникновения синдрома Горнера.
- Осмотр офтальмолога с офтальмоскопией и измерением внутриглазного давления.
- Закапывание в пораженный глаз специальных глазных капель, в состав которых входит кокаин. С помощью этого метода можно подтвердить наличие у пациента синдрома Горнера. В норме при закапывании таких капель происходит расширение зрачка. При синдроме Горнера зрачок не расширяется.
- Тест с паредрином позволяет провести топическую диагностику (выявить поражения определенной анатомической структуры). Синдром Горнера возникает при поражении одного из трех нейронов проводящего пути спинного мозга, который состоит из симпатических волокон боковых рогов. Если третий нейрон не вовлечен в патологический процесс, закапывание в пораженный глаз паредрина вызывает сужение зрачка. Если третий нейрон поражен – зрачок не суживается.
В клиниках Израиля используются все современные методы диагностики синдрома Горнера. С помощью высокоспециализированной медицинской аппаратуры израильские специалисты быстро и точно находят причину синдрома Горнера.
Симптомы и клиническая картина синдрома Горнера
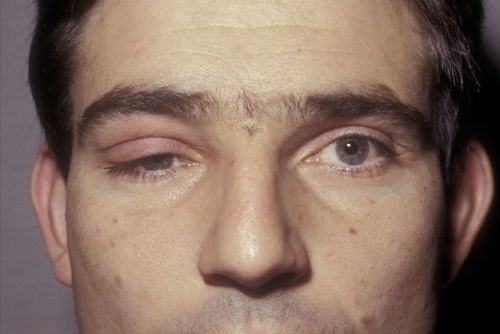
Выделяют клиническую триаду характерную для синдрома Горнера: птоз – опущение верхнего века, миоз – сужение зрачка и энофтальм – западение глазного яблока. Все симптомы возникают только на стороне поражения. Помимо характерной триады у пациентов с синдромом Горнера возникают следующие симптомы:
- Иногда можно заметить, что нижнее веко несколько приподнятое.
- Гетерохромия – цвет райдужной оболочки на обоих глазах разный. Также бывают случаи неравномерного окрашивания райдужки пораженного глаза.
- Синдром сухого глаза на пораженной стороне.
- Пациент может отмечать уменьшение потоотделения на стороне патологического процесса.
- Гиперемия лица с пораженной стороны.
- Инъекция сосудов склеры на пораженном глазе.
Также у пациентов присутствуют симптомы основного заболевания, которое стало причиной синдрома Горнера.
Неврологические заболевания, приводящие к птозу
- Миастения – тяжелое заболевание, при котором нарушается передача импульса от нерва к мышце. Для миастении характерна повышенная мышечная утомляемость. Заболевание поражает все мышцы, но наибольшие проявления могу затрагивать только мышцы глаз, вызывая птоз, двоение, снижение фокусировки. Для первичной диагностики миастении невролог проводит пробу с введением прозерина и исследует нервы и мышцы с помощью ЭНМГ (электронейромиографии).
- Миопатия, при которой также наблюдается двоение, опущение обоих век, при этом работоспособность мышцы, поднимающей веко, ослаблена, но присутствует. Миопатии по своему происхождению бывают разных типов. При обследовании используется игольчатая ЭМГ и ряд лабораторных исследований.
- Пальпебромандибулярная синкинезия – непроизвольные содружественные движения, сопровождающие жевание, отведения и размыкание нижней челюсти. К примеру, при открывании рта опущение может резко исчезнуть, после закрытия рта – восстановиться. Данное состояние может быть как самостоятельной болезнью, так и результатом неправильного восстановления двигательных волокон лицевого нерва после его поражения.
- Синдром Бернара-Горнера (выражается сочетанием опущением верхнего века, сужением зрачка и «западением» глазного яблока). Является проявлением патологии шейного симпатического сплетения. Иногда патология обнаруживается на фоне повышенного потоотделения на лице и неполного паралича плечевых нервов с больной стороны.
Экстрацеребральные альтернирующие синдромы
Оптико-гемиплогический синдром проявляется нарушением функции зрительного нерва (слепота) и спастической гемиплегией на противоположной стороне. Синдром патогномоничен для тромбоза внутренней сонной артерии и ее ветвей. При этом вследствие нарушения кровообращения в глазной артерии возникает нарушение зрения, в средней мозговой артерии — гемиплегия или гемипарез.
Вертиго-гемиплегический синдром при дисциркуляции в системе подключичной артерии характеризуется головокружением и шумом в ухе в результате нарушения кровообращения во внутренней слуховой артерии (ветвь передней нижней мозжечковой артерии) на стороне очага и гемиплегией и гемипарезом на противоположной стороне (вследствие расстройства кровообращения в ветвях сонной артерии).
Асфигмо-гемиплегический синдром возникает при закупорке общей сонной артерии или плече-головного ствола. При этом на стороне поражения отсутствует пульсация на этих сосудах и их ветвях, а на противоположной стороне — гемиплегия или гемипарез.
Причины
Причины возникновения болезни:
- Остеохондроз позвоночника является наиболее распространенной причиной появления корешкового синдрома. Происходит уменьшение диаметра межпозвоночных отверстий вследствие повреждения межпозвоночных дисков, что влечет за собой нарушение работы спинальных корешков.
- Межпозвоночная грыжа может стать причиной появления осложнений при остеохондрозе. Компрессия может быть вызвана из-за изменений вследствие спондилоартроза, нарушениями работы суставов и спондилезом.
- Нарушение работы спинальных корешков из-за травм может наблюдаться из-за болезней, вызванных спондилолистезом, травмой или подвывихом позвоночника.
- Также возможно появление воспалительного процесса при таких болезнях, как спинальный менингит, остеомиелит позвоночника, туберкулез и сифилис.
- Возникновение корешкового синдрома также возможно при опухолях спинного мозга, опухолях позвонков и болезнях спинномозговых корешков.
- Смещение позвонков влечет за собой серьезные последствия и может стать причиной появления корешкового синдрома.
- Радикулопатия может развиваться вследствие чрезмерных нагрузок на позвоночник, из-за гормональных сбоев, ожирения, аномального развития позвоночника, переохлаждения и гиподинамии.
Стадии развития энофтальма
На раннем этапе данную патологию можно заметить после травмы, при которой произошел перелом стенок глазницы. Энофтальм будет выявлен сразу же при осмотре. При поражении зрительного нерва, атрофии тканей глазницы или при наличии врожденной аномалии глаза наблюдается кажущийся энофтальм. Поздняя форма заболевания развивается на фоне воспалительных глазных болезней, в результате медленно рассасывающихся гематом и повреждения позвоночника, в частности шейного отдела.
Симптомы патологии зависят от причин ее возникновения и стадии развития. Энофтальм может проявляться следующим образом:
-
ассиметричное расположение глазниц;
-
диплопия;
-
сужение полей зрения или выпадение из них целых участков;
-
ухудшение зрительных функций;
-
повышенная светочувствительность;
-
появление перед глазами «мушек», радужных кругов, пятен;
-
слезотечение;
-
опущение верхнего века и сужение глазной щели;
-
недостаточная подвижность глаза;
-
постоянный миоз.
Если энофтальм вызван поражением не органов зрения, а других систем организма, могут наблюдаться:
-
повышенная или, напротив, пониженная, температура тела (до критических отметок);
-
снижение массы тела;
-
тошнота, рвота, другие признаки дисфункции желудочно-кишечного тракта, приводящие к обезвоживанию;
-
общая слабость организма, нарастающее недомогание;
-
бледность кожного покрова;
-
головные боли и головокружение;
-
нестабильное артериальное давление;
-
резкие перепады настроения, депрессия, апатия и другие нарушения психологического характера.
По этим симптомам сложно диагностировать энофтальм, но игнорировать ни один из них не рекомендуется. Необходимо обратиться к терапевту и пройти обследование. При наличии офтальмологических признаков, перечисленных ранее, следует записаться к офтальмологу. Энофтальм может привести к необратимым патологическим процессам, которые в конечном итоге станут причиной полной слепоты.
Библиография
Боголепов Н. К. Нарушения двигательных функций при сосудистых поражениях головного мозга, М., 1953, библиогр.; он же, Коматозные состояния, М., 1962; он же, Некоторые неврологические синдромы, Многотомн. руководство по неврол., под ред. С. Н. Давиденкова, т. 2, с. 308, Ж., 1962, библиогр.; Захарченко М. А. Сосудистые заболевания мозгового ствола, Ташкент, 1930; Avеllis G. Klinische Bciträge zur halbseitigen Kehlkopflähmung, Berl. Klin., Hft 40, S. 1, 1891; Babinski et Nageotte, Syndrome caractérisé par une hémiplégie, une hémianesthésie du côté opposé à la lésion, une hémiasynergie, une latéropulsion, une myosis homonyme, Ann. Oculist. (Paris), № 127, p. 380, 1902; Brissaud E. Lecons sur les maladies nerveuses, p. 385, P., 1899; Crouzon O. Troubles de la motilite, hemmlegie, в кн.: Prat, neurol., publ. par P. Marie, p. 462, P., 1911; D éj érine J. Semiologie des affections du systeme nerveux, p. 214, P., 1926; Radоviсi A. et Lasсо F. Une hemiplegie alterne inconnue, l’ éhemiplegie alterne optico-pyramidale par trombose carotidienne, Presse m éd., t. 56, p. 573, 1948; Schmidt A. Casuistische Betrage zur Nervenpathologie, Dtsch. med. Wschr., S. 606, 1892; Wallenberg A. Neuere Fortschritte in der topischen Diagnostic des Pons und der Oblongata, Z. Nervenheilk., Bd 41, S. 8, 1911; Weber Н. А contribution to the pathology of the crura cerebri, Med.-chir. Trans., v. 46, p. 121, 1863.
Причины опущения века
Верхнее веко — это не просто кожный лоскут. Веко состоит из мышцы, присоединяющейся к хрящу в области глазницы. Мышца (она так и называется – мышца, поднимающее верхнее веко) находится в толще подкожно-жировой клетчатки.
Основные причины патологии:
- врожденное заболевание, которое связано с недостаточным развитием мышцы, призванной поднимать верхнее веко;
- травма мышцы, поднимающей верхнее веко;
- повреждение глазодвигательного нерва;
- растяжение сухожилия мышца, поднимающей верхнее веко (данное состояние характерно для пожилого возраста);
- поражение шейного симпатического сплетения (так называемый синдром Горнера, выражающийся в птозе, сужении зрачка и «западении» глазного яблока);
- , как причина метаболического повреждения мышцы и нерва;
- острое нарушение мозгового кровообращения (в этом случае опущение века сопровождается рядом других симптомов);
- опухоль головного мозга, спинного мозга или области шеи;
- нарушение нервно-мышечной передачи (миастения или миастенический синдром);
- поражение глазодвигательного нерва в рамках полинейропатии (в сочетании с поражением целого ряда других периферических нервов);
- осложнение введения ботулотоксина в косметических или лечебных целях;
- ботулизм.
Учитывая множество факторов, приводящих к опущению века — консультация врача необходима в обязательном порядке.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
Симптомы синдрома вегетативной дистонии
Симптомы СВД напрямую зависят от того, какая система или какой орган были поражены. Заболевание приводит к дисфункции систем организма. По характеру течения у детей выделяют следующие отклонения:
Ваготония – нарушение нервной системы, которое проявляется акроцианозом стоп и кистей. Данная патология проявляется посинением конечностей. Причиной тому является чрезвычайно медленное поступление крови к конечностям через маленькие сосуды. Также симптомами СВД являются угревая сыпь, гипергидроз, а также аллергии и отеки под глазами. В случае депрессивного нарушения нервной системы кожа становится холодной, сухой и достаточно бледной, сосудистая сетка становится невыраженной. В некоторых случаях могут быть замечены экзематозное высыпание, зуд.
Характерным нарушением является отчетливое нарушение терморегуляции: плохая переносимость морозов, сырой погоды, сквозняков, а также постоянный озноб и зябкость.
Дети с синдромом вегетативной дистонии часто жалуются на плохую работу желудочно-кишечного тракта. Тошнота, боль в животе, рвота, изжога, понос или, наоборот, длительные запоры, боль за грудиной, ком в горле – привычное дело при СВД. Причиной этих нарушений является сокращение мышц пищевода и глотки. В зависимости от возраста ребенка самыми популярными симптомами синдрома вегетативной дистонии являются: боль в области живота – 6-12 лет; периодическая рвота – 3-8 лет; поносы и запоры – 1-3 года; колики и срыгивания – до 1 года.
Наиболее отчетливо СВД представлен нарушениями функции сердечно-сосудистой системы. Это состояние называется нейроциркуляторная дистония. При данном заболевании может быть огромное количество нарушений работы сердца, самые популярные из которых связаны с нарушением проводимости и сердечного ритма. Традиционно к дисфункции сердца относят:
Экстрасистолия – сокращение сердца раньше установленного времени. Среди всех аритмий детская экстрасистолия заметно лидирует: порядка 75% случаев приходятся именно на это нарушение. При экстрасистолии пациенты жалуются на головную боль, раздражительность, головокружение, чрезмерную утомляемость и так далее. Параллельно с этим возникают и другие заболевания и отклонения: высокая метеотропность, метеозависимость, а также вестибулопатия. Пациенты быстро утомляются при нагрузках, их работоспособность находится на очень низком уровне.
Пароксизмальная тахикардия – крайне внезапный симптом. Без адекватных на то причин сердце ребенка начинает стучать намного быстрее. Это может длиться как несколько часов, так и пару секунд. Чаще всего жертвами пароксизмальной тахикардии как следствия синдрома вегетативной дистонии становятся дети с высоким исходным тонусом и легкой либо острой недостаточностью симпатического отдела.
Пролапс митрального клапана часто сочетается со стигмами дизэмбриогенеза (незначительные аномалии развития). Чаще всего это указывает на некую неполноценность вегетативной дистонии, а также соединительной ткани.
Вегетативная дистония в сочетании с артериальной гипертензией характеризуется увеличением артериального давления. Это достаточно популярное отклонение, которое нередко перерастает в гипертонию различных степеней. Симптоматика данного отклонения следующая: ухудшение памяти, кардиалгия, раздражительность, чрезмерная утомляемость, головокружения и частые головные боли. Что касается головной боли, она одолевает затылочно-теменную или затылочную зону и имеет монотонный давящий характер. Она появляется после пробуждения или днем и способна усиливаться после определенных нагрузок. Зачастую к головным болям добавляется еще один симптом – тошнота, но до рвоты дело не доходит.
Вегетативная дистония, сочетающаяся с артериальной гипертензией проявляется уже в 7-9 лет. Как правило, она влияет на пульсовое давление, которое опускается до отметки в 30-35 мм ртутного столба. Головные боли при данном заболевании можно легко притупить при помощи перерыва в учебе или отдыхе от физических нагрузок, полноценного здорового сна, пеших прогулок на свежем воздухе.
При данном заболевании отмечается ухудшенное физическое развитие детей. Степень этого отставания зависит исключительно от степени самого заболевания. Чаще всего дети, страдающие вегетативной дистонией с артериальной гипертензией, имеют бледную кожу, красный дермографизм и ярко выраженную сосудистую сетку.
Синдром Горнера – Симптомы
Выявить синдром Горнера можно по следующим симптомам:
- Птоз – опущение верхнего века, что вызывает сужение глазной щели.
- Перевернутый птоз – нижнее веко приподнято.
- Миоз – сужение зрачка.
- Энофтальм – проявляется западением глазного яблока.
- Задержка расширения зрачка – при слабой освещенности зрачок расширяется, а при ярком свете сужается. При данном патологическом процессе замедлен процесс расширения зрачка при переходе в более темное помещение.
- Различный цвет радужки (гетерохромия) – радужка – это окрашенная часть глазного яблока. При врожденном синдроме Горнера цвет радужек на разных глазах может быть различным.
- Неравномерное окрашивание радужки – цветовой пигмент распространен по радужке неравномерно.
- На стороне поражение на лице уменьшается потоотделение (ангидроз).
- В пораженном глазу снижается выработка слезной жидкости.
- На стороне поражения конъюнктива (оболочка глазного яблока) гиперемирована (более красной окраски).
- На пораженной стороне половина лица гиперемирована.
Патофизиология
Синдром Горнера возникает из-за недостаточности симпатической иннервации. Участок повреждения симпатических путей находится на ипсилатеральной стороне симптомов. Ниже следуют примеры состояний вызывающих появление клинических проявлений синдрома Горнера:
- Поражение первого нейрона (участок пути между гипоталамусом и шейным цилиоспинальным центром называют первым нейроном (хотя он, вероятно, прерывается несколькими синапсами в области моста и покрышки среднего мозга)): центральные поражения, включающие гипоталамоспинальный путь (например, рассечение шейного отдела спинного мозга, закупорка задней нижней мозжечковой артерии).
- Поражение второго нейрона (участок от цилиоспинального центра до верхнего шейного узла называют вторым нейроном (то есть это преганглионарные волокна)): преганглионарные повреждения (например сдавление симпатического пути опухолью верхушки легкого).
- Поражение третьего нейрона (участок от верхнего узла к мышце, расширяющей зрачок называют третьим нейроном (это постганглионарные волокна)): постганглионарные повреждения на уровне внутренней сонной артерии (например, опухоль кавернозного синуса).
Причины
Основные причины развития данного синдрома:
- наличие доброкачественных или злокачественных опухолей, которые поражают дыхательные органы, головной мозг, щитовидную железу;
- нарушение функции сосудов – варикоз, патологическое строение сонной артерии;
- черепно-мозговые травмы и поражение шеи (могут возникнуть во время оперативного вмешательства);
- воспалительные заболевания – отит, гайморит;
- наличие систематических заболеваний;
- зоб, патологии эндокринной системы;
- заболевания нервной системы;
- любой вид интоксикации.
Болезнь Горнера имеет неврологическую этиологию. Сопровождается полным поражением нейронов, которые ведут к зрительному нерву. Патологические поражения приводят к нарушению передачи импульсов к нервным волокнам. Кроме этого, данный синдром приводит к поражению сердца, нарушению функции потоотделения, повышению артериального давления. Человеку трудно адаптироваться в окружающей среде.
Определить этиологию синдрома можно только после обследования у нескольких профильных врачей. Изначально следует устранить причины, которые привели к таким последствиям. Затем врач назначает терапию для устранения симптомов этой патологи.
Диагностика энофтальма

Если смещение глазного яблока спровоцировано травмой, врач определяет степень травмирования. Он должен установить характер повреждений, текущую клиническую картину патологии. Также проверяется острота зрения, проводятся исследования на наличие воспалительных и инфекционных заболеваний. Если первичные офтальмологические методы обследования не дают полной картины, назначаются такие методы, как:
-
общий анализ крови;
-
тест на вирус иммунодефицита человека (ВИЧ) и гепатит;
-
УЗИ глаз;
-
компьютерная томография и МРТ головного мозга.
На основании всех полученных данных принимается решение о методе лечения. Оно может быть консервативным и хирургическим.
Синдром Горнера – Лечение в Израиле
Как самостоятельное заболевание, синдром Горнера не опасен. Однако его появление свидетельствует о наличии патологического процесса в организме. Поэтому в основе лечения синдрома Горнера лежит выявление и терапия основного заболевания.
Однако существуют некоторые методы лечения этого заболевания, имеющего и отрицательный косметический эффект:
- Нейростимуляция – заключается в воздействии на пораженные мышцы и нерв импульсами тока. На кожу накладываются электроды, посылающие импульсы к нервным, мышечным волокнам, сосудам. Это приводит к активным сокращениям мышц, улучшению кровоснабжения и иннервации.
- Пластическая хирургия – занимается коррекцией выраженных косметических недостатков при синдроме Горнера. Опытные пластические хирурги помогут восстановить нормальную форму век и глазной щели.
Синдром Горнера – это патологическое состояние, требующее тщательной диагностики и целенаправленного лечения.
Понтинные альтернирующие синдромы
Рис. 3. Паралич лицевого нерва и спастическая гемиплегия при синдроме Мийяра—Гюблера
Синдром Мийяра—Гюблера, или hemiplegia alternans facialis, проявляется периферическим параличом лицевого нерва на стороне очага (рис. 3) и спастической гемиплегией на противоположной стороне.
Синдром Бриссо—Сикара характеризуется спазмом мимических мышц (раздражение клеток ядра лицевого нерва) на стороне очага поражения и спастическим гемипарезом или гемиплегией конечностей на противоположной стороне.
Рис. 4. Абдуцентно-фациальный паралич слева при синдроме Фовилля
Синдром Фовилля — абдуцентно-фациальная альтернирующая гемиплегия — выражается поражением лицевого (периферический паралич мимических мышц на одноименной стороне) и отводящего (сходящееся косоглазие) нервов в сочетании с параличом взора на стороне патологического очага (рис. 4) и гемиплегией, а иногда и гемианестезией (поражение срединной петли) конечностей на противоположной стороне.
Рис. 5. Паралич сочетанных движений глаз и хореоатетоидные движения при синдроме Реймона—Сестана
Синдром Реймона—Сестана проявляется параличом или парезом сочетанных движений глазных яблок в сторону очага поражения, атаксией и хореоатетоидными движениями, гемианестезией (нарушение чувствительности по гемитипу) и гемипарезом на противоположной стороне (рис. 5).